Подошвенный фасциит
Боль в области пятки — нередкое явление. Такой симптом вызывает большой дискомфорт и серьезно ограничивает двигательную активность. Болевые ощущения могут быть вызваны подошвенным фасциитом. Что это за болезнь и как избавиться от болей в области пятки?
Подошвенный, или плантарный, фасциит — это воспаление жесткой фиброзной ткани — фасции, расположенной вдоль нижней поверхности ступни. Роль этой соединительной ткани в организме сложно переоценить — именно фасция связывает пяточную кость с плюсневыми костями и как бы поддерживает продольную часть стопы.
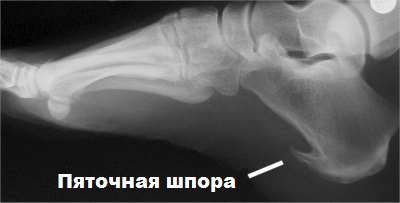
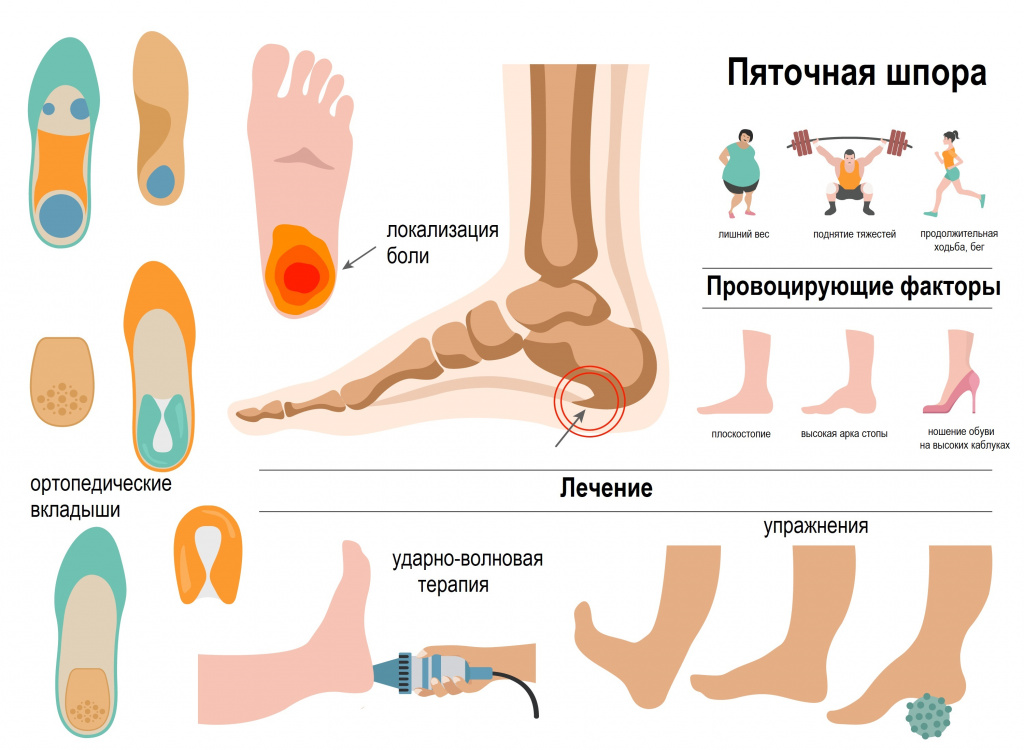
Плантарный фасциит опасен тем, что если его не лечить, то в области пятки появляется костный нарост, именуемый в народе пяточной шпорой. А это уже серьезная патология, требующая в ряде случаев хирургического вмешательства.
Отчего возникает этот недуг? Причины могут быть разные. Одна из них — развитие плоскостопия. Когда стопа становится плоской, фасция натягивается, появляются надрывы. Также на фасцию пагубно влияют лишний вес, чрезмерные физические нагрузки, неудобная обувь, особенно на высоком каблуке. Подошвенным фасциитом обычно страдают люди старше 40 лет, чаще женщины.
- Клиника на Краснопресненской+7 (499) 252-41-35 Волков переулок, д. 21
- Клиника на Варшавской+7 (499) 610-02-09 Варшавское шоссе, д. 75, к. 1
- Клиника в Аннино+7 (495) 388-08-08 Варшавское шоссе, д. 154, к. 1
Симптомы подошвенного фасциита
Признаки данной болезни достаточно типичны, что дает возможность без труда ее распознать. Обычно у пациентов наблюдаются следующие симптомы:
- утренние острые боли в области пятки после подъема с постели;
- регулярное возникновение боли в пятке при увеличении нагрузки;
- болевой синдром в пятке после долгого пребывания в вертикальном положении или длительного сидения.
Осмотра стопы и анализа жалоб пациента хирургу или остеопату вполне достаточно, чтобы диагностировать подошвенный фасциит. Если же есть подозрения на образование пяточной шпоры, назначают рентгенографию.
Методы лечения подошвенного фасциита
Не лечить эту болезнь нельзя — даже если боль на время отступает, потом она возвращается с удвоенной силой. Поэтому сначала следует устранить причину болезни: снизить нагрузки (в том числе связанные с лишним весом), отказаться от высоких каблуков и тесных туфель, приобрести удобную обувь с амортизирующей подошвой. Затем следует перейти к устранению воспалительного процесса. Существует несколько методов лечения подошвенного фасциита. В каждом конкретном случае терапию подбирает врач. Как правило, лечение имеет комплексный характер.
Прежде всего, следует разгрузить стопу при ходьбе. Для этого используют специальные подпятники и стельки. Действенным методом, особенно если болезнь не запущена, могут стать ночные шины — ортопедические устройства в виде пластикового сапожка. Их надевают на время сна. Подобные устройства (ортезы) позволяют избежать острой боли при вставании с кровати. Некоторое облегчение принесет и специальная гимнастика, при выполнении которой растягиваются мышцы стопы и прорабатываются икроножные мышцы.
Эффективным методом является физиотерапия. Обычно врачи назначают массаж, согревающие растирания, ванночки с минеральной водой, грязевые аппликации. При сложной клинической картине показаны лечение ультразвуком, низкоинтенсивная лазерная терапия, рентгенотерапия. Иногда местно вводят кортикостероиды — дипроспан, флостерон.
Если подошвенный фасциит осложнен пяточной шпорой больших размеров, назначается ударно-волновая терапия (УВТ). Метод основан на воздействии на пораженную область звуковых волн нужной частоты, генерируемых специальным аппаратом. В результате такого воздействия наросты разрушаются (как бы осушаются), начинается процесс восстановления прилегающих тканей. Процедура практически безболезненна и в последнее время обретает все большую популярность в ортопедии.
Лечение подошвенной фасции с помощью УВТ возможно в любой клинике медицинского центра «Здоровье Плюс». Курс лечения поможет окончательно победить болезнь, а снижение болевого синдрома наблюдается уже после первых сеансов УВТ. Пациенты быстро возвращаются к привычному образу жизни.
Профилактика подошвенного фасциита
Уникального рецепта, позволяющего избежать подошвенной фасции, нет. Но если соблюдать элементарные правила, риск стать жертвой этой болезни значительно снижается.
- Если вы решили заняться фитнесом, распределяйте нагрузки на все системы организма равномерно. Резкий переход от малоподвижного образа жизни к чересчур активному может губительно отразится на состоянии фасции.
- Откажитесь от неудобной обуви. Не злоупотребляйте ношением обуви на высоком каблуке — неестественное положение стопы травмирует фасцию.
- Следите за своим весом — избыточная масса тела оказывает большее давление на стопу. Неудивительно, что подошвенный фасциит часто диагностируют у людей с избыточным весом.
Современная медицина способна решить множество проблем, и подошвенный фасциит – одна из них. Избавиться от него вам помогут в медицинском центре «Здоровье Плюс». Здесь применяются новейшее швейцарское оборудование и современные методики, в том числе и УВТ. При этом стоимость на УВТ-терапию в центре «Здоровье Плюс» одна из самых низких в Москве, что делает данный способ лечения доступным для всех слоев населения.
Эксперт статьи:
Татаринов Олег Петрович

Врач высшей категории, врач невролог, физиотерапевт, специалист УВТ, ведущий специалист сети «Здоровье Плюс»
Фасциит: симптомы и лечение



- Обувь по индивидуальной ортопедической колодке
Подошвенный фасциит
Характеристика заболевания
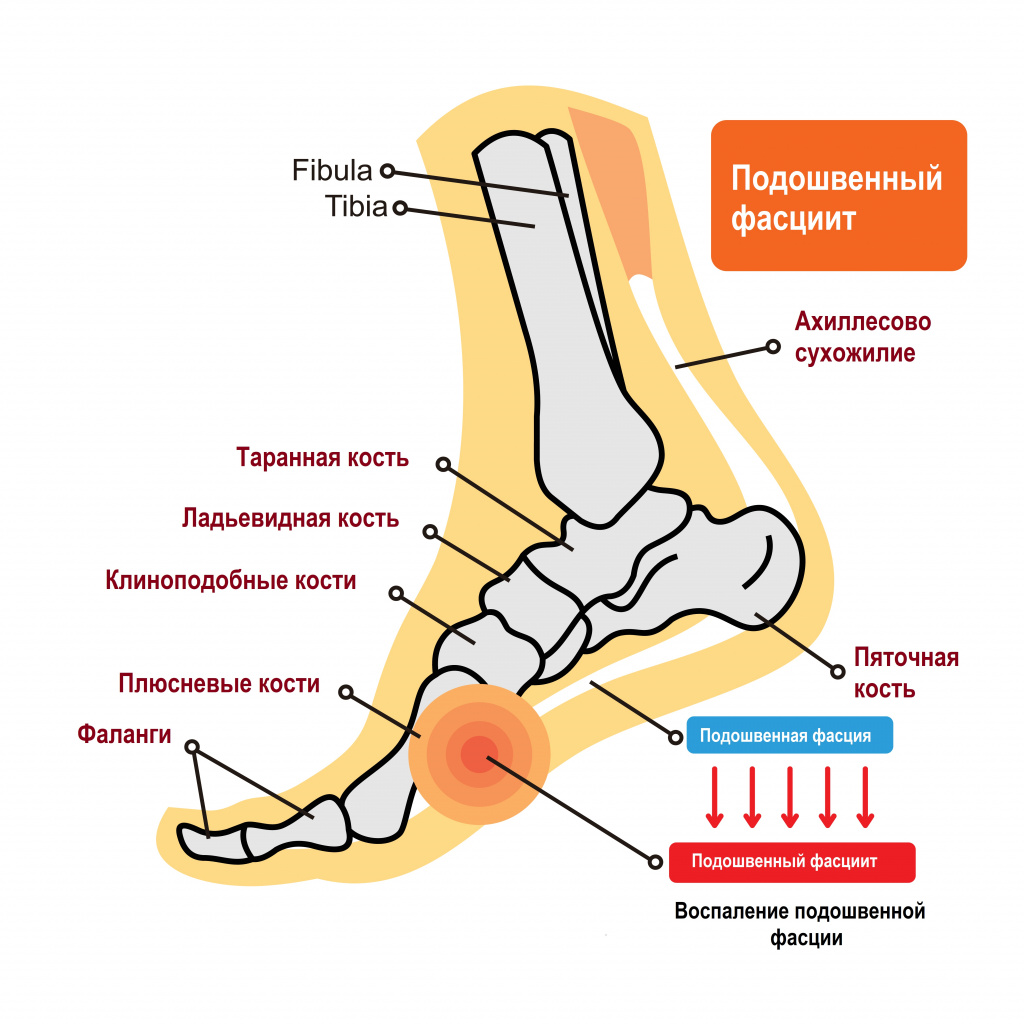
Подошвенный фасциит это воспалительный процесс в области прикрепления подошвенного апоневроза и всех окружающих перифасциальных структур к надкостнице бугра пяточной кости. Воспаление развивается в результате повышенной растяжимости фасции, что приводит к хронической микротравме с разрывами апоневроза и последующим развитием дегенеративного процесса. Синонимами названия фасциит являются пяточная шпора, подпяточная боль, синдром болезненной пятки, кальканеодиния.
Анатомия и функция апоневроза
Подошвенный апоневроз идет от медиального бугра пяточной кости к проксимальным фалангам пальцев стопы. В норме толщина подошвенного апоневроза по данным УЗИ колеблется от 3 до 8 мм. Подошвенная фасция стабилизирует стопу благодаря «эффекту лебедки», который заключается в том, что при отталкивании от опоры пятка оказывается растянутой в двух направлениях. Кверху ее тянет ахиллово сухожилие, а вперед ее тянет подошвенный апоневроз, который при опоре на пальцы, заворачивается вокруг головок плюсневых костей наподобие ворота лебедки. Апоневроз является пассивным стабилизатором свода стопы. Он поддерживает свод стопы, участвует в сгибании пальцев и уменьшает нагрузку на латеральный край стопы.
Причины фасциита
1. Избыточная пронация стопы при перекате. При вальгусе заднего отдела стопы, а также при плоском своде происходит уменьшение супинации в начале переката и увеличение пронации в середине и конце переката. Пронация вызывает перераспределение нагрузки по стопе, уменьшение нагрузки на латеральный край стопы и возрастание нагрузки на медиальный край и апоневроз. Во время избыточной пронации увеличивается натяжение апоневроза, что приводит к его растяжению в месте прикрепления к бугру пяточной кости. Постоянная пронация является причиной хронической микротравме апоневроза. По мере прогрессирования недостаточности подошвенной фасции возрастает нагрузка на головки плюсневых костей с увеличением давления под ними, что приводит к образованию омозолелости кожи в переднем отделе стопы.
2. Полая стопа. При полой стопе ее деформация носит относительно жесткий характер. У человека с полой стопой имеется увеличение угла наклона плюсневых костей за счет увеличения натяжения подошвенного апоневроза и утолщение подошвенного апоневроза. При полой стопе имеется отсутствие опоры на латеральный край стопы, уменьшение площади опоры стопы, что приводит к снижению возможности распределять нагрузку во время отталкивания от опоры. Нагрузка на средний отдел оказывается уменьшенной, а нагрузка на передний отдел и задний отдел оказывается увеличенной. В результате снижения возможности распределять давления по поверхности стопы развивается вторичное утолщение подошвенной фасции. Малая площадь опоры стопы является причиной высокого среднего давления под стопой, что способствует неприятным ощущениям в стопе.
Факторы, способствующие прогрессированию фасциита:
1. Большой вес тела, ожирение.
2. Ночной сон со сгибанием в голеностопном суставе под действием веса переднего отдела стопы и гипертонуса икроножной мышцы, что приводит к сокращению подошвенного апоневроза и постепенному развитию его контрактуры. Утром после пробуждения растяжение апоневроза на протяжении первых шагов оказывается болезненным. Ситуация усугубляется у пациентов с гипермобильностью суставов.
3. При фасциите клиническая симптоматика может быть обусловлена комплексом изменений, к которым относятся: воспаление, неврит первой ветви латерального подошвенного нерва, периневральный фиброз нерва, который иннервирует мышцу, отводящую 5 палец, шпора пяточной кости, травма пяточной области, периостит, травматический разрыв апоневроза, серонегативный артрит.
Симптоматика фасциита
Проявлениями фасциита являются боль в своде стопы, боль в латеральном отделе стопы, отек проксимального отдела стопы, слабость мышц стопы, хромота. При фасциите болевой синдром имеет свои особенности. Неприятные ощущения возникают утром после пробуждения при первых шагах пациента. Боль локализована по внутренней поверхности пятки и усиливается при разгибании пальцев. Если неприятные ощущения появились утром, то за день они полностью проходят. Кроме утренней боли, ощущение дискомфорта в стопе может возникнуть при переходе к движению после длительного сидения. Выраженность боли уменьшается при согревании ног.
Диагностика
При фасциите в результате длительного раздражения в области фиксации связки к пяточному бугру возникает воспалительная реакция, которая сопровождается болью на подошвенной поверхности стопы. На УЗИ отмечается утолщение толщины подошвенной фасции. Разница в толщине фасции на больной и здоровой стопах достигает 4 мм. Фасциит дифференцируют с невропатией пяточного нерва. Пациенты с невропатией предъявляют жалобы на боль в задней поверхности пятки на 4-5 см впереди от ее заднего края в области перехода боковой поверхности на подошвенную от медиальной лодыжки до края пятки. ЭМГ пяточного нерва оказывается без изменений.
Лечение
Основной метод лечения фасциита — консервативный. Консервативное лечение эффективно у 89% больных. Наиболее успешным является комплексное лечение, включающее в себя несколько методов. Каждый по отдельности метод дает меньший эффект от лечения, чем их комплексное применение.
Табл. 1
Частота применения и эффективность методов лечения фасциита
| Метод лечения | Частота применения (%) |
| Покой | 70 |
| НПВП | 69 |
| Ортезы | 63 |
| Модифицированная обувь | 48 |
| Подпяточный косок | 45 |
| Кортикостероиды | 41 |
| Тепловые процедуры | 29 |
| Холодовые процедуры | 27 |
| Ударно-волновая терапия | 24 |
1. Покой
Под покоем понимают пребывание в помещении и ходьба в пределах жилища по гигиеническим надобностям. К покою прибегают при остром приступе заболевания, в основном, у неработающих лиц, на протяжении суток, в сочетании с физическими упражнениями и физиотерапевтическими процедурами для подготовки к другим видам лечения.
2. Холодовые процедуры
Осуществляют в домашних условиях. К подошвенной поверхности стопы прикладывают пакет со льдом.
3. Физкультура с упражнениями на растяжение стопы
Делают растяжение трехглавой мышцы путем пассивного разгибания в голеностопном суставе при разогнутом колене. Выполняют растяжение камбаловидной мышцы путем пассивного разгибания голеностопного сустава при согнутом колене.
4. Подпяточный косок
Уменьшает степень натяжения ахиллова сухожилия и подошвенного апоневроза, облегчает ходьбу. Косок вставляют в обувь, или подбивают под каблук.
5. Конструкция ортеза
Требованиями к ортезу является ограничение пронации стопы для нормализации распределения нагрузки по стопе.
6. Амортизация нагрузок в ортезе
По степени амортизации в порядке убывания материал для ортезов распределяется следующим образом: силикон, резина, фетр, пластик. Ортез показан у людей, труд которых связан с ходьбой или длительным стоянием на протяжении более 8 часов. Наилучшими свойствами обладает сложный ортез из нескольких материалов, который уменьшает ударную нагрузку и ограничивает избыточную пронацию стопы.
7. Специальная обувь
Для постоянного растяжения апоневроза применяют рокерную обувь или обувь на подошве-качалке. В обуви толщина подошвы в переднем отделе меньше, чем в заднем. Благодаря разнице в высоте стопа во время переката перекатывается с пятки на носок относительно легче, что избавляет плюсне-фаланговые суставы от избыточного разгибания. Обычную обувь модифицируют для того, чтобы придать ей функцию ортопедической. Для этого в подошву помещают стальную шину с загнутым носочным концом. Она корригирует стопу и осуществляет необходимую разгрузку пальцев.
8. Шина голеностопного сустава
Шину на голеностопный сустав и стопу надевают на ночь. В шине достигается 5º сгибания стопы в голеностопном суставе по отношению к голени и 30º разгибания пальцев в плюснефаланговых суставах по отношению к плюсне. Шина устраняет контрактуру подошвенного апоневроза и ахиллова сухожилия, обеспечивает безболезненные первые шаги после сна. Эффект от лечения достигают в течение 1 месяца.
9. НПВП
Табл. 2.
Применение НПВП при болях в стопе
| Препарат | Доза | Действие | Противопоказания |
| Ибупрофен | 600-800 мг | Подавляют синтез простагландинов, снижают активность циклооксигеназы, снимают воспалительную реакцию и боль | Язвенная болезнь желудка и кишечника, почечная и печеночная недостаточность, пониженная свертываемость крови, повышенная чувствительность к препарату, гипертония, беременность |
| Кетопрофен | 25-50 мг | ||
| Напроксен | 500 мг |
10. Стероидные препараты
В поликлинической практике инъекции стероидов в область пяточного бугра делают приблизительно у половины пациентов с подошвенным фасциитом. В качестве стероидного препарата применяют инъекцию дипроспана (бетаметазона) в дозе 6 мг на 1 мл лидокаина. Инъекцию делают в пяточный бугор с внутренней стороны стопы. Однократная инъекция дает лечебный эффект у 41% пациентов на срок от 6 до 8 недель. При лечении курсом инъекций гидрокортизона обезболивающий эффект отмечают у 68% пациентов на срок более одного года. При применении стероидов возможны осложнения, приблизительно, в 1 случаев. Встречаются такие осложнения, как атрофия жировой ткани на подошвенной поверхности стопы или разрыв подошвенного апоневроза. При разрыве апоневроза происходит уменьшение боли в пятке и усиление боли по наружному краю стопы, которое носит непродолжительный период. После разрыва фасции наступает ослабление пассивной стабилизации стопы, ее дестабилизация, перераспределение нагрузки по стопе, растяжение структур по внутреннему краю стопы, сжатие структур по ее наружному краю, увеличение нагрузки на связки среднего отдела стопы и сухожилие задней большеберцовой мышцы. Развивается замыкание пяточно-кубовидного сустава с возникновением боли по наружному краю стопы. Недостаточность подошвенного апоневроза компенсируется другими структурами. При жестких связках компенсация наступает относительно быстрее, а при эластичных связках относительно медленнее. При повышенной растяжимости связок и гипермобильности дефект стабилизатора компенсируется хуже и разрыв фасции сопровождается длительной болью в стопе.
Комбинированное консервативное лечение
Оптимальным методом лечения подошвенного фасциита является сочетание нескольких методов воздействия на патологический процесс. Днем это ношение стелечного ортеза, или рокерной обуви, выполнение растягивающих упражнений, а ночью — это сон в шине.
Хирургическое лечение
Операции делают менее, чем у 10% больных подошвенным фасциитом. Показанием является сильная боль в пятке, инвалидизирующая больного.
Для лечения фасциита применяют следующие операции: удаление пяточной шпоры, фасциоэктомия, фасциотомия, невролиз, нейрэктомия, остеотомия пяточной кости, тунелизация пяточной кости, артроскопическая подошвенная фасциотомия.
Фасциотомия
Релиз подошвенной фасции осуществляют с помощью эндоскопической техники. Доступ к фасции делают на подошвенной поверхности стопы на 1 см дистальней медиального края пяточного бугра. Оптику направляют изнутри наружу. Вводят лезвие, которым рассекают фасцию в направлении от медиального к латеральному краю. Для достижения обезболивающего эффекта достаточно пересечь медиальную и центральную части фасции на протяжении 4/5, оставив приблизительно 1/5 поперечника фасции.
Невролиз
Разрез по внутренней поверхности пятки длиной 3 см, либо косой разрез в 2 см от края медиальной лодыжки. Выделяют ветви медиального пяточного нерва и мышцу, отводящую 1 палец. Отделяют поверхностную и глубокую фасцию, делают ее релиз. Под глубокой фасцией выделяют нерв, идущий к мышце, отводящий 5 палец. Нерв может быть прижат между фасцией и верхним краем мышцы. Фасцию вырезают по медиальному краю в месте ее прикрепления к пяточному бугорку на 1 см в ширину и глубину. Если нерв, идущий к мышце, отводящей 5 палец, травмируется пяточной шпорой, то производят декомпрессию нерва путем резекции шпоры. Декомпрессия нерва, идущего к мышце, которая отводит 5 палец и частичная резекция подошвенного апоневроза дает обезболивающий эффект в 75% случаев.
Мицкевич Виктор Александрович
Врач ортопед-травматолог, доктор медицинских наук
Пяточная шпора (плантарный фасциит)
Подошвенная фасция — это широкая полоска соединительной ткани на подошве. На начальной стадии из-за повторяющихся нагрузок возникает микрорастяжение подошвенной фасции в месте ее прикрепления к пяточной кости.
Это приводит к воспалительной реакции, которая вызывает болевые ощущения. Факторы риска для развития плантарного фасциита: необходимость длительного стояния на ногах, повышенная масса тела, преклонный возраст, изменения уровня активности и перенапряженные икроножные мышцы.
У подавляющего большинства пациентов плантарный фасциит можно вылечить без операции. Основными компонентами эффективного безоперационного лечения являются: растяжка икроножных мышц с прямым коленом, растяжение подошвенной фасции, изменение активности и ношение комфортной обуви.

Рис. 1: Основной участок боли подошвенной фасции
Клиническая картина
Пациенты с пяточной шпорой жалуются на боль при первых шагах утром, после длительного сидения за столом или за рулем — так называемые «стартовые боли». Боль ощущается в пятке и может быть довольно сильной (рис. 1).
Часто улучшение наступает после первых шагов или растягивания мышц голени и фасции стопы. Однако, как правило, боль возвращаться в течение дня, особенно если пациент много ходит или стоит. Жгучая боль не является типичной для плантарного фасциита и может возникать при раздражении нерва (например, неврит Бакстера).
Основные причины развития плантарного фасциита:
- возраст
- недавнее увеличение уровня физической активности (например, новая программа бега)
- работа, требующая длительного стояния на ногах
- увеличение веса
- скованные (ригидные) икроножные мышцы
При клиническом осмотре наиболее часто боль локализуется по внутренней поверхности пятки с подошвенной поверхности стопы. Также боль возникает при непосредственном надавливании (пальпации) на указанную область.
Скованность мышц голени также является частым симптомом. Симптомы могут обостриться, если потянуть пальцы стопы на себя, тем самым растянув подошвенную фасцию (см. рис. 3). Существует связь между плоскостопием и развитием плантарного фасциита, однако данное заболевание может развиться при любом типе стопы.
Плантарный фасциит является наиболее частой причиной боли в пятках, но есть и другие, менее распространенные причины:
- болевой синдром, связанный с перегрузкой пятки
- атрофия мягких тканей стопы
- защемление первой ветви латерального подошвенного нерва (нерв Бакстера)
- синдром тарзального канала
- стрессовый перелом пяточной кости
- воспаление надкостницы
- воспаление, вызванное серонегативным артритом
Дополнительные методы исследования
Диагноз плантарный фасциит, как правило, ставится на основании жалоб пациента и клинического осмотра. Выполнение рентгенограмм стоп необязательно для постановки диагноза. Однако, если рентген все же назначен, на боковых проекциях визуализируется пяточная шпора.
Важно понимать, что перегрузка подошвенной фасции может быть причиной избыточного образования костной ткани, в виде пяточной шпоры. Однако наличие пяточной шпоры не коррелирует напрямую с симптомами.
У многих пациентов на рентгенограммах стопы видна шпора, но симптомов нет, и наоборот — у пациентов страдающих плантарным фасциитом на рентгенограммах пяточная шпора отсутсвует.
Изначально пациентам МРТ стопы не назначают. Однако, если симптомы не исчезают после проведенного лечения, может быть назначена МРТ, чтобы исключить другие причины болей в пятке — например, стрессовый перелом пяточной кости.
Лечение
Безоперационное лечение
Основные элементы безоперационного лечения включают в себя:
- растягивание икры (Рис. 2) Ежедневное выполнение упражнений (6-8 недель), направленных на растяжку икроножных мышц, позволяет значимо уменьшить боль почти у 90% пациентов. Растяжку необходимо выполнять в общей сложности 3 минуты в день. Упражнение должно выполняться с прямым коленом, так, чтобы растягивалась икроножная мышца. Растяжку следует выполнять на обеих ногах. Шесть подходов по 30 секунд с каждой стороны. Важно выполнять растяжку ежедневно.
- растягивание подошвенной фасции (рис. 3). также уменьшает болевые ощущения у большинства пациентов. Упражнение выполняют в положении сидя, больную ногу закидывают поверх другой ноги.Необходимо взять стопу больной ноги и потянуть пальцы стопы на себя (рис. 3). Это создает напряжение/растяжение арки стопы/подошвенной фасции. Проверьте необходимое растяжение, осторожно потирая слева направо большим пальцем другой руки над аркой пораженной ноги. Подошвенная фасция должна быть упругой как гитарная струна. Растяжение необходимо удерживать в течение 10 секунд и повторить 10 раз.
Время выполнения растяжения является важным. Это необходимо выполнять до первого шага утром и в течение дня перед тем, как встать на ноги после длительного покоя. Большинство пациентов выполняют растяжение 4-5 раз в день в течение первого месяца, затем 3-4 раза в неделю. Уменьшение боли с улучшением на 25-50% ожидается через 6 недель, с исчезновением симптомов — через 3-6 месяцев.
С исчезновением болевых ощущений в пятке важно продолжать выше описанные упражнения на регулярной основе (3-4 раза в неделю), чтобы свести к минимуму риск рецидива. Данные упражнения лечат симптомы, но полностью не устраняют основные предрасполагающие биомеханические факторы. Таким образом, важно непрерывное лечение данного заболевания!
- ношение индивидуально подобранных ортопедических стелек.
- ношение комфортной обуви. Обувь с жесткой подошвой с округлым контуром и удобным кожаным верхом в сочетании с ортопедическими стельками или подпяточником может быть очень полезной в лечении плантарного фасциита.
- нестеройдные противовоспалительные препараты (НПВП): короткий курс противовоспалительных препаратов может быть полезным в лечении симптомов плантарного фасциита у пациентов, не имеющих каких-либо противопоказаний (например, язвенной болезни желудка). (Целебрекс, Аркоксиа, Нимесил и др.).
- изменение физической активности. Любые изменения физической активности, начавшиеся недавно и которые могли увеличить нагрузку на пятку. Например, новый режим работы или новый вид тренировки в тренажерном зале, необходимо временно прекратить до исчезновения симптомов. Затем занятия можно постепенно возобновить. Кроме того, может быть полезным изменение обычного образа жизни (например, больше сидеть), что ограничивает количество времени, в течение которого пациент находится на ногах.
- использование ночной шины для лечения плантарного фасциита (Рис. 4). Шина удерживает голеностопный сустав в нейтральном положении (прямой угол) во время сна, ее использование позволит уменьшить утреннюю боль. Шину необходимо использовать каждую ночь в течение 1-3 недель до исчезновения симптомов. Кроме того, ношение шины можно возобновить на короткий промежуток времени, если симптомы возвращаются.
- снижение веса: если у пациента есть лишний вес, снижение веса может быть очень полезным для уменьшения болей, связанных с плантарным фасциитом.
- курс ударно-волновой терапии.
- локальные инъекции кортикостероидов (Липоталон, Дипроспан) .
- курс инъекций плазмы обогащенной тромбоцитами (PRP-терапия).
Оперативное лечение
Около 90% пациентов вылечиваются консервативно в течение 3-6 месяцев. Оперативное лечения показано пациентам с хроническими симптомами, сохраняющимися после проведения полноценного курса консервативного лечения, через 6-9 месяцев после окончания терапии.
Хирургическое вмешательство может включать в себя эндоскопическую или открытую частичную подошвенную фасциэктомию, операции на мышцах голени и ахилловом сухожилии.
Частичная подошвенная фасциэктомия: включает в себя удаление поврежденного участка подошвенной фасции, эндоскопически или через небольшой разрез. После операции следует 6-недельный период относительного покоя. Несмотря на то, что данная процедура показала хорошие результаты, это может увеличить риск разрыва подошвенной фасции, что приводит к глубокому деформирующему плоскостопию и развитию негативных симптомов.
Операции на икроножных мышцах и ахилловом сухожилии (так называемая операция Страйера или операция Вульпиуса): в последнее время появилось несколько исследований, которые предполагают, что удлинение икроножной мышцы поможет устранить симптомы, связанные с плантарным фасциитом.
Данная операция предусматривает создание разреза в нижней части икры, для того, чтобы освободить сухожилие икроножной мышцы в том месте, где оно переходит в ахиллово сухожилие.
После операции пациентам необходим относительный покой в течение шести недель. Может возникнуть остаточная слабость в мышцах голени, которая обычно проходит в течение 6-12 месяцев.
Подошвенный фасциит и пяточная шпора

Подошвенный фасциит (апоневроз) или, как его еще называют – пяточная шпора, представляет собой крайне неприятное и изматывающее заболевание, существенно ограничивающее активность человека.
Болевые и дискомфортные ощущения, которыми сопровождается этот недуг, локализуются, как правило, в районе пяточной кости и особенно усиленно проявляются во время положения стоя, а также совершения движений.
Главной причиной возникновения болевых ощущений при фасциите являются воспалительные процессы, разрывы и дегенерации в районе соединения фасции с пяточной костью.
Из данной статьи вы узнаете об анатомических особенностях стопы, основных факторах, влияющих на появление шпоры, а также самых эффективных методиках лечения недуга.
Анатомия стопы
Главная задача стопы – создание опоры для всего тела, а также снижение и распределение нагрузки, создаваемой в процессе движения. Передний отдел составляют фаланги пальцев и так называемые плюсневые кости, а наиболее крупной считается пяточная кость.
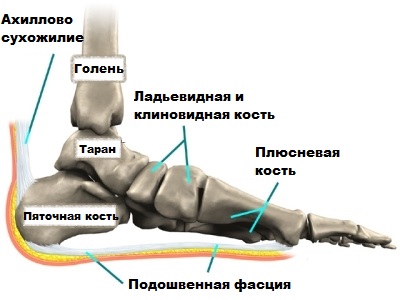
Апоневроз подошвы являет собой идущую от пальцев ноги уплотненную связку, соединяемую с пяточной костью и участвующую в поддержании продольного свода стопы. В процессе движения фасция работает по принципу лебедки – натягиваясь, эта связка увеличивает высоту свода, позволяя без каких бы то ни было проблем перемещаться по всевозможным поверхностям.
Причины воспалительных процессов фасции и образования шпоры
С возрастом фасция постепенно теряет эластичность, становясь более утолщенной. При этом, прогрессирование недуга провоцирует образование воспалительных процессов в районе соединения фасции с пяточной костью, что сопровождается болевыми ощущениями и припухлостями на пятке.
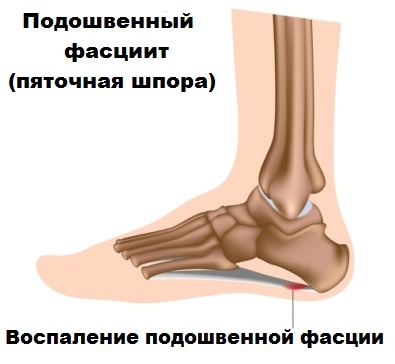
Спустя некоторое время, при отсутствии своевременного и надлежащего лечения, у пациента развивается костный экзостоз (шпора). Иногда, воспалительные процессы в районе подошвенной фасции сопровождаются болезнью Рейтера и подагрой.
Как показывает медицинская практика, развитие недуга, зачастую, не имеет какой-либо объяснимой причины. Однако, в некоторых случаях, спровоцировать недуг может использование тесной обуви, чрезмерные физические нагрузки, излишний вес, врожденные деформационные изменения стопы и пр.
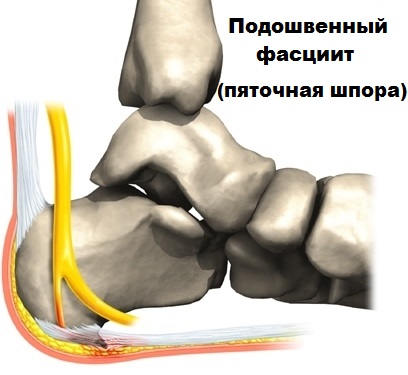
Симптоматика пяточной шпоры и подошвенного фасциита
Чаще всего, симптоматика подошвенного фасциита и шпоры характеризуется припухлостями и болевыми ощущениями в районе пятки.
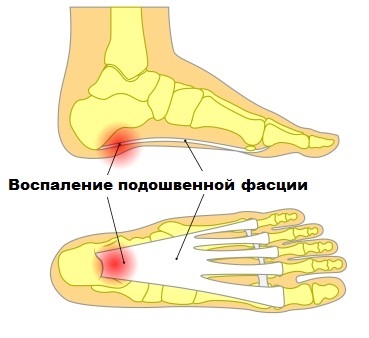
Наибольшую интенсивность болевой синдром имеет при вставании с потели (после сна). В этот момент пациенты (особенно женщины) ощущают ограниченность и серьезный дискомфорт при движении.
Важно заметить, что фасциит и шпора не редко развивается на обеих стопах. Особенно, такое наблюдается у спортсменов, людей, занимающихся хореографией и т.д.
Диагностирование заболевания
Шпора и подошвенный фасциит диагностируются и лечатся исключительно травматологом-ортопедом. При этом, установление диагноза происходит только после тщательного осмотра и ознакомления с историей болезни.
Ориентировочно у 50% людей, страдающих подошвенным фациститом, на поверхности пятки развивается нарост костной ткани – пяточная шпора.
Однако в данном случае, шпора не становится причиной болевых ощущений, а лишь сопровождает подошвенный фасциит.
Получение данных МРТ или УЗИ подошвенной фасции позволяет наглядно и достаточно точно определить имеющиеся воспалительные очаги, а также своевременно предотвратить целый спектр сопутствующих недугов.
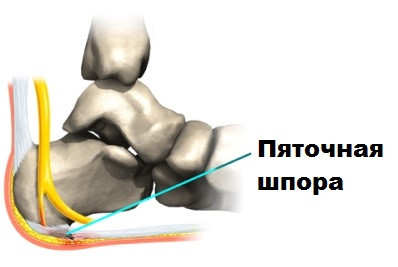
Варианты лечения подошвенного фасциита и пяточной шпоры
На начальных этапах проявления недуга весьма эффективным может являться консервативное лечение. Его подход заключается в обеспечении максимального покоя стопы, приеме обезбаливающих препаратов и (иногда) инъекций глюкокортикоидов, использовании правильно подобранных ортопедических стелек, прохождении курса физиотерапевтических процедур и лечебной физкультуры.
В случае, когда болевые ощущения в районе пятки не уходит и продолжает беспокоить в течении последующих 3 – 4 мес, специалист назначает хирургическое вмешательство.
При подошвенном фасциите или шпоре одной из наиболее результативных операционных методик считается фасциотомия – заключающаяся в незначительном рассечении фасции и последующем устранении шпоры.
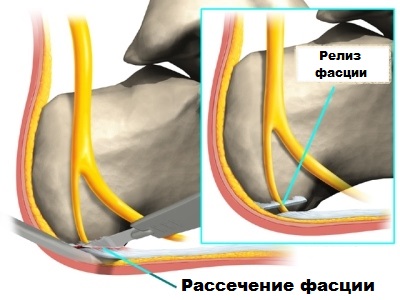
Доктор Якушев проводит такого вида хирургические процедуры по новейшим методикам с использованием артроскопа, вводимого через небольшие кожные проколы в районе воспаленного апоневроза и шпоры.
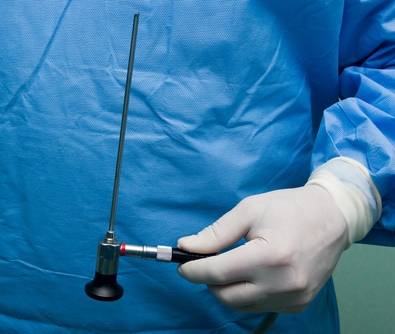
Именно артроскоп (прибор, выводящий изображение на монитор) позволяет врачу во время операции видеть воспаленные участки подошвы и наиболее точно контролировать свои действия, заключающиеся в надсечении апоневроза и последующем удалении шпоры.
Преимуществом операции под артроскопом перед открытой операцией является низкий болевой уровень, минимизация травм прилегающих здоровых тканей, а также быстрая реабилитация и великолепный косметический результат.

Удаление швов осуществляется спустя 7 дней после оперативного вмешательства, а к полноценной физической деятельности пациенты, как правило, возвращаются спустя 1 месяц.
Стоимость услуг
Первичная консультация специалиста
- Ознакомление с клиническим состоянием стопы пациента и историей болезни
- Клинический осмотр
- Симптоматика патологии
- Ознакомление с результатами анализов крови, рентгенограмм, КТ и МРТ
- Диагностирование заболевания
- Назначение оптимально подходящей методики лечения
Повторный осмотр и предоставление консультации
- Анализ результатов обследования, пройденного на первой консультации
- Диагностирование заболевания
- Назначение перечня лечебных процедур
Инъекция глюкокортикоида в район ахиллова сухожилия (без учета цены самого препарата)
- Анестезия (местного действия)
- Инъекционная локальная терапия
- Пребывание в стационаре
- Анестезионные препараты
- Хирургическая процедура эндоскопиии
- Операционные материалы
Производство ортопедических стелек
- Осмотр и проведение плантоскопии
- Производство стелек
- Материалы для изготовления
- Предоставление консультаций по профилактике образования фасциита и шпоры
Послеоперационный прием у специалиста
- Послеоперационный клинический осмотр
- Ознакомление с данными рентгенограмм, МРТ, КТ
- Предоставление консультаций по реабилитации
- Внутрисуставное введение препарата на основе гиалуроновой кислоты (при необходимости)
- Снятие швов
Отзывы о враче
Это отзывы реальных людей, взятых со страницы врача на портале prodoctorov.ru
Проживаю в Ростовской области. Последние два года очень беспокоила боль в тазобедренном суставе, уже ничего не помогало, и я решилась на эндопротезирование. По совету ростовского хирурга обратилась .
Больше года ежеминутно я чувствовала мигрирующую боль в области таза, боль усиливалась после сидения и лежания на боку. Прошла весь путь врачей от гинекологии, урологии, проктологии, неврологии и тому .
Обратилась к врачу с сильнейшей болью в тазобедренного суставе, практически не могла ходить. Денис Сергеевич внимательно осмотрел, назначил обследование, по результатам которого провел манипуляции .
Якушев Денис Сергеевич – травматолог-ортопед, но ещё и врач и человек с большой буквы. В 2016 году доктор Якушев Д.С. прооперировал тазобедренный сустав справа у моей мамы. Операция была экстренная .
Очень понравилось всё! Врач подробно рассказал обо всем, объяснил ситуацию. Понятно и доступно! Внимательность, профессионализм! Приятно было пообщаться. Специалиста рекомендую на все 100%!
Хочу сказать большое спасибо Якушеву Денису Сергеевичу! Обратился к нему с отрывом сухожилия бицепса. Диагноз был поставлен очень оперативно и сразу назначена плановая операция. Операцию сделали по .
Мне понравился весь мед персонал, а главное, мой лечащий врач – Якушев Денис Сергеевич. Этот человек на своем месте. Я живу в ростовской обл., хорошие люди дали номер телефона Денис Сергеевич, созвонились .
Хотим выразить огромную благодарность Якушеву Денису Сергеевичу! Спасибо Вам большое за Ваш профессионализм и внимательность, за теплое, доброжелательное отношение к нам и желание помочь! Пациенту .
С 2011 года у моей свекрови (сейчас ей 70 лет) появились сильнейшие боли в правой ноге в области бедра и колена. Мы с мужем неоднократно ее записывали к различным травматологам-ортопедам и неврологам .
Народ! Спешу сообщить, что наша медицина жива, пока у неё есть такие доктора, как Якушев Денис Сергеевич – Травматолог-ортопед, не ошиблась, именно с большой буквы. 28.01.2020 доктор Якушев Д.С.
В январе 2020 г. мужу сделали операцию по замене правого тазобедренного сустава в ФНКЦ МФБА России. Оперировал травматолог-ортопед Якушев Денис Сергеевич. Операция прошла прекрасно, всего за 1 ч. 10 .
Хотим выразить благодарность чудесному доктору и человеку, профессионалу своего дела – Якушеву Денису Сергеевичу. Немного нашей истории. Папе в 2008 году поставили диагноз коксартроз тазобедренного сустава .
Огромнейшее спасибо Денису Сергеевичу! Был на приёме в июле 2019 г. Очень душевно поговорили, я сразу проникся доверием к этому человеку, диагноз поставил только по снимкам, не читая записи (фотографов) .
Хочется сказать огромное спасибо Денису Сергеевичу. Я могу ходить без боли. Поверьте, это много значит. Попала я к этому врачу по рекомендации сестры. Приехала я из Норильска, кстати сказать, где не .
От всей души хочу сказать сердечное спасибо Якушеву Денису Сергеевичу, который провел мне две операции по тотальному эндопротезированию коленных суставов. Очень хороший доктор, всем рекомендую.
Подошвенный фасцит
Эта информация разъясняет причины возникновения, а также методы диагностики и лечения подошвенного фасцита.
О подошвенном фасците
Подошвенная фасция представляет собой связку (полоску плотной ткани), которая соединяет пяточную кость с подушечкой стопы (см. рисунок 1). Подошвенная фасция действует подобно эластичной ленте, которая растягивается с каждым шагом. Она также поддерживает свод стопы.
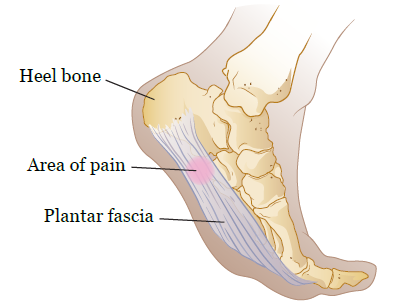
Рисунок 1. Подошвенная фасция
В случае перенапряжения или повреждения подошвенной фасции она может порваться, ослабнуть, опухнуть, или болеть. Такое состояние называется подошвенным фасцитом. Подошвенный фасцит является одной из наиболее распространенных причин боли в пятке.
Признаки подошвенного фасцита
Подошвенный фасцит обычно проявляет себя как жгучая, резкая или ноющая боль в области пятки. Иногда боль может распространяться и на подушечку стопы.
Большинство людей с подошвенным фасцитом испытывает боль при подъеме с кровати по утрам. Вы также можете испытывать боль после длительного стояния, физической активности или в конце дня.
Причины подошвенного фасцита
К некоторым причинам подошвенного фасцита относятся:
- напряженные икроножные мышцы или ахилловы сухожилия (плотная ткань, соединяющая икроножные мышцы с пяточной костью);
- продолжительная ходьба, стояние или бег, в особенности на твердых поверхностях;
- ношение не подходящей по размеру обуви;
- ношение обуви, которая не обеспечивает необходимую поддержку стопы;
- ослабление тканей стопы с возрастом;
- плоскостопие, высокий подъем стопы или неровная походка;
- избыточный вес;
- беременность или гормональные изменения; под действием гормонов связки и ткани могут становиться более подвижными, чем обычно.
Диагностика подошвенного фасцита
Ваш врач может диагностировать подошвенный фасцит во время врачебного осмотра. Он осмотрит вашу стопу и понаблюдает за тем, как вы стоите и ходите. В ряде случаев, чтобы исключить другие возможные проблемы, назначается рентген или лабораторное исследование.
Лечение подошвенного фасцита
Несмотря на то что подошвенный фасцит обычно проходит, не создавая долгосрочных проблем, он может продлиться от 6 до 18 месяцев.
Возможно, вам потребуется принимать лекарство, чтобы уменьшить боль и снять отек. Ваш врач расскажет, какие из этих препаратов подходят вам больше всего. Вы должны всегда принимать лекарства в соответствии с указаниями вашего врача.
Наиболее распространенными лекарствами, которые принимают в этом случае, являются нестероидные противовоспалительные препараты (НПВП) (nonsteroidal anti-inflammatory drugs (NSAIDs)). Примеры НПВП:
- ibuprofen (Advil ® и Motrin ® );
- naproxen sodium (Aleve ® );
- naproxen (Naprosyn ® ).
НПВП следует принимать во время еды. Проконсультируйтесь со своим врачом перед приемом НПВП, если вы:
- раньше обращались к врачу в связи с заболеваниями желудка и кишечника, печени или почек;
- раньше обращались к врачу в связи с нарушениями свертываемости крови;
- принимаете aspirin или другое лекарство, препятствующее свертыванию крови;
- принимаете кортикостероиды — стероидные гормоны, вырабатываемые корой надпочечников (внешней частью надпочечников).
Ваш врач также может предложить накладывать клейкую ленту на свод стопы или разместить в вашей обуви специальные средства для дополнительной поддержки, такие как пяточная стелька, ортопедические приспособления (например, брейсы или лангеты), стельки-супинаторы. Вам также может потребоваться физиотерапия.
Если эти методы лечения не помогают, обратитесь к вашему врачу. Вам могут предложить и другие методы, такие как инъекции (уколы) кортикостероидов или операцию.
Как облегчить боль при подошвенном фасците
Вот несколько способов, позволяющих самостоятельно облегчить боль при подошвенном фасците:
- Заверните в полотенце брикет льда и приложите к пяткам. Это поможет снять отек и уменьшить дискомфорт. Прикладывайте лед 4–6 раз в день на 10 минут.
- Носите обувь, которая поддерживает стопу. Не носите обувь без задника, на высоком каблуке, сандалии, шлепанцы и не ходите босиком.
- Выполняя физические упражнения, делайте достаточные перерывы для отдыха. Не стойте, не бегайте и не ходите подолгу.
- Давайте вашим ступням отдохнуть. Постарайтесь сократить активность, связанную с нагрузкой на пятки и подушечки стоп, например бег, прыжки и ходьбу.
Упражнения для облегчения боли при подошвенном фасците
Помимо перечисленных методов, существуют и упражнения, которые вы можете выполнять, чтобы справиться с болью при подошвенном фасците.
Сгибание пальцев ног
Вы можете выполнять сгибание пальцев ног с помощью книги или полотенца.
При использовании книги:
- Положите книгу на пол. Встаньте на нее.
- Согните пальцы ног, обхватив ими край книги (см. рисунок 2). Затем распрямите пальцы.
- Выполняйте это упражнение в течение 2 минут, 2 раза в день.

Рисунок 2. Сгибание пальцев с помощью книги
При использовании полотенца:
- Положите полотенце на пол и встаньте на него.
- Сожмите полотенце пальцами ног и затем отпустите его (см. рисунок 3).
- Повторяйте это упражнение в течение 1–2 минут, 2 раза в день.

Рисунок 3. Сгибание пальцев с помощью полотенца
Растяжка стопы
Для этого упражнения вам понадобится полотенце. Полотенце должно быть достаточно длинным для того, чтобы вы могли обвести его вокруг своей стопы, когда сидите с вытянутыми ногами (см. рисунок 4).
- Сядьте на пол и вытяните ноги перед собой.
- Обведите полотенце вокруг стопы, держа ногу прямо перед собой.
- С помощью полотенца подтяните верхнюю часть стопы к себе (см. рисунок 4). Вы должны почувствовать растяжение в икроножной мышце.
- Задержитесь в этом положении на 10–30 секунд. Затем отпустите стопу.
- Повторяйте это упражнение по 5 раз за подход. Делайте 2 подхода в день.
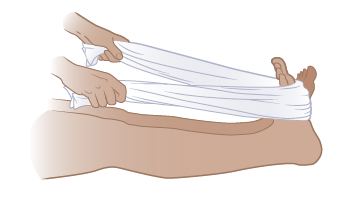
Рисунок 4. Растяжка стопы
Вращение стопой
- Сядьте на стул и положите ногу на подставку для ног или на другой стул.
- Вращайте правой стопой по часовой стрелке (вправо) 8–12 раз (см. рисунок 5).
- Измените направление и вращайте стопой против часовой стрелки (влево) 8–12 раз.
- Повторите упражнение для левой стопы.
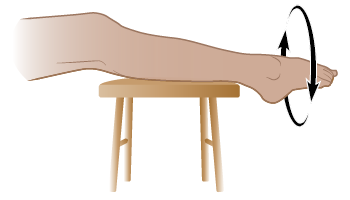
Рисунок 5. Вращение стопой
Последнее обновление
Если у вас возникли вопросы, обратитесь непосредственно к сотруднику своей медицинской бригады. Пациенты MSK могут обратиться к поставщику услуг после 17:00 либо в выходной или праздничный день, позвонив по номеру .
Если у вас возникли вопросы, обратитесь непосредственно к сотруднику своей медицинской бригады. Пациенты MSK могут обратиться к поставщику услуг после 17:00 либо в выходной или праздничный день, позвонив по номеру .
Пяточная шпора
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Пяточная шпора: причины появления, симптомы, диагностика и способы лечения.
Определение
Пяточной шпорой, или подошвенным фасциитом, называют заболевание стоп с характерным хроническим асептическим (без бактериального агента) воспалением в области прикрепления большой связки на подошве стопы (подошвенного апоневроза, или фасции) к пяточной кости. Подошвенный фасциит обычно формируется на задней или нижней поверхности пяточной кости, напоминая шпору, что и обусловило его название.
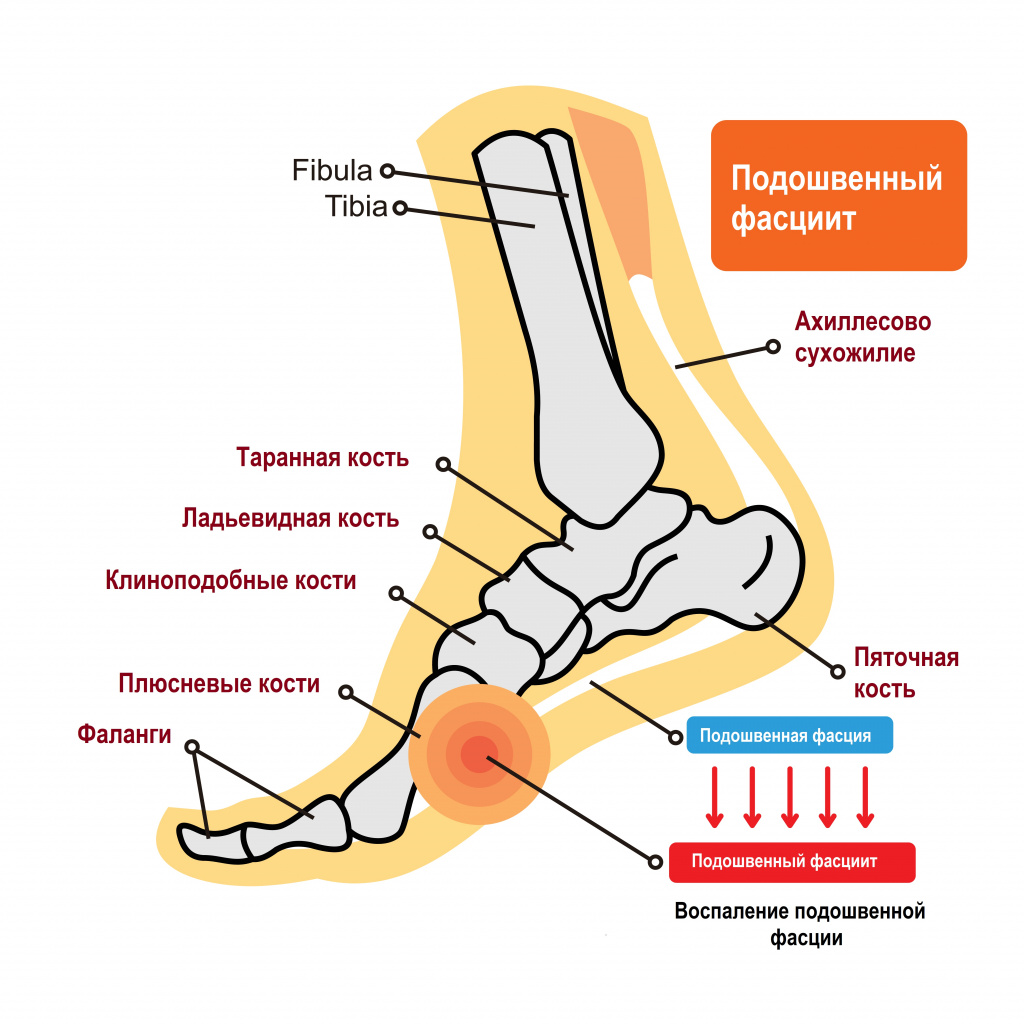
Причины появления пяточной шпоры
Подошвенная фасция — это пучок волокон, соединяющих пяточный бугор с фалангами пальцев. Она помогает поддержанию формы ступни и свода стопы. Нормальная анатомия стопы устроена так, чтобы человек при ходьбе не ощущал боли – для этого имеется подошвенный апоневроз, который играет роль амортизатора (мостика) для свода стопы.
Одна из современных теорий, объясняющих процесс формирования синдрома пяточной шпоры, состоит в том, что воспаление вызвано хронической микротравматизацией апоневроза при его растяжении.
В результате неправильного положения костей стопы друг относительно друга во время ходьбы происходит постоянное перерастяжение связки, приводящее к появлению мелких разрывов, отека и боли. В результате многократных разрывов возникает воспаление и укорочение волокон подошвенного апоневроза, они теряют свою эластичность. Включается патологическая обратная связь: чем больше микроразрывов, тем сильнее воспаление, тем короче связки, тем чаще микроразрывы. Вынужденной защитой организма от травм и разрывов является укрепление волокон подошвенного апоневроза в области прикрепления к пяточной кости. На следующем этапе происходит формирование остеофитов на пяточной кости, которые и получили название «пяточная шпора». Таким образом, сам нарост на пяточной кости является лишь реакцией организма на воспаление, но не первопричиной боли.
Предрасполагающими факторами к развитию шпоры являются плоскостопие, избыточный вес, чрезмерные перегрузки стопы, очень высокий или низкий свод стопы, врожденные и приобретенные деформации стоп, сколиоз, остеохондроз, деформирующий артроз тазобедренного или коленного суставов, артриты различной этиологии, сахарный диабет.
Заболевание нередко диагностируется у профессиональных спортсменов, бегунов и танцоров, а также у людей, чья работа связана с длительным пребыванием в положении стоя, с продолжительной ходьбой по твердой поверхности, частым ношением тяжестей.
Возможно, это объясняется регулярным ношением обуви на высоком каблуке. В 90% случаев заболевание развивается на фоне плоскостопия, при котором меняется распределение нагрузки на стопу и происходит перенатяжение подошвенной фасции.
Классификация заболевания
По международной классификации болезней МКБ-10 пяточная шпора (M77.3) относится к болезням костно-мышечной системы и соединительной ткани. Пяточные шпоры могут быть односторонними и двусторонними, то есть на стопах одной или на обеих ног.
Симптомы пяточной шпоры
Заболевание обладает настолько характерной симптоматикой, что не заметить его или перепутать с какой–либо другой патологией просто невозможно. Типичные симптомы подошвенного фасциита:
- жгучая, пронзительная боль в пятке;
- очаг боли находится глубоко, прямо перед пяткой и чаще с внутренней стороны пятки;
- боль острее проявляется утром и в конце утомительного дня;
- боль усиливается при длительном стоянии, сидении;
- первые шаги после сна особо болезненны, а по мере ходьбы боль немного утихает;
- беспокоит сильнее при ходьбе босиком, в плоской обуви без каблука;
- боль может присутствовать в обеих стопах, но, как правило, одна нога болит сильнее;
- неправильный поворот стопы, косолапость.
При задней пяточной шпоре болезненность наблюдается у места прикрепления ахиллова сухожилия при ходьбе и давлении задником обуви.
Взаимосвязи между размерами шпоры и тяжестью симптоматики не существует. Многие крупные шпоры являются бессимптомными, небольшие по размеру шпоры могут вызывать невыносимую боль, а многие пациенты имеют выраженные жалобы, хотя на рентгенологических снимках признаков наличия шпор нет.
Диагностика пяточной шпоры
Обследование пациентов с пяточной болью начинают с оценки общего состояния здоровья (включая историю лечения пяточной боли), профессиональной деятельности, увлечений, изменения веса или совпадения начала симптомов с увеличением физической активности.
Для уточнения диагноза пяточной шпоры используют различные инструментальные методы:
-
Рентгенография пяточной области необходима для исключения перелома, если в анамнезе есть указания на травму. На ранних этапах формирования пяточная шпора на рентгенограмме не визуализируется.
Рентгенологическое исследование стопы в двух проекциях позволяет диагностировать травмы и другие патологические изменения, в том числе и плоскостопие.
Магнитно-резонансная томография – исследование, позволяющее детально изучить структуру мягких тканей, обнаружить патологические изменения, оценить степень их распространения и локализацию.
Исследование мягких тканей для выявления патологических изменений и диагностики новообразований.
-
и биохимический анализы крови для выявления воспалительного процесса, оценки уровня мочевой кислоты;
Исследование СРБ в сыворотке крови применяют в целях выявления воспаления и контроля лечения воспалительных заболеваний.
Определение мочевой кислоты в сыворотке крови используют в диагностике патологий почек, диагностике и контроле лечения подагры, мониторинге пациентов, получающих цитотоксические препараты, и др.
Комплексное ультразвуковое сканирование сосудов нижних конечностей для диагностики нарушения кровообращения.
Патологией стопы занимаются травматологи-ортопеды, хирурги. Необходимый перечень физиотерапевтических процедур, массаж и лечебную гимнастику назначает врач-физиотерапевт. При наличии сопутствующих заболеваний могут потребоваться соответствующие лабораторные и инструментальные исследования, консультации узких специалистов.
Лечение пяточной шпоры
Одной из основных целей лечения пяточной шпоры является контроль болевого синдрома и снятие воспаления. Реальный эффект может быть получен только при комплексном подходе.
Метод разгрузки стопы. Самым действенным способом лечения является возращение стопы при ходьбе в правильное положение, восстановление арки продольных сводов и уменьшение давления на пяточную область. Рациональным считается ношение ортопедической обуви, которая предотвращает перерастяжение подошвенной связки и оказывает максимальный амортизирующий эффект, создавая комфорт во время ходьбы.
Один из наиболее доступных вариантов – изготовление индивидуальных супинаторов, делающих возможным физиологичную постановку стопы.
Лекарственная терапия. В настоящее время для лечения пяточной шпоры применяют препараты из группы нестероидных противовоспалительных средств в виде мазей, кремов. таблетированных или инъекционных форм. Стоит заметить, что это симптоматический метод лечения, который не дает стойкого обезболивающего эффекта и не влияет на течение заболевания, а также имеет множество нежелательных побочных эффектов.
Кортикостероиды обычно используют для уменьшения боли и воспаления. Хотя подошвенный фасциит является скорее дегенеративным, чем воспалительным процессом, о чем свидетельствуют данные о краткосрочном терапевтическом эффекте кортикостероидов. Наибольшее распространение при лечении пяточной шпоры получили инъекции гормональных препаратов.
Напряжение икроножных мышц усугубляет течение заболевания и усиливает пяточную боль, поэтому для ее уменьшения можно использовать миорелаксанты.
В сочетании с анальгетиками они значительно повышают эффективность лечения и позволяют снизить дозы обезболивающих препаратов.
- электрофорез с гиалуронидазой или 5%-ым раствором хлористого кальция: введение препаратов в толщу тканей с помощью электрического тока;
- сонофорез с гидрокортизоном: обработка тканей ультразвуковыми волнами, улучшающими проникновение лекарственных средств;
- ультразвуковая терапия: прогрев тканей и снижение воспалительных реакций с помощью ультразвуковых волн;
- магнитотерапия;
- грязевые и минеральные ванны;
- лазеротерапия: прогревание глубоких слоев тканей лазером способствует местному улучшению кровотока.
Лечебная физкультура и массаж. В подострый период, когда интенсивность боли уменьшилась, к лечению добавляют физические упражнения, направленные на растяжение икроножных мышц голени и подошвенной фасции, улучшение подвижности голеностопного сустава, а также укрепление мышц, отвечающих за правильную постановку стопы во время движения. Массаж улучшает обменные процессы в тканях, убирает болевой синдром, связанный с рефлекторным мышечным спазмом.
Лечебная физкультура и массаж направлены на коррекцию биомеханики тела, что позволяет значительно облегчить течение болезни и является профилактикой ее рецидивов.
Хирургическое лечение. Избавиться от крупной пяточной шпоры можно только хирургическим методом. При выборе классического варианта операции хирург разрезает фасцию полностью и удаляет костный выступ. Более современной и щадящей методикой является радиочастотная микротенотомия. Суть операции заключается в устранении поврежденных тканей с помощью радиочастотных волн.
Локальное введение гормонов (кортикостероидов) в место воспаления и хирургическое вмешательство являются крайними мерами, к которым прибегают только в тех случаях, когда другие методы лечения не принесли желаемого результата.
В сложных случаях, характеризующихся длительным и рецидивирующим течением, хирургическое лечение является безальтернативным методом.
Осложнения
Главным осложнением пяточной шпоры является ухудшение качества жизни, связанное с болевым синдромом и невозможностью вести активный образ жизни. У больных нередко нарушается сон, усиливается тревога, раздражительность. Они вынуждены избегать опоры на больную пятку и переносить вес на здоровую конечность. Это отрицательно сказывается на походке и осанке и повышает риск поражения суставов нагружаемой конечности. При выраженном болевом синдроме появляется асимметрия осанки, что приводит к прогрессированию остеохондроза и возникновению болевого синдрома в области поясницы. Вследствие этого больной вынужден ограничивать двигательную активность.
Другие осложнения, такие как отрыв фасции от места крепления и нагноения, встречаются редко.
Профилактика пяточной шпоры
Развитие пяточной шпоры в большинстве случаев можно предупредить. Рекомендуется обеспечивать регулярный отдых стопам в комбинации с правильными упражнениями, устраивать перерывы на разминку в работе, если она связана с постоянной нагрузкой на стопы.
Полезно носить индивидуальные ортопедические стельки, прилегающие к ступне по всей площади, – они позволяют уже в первые недели постоянного ношения восстановить нормальную высоту свода стопы и, таким образом, уменьшить натяжение подошвенной фасции.
Чтобы снизить выраженность боли в пяточной области и уменьшить нагрузку на подошвенный апоневроз, следует делать более короткие шаги, не ходить босиком, исключить бег, танцы, ношение нерациональной обуви.
- Резник Л.Б., Ерофеев С.А., Силантьев В.Н., Турушев М.А., Кузнецов Н.К. Современное состояние проблемы хирургического лечения подошвенного фасциоза (обзор литературы). Гений ортопедии, журнал. Т. 24. № 4, 2018. С. 515-520.
- Шпоры костные. Большая Медицинская Энциклопедия (БМЭ), под редакцией Петровского Б.В., 3-е издание, том 27.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.


