Повторные оперативные вмешательства при альвеококкозе печени
Введение. Альвеококкоз печени – тяжелое паразитарное заболевание, диагностика и лечение которого представляет сложности в связи с тем, что заболевание протекает длительное время бессимптомно, а клинические симптомы появляются тогда, когда очаг поражения достиг больших размеров, либо возникло осложнение [4,5]. Заболевание распространено в Центрально-Азиатском регионе и, в частности, Кыргызской Республике, где отмечается резкий рост заболеваемости [1]. Больные обращаются в сроки, когда радикальную операцию выполнить уже невозможно [3,8]. Сложность диагностики альвеококкоза заключается в том, что это заболевание длительное время протекает бессимптомно с проявлением лишь неопределенных общих признаков (слабость, быстрая утомляемость, потеря веса и др.), и лишь тогда, когда патологический процесс охватывает большую зону печени или возникает осложнение, больные обращаются к врачу [9]. Применение химиопрепаратов стало в комплексе с хирургическим методом, но какова его эффективность остается еще не изученной проблемой. Появились сообщения о том, что после приема химиопрепаратов, особенно альбендазола, возможно выполнение повторной радикальной операции [2,6,].
Целью исследования явилось представить результаты повторных операций при альвеококкозе печени.
Материалы и методы исследования. Под наблюдением находился 31 больной, женщин было 22, мужчин – 9, оперированных в хирургических отделениях Городской клинической больницы №1, г. Бишкек в период с 2006 по 2012 гг. Возраст колебался от 18 до 68 лет, а давность заболевания – от 6 месяцев до 10 лет. В оценке состояния больных до операции и эффективности лечения, помимо общеклинического обследования, использовали ультразвуковое исследование, компьютерную томографию и биохимические исследования для оценки функционального состояния печени и почек. При поступлении больные предъявляли жалобы на ноющие боли в правом подреберье или эпигастрии, снижение аппетита и общую слабость. При осмотре желтушность склер и кожных покровов имело место у 12 больных, а уровень общего билирубина колебался от 42,0 до 150 мкмоль/л. В оценке объема выполненных оперативных вмешательств мы пользовались классификацией, предложенной Б.И. Альперовичем [3]:
– радикальные, когда полностью удаляется очаг поражения;
– условно-радикальные, когда основной очаг удаляется, а часть остается, особенно при расположении альвеококкоза в воротах печени, с оставлением его небольшой части в трудноудалимых местах, например на стенках воротной вены;
– паллиативные, когда выполняются в основном желчеотводящие операции.
При ультразвуковом исследовании паразитарная природа и объем поражения печени установлен у 28 больных, а 3 пациентам потребовалось выполнение компьютерной томографии с целью определения характера и распространенности поражения. В диагностике альвеококкоза наиболее информативным и доступным методом является ультразвуковое исследование, которое позволяет определить не только форму, но и выявить, осложненная это форма или не осложненная. По результатам ультразвуковой сонографии мы выделили узловую форму альвеококкоза, инфильтративную и смешанную. При очаговой форме границы узла неправильной формы, но четкие, а при инфильтративной форме нет четкой границы между очагами поражения и тканью печени, а участок паразитарной ткани внедрен в паренхиму печени. При смешанной форме на отдельных участках граница узла четко определялась, а на других врастала в ткань печени. В ткани альвеококкового узла кровоток не обнаруживался, а перед паразитарным узлом или зоной инфильтрации отмечалось увеличение диаметра сосудов портальной системы и нарушение ее архитектоники. При компьютерной томографии контуры паразитарного узла были нечеткие, отмечалась деформация поверхности печени, структура узла была неоднородной за счет участков низкой плотности, выявлялось наличие кальцинатов, слияние мелких очагов с формированием полости распада. При центральном расположении узла выявлялось расширение сосудов портальной системы. При наличии механической желтухи обнаруживали расширение желчных протоков. Из 31 больного, которым выполнена повторная операция, четверо пациентов поступили из районных больниц, где им была выполнена лапаротомия (предполагали до операции острый холецистит), но в момент операции обнаружено наличие плотного очага в печени, взята биопсия – выявлен альвеококкоз и они в ближайшие сроки (9-10 дней) направлены были в нашу клинику. У 12 больных лапаротомия была выполнена ранее в нашей клинике, процесс был признан неоперабельным, двум из них произведены желчеотводящие операции, а у остальных операция закончилась диагностической лапаротомией. При выписке назначены три курса приема альбендазола и рекомендовано явиться на контрольное обследование через 6 месяцев, а у остальных (15 чел.) ранее были выполнены условно-радикальные операции. Под условно-радикальной операцией мы подразумевали удаление основного патологического очага с оставлением небольшой его части в трудно удалимых местах, например на стенках воротной вены. В послеоперационном периоде также назначено три курса альбендазола с повторным контролем через 6 месяцев. Мы остановились на альбендазоле как наиболее эффективном и малотоксичном препарате. Альбендазол – это антигельминтный препарат широкого спектра действия, производное бензимидазола карбамата. Альбендазол избирательно ингибирует полимеризацию β-глобулина, нарушает активность цитоплазматической микротубулярной системы клеток кишечного канала гельминтов, изменяет течение биохимических процессов (подавляет утилизацию глюкозы), блокирует передвижение секреторных гранул и других органелл в мышечных клетках круглых червей, обуславливая их гибель [10]. Его фармакологическое действие увеличивается, если он применяется с растительным маслом, которое повышает всасываемость в кишечнике в 5-6 раз. Курс лечения – 28 дней, необходимо не менее 3 курсов с интервалом в 14 дней. Одна таблетка содержит до 400 мг активного вещества. После каждого курса приема приема альбендазола выполняли обследование больных. Препарат пациенты переносили хорошо, лишь у 3 отмечена кратковременная тошнота, но отмены альбендазола это не потребовало.
Результаты и их обсуждение. Поступивших из районных больниц было 4 пациента, которым ранее осуществлена лишь лапаротомия. После детального обследования они были оперированы: у 2 из них выполнены радикальные операции (у одного гемигепатэктомия и у второго – бисегментарная резекция печени), а у 2 произведены условно-радикальные операции. Из 12 больных, которым в нашей клинике ранее была проведена лапаротомия, при контрольном обследовании после приема 3 курсов альбендазола у 4 отмечен четко отграниченный очаг поражения и им была выполнена гемигепатэктомия, у двух – два очага поражения, но также четко отграниченные. Им выполнены условно-радикальные операции, у остальных 6 больных – паллиативные, желчеотводящие операции. Наблюдая за 15 больными, которым были выполнены условно-радикальные операции, после трех курсов приема альбендазола прогрессирование процесса ни у одного не обнаружено. У 3 оставшийся очаг поражения оставленной во время первой операции уже не определялся, даже при компьютерной томографии, еще у 3 очаг поражения существенно уменьшился в размерах, что позволило выполнить им гемигепатэктомия, а у 2 – вновь условно-радикальные операции. У остальных пациентов (7 чел) процесс стабилизировался, за ним продолжено наблюдение. Из 31 поступивших радикальные операции удалось выполнить у 9 больных, условно-радикальные – у 13 и паллиативные – у 9 пациентов, в основном желчеотводящие операции, после которых наступило улучшение общего состояния больных, снизился уровень билирубина, значительно уменьшились явления механической желтухи. Все больные оперированы под эндотрахеальным обезболиванием. У 11 больных радикальные и условно-радикальные операции произведены с использованием методики дигитоклазии по Тон-Тхат-Тунг [7], а в 2 случаях была выполнена анатомическая резекция печени (правосторонняя гемигепатэктомия воротным способом). Следует отметить, что повторные операции не представляли особых технических сложностей, а послеоперационный период протекал не сложнее, чем при первичных операциях, но состояние всех после операции было тяжелым, им выполняли детоксикационную терапию с обязательным включением в комплекс лечения гепатотропных препаратов, проводили региональную лимфостимуляцию, включающей антибиотики и лимфотропную смесь (гепарин 60 ЕД на кг массы тела, лидаза 8-12 ЕД, тактивин 1 мл, 0,5% раствор новокаина 15-20 мл) через круглую связку печени на протяжении 4-5 суток.. Состояние постепенно улучшалось. В ближайшие сроки после операции осложнения возникли у 6 больных: у 2 – плеврит, у 2 – инфильтрат в области раны еще у 2 – нагноение раны. Все осложнения к моменту выписки излечены. Среднее пребывание в стационаре составило при радикальных операциях 22,6±1,4 койко-дней, при условно-радикальных 19,4±1,7, а при паллиативных – 15,6±1,8 койко-дней.
Выводы. Таким образом, наши немногочисленные наблюдения за больными, оперированными по поводу альвеококкоза, позволяют сделать следующие выводы:
1. Больным, оперированным по поводу альвеококкоза печени и признаными неоперабельными, необходимо назначение 3 курсов терапии альбендазолом с обязательным контрольным обследованием после каждого курса химиотерапии, чтобы своевременно выполнить радикальные или условно-радикальные операции.
2. Назначение курсового лечения альбендазолом в комплексе с оперативным вмешательством оказывает благоприятный эффект, повышает радикализм операции.
3. Повторные операции на печени по поводу альвеококкоза в сравнении с первичными вмешательствами не более сложны и при соответствующих показаниях способствуют улучшению результатов оперативного лечения больных альвеококкозом.
Список использованных источников:
1. Абдырасулов С.А., Акматов Б.А., Абдыжапаров Т.А. Изучение природной очаговости, эпидемиологии эхинококкоза и альвеококкоза в Кыргызстане// Актуальные вопросы современной биологии и медицины / Материалы Международного симпозиума. – Чолпон-Ата, 1995. – Часть III. – С.5-7.
2. Алиев М.А., Баймаханов Б.Б., Наршанов Б.А. Опыт хирургического лечения альвеолярного эхинококкоза печени// Анналы хирургической гепатологии. – 2006. – № 3. – С.179-180.
3. Альперович Б.И. Радикальные и условно-радикальные операции при альвеококкозе печени// Анналы хирургической гепатологии. – 1996. – № 1. – С. 24-29.
4. Альперович Б.И., Мерзликин Н.В., Ярошкина Т.К. Ультразвуковая диагностика очаговых поражений печени перед повторной операцией// Клиническая хирургия. – 1995. – № 9. – С.15-16.
5. Барыков В.Н., Манахов М.В., Сарсенбаев Б.К. Диагностика и лечение альвеококкоза печени// Анналы хирургической гепатологии. – 2007. – № 3. – С.44-45.
6. Журавлев В.А. Повторные радикальные операции у так называемых «неоперабельных» больных с альвеококкозом печени// Анналы хирургической гепатологии. – 2000. – Том 5, № 2. – С.11-18.
7. Тон-Тхат-Тунг. Хирургия печени. – М.: Медицина, 1967. – 237 с.
8. Kodama J. Alveolar echinococcoses: MP findings in the liver// Radiology. – 2003. – Vol. 228. – P.172-177.
9. Bresson-Hadni S. Alveolar echinococcosis// Hepatology. – 1998. – Vol.27, №5. – Р.1453 -1456.
10. Aktan A., Yalin R. Preoperative albendazole treatment of liver hydatid disease decreses the variability of the cyst// European Journal of Gastroenterology. – 1996.-Vol. 8, №9. – Р.877-879.
В журнале «Врач-аспирант»:
11. Касимова Г.З., Сабирова Р.А., Милушева Р.Ю. Влияние различных форм хитозана на окислительно-восстановительные процессы в печени при метаболическом синдроме// Врач-аспирант, №3.3(52), 2012. – С.432-437
12. Атякшин Д.А. Гликоген в печени крыс при моделировании физиологических эффектов невесомости и модификации восстановительного периода низкочастотным импульсным магнитным полем // Врач-аспирант, №5.1(54), 2012. – С.148-154
Подписано в печать: 02.04.2013
© 2005-2021 Издательство sbook.ru
Запрещается копирование материалов сайта журнала
Альвеококкоз печени
В связи с крайне медленным ростом паразитарного узла заболевание в первые месяцы и даже годы протекает бессимптомно. Обычно среди полного здоровья обнаруживается очень плотная увеличенная печень или каменистая опухоль в области печени. Жалобы больных сводятся к чувству тяжести, иногда тупой боли в эпигастральной области. Со временем появляются слабость, недомогание, потеря аппетита, признаки аллергизации организма (кожный зуд. крапивница). В клинической картине могут быть выделены три стадии: бессимптомного, неосложнениого и осложненного течения.
Развитие осложнений, как правило, обусловлено сдавлением или прорастанием паразитарного узла в соседние органы и ткани. Наиболее часто среди них встречается обтурационная желтуха, развивающаяся в связи с поражением ворот печени или метастазированием в головку поджелудочной железы. В крупных паразитарных узлах, как правило, образуются полости распада, которые при присоединении инфекции превращаются в абсцессы печени. Альвеококкозные каверны могут сопровождаться секвестрацией, а также прорывом в свободную брюшную полость с развитием асептического перитонита, иногда ограниченного, пли в плевральную полость. Возможно образование каверно- или желчно-бронхиального свища. Это осложнение сопровождается отделением гнойной мокроты с детритом н примесью желчи.
Паразитарная полость может вскрываться также в желудок, кишечник, желчные протоки. В далеко зашедших случаях возможны увеличение селезенка и появление асцита.
В диагностике альвеококкоза важное значение имеет хорошо собранный эпидемиологический анамнез, в частности установление пребывания больного в эндемическом очаге альвеококкоза 5—15 лет назад. Большую помощь оказывают интрадермальная проба Казони и реакция агглютинации с латексом. Эозинофилия является непостоянным признаком. Функциональные пробы печени снижены только в поздние стадии заболевания. Топическая диагностика основывается главным образом на рентгенологических и специальных инструментальных методах исследования. На обзорной рентгенограмме печени в области паразитарного узла могут быть обнаружены характерные очаги обызвествления в виде «известковых брызг».
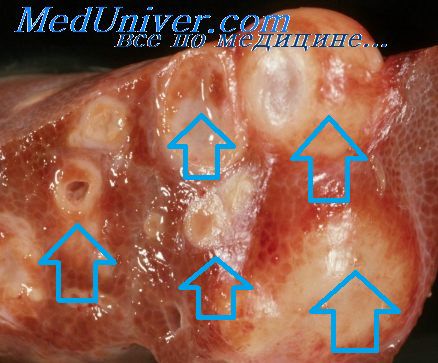
При рентгеноконтрастном исследовании сосудов печени выявляются бессосудистые зоны в органе и соответственно им деформация, изъеденность контуров и ампутация артерий и вен. При гепатосканировании в области локализации узлов альвеококка обнаруживаются дефекты накопления изотопа. Гистологическое подтверждение диагноза возможно при лапароскопической биопсии.
Излечение альвеококкоза печени может быть осуществлено только хирургическим путем. К сожалению, большинство больных в связи с поздней диагностикой поступают с запущенными формами заболевания или тогда, когда радикальиая операция невозможна из-за расположения паразитарного узла в воротах печени. По данным И. Л. Брегадзе, операбельность составляет всего 15—20%. При альвеококкоэе печени используют различные радикальные и паллиативные хирургические вмешательства. К радикальным операциям относятся вылущение паразитарного узла и резекция печени. Последняя может быть клиновидной (при краевом расположении узла), атипической (без учета сегментарного строения органа) и анатомической (с предварительной перевязкой глиссоновой ножки соответствующего сегмента печени в се воротах). В отдельных случаях допустимы условно-радикальные резекции, когда после удаления большей части опухоли оставляют участки паразитарной ткани в области ворот печени, нижней полой или воротной вены.
Заслуживают признания и паллиативные операции, способствующие значительному продлению жизни больных. К ним относятся частичное удаление паразитарной опухали, опорожнение и дренирование полости распада, а также желчеотводяшие операции — каверноеюностомия, транспеченочное дренирование, гепатостомия. В ряде случаев паллиативные вмешательства сочетают с введением в узлы антипаразитарного препарата — гидрохлорида флавакридина. Из-за чрезвычайной плотности ткани альвеококкоза для этой манипуляции следует использовать безыгольные инъекторы, вводящие растворы под большим давлением.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Сочетанное применение ультразвукового исследования и компьютерной томографии в диагностике альвеококкоза печени

Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Введение
Альвеококкоз – природноочаговое заболевание. Эндемичными районами являются Центральная Европа, Аляска, Северная Канада. В России высокая заболеваемость отмечается в Западной Сибири, на Дальнем Востоке, в Кировской области, в странах СНГ – в республиках Средней Азии и Закавказья [1-5, 7, 8].
Возбудители альвеококкоза – личиночная стадия цепня альвеококка Echinococcus multilocularis. Очаг поражения составляет множество ларвоцист диаметром 0,3-0,5 мм, состоящих из кутикулярной оболочки, паренхиматозного (зародышевого) слоя и вязкой пузырной жидкости, в которой иногда обнаруживаются сколексы [3, 7].
В ларвоцистах образуются выросты цистоплазмы, рост пузырьков происходит путем почкования наружу. Отдельные альвеолы скреплены между собой соединительной тканью и не имеют общей капсулы. Прорастая через пораженную ткань, альвеококковые узлы вызывают нарушение кровоснабжения органа, дегенерацию и атрофию тканей. Комплекс патогенетических факторов – механических, токсических, нейрогенных, иммунологических, вторично инфекционных – при альвеококкозе приводит к многообразию и изменчивости клинических проявлений [3, 7].
Внешне альвеококк имеет вид плотной опухоли, белесовато-желтоватого цвета, с бугристой поверхностью в глубине паренхимы и с гладкой “полированной” поверхностью на участках, выступающих из ткани печени. На разрезе опухолевый узел мелкоячеистого строения, часто с полостью распада в центре. Узлы альвеококка имеют тенденцию к омертвлению и образованию полостей разного размера, развитию вокруг пузырьков и в стенках рубцовой ткани с последующим отложением в ней извести [3, 7].
Наиболее часто (в 75% случаев) поражается печень (чаще 4, 5, 7, 8-й сегменты, реже 1-й и 2-й), в 15% случаев – легкие, в 10% – другие органы. Альвеококкоз костной ткани встречается крайне редко (менее 2%) и, как правило, является следствием диссеминации альвеококка из первичного очага [7-10].
Медленный, скрытый, инфильтрирующий рост альвеококка вдоль клетчатки сосудисто-секреторных ножек к воротам печени приводит к развитию многочисленных осложнений, таких как образование полости распада и ее нагноение, механическая желтуха, инвазии ворот Глиссона и печеночно-дуоденальной связки, прорастание кавальных ворот и нижней полой вены, прорастание в диафрагму, перикард, желудок и двенадцатиперстную кишку, распространение на забрюшинную клетчатку, в правую почку, надпочечник, поясничную мышцу и другие органы [1, 3, 5, 7].
Метастазирование происходит лимфогенным и гематогенным путем, поэтому нередко метастазы альвеококка находят в лимфатических узлах ворот печени и печеночно-двенадцатиперстной связки. Возможно метастазирование опухоли в легкие, забрюшинные лимфатические узлы, позвоночник, головной мозг [3, 4, 7].
Общая послеоперационная летальность составляет от 12,1 до 17,5% [4].
Выделяют раннюю, неосложненную стадию, стадию осложнений и терминальную стадию заболевания [7].
В отличие от злокачественной опухоли при альвеококкозе у большинства больных отсутствует интоксикация, сохраняется аппетит, не изменяются вес, работоспособность, пока не присоединяются осложнения [3].
Большую помощь в диагностике заболевания оказывают ультразвуковое исследование (УЗИ), компьютерная томография (КТ) и магнито-резонансная томография (МРТ).
При проведении УЗИ у 80% пациентов наблюдается гепатомегалия [6].
Эхографически паразитарный узел визуализируется как образование большого диаметра, в котором чередуются эхопозитивные и эхонегативные участки, что указывает на чередование очень плотных очагов (участки фиброза) и полостных (кистозных) структур. Полость распада с секвестрами ткани паразитарного узла при УЗИ визуализируется как гиперэхогенное образование, в центре которого определяется неоднородный эхонегативный участок с неровными контурами, окруженное как бы каймой ткани несколько повышенной эхогенности; позади такого образования регистрируется четко выраженный эффект усиления. Достоверным признаком альвеококкоза является наличие в печени множества разбросанных гиперэхогенных образований, дающих акустическую тень.
По результатам УЗИ могут определяться три формы паразитарного узла: очаговая или узловая, инфильтративная и смешанная [6].
Узловая форма альвеококкоза характеризуется наличием образования повышенной эхогенности, равномерной эхоструктуры. Границы узла хотя и имеют неправильную форму, но в большинстве случаев четко отличаются от нормальной паренхимы печени. Эхоструктура не пораженной узлом ткани печени не изменена.
При инфильтративной форме альвеококкоза нет четкой границы между узлом альвеококка и паренхимой печени. Визуализируются неправильной формы образования с равномерной, более высокой, чем ткань печени, эхогенностью, при этом верхняя часть узла, как правило, более эхопозитивная, чем нижняя, что объясняется постепенным затуханием ультразвуковых волн.
Смешанная форма альвеококкоза встречается более чем у половины пациентов. Она определяется как образование гиперэхогенной структуры, на отдельных участках которого можно видеть четкую границу между узлом и тканью печени. Не занятая паразитарным узлом паренхима печени повышенной эхогенности, неоднородной эхоструктуры, что указывает на трансформацию паренхимы печени в цирроз.
При КТ и МРТ устанавливаются не только распространенность очага поражения и наличие осложнений, но и объем интактной паренхимы печени, степень выраженности компенсаторной гипертрофии, предоставляется дополнительная информация о сдавлении или прорастании крупных венозных сосудов и желчных протоков, инвазии альвеококка в структуры, окружающие ткань печени, и обнаруживаются отдаленные метастазы [7].
Поражение печени альвеококкозом складывается из следующих компонентов: мелкие полости; грануляционная ткань и фиброз; центральные очаги некроза с разжижением; обызвествления [7].
Грануляционная ткань и фиброз на КТ имеют пониженную плотность при сравнении с окружающей паренхимой печени. При контрастировании плотность грануляционной ткани и фиброза возрастает преимущественно в позднюю фазу, однако даже в эту фазу они остаются гиподесными по отношению к нормальной паренхиме печени. Мелкие полости бывают “разбросаны” в грануляционной ткани, имеют низкую плотность по сравнению с последней и лучше (в 36% случаев) выявляются на КТ с усилением. Участки некроза с разжижением наблюдаются в обширных очагах (более 5 мм), окружены зонами фиброза с мелкими пузырьками. Плотность очагов некроза с разжижением несколько выше плотности воды и варьирует от 10 до 18 ед. Н в зависимости от содержания белковых ингредиентов. Контрастирования таких очагов распада не наблюдается.
При КТ с контрастированием повышается градиент плотности между паренхимой печени и очагом поражения. Мелкие полости, очаги некроза с разжижением не изменяют своих денситометрических показателей и более четко визуализируются на постконтрастных сканах.
Очаги обызвествления на КТ выглядят как участки повышенной плотности, рассеянные в грануляционной ткани (выявляются в 83% случаев). Плотность кальцинатов в ряде случаев очень высокая (до 420 ед. Н). Тем не менее мелкоточечные кальцинаты могут маскироваться при КТ с контрастным усилением. Приоритет в их выявлении принадлежит нативной КТ. Кальцинаты и мелкие полости являются наиболее характерными признаками альвеококкоза печени, без обнаружения которых по данным КТ сложно поставить правильный диагноз.
КТ-картина зависит от объема, локализации и стадии патологического процесса.
Начало поражения выявляется в виде гиподенсного (14-25 ед. Н) очага без четких границ. В дальнейшем, при увеличении размеров, узлы альвеококкоза дают характерную картину в виде одиночных или множественных зон пониженной плотности с обызвествлениями погибших пузырьков. Известь откладывается главным образом в рубцовой ткани вокруг омертвевших узлов альвеококка. Кальцификация является точечной или аморфной, на поздних стадиях – глыб- чатой и массивной. Наружные отделы паразита, сохраняющие свою активность, имеют денситометрические показатели в пределах 35-40 ед. Н. Очаги обычно гетерогенные, неправильной формы, с нечеткими краями. Определяются также увеличение печени и деформация ее в пораженной области.
При МРТ интенсивность сигнала от грануляционной ткани в сравнении с паренхимой печени несколько снижена на Т1 ВИ. Фиброз дает подобную грануляционной ткани интенсивность сигнала на Т1 ВИ и изо- или гипоинтенсивный МР-сигнал на Т2 ВИ. Мелкие полости выглядят гипоинтенсивными на Т1 ВИ и гиперинтенсивными на Т2 ВИ. Интенсивность МР-сигнала очагов некроза с разжижением зависит от содержания макромолекул белков. Обычно участки распада выглядят яркими на Т2 ВИ и темными на Т1 ВИ. Очаги обызвествления в ряде случаев могут быть различимы как участки утраты МР-сигнала, прежде всего на Т2 ВИ, особенно при сопоставлении МР- и КТ-изображения [7].
Таким образом, узлы альвеококкоза в печени определяются на МРТ как неоднородные гипоинтенсивные очаги поражения. Этот низкий МР-сигнал обусловлен наличием всех компонентов поражения, особенно кальцинатов, очагов распада, мелких полостей, участков фиброза. На Т2 ВИ МР-сигнал от “паразитарной опухоли” является неоднородным – пониженным в области кальцинатов и фиброза, повышенным в области малых полостей и очагов распада. Это важный дифференциально-диагностический признак альвеококкоза печени.
МРТ с применением препаратов гадолиния выявляет те же изменения, что и КТ с контрастированием [7].
В настоящее время излечение больного альвеококкозом возможно лишь при полном удалении паразитарного узла.
По данным разных авторов, при альвеококкозе печени в 40,7-56,8% случаев производят резекцию органа (радикальное оперативное вмешательство). Это могут быть небольшие и средние по объему (лобэктомия, сегмент-, бисегментэктомия, атипичная резекция), а также большие и предельно большие резекции печени (право- или левосторонняя расширенная гемигепатэктомия, право- или левосторонняя гемигепатэктомия); вылущивание узла альвеококка с резекцией части печени; паллиативные резекции печени (при невозможности выполнения радикальной операции вследствие распространения паразитарной ткани на магистральные сосуды, при достаточной величине функционирующей печеночной ткани и отсутствии резкого нарушения ее функции); кроме того, при паллиативных операциях в 29,7% случаев используют криовоздействие на неудалимые участки опухоли [3-5, 7].
В качестве иллюстрации приводим собственное клиническое наблюдение, демонстрирующее возможности комплексной диагностики эхинококкоза печени.
Больной П., 58 лет, поступил с жалобами на боли в правом подреберье.
При УЗИ брюшной полости было установлено следующее.
Печень увеличена в размерах, эхоструктура неоднородная, эхогенность обычная, признаков портальной и билиарной гипертензии нет. В правой доле печени, в проекции 5-8-го сегментов, визуализируется гиперэхогенное объемное образование размером 112×102 мм, в центре которого определяется неоднородный эхонегативный участок с неровными контурами, окруженный как бы каймой ткани несколько повышенной эхогенности. Контуры образования неровные, нечеткие. Позади образования отмечается четко выраженный эффект усиления. Желчный пузырь уменьшен в размерах, конкрементов не выявлено. Поджелудочная железа без особенностей. Селезенка нормального размера, структурно не изменена. Заключение: гепатомегалия, паразитарная киста (альвеококкоз) правой доли печени (рис. 1).
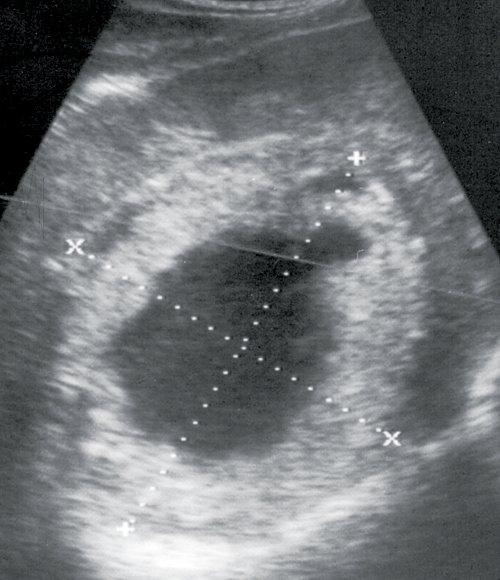
Рис. 1. Эхограмма альвеококкоза правой доли печени.
Для уточнения диагноза была проведена КТ брюшной полости, при которой установлено следующее.
Печень увеличена в размерах, неоднородная по эхоструктуре, признаков портальной и билиарной гипертензии нет. При нативном исследовании в правой доле печени, начиная с поддиафрагмальных отделов, определяется дополнительное объемное образование пониженной плотности, с выраженной аморфной кальцификацией по периферии, нечеткими границами, размером 113×109 мм. По периферии основного образования выявлены дополнительные образования, имеющие подобную характеристику, но без кальцификации по периферии. После введения контрастного вещества образование не накапливает его, отмечается выраженная нечеткость контуров (инфильтративный рост). Поджелудочная железа без особенностей. Селезенка нормального размера, структурно не изменена. Заключение: паразитарная киста (альвеококкоз) правой доли печени (рис. 2, а, б).
Альвеококкоз печени
Альвеококкоз является тяжелым заболеванием, для которого характерны инфильтративный рост паразитарной ткани и возможность отдаленного метастазирования. Без какого-либо лечения 10-летняя выживаемость составляет всего 10–20 %. Оперативное вмешательство при условии полного удаления паразитарной опухоли является методом выбора при данном заболевании и остается единственным радикальным лечением.
Альвеококкоз (Alveococcosis; Echinococcus multilo-cularis) — гельминтоз, преимущественно поражающий печень. Возбудитель его обладает инфильтрующим ростом, что обусловливает метастазы в разные органы.
Альвеококкоз вызывается личинками ленточного червя альвеококка (Echinococcus multilocularis). Источником инвазии являются кошки и собаки, а также лисицы и песцы. Зрелые яйца выделяются с фекалиями этих животных, загрязняя их шерсть, предметы окружающей среды и почву. Заражение человека альвеококкозом происходит при контакте с животными, а также употреблении в пищу загрязненных ягод, овощей и воды.
В желудочно-кишечном тракте яйца теряют оболочку, освободившиеся личинки внедряются в кровеносные сосуды и разносятся током крови во все органы. Большинство личинок задерживается в печени, где с течением времени они растут, развиваются и формируют узлы размером от 0,5 до 30 см. Паразитарные узлы способны прорастать в подлежащие ткани (желчные протоки и диафрагму), а также распространяться в другие органы и ткани (почки и кости, легкие, головной мозг и селезенку, мышцы, брюшину и брыжейка). Узлы оказывают давление на ткани, в результате чего происходит повреждение пораженных органов (их дистрофия, атрофия и фиброз). Продукты жизнедеятельности паразита оказывают также токсическое и аллергическое воздействие. При альвеококкозе отмечаются нарушения иммунной системы организма.

Эпидемиология
Альвеококкоз распространен повсеместно, чаще встречается в Центральной Европе, Северной Америке, странах Азии.
Заражение человека происходит при контакте с собаками и кошками, со шкурами песцов, лисиц, волков и пр. Окончательные хозяева (собаки, кошки, волки, песцы, лисицы) заражаются, поедая промежуточных хозяев (грызунов), инвазированных личинками альвеококка.
В основе патогенеза альвеококкоза лежат механическое воздействие гельминта, прорастание его в лимфатические и кровеносные сосуды с метастазами в разные органы, токсико-аллергические реакции, вторичная бактериальная инфекция паразитарной опухоли. Скопления личинок альвеококка (обычно в печени) по виду и консистенции напоминают единичные или множественные плотные опухоли величиной с куриное яйцо, кулак или голову ребенка.
Прорастая, а не отодвигая поражаемую ткань, альвеококкозные узлы вызывают нарушения кровообращения органа, дегенерацию и атрофию тканей. Кроме механического воздействия личинки альвеококка оказывают на организм человека также токсическое и аллергизирующее влияние в связи с поступлением в кровь продуктов обмена и их распада.

Клиника, симптомы, течение альвеококкоза
Заболевание развивается постепенно, незаметно для больного, медленно (годами и десятилетиями) и долго остается бессимптомным. Лишь случайное обнаружение увеличенной печени самим больным или врачом заставляет искать причину этого первого симптома. Нередко больные обращаются к специалисту сами, обнаружив опухолевидное образование в животе.
При дальнейшем увеличении печени больной отмечает тяжесть и давление в правом подреберье, затем тупую и ноющую боль. Через несколько лет прощупываемая печень становится бугристой и очень плотной. Может развиться желтуха. В других случаях возникают слабость, тошнота, понижение аппетита, тупые, реже — острые боли в животе, прогрессирующее похудение. При осмотре нередко обнаруживается субиктеричность склер, иногда — выраженная желтуха. Печень, как правило, увеличена, «деревянной» плотности, иногда бугриста. Отмечаются гиперпротеинемия, гипергаммаглобулинемия, гипальбуминемия. Возможны метастазы в легкие, мозг, лимфатические узлы, сердце, надпочечники, почки и пр. Возможны даже метастазы в глаз. Нередко увеличивается селезенка. Иногда присоединяется асцит. При наличии распада в центре узлов в запущенных случаях наблюдаются подъем температуры, упадок сил, потливость. Появляются лейкоцитоз, эозинофилия, ускоряется СОЭ. Образование больших некрозов и полостей в узлах или прорастание в нижнюю полую вену может повлечь профузные кровотечения.
Диагноз альвеококкоза устанавливается на основании клинической картины (неспецифическое поражение различных органов), при наличии эпидемиологического анамнеза (контакт с зараженными животными), с обязательным учетом инструментальных данных рентгенологического исследования и радиоизотопного обследования, ультразвукового исследования (УЗИ), компьютерной и магнитно-резонансной томографии.
В лабораторных условиях заболевание подтверждается при помощи следующих специфических методов:
- микроскопическое исследование мокроты – обнаружение возбудителя альвеококкоза
- иммунологические методы исследования: реакции энзим-меченых антител с альвеококковым диагностикумом, латекс-агглютинации, непрямой гемагглютинации (РНГА), иммуноферментный анализ (ИФА)
К неспецифическим методам лабораторной диагностики альвеококкоза относятся общий анализ крови и биохимический анализ крови. Дифференциальная диагностика альвеококкоза проводится с эхинококкозом и поликистозом печени, а также циррозом и гемангиомой.

Произвести радикальную операцию при альвеококкозе печени удается лишь у 15–20% больных. Большинство больных поступает в хирургические отделения слишком поздно.
Узел может быть иссечен в пределах здоровых тканей, вылущен или частью резецирован, а частью вылущен. Если имеются два или несколько узлов, а общее состояние больного не позволяет удалить их в один момент, операцию производят двух- или даже трехэтапно. Часто желчный пузырь бывает распластан на паразитарной опухоли, в этих случаях его удаляют вместе с узлом альвеококка. Если радикальная операция невозможна (например, при прорастании в нижнюю полую вену), а паразитарная опухоль достигла гигантских размеров и сдавливает соседние органы, показана паллиативная резекция, которую производят также с целью предупредить сдавление внепеченочных желчных путей прогрессивно растущей «опухолью». Оставшиеся неудаленными участки альвеококкового узла подвергаются местному воздействию антипаразитарными средствами (инъекции формалина, трипафлавина и др.).
Техника паллиативных резекций не представляет особых трудностей, так как паразитарные узлы, как правило, не кровоточат. Кровотечение из одиночных крупных сосудов останавливают пробочками из сальника. После вскрытия брюшной полости иссекают кусок большого сальника, из которого изготовляют биологические тампончики. Кусочки сальника 0,5 x 0,5 см припудривают сухим тромбином и фиксируют двумя узлами к центру лигатуры. В момент кровотечения из зияющего в плотной строме сосуда в просвет его производят вкол круто изогнутой иглы с продетой в ее ушко лигатурой с биологическим тампончиком. Натягиванием лигатуры удается закупорить просвет сосуда и остановить кровотечение. При наличии полостей распада в центре неудалимого паразитарного узла производят дренирование полости с последующим систематическим промыванием ее антипаразитарными препаратами, а при наличии инфекции — антибиотиками. При окклюзионной желтухе, вызванной прорастанием ворот печени, производят различные желчеотводящие операции. Предпринимают попытки применять химиотерапию при иноперабельных формах. Применяемые внутримышечные инъекции тимолового эфира пальмитиновой кислоты (тэпаль) малоэффективны. Имеются попытки лечения альвеококкоза рентгенотерапией и вакцинотерапией.
При тотальном поражении печени паразитарными узлами единственная возможность помочь больному — решить вопрос о трансплантации печени.
Прогноз при альвеококкозе весьма серьезен, но благодаря очень медленному росту паразитарных опухолей и наступающей за это время компенсаторной перестройке печени больные могут жить довольно долго (в среднем 8–9 лет); погибают чаще от окклюзионной желтухи, реже от метастазов в мозг. Своевременная радикальная операция значительно улучшает прогноз.
Раннее распознавание дает возможность полностью удалить очаг поражения.
Таким образом, альвеококкоз печени остается хирургически зависимым заболеванием. Радикальная резекция печени при альвеококкозе способна полностью излечить большинство больных и дает хорошие результаты в отдаленном периоде. При использовании современных методов исследования проблемы постановки правильного диагноза нет, однако отсутствие скрининговой системы приводит к обнаружению заболевания на поздних стадиях. Как следствие, на момент постановки диагноза в большинстве наблюдений исключается возможность выполнения радикальной операции. Методы локальной деструкции и трансплантация печени находят применение в ограниченных наблюдениях ввиду специфики паразитарного заболевания.
Мы всегда рады помочь
В нашем отделении выполняется весь спектр диагностических процедур и операций по лечению заболеваний печени и поджелудочной железы. Обращайтесь к нам, мы вам поможем!
Публикации в СМИ
Альвеококкоз — зоонозная глистная инвазия, протекающая по типу объёмных процессов в печени. В ряде случаев возможен инфильтрирующий рост и развитие метастазов в лёгких, головном мозге, сердце и костях.
Этиология. Возбудитель — плоский червь (цестода) Echinococcus multilocularis, тип Platyhelminthes.
Эпидемиология. Природный резервуар и окончательные хозяева — собаки (основной окончательный хозяин на территории России), песцы, лисы, волки, койоты, кошки. Заражение человека происходит при поедании печени заражённых промежуточных хозяев. Яйца выходят наружу с испражнениями, возможно активное выползание членика (могут ползать по земле, оставляя за собой яйца), что приводит в загрязнению шерсти, окружающей среды (почва, вода) и предметов. Промежуточные хозяева (ондатры, мыши-полёвки) заглатывают членики или онкосферы (яйца в особой оболочке), проникающие с кровотоком в печень, где вылупившиеся личинки формируют паразитарный узел. Наиболее часто человек заражается при разделке туш, шкур инфицированных животных, при несоблюдении правил личной гигиены и содержания животных (особенно часто собак). Реже отмечают случаи заражения при употреблении в пищу дикорастущих ягод и трав, загрязнённых фекалиями животных. В Российской Федерации альвеококкоз распространён преимущественно на территории Республики Саха (Якутия), Красноярского, Алтайского и Хабаровского краёв, в Томской, Омской и других областях. Спорадически заболевание также регистрируют в Татарстане и Башкортостане.
Клиническая картина. По сравнению с эхинококкозом протекает более злокачественно. Характерно постепенное нарастание симптоматики. Основной орган-мишень — печень. Наблюдают увеличение и уплотнение печени («железная» печень), боли и чувство тяжести в правом подреберье, снижение аппетита, похудание, желтуху и (редко) асцит.
Диагностика • ОАК: выраженная эозинофилия, повышение СОЭ • Серологические и иммунологические методы (РНГА, ИФА, РСК, реакция латекс-агглютинации с Аг из жидкости эхинококковых пузырей) дают положительные результаты в 60–90% случаев. Также применяют кожно-аллергическую пробу (реакцию Каццони); она наиболее информативна при эхинококкозе печени • Рентгенологические методы: кисты в печени (на фоне пневмоперитонеума) или в лёгких выглядят как округлые тени с чёткими контурами, вокруг кист в печени часто обнаруживают кольца обызвествления • УЗИ, компьютерная томография, ангиография.
Лечение. Хирургическое удаление паразитарных узлов. До и после операции назначают мебендазол курсами по 30 дней в нарастающих суточных дозах от 200 до 600 мг и более.
Осложнения • Портальная гипертензия • Синдром Бадда–Киари • Перигепатит • Прорастание и метастазирование во внутренние органы (жёлчный пузырь, передняя брюшная стенка, диафрагма, перикард, лёгкие, головной мозг).
Синонимы • Эхинококкоз альвеолярный • Эхинококкоз многокамерный.
МКБ-10 • B67.5 Инвазия печени, вызванная Echinococcus multilocularis • B67.6 Инвазия другой локализации и множественный эхинококкоз, вызванные Echinococcus multilocularis • B67.7 Инвазия, вызванная Echinococcus multilocularis, неуточнённая
Код вставки на сайт
Альвеококкоз
По поводу лечения данного заболевания Вы можете обратиться в Отделение рентгенохирургических методов диагностики и лечения Клиники факультетской хирургии им. Н.Н. Бурденко
Альвеококкоз — зоонозная глистная инвазия, протекающая по типу объёмных процессов в печени. В ряде случаев возможен инфильтрирующий рост и развитие метастазов в лёгких, головном мозге, сердце и костях.
Этиология. Возбудитель — плоский червь (цестода) Echinococcus multilocularis, тип Platyhelminthes.
Эпидемиология. Природный резервуар и окончательные хозяева — собаки (основной окончательный хозяин на территории России), песцы, лисы, волки, койоты, кошки. Заражение человека происходит при поедании печени заражённых промежуточных хозяев. Яйца выходят наружу с испражнениями, возможно активное выползание членика (могут ползать по земле, оставляя за собой яйца), что приводит в загрязнению шерсти, окружающей среды (почва, вода) и предметов. Промежуточные хозяева (ондатры, мыши-полёвки) заглатывают членики или онкосферы (яйца в особой оболочке), проникающие с кровотоком в печень, где вылупившиеся личинки формируют паразитарный узел. Наиболее часто человек заражается при разделке туш, шкур инфицированных животных, при несоблюдении правил личной гигиены и содержания животных (особенно часто собак). Реже отмечают случаи заражения при употреблении в пищу дикорастущих ягод и трав, загрязнённых фекалиями животных. В Российской Федерации альвеококкоз распространён преимущественно на территории Республики Саха (Якутия), Красноярского, Алтайского и Хабаровского краёв, в Томской, Омской и других областях. Спорадически заболевание также регистрируют в Татарстане и Башкортостане.
Клиническая картина. По сравнению с эхинококкозом протекает более злокачественно. Характерно постепенное нарастание симптоматики. Основной орган-мишень — печень. Наблюдают увеличение и уплотнение печени («железная» печень), боли и чувство тяжести в правом подреберье, снижение аппетита, похудание, желтуху и (редко) асцит.
Диагностика • ОАК: выраженная эозинофилия, повышение СОЭ • Серологические и иммунологические методы (РНГА, ИФА, РСК, реакция латекс-агглютинации с Аг из жидкости эхинококковых пузырей) дают положительные результаты в 60–90% случаев. Также применяют кожно-аллергическую пробу (реакцию Каццони); она наиболее информативна при эхинококкозе печени • Рентгенологические методы: кисты в печени (на фоне пневмоперитонеума) или в лёгких выглядят как округлые тени с чёткими контурами, вокруг кист в печени часто обнаруживают кольца обызвествления • УЗИ, компьютерная томография, ангиография.
Лечение. Хирургическое удаление паразитарных узлов. До и после операции назначают мебендазол курсами по 30 дней в нарастающих суточных дозах от 200 до 600 мг и более.
Осложнения • Портальная гипертензия • Синдром Бадда–Киари • Перигепатит • Прорастание и метастазирование во внутренние органы (жёлчный пузырь, передняя брюшная стенка, диафрагма, перикард, лёгкие, головной мозг).
Синонимы • Эхинококкоз альвеолярный • Эхинококкоз многокамерный.
МКБ-10 • B67.5 Инвазия печени, вызванная Echinococcus multilocularis • B67.6 Инвазия другой локализации и множественный эхинококкоз, вызванные Echinococcus multilocularis • B67.7 Инвазия, вызванная Echinococcus multilocularis, неуточнённая
Альвеококкоз
Данная станица посвящена такому паразитарному заболеванию, как альвеококкоз. Здесь Вы сможете узнать о симптомах заболевания, методах диагностики и лечения. Также мы рассмотрим виды заболевания и узнаем о том, как можно предотвратить его появления.

Что же такое альвеококкоз?
И так. Альвеококкоз – это паразитарное заболевания вызванное классом ленточных червей. Чем характерно заболевание, так это тем, что протекает оно в тяжелой и хронической форме. Первично поражая опухолью печени и затем развивая свои метастазы в легкие и головной мозг или иные органы.
Получается, что грубо заболевание можно разделить на две разновидности. Первая это альвеококкоз печени, а второй альвеококкоз легких, мозга или иного органа. Ниже мы рассмотрим два типа симптомов один из них общий, а другой присущ своей локализации, то есть альвеококкозу печени и альвеокозу иных органов.
Симптомы альвеококкоза.
Как и с любым иным паразитарным заболеванием, альвеококкоз не дает верных симптомов при заражении. Опасностью является то, что бессимптомное состояние может сохраняться на протяжении более десяти лет, за это время паразит развивается и заболевание перерастает в острую форму.
К симптомам раннего развития заражения печени можно причислить:
- Кожный зуд;
- Увеличение печени;
- Тяжесть и боль в правом подреберье;
- Горечь во рту;
- Тошноту;
- Асимметричность живота;
- Общая слабость;
- Потеря аппетита;
- Сброс веса.
Увеличенная печень проявляется при пальпации, можно ощутить плотный узел с неровной поверхностью, что может говорить о жизнедеятельности паразита.
Симптомы осложненной формы альвеококкоза:
- Желтуха;
- Компрессия желчных путей;
- Усиленная боль в правом подреберье;
- Лихорадка;
- Озноб;
- Излишняя потливость;
- Гипертензия;
- Расширение варикозных вен;
- Кровотечение пищевода и желудка;
- Асцит;
Симптомы альвеококкоза мозга.
В случае попадания метастаз в головной мозг, что происходит более часто, проявляются следующие очаговые и общие симптомы:
- Гемипарезы;
- Головокружения;
- Головные боли;
- Рвота;
Данный запущенный вид заболевания чаще всего заканчивается смертью.
Симптомы альвеококкоза легких.
- Усиленные боли в правой половине грудной клетки;
- Пневмония;
- Гной в мокроте;
- Плевр.
Проблемой заболевания является неверное диагностирование. Очень часто заболевание путают с злокачественной опухолью, соответственно и придерживаются неправильного лечения, что дает шанс заболеванию успешно развиваться.
Причины заболевания альвеококкозом.
Окончательным хозяином паразита являются дикие плотоядные животные, такие как лисицы, волки, койоты, песцы и прочие. Чаще всего эти заболеванием заражаются охотники, которые имеют непосредственный контакт с зараженным животным. Реже удается заразиться от загрязненных лесных ягод фекалиями животных.
В целом жизненный цикл паразита схож с эхинококком, хотя не заражает домашних животных, как собак или кошек.
Лечение альвеококкоза в клинике ЮДЖИНА.
Наша клиника предлагает Вам новаторский медикаментозный метод лечения от альвеококкоза. Наш главный врач и по совместительству директор клиники Евгений Ли разработал эту методику в целях найти способ эффективного избавления от паразитов без применения хирургии.
И вот уже в течение десяти лет мы успешно занимаемся лечением пациентов с данными проблемами. За это время мы вылечили массу людей, которые сейчас живут полноценной жизнью и периодически наблюдаются в нашей клинике с целью профилактики.
Избавьтесь и Вы от альвеококкоза с клиникой ЮДЖИНА и вновь вдохните полной грудью!


