Пресс-центр
Почему появляются родимые темные и светлые пятна? Значения родимых пятен на ногах, руках, спине и голове
Родимые пятна — ровные или выпуклые образования на теле, ярче или темнее остальной кожи. С родимыми пятнами люди рождаются.
Также родимые пятна могут появляться в течение всей жизни на коже и на слизистых покровах.
Родимые пятна бывают большие и маленькие, самых разных расцветок: коричневые, розовые, красные, черные, кого-то уродуют, а других украшают, являясь изюминкой.
Родимые пятна делят на 2 большие группы:
1. Невусы — родинки темной окраски. Они редко врожденные, чаще всего появляются в первые годы жизни и при половом созревании.
2. Сосудистые ангиомы:
Лимфангиомы — отметины на коже из лимфатических сосудов более темного цвета, чем остальная кожа, внутриутробные образования
Почему появляются родимые пятна?
Причиной возникновения родимых пятен является неправильное развитие тканей в организме. Причин может быть несколько:
В организме у взрослых вырабатывается повышенное количество гормонов, а значит и меланина, который отвечает за пигментацию в организме, затем появляются пятна на теле
Повышенное содержание гормонов у подростков. В этом периоде у детей родимые пятна могут появляться, исчезать или расти — это нормальное явление
Много родимых пятен на теле, причины
Много родимых пятен на теле может появиться как в младенчестве, так и у взрослых людей, особенно у женщин, во время беременности или после неё
Европейские и американские ученые каких-либо причин появления родинок у взрослых не называют, кроме давно известных: от солнечных лучей, всплеска гормонов или после травм кожи
А вот представители китайской народной медицины имеют новое мнение по поводу появления родинок у взрослых, отличающееся от ранее известного
Появление родинок — это не что иное, как воспалительные процессы внутри организма и скрытые хронические заболевания. С болезнью накапливается в организме много плохой энергии, и когда её очень много, она выбрасывается наружу, в виде родимых пятен
Чтобы родинки не перерождались в меланому, людям с большим количеством родимых пятен нужно соблюдать следующие правила:
Важно. Волосы, растущие на родимом пятне, нужно осторожно прирезать, и ни в коем случае не выдергивать, так можно занести инфекцию или спровоцировать родинку на перерождение её в злокачественную опухоль.

Светлые родимые пятна, причины и значение
Родимое пятно земляничное, цвет ярко-красный, выпуклое образование. Может появиться на любом участке кожи на первом месяце жизни, а рождаются с этими пятнами только 6% малышей. Пятно хорошо видно только в младенческом возрасте, а затем оно исчезает.
Кавернозные или пещеристые родимые пятна имеют рыхлую, узловатую поверхность темно-красного или фиолетового цвета, развиваются у детей первых 4 месяцев жизни, а затем усыхают
Винные родимые пятна имеют пурпурный цвет, с возрастом не исчезают, а могут увеличиваться, они на всю жизнь
Гемангиомы — красные пигментные пятна, размером 1-30 мм, могут появляться у детей и взрослых: после травм кожи, заболеваний поджелудочной железы и печени, при нехватке витаминов K и С
Темные родимые пятна, причины и значения
Родимые пятна — невусы или родинки. Медики считают, что родинки безопасны и их не удаляют. Переродиться они могут в злокачественную опухоль только в редких случаях, тогда их нужно немедленно удалить.
Также медики советуют удалять родинки в таких случаях:
Примечание. Если родинка расположена на лице, где постоянно происходит солнечное облучение, тогда за ней нужно особенно наблюдать.
Примечание. Загорать с родинками нельзя, а если у вас есть родинки на открытом участке тела, тогда их следует закрывать.
Родимое пятно на голове, значение
Родимое пятно расположено на лбу справа — обладателя пятна ждет счастливое будущее, он талантлив, везуч, с развитым интеллектом

Родимые пятна на руках, значение
Пятна на руках могут по-разному расшифровываться, смотря, где они расположены:
Родимое пятно на запястье руки означает, что человек будет успешным в работе, а в жизни его ждет материальное благополучие.
Родимые пятна на ногах, значение
Родимые пятна на ногах у ребенка могут быть врожденными или появиться в первые недели жизни.
По народным приметам, если родимое пятно покрыто волосками, то это плохой знак, в жизни человеку предстоит тяжелое материальное положение.
Родимые пятна на ногах, согласно народным поверьям:
Если родимое пятно расположено ниже колена — это говорит об эгоизме, праздности и неряшливости человека
Родимое пятно на правом колене — успех в любви, на левом — человек добрый и отзывчивый, но часто совершает необдуманные поступки
Родимое пятно на спине, значение
По народным приметам, если родимое пятно у человека на спине, значит, он обладает следующими качествами: романтическая натура, добрый, открытый и щедрый, с чувством собственного достоинства, но есть и небольшой недостаток — любит действовать напоказ и давать советы свысока.

Почему появляется родимое пятно у новорождённого?
Одни младенцы рождаются с чистой кожей, а другие с родимыми пятнами на теле. Если у ребенка при рождении не было родимых пятен, они могут появиться в первые месяцы жизни. С чем это связано?
Почему малыши рождаются с родимыми пятнами, медики конкретного ответа не дают, а в народе говорят, что причиной родимых пятен у ребенка может быть:
У новорождённых детей могут появиться следующие родимые пятна:
Розовые мелкие точки или сплошное пятно на веках, переносице и затылке. Такие пятна безвредны и пройдут на первом же году жизни
Пещеристые и земляничные родимые пятна красного цвета могут появиться у малыша в первые недели после рождения на любом участке кожи. Пятна могут увеличиваться. С возрастом они светлеют и к 10 годам полностью пропадают
Винные родимые пятна бордового цвета растут вместе с ребенком и никуда не деваются, то есть на всю жизнь. Они появляются на голове и лице. Их можно лечить инфракрасным излучением или лазером

Можно ли удалить родимое пятно?
Но если вам хочется удалить родимое пятно по какой-то причине, прежде нужно пойти на прием к врачу, и обследоваться
Часто, появляющиеся родимые пятна, в далеко не юном возрасте, свидетельствуют о каких-то процессах, проходящих в организме
Удалив родимое пятно, вы не избавитесь от скрытой проблемы в организме. Сначала нужно разобраться, в чем проблема, обследоваться, а затем уже удалять пятно
Онкологи советуют людям, у которых есть родинки, самим их обследовать. Если родинка небольшая, симметричная, ровная и однотонная, тогда беспокоиться не стоит
Врожденные невусы (родинки)

Врожденными невусами (родинками), принято считать те, с которыми ребенок рождается, либо появившиеся в первый год жизни. Они отличаются от привычных темных пятнышек, которые появляются у всех людей позднее, так как обладают довольно высокой активностью. Если у младенца есть образования на коже, их должен осмотреть дерматолог.
Клетки таких невусов могут располагаться глубоко — в нижней трети сетчатого слоя дермы, иногда в подкожно-жировой клетчатке, мышцах, и даже костях. А могут иметь поверхностное расположение. Поверхностные невусы чаще имеют темные оттенки коричневого цвета. Это может способствовать появлению меланоцитарной дисплазии (озлакочествлению).
Происходит этот процесс за счет воздействия внутренних факторов, таких как гормональная стимуляция, или внешних, например под действием ультрафиолетового облучения, из-за травматизации.
Риск опасного поведения врожденных невусов напрямую зависит от:
- размера
- наследственности, случаев меланомы в семейной истории
- фототипа кожи (1, 2, 3, 4, 5 или 6)
- вредных факторов окружающей среды
- гормональной стимуляции
- травматизации
Для каждого ребенка с врожденным невусом тактика ведения подбирается дерматологом/дерматоонкологом индивидуально, с учетом всех данных.
Наибольшее значение имеет размер образования. Поэтому рассмотрим классификацию по размеру и риски внутри каждой группы:
– Врожденный невус мелкий. Имеет размер менее 15 мм. Риск развития злокачественного процесса в этой группе по одним данным составляет менее 1%; по другим от 1 до 4% в течение жизни. В случае возникновения, меланома чаще появляется после возраста 20 лет. В детском возрасте характеризуется спокойным течением, поэтому обычно достаточно планового наблюдения дерматологом.
– Врожденный невус средний от 15 до 100 мм. До начала гормональных изменений пубертата, в среднем до 12 лет, риск озлокачествления низкий. Далее, в течение жизни, по разным данным, от значений менее 1% до 5%.
Тактика ведения таких невусов, удаление или наблюдение, определяется врачом с учетом наличия или отсутствия тяжелых соматических заболеваний, особенностей кожи, например склонности к формированию рубцов, эстетической задачи.
В целом, считаю более безопасным удаление в возрасте от 7 до 12 лет при отсутствии противопоказаний. Противопоказания могут быть, например, для использования общей анестезии или в виде тяжелой кожной патологии.
Также важно учитывать расположение невуса. После удаления невуса остается рубец, если он будет на лице, нужно очень взвешенно принимать решение об операции. На волосистой части головы, при глубоком расположении, в результате удаления может остаться безволосый участок.
– Особое место в классификации занимают крупные от 100 до 200 мм и гигантские, более 200 мм образования. Они могут занимать целую анатомическую область. Имеют наибольший риск озлокачествления, в сравнении с указанными выше. Основная отличительная особенность больших невусов заключается в том, что на их фоне меланома может формироваться в первые годы жизни ребенка. Средние риски появления злокачественных клеток в течение первых 20 лет жизни составляют порядка 5%. Поэтому считаю основной тактикой удаление.
Наблюдают такие невусы при невозможности удаления. Это может быть связано со сложностью расположения, либо с чрезмерно крупными размерами, когда недостаточно возможностей кожной пластики.
В тех случаях, когда невус расположен на волосистой части головы и области позвоночника дополнительно рекомендуется сделать МРТ для исключения поражения нервов. В некоторых из этих случаев необходимо исключать нейрокожный меланоз. Эта патология является отдельной темой.
Необходимо иметь в виду, что даже в случаях принятия нелегкого решения об удалении крупных и гигантских невусов, это не будет являться гарантированным фактом того, что меланома не появится на других участках.
Основное, что нужно запомнить родителям:
- Если у новорожденного ребенка или у малыша до года есть родинки, осмотр дерматологом/дерматоонкологом обязателен.
- Мелкие врожденные невусы нужно наблюдать у специалиста до 20 лет (если не возникнут причины удалить раньше). В случаях изменения характеристик невуса после 20 лет, может потребоваться его удаление.
- Средние врожденные невусы, удаляют в плановом порядке в возрасте от 7 до 12 лет, при отсутствии противопоказаний. Более раннее удаление может быть рекомендовано по результатам контрольных осмотров.
- Крупные и гигантские невусы нужно удалять, если это возможно, с участием пластического хирурга, под общим наркозом. В случае невозможности удаления – наблюдение, осмотр один раз в 3-6 месяцев. При появлении подозрительного участка, выполняется фрагментарное гистологическое исследование.
- Для кожи с врожденными невусами необходимо соблюдение общих мер защиты от ультрафиолетового излучения: избегать прямых солнечных лучей, не находиться на открытом солнце в период с 11 утра до 17 вечера, использовать средства фотозащиты с SPF 50+ и механическую защиту одеждой и головными уборами.
- Стараться не травмировать родинки.
- При назначении стимулирующих медикаментозных препаратов, обсуждать с врачом дерматологом целесообразность и безопасность их приема с учетом наличия врожденного невуса.
К счастью, крупные невусы встречаются редко. Родинки могут быть красивыми и даже пикантными, придавая внешности особую изюминку. Главное владеть информацией о возможных рисках и держать их под наблюдением грамотного специалиста. В нашем центре врачи готовы оказать квалифицированную помощь и ответить на все волнующие вопросы.
Врождённый меланоцитарный невус – симптомы и лечение
Что такое врождённый меланоцитарный невус? Причины возникновения, диагностику и методы лечения разберем в статье доктора Вавилова А. С., детского хирурга со стажем в 7 лет.
Над статьей доктора Вавилова А. С. работали литературный редактор Вера Васина , научный редактор Владимир Горский и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Врождённый меланоцитарный невус (Congenital melanocytic naevus) — это доброкачественное разрастание невусных клеток на коже. Развивается внутриутробно или в первые месяцы жизни [51] .
Если невус появился позже, но до двухлетнего возраста, его называют поздним врождённым невусом [32] .
Невусные клетки — это разновидность меланоцитов, которые отличаются от обычных пигментных клеток кожи двумя свойствами:
- клетки невуса группируются, а меланоциты распределяются в коже равномерно;
- у невусных клеток (за исключением синих невусов) нет дендритных отростков, по которым в обычных меланоцитах перемещается меланин — так он распределяется в коже и окрашивает её [36] .
Распространённость
Врождённые меланоцитарные невусы встречаются у 1–3 % детей, крупные или гигантские — примерно у одного из 20–50 тыс. новорождённых [1] [2] [51] .
Причины появления невусов
Причины появления врождённых меланоцитарных невусов до конца не изучены. Предполагается, что они образуются из-за морфологических нарушений в нейроэктодерме — эмбриональном зачатке, из которого развивается нервная трубка. Эти нарушения приводят к бесконтрольному росту меланобластов, которые в дальнейшем преобразуются в невусные клетки [39] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы врождённого меланоцитарного невуса
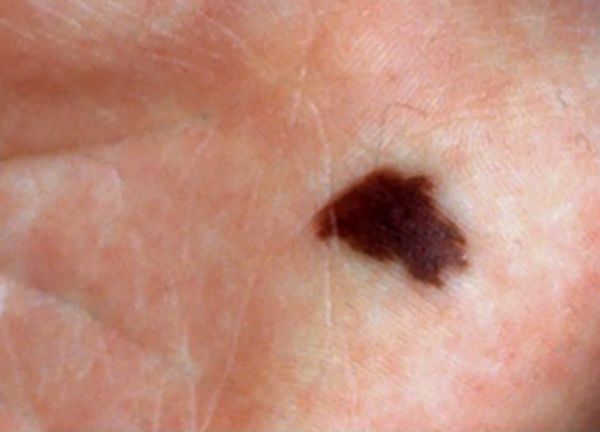
Невусы обычно маленького или среднего размера, но могут достигать и 60 см в диаметре. Их цвет варьирует от жёлто-коричневого до чёрного, границы неоднородные. Для невусов характерен «географический» контур, т. е. их форма напоминает материки на карте.
Чаще они единичные, могут возникать на любых участках кожи. На многих врождённых невусах растут густые тёмные и жёсткие волосы.
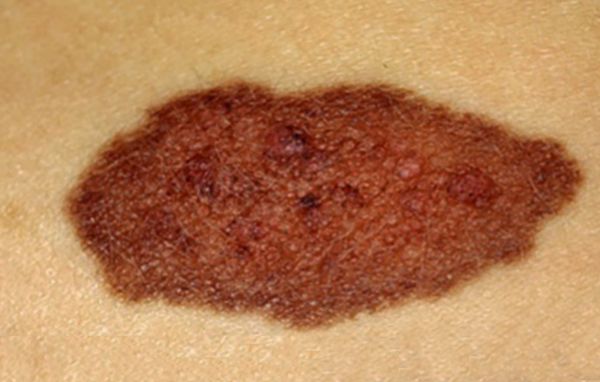
Большие и гигантские образования часто окружены более мелкими — сателлитными невусами, или невусами-спутниками.
Обычно невусы какими-либо симптомами, кроме внешнего дефекта, не проявляются, но иногда может возникать зуд. Предполагается, что он связан с раздражением нервных волокон, по которым импульсы от кожи передаются в центральную нервную систему.
К особенностям меланоцитарных невусов относится пигментная сеть, очаги ослабления окраски и сгущения рисунка, глобулы и/или диффузная коричневая пигментация. Глобулами называют округлые включения с чёткими границами коричневого, серо-коричневого, чёрного и других цветов, за исключением красного.
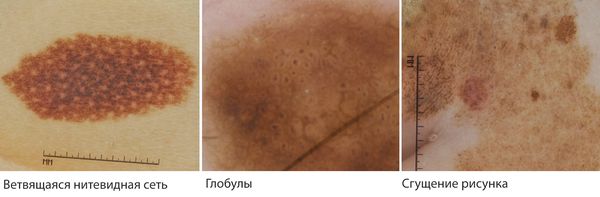
В отличие от приобретённых, врождённые невусы глубже проникают в дерму и подкожные ткани, что может приводить к серьёзным осложнениям [5] .
Патогенез врождённого меланоцитарного невуса
Врождённые меланоцитарные невусы развиваются между 5-й и 24-й неделями беременности. Считается, что они образуются из-за ускоренного роста меланоцитарных клеток. Чем раньше начинается этот процесс, тем больше и глубже будет невус [40] .
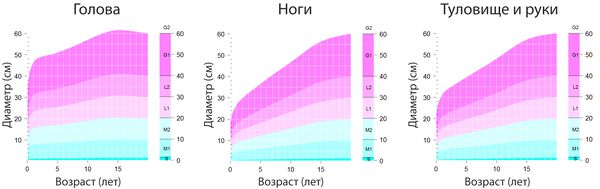
Врождённые невусы растут пропорционально развитию ребёнка, поэтому можно спрогнозировать, какого размера они достигнут к взрослому возрасту.
Рост невусов зависит от их расположения:
- на голове — увеличиваются в 1,7 раза;
- на туловище и руках — в 2,8 раза;
- на ногах — в 3,3 раза [7] .
Быстрее всего невусы растут в первый год жизни ребёнка [8] . Помимо размера, у них меняется цвет и форма: изначально невусы плоские и равномерно окрашенные, но со временем приподнимаются над кожей, их поверхность становится похожа на гальку или приобретает бородавчатую структуру; они могут стать темнее или светлее, пятнистыми или в крапинку [9] .
Невусы часто травмируются, что снижает защитные свойства кожи. Кроме того, при развитии осложнений, например нейрокожного меланоза, может нарушаться работа других органов.
Классификация и стадии развития врождённого меланоцитарного невуса
Врождённые меланоцитарные невусы классифицируют в зависимости от диаметра, которого они могут достигнуть к зрелому возрасту пациента.
Выделяют четыре группы невусов:
- Маленький (small): < 1,5 см.
- Средний (medium-sized):
- M1 — 1,5–10 см;
- М2 — 10–20 см.
- Большой (large):
- L1 — 20–30 см;
- L2 — 30–40 см.
- Гигантский (giant):
- G1 — 40–60 см;
- G2 > 60 см [44] .
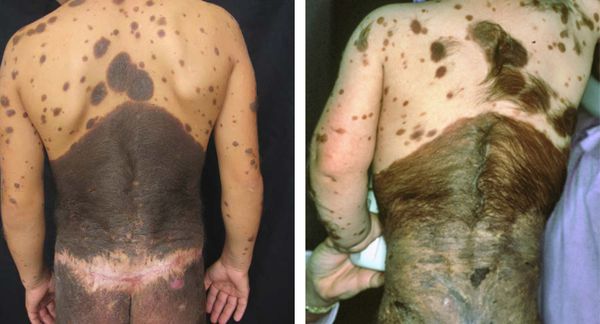
Для новорождённых большими считаются невусы от 9 см на голове и больше 6 см на теле.
Также невусы классифицируют по количеству окружающих их мелких образований (satellite — спутник, сателлитных невусов):
Осложнения врождённого меланоцитарного невуса
Врождённые невусы могут осложняться меланомой, нейрокожным меланозом и другими более редкими болезнями.
Меланома
Меланома — это раковая опухоль кожи, которая возникает из меланоцитов. На злокачественное перерождение невуса указывают его быстрый рост, изменение окраски, изъязвление, растрескивание, шелушение, зуд, боль, кровотечение, появление узелков, бляшек и неподвижность тканей, которая возникает из-за прорастания невуса в более глубокие слои кожи.
Меланома чаще возникает у пациентов с гигантскими невусами на спине и многочисленными невусами-спутниками. Реже она развивается при невусах, расположенных на голове, руках и ногах.
К факторам риска развития меланомы относятся:
- наличие множественных атипичных невусов и меланома у членов семьи;
- пигментная ксеродерма (повышенная чувствительность кожи к ультрафиолету);
- большие и гигантские невусы;
- множественные приобретённые пигментные и атипичные невусы;
- сниженный иммунитет [28][29] .
Риск развития рака при малых и средних врождённых невусах составляет менее 1 % в течение всей жизни, при больших и гигантских — 2–5 % [3] [10] [11] .
Американские исследователи изучили, как часто развивается меланома при гигантских врождённых невусах: из 289 пациентов она возникла у 67.
- в 50,7 % — на невусах;
- в 3 % — на нормальных участках кожи;
- в 31,3 % — в центральной нервной системе.
В 15 % меланома была метастазами опухоли из неустановленного первичного очага. Около половины меланом выявили у детей младше 5 лет [41] .
При больших и гигантских невусах меланома может развиваться под эпидермисом (из-за чего её трудно обнаружить на ранних сроках), поэтому важно прощупывать (пальпировать) всю поверхность невуса.
Нейрокожный меланоз
В редких случаях развивается нейрокожный меланоз — заболевание, при котором меланоциты разрастаются в центральной нервной системе. К таким нарушениям может приводить мутация гена BRAF [50] .
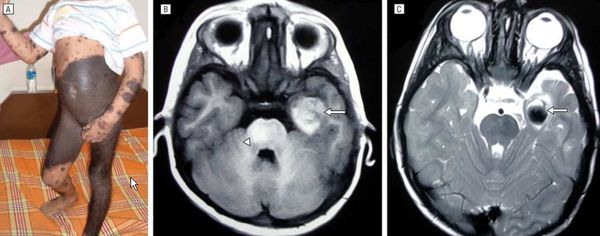
Факторы риска развития нейрокожного меланоза:
- гигантский невус на спине (более 40 см);
- множественные невусы-спутники — чем их больше, тем выше риск;
- более двух средних невусов, особенно если помимо них много других невусов.
Болезнь тяжелее переносят дети младше 10 лет.
В исследовании американских учёных меланоз диагностировали у 26 из 379 пациентов с большими врождёнными невусами [12] . Заболевание может протекать без симптомов и случайно выявляться при МРТ, но в некоторых случаях оно сопровождается неврологическими нарушениями:
- головной болью, вялостью и рвотой;
- отёком диска зрительного нерва;
- параличом черепно-мозговых нервов и судорогами;
- увеличением окружности головы;
- нарушением координации;
- задержкой или недержанием мочи и кала.
Неврологические симптомы могут развиться из-за кровоизлияния в желудочки головного мозга, нарушения циркуляции спинномозговой жидкости, сдавления спинного мозга или злокачественного перерождения меланоцитов [3] [14] .
Симптомы появляются примерно в двухлетнем возрасте. Прогноз чаще неблагоприятный, даже если нет злокачественных новообразований [15] . В одном обзоре были изучены 39 случаев симптоматического нейрокожного меланоза: более половины пациентов погибли в течение трёх лет после появления неврологических нарушений [34] .
Другие осложнения
В очень редких случаях при больших невусах могут развиться рабдомиосаркома, липосаркома и злокачественные опухоли оболочек периферических нервов [20] .
Диагностика врождённого меланоцитарного невуса
Пациентам с малыми и средними невусами нужно раз в год посещать врача. Регулярное наблюдение поможет оценить, насколько изменился размер невуса и его структура. Для этого сравнивают фотографии или данные дерматоскопии.
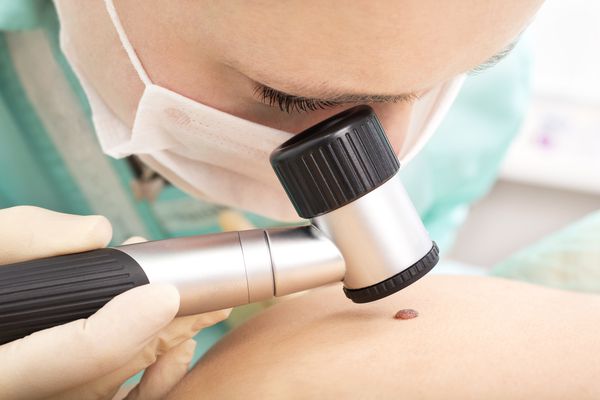
Невусы чаще перерождаются в злокачественную опухоль после полового созревания, поэтому следует более тщательно наблюдать за кожей в этот период. Пациентам и их родителям нужно обращать внимание на изменение цвета невуса, его границ и структуры, следить за появлением новых образований.
Диагностика среднего, большого или гигантского невуса обычно не вызывает трудностей и основывается на клинических проявлениях и истории болезни. Если анамнез неизвестен, небольшие врождённые невусы легко спутать с приобретёнными.
Отличия можно выявить при биопсии: клетки невуса расположены глубоко в дерме, подкожном жире и сосудисто-нервных структурах, например в стенках кровеносных сосудов, могут проникать между пучками коллагена и встречаться под эпидермисом. Биопсия проводится при подозрении на злокачественное перерождение невуса [5] [37] [38] .
Исследовательский комитет Nevus Outreach разработал диагностическую модель для детей с врождёнными невусами (от 3 см) или невусами-спутниками (от 20 невусов). Методика создана ведущими экспертами в этой области, но она не заменит рекомендаций лечащего врача, так как не учитывает индивидуальные особенности пациента и течение болезни.
План обследования:
- МРТ головного и спинного мозга с контрастированием гадолинием и дальнейшая оценка результатов в экспертном центре.
- Консультации детских врачей:
- офтальмолога — поскольку меланоцитарные поражения могут развиваться на сетчатке;
- невролога — чтобы выявить или исключить симптомы нейрокожного меланоза;
- дерматолога — оценить состояние кожи и её изменения;
- пластического хирурга — определить, нужна ли операция.
- аудиологический скрининг при подозрении на нейрокожный меланоз, так как при болезни нарушается слух;
- консультация детского психолога (даже при бессимптомном течении) [48] .
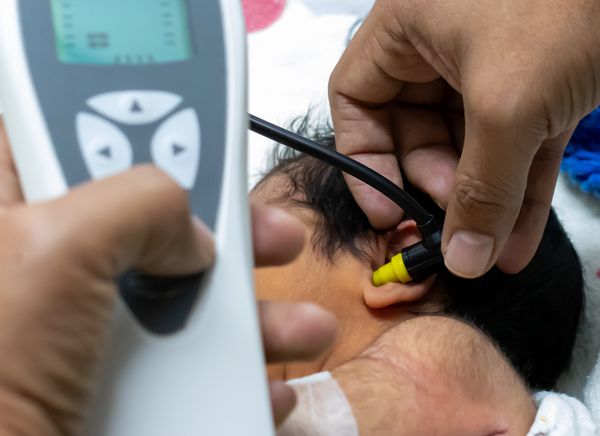
МРТ головного и спинного мозга с контрастированием гадолинием обязательна для детей с высоким риском меланоза и неврологическими симптомами. В некоторых исследованиях при высоком риске меланоза рекомендовано делать МРТ в первые полгода жизни, даже если нет неврологических симптомов [15] .
Если большой невус расположен вдоль позвоночника или его окружают многочисленные невусы-спутники, МРТ проводят до четырёхмесячного возраста [35] .
Дифференциальная диагностика
Средние и большие врождённые невусы следует отличать от плексиформной нейрофибромы, а малые — от гамартомы гладких мышц и мастоцитомы.
Лечение врождённого меланоцитарного невуса
При врождённых невусах применяется хирургическое и медикаментозное лечение, лазерная терапия и другие методы.
Хирургическое лечение
Большие невусы рекомендуется удалять в раннем детстве — это поможет избежать эмоциональных и поведенческих нарушений у ребёнка. Такие дети из-за внешних отличий могут считать себя хуже других и избегать сверстников. Кроме того, они могут столкнуться с травлей со стороны других детей.
Однако не все невусы можно полностью удалить. Если они занимают большую площадь и дефект нельзя закрыть здоровыми тканями, то операция не проводится, либо участки невуса иссекаются частично.
Объём операции зависит от расположения невуса и глубины поражения. Её необходимость при больших и гигантских невусах считается спорной. Многие специалисты предлагают удалять наиболее неоднородные, толстые или грубые участки невуса, которые затрудняют клиническое наблюдение [45] [46] . Зачастую оптимальный выбор — это тщательно наблюдать за невусом, не проводя операцию.
Единственное абсолютное показание для хирургического лечения — это развитие злокачественной опухоли в очаге поражения. Но даже при полном иссечении больших и гигантских невусов риск онкологии сохраняется, так как меланоциты могут проникать в глубоколежащие ткани: мышцы, кости и нервную систему.
После операции могут возникать следующие осложнения: контрактуры, серомы, гематомы, инфекции мягких тканей, ишемия кожных лоскутов, расхождение швов и образование келоидных рубцов. Гематомы, серомы и ишемия лоскутов появляются сразу после операции, келоидные рубцы формируются позже, в среднем в течение первого года.
Другие методы лечения
Внешний дефект можно уменьшить с помощью кюретажа, дермабразии и лазерной терапии. Методы более эффективны в раннем детстве, поскольку невусные клетки у ребёнка расположены в верхних слоях кожи [21] [22] . После процедур эти клетки остаются в дерме и со временем пигментация частично возвращается. В некоторых случаях на таких участках развивается меланома, но связь с проведённым лечением не доказана [23] [24] [25] [26] [27] .
Противопоказания для данных процедур индивидуальны. Как правило к ним относятся местные нарушения: изъязвление, растрескивание, шелушение, узелки, неподвижность тканей и кровотечение.
Медицинские осмотры после операции
Независимо от проведённого лечения, пациентам с большими врождёнными невусами нужно раз в год проходить медицинский и дерматологический осмотр. Также необходимо проводить пальпацию невуса и рубцов, возникших после его удаления. Если обнаружены узелки или другие подозрительные уплотнения, показано гистологическое исследование, т. е. изучение образцов ткани.
Прогноз. Профилактика
При врождённных невусах может возникать сильная боль и зуд, сухость кожи и недостаточное потоотделение. Косметический дефект может привести к социальной дезадаптации.
Прогноз наиболее благоприятен, если нет факторов риска меланоза: гигантских невусов на спине, многочисленных невусов-спутников, более двух средних невусов.
Если в гигантском врождённом меланоцитарном невусе возникла меланома, то прогноз неблагоприятный [42] . Меланома растёт в дерме, поэтому её трудно обнаружить. Кроме того, клетки опухоли могут распространяться через крупные кровеносные и лимфатические сосуды, из-за чего достаточно быстро появляются метастазы [42] .
Прогноз при нейрокожном меланозе с неврологическими нарушениями тоже неблагоприятный: более половины детей погибают в течение трёх лет после появления симптомов и 70 % — до 10-летнего возраста [18] [34] [43] .
Профилактика врождённого меланоцитарного невуса
Специфической профилактики врождённых невусов не существует. Будущим родителям рекомендуется соблюдать общие правила здорового образа жизни: не курить и не пить алкоголь, полноценно питаться, по возможности не находиться в неблагоприятных экологических зонах.
При планировании и во время беременности женщинам нужно придерживаться рекомендаций Всемирной организации здравоохранения:
- предупреждать возникновение инфекционных заболеваний;
- устранять очаги хронической и острой инфекции до наступления беременности;
- во время беременности не допускать воздействия опасных веществ — солей тяжёлых металлов, пестицидов и др. [47]
Чтобы своевременно выявить злокачественное перерождение невуса, нужно регулярно посещать дерматолога или онколога и проходить дерматоскопическое обследование. Особенно пристально следует наблюдать за большими и гигантскими образованиями. Посещать доктора нужно, даже если невус уже удалён.
Детям с высоким риском развития нейрокожного меланоза необходимо находиться под постоянным наблюдением: им регулярно измеряют окружность головы, проводят неврологическое обследование и оценивают уровень развития [3] [12] [13] .
Родинки у вашего ребенка. Существует ли опасность?
Нередко родители так обеспокоены, что с каждым пятнышком на коже бегут к врачу. Другие, напротив, не обращают внимания ни на какие изменения и травмы пигментных образований. Давайте разберемся, кто из них прав?
Строение кожного покрова
Кожа представляет собой крупнейший целостный многофункциональный орган, взаимосвязанный со всеми другими органами и системами организма. Непосредственно соприкасаясь с внешней средой, он выполняет барьерно-защитную функцию. На поверхности кожи наблюдается сложный рисунок в виде треугольных и ромбических полей, сформированный многочисленными бороздками. Более грубые бороздки образуют складки в области ладоней, подошв, мошонки, а также морщины на лице.
Гистологически выделяют три слоя кожи (рис. 1):
- эпидермис (epidermis);
- дерм (dermis);
- подкожная жировая клетчатка (subcutis), или гиподерма (hypodermis).
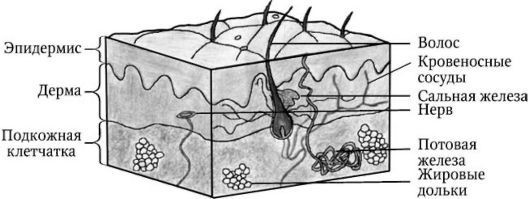
Рис. 1. Строение кожи
Эпидермис является эпителиальной частью кожи, а дерма и гиподерма — соединительнотканной. Пограничная зона между эпидермисом и дермой имеет вид волнистой линии вследствие наличия в дерме выростов — сосочков, обусловливающих образование на поверхности кожи гребешков и борозд, формирующих кожный рисунок. В соединительнотканной части кожи (дерме и гиподерме) располагаются нервы, кровеносные и лимфатические сосуды, мышцы. Кроме того, кожа имеет собственные придаточные образования, к которым относятся волосы, сальные и потовые железы, а также ногти.
Пигментные образования
Все пигментные образования на коже можно разделить на две группы: неопасные (меланомонеопасные) и опасные (меланомоопасные) пигментные невусы (табл.).
Табл. 1. Классификация опухолей кожи меланоцитарного генеза
- Врожденные меланоцитарные невусы
- Приобретенные меланоцитарные невусы
- Дермальные меланоцитарные повреждения
- Голубой невус
- Шпиц – невус
- Гало — невус
- Диспластический невус
- Невус Рида
- Меланоз Дюбрейля
Меланомонеопасные невусы
Врожденнй меланоцитарный невус
Все врожденные невусы являются неопасными. Среди них выделяют мелкие, средние и гигантские образования:
1. Врожденный мелкий меланоцитарный невус (рис. 2).
Элементы сыпи. Пятно или приподнятая над кожей бляшка размерами до 1,5 см. Форма невуса округлая или овальная, границы — четкие или размытые. Поверхность невуса гладкая или морщинистая, бугристая, складчатая, дольчатая.
Цвет. Светло и темно-коричневый. В редких случаях отмечается депигментированный ободок.
Течение и прогноз. Риск развития меланомы до наступления половой зрелости практически отсутствует, в дальнейшей жизни он составляет от 1 до 5%.
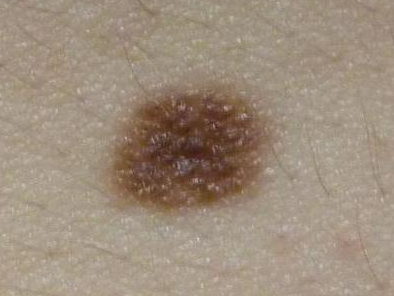
Рис. 2. Врожденный мелкий меланоцитарный невус
2. Врожденный средний меланоцитарный невус (рис. 3).
Элементы сыпи. Приподнятая над кожей бляшка округлой или овальной формы от 1,% до 20 см. Поверхность образования гладкая или морщинистая, бугристая, складчатая, дольчатая, покрыта сосочками или полипами.
Цвет. Светло- или темно-коричневый, могут быть мелкие темные вкрапления на более светлом фоне.
Течение и прогноз. Риск наступления меланомы до наступления половой зрелости практически отсутствует. Средние врожденные невусы в течение жизни изменяются незначительно. За счет роста ребенка происходит пропорциональное увеличение образования. Целесообразно удаление невуса до достижения пубертатного периода.
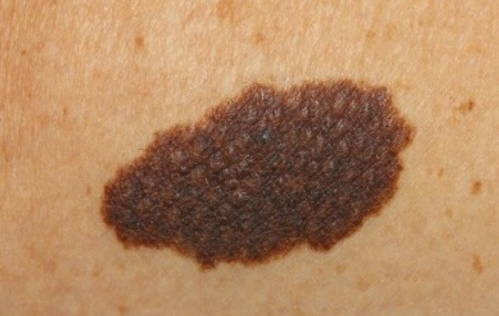
Рис. 3. Врожденный средний меланоцитарный невус
3. Врожденный гигантский меланоцитарный невус (рис. 4).
Элементы сыпи. Бляшка, приподнятая над уровнем кожи размерами более 20 см в диаметре. Возможно наличие очагов — сателлтов по периферии основного очага. Характерно нарушение кожного рисунка. На поверхности образования — узлы, папулы и, как правило, грубые темные волосы. Границы могут быть как ровные, так и неровные.
Цвет. Темно-пигментированное образование.
Течение и прогноз. По данным различных источников риск трансформации врожденного гигантского меланоцитарного невуса в злокачественную меланому достигает 5%. Хирургическое иссечение образования с последующей пластической коррекцией необходимо проводить как можно раньше, однако, нередко, операция не представляется возможной из-за размера или расположения образования.
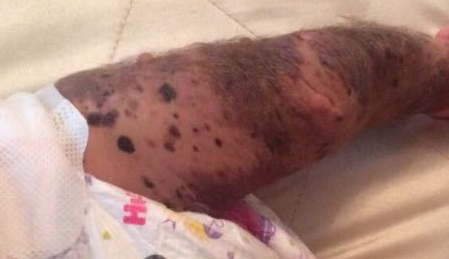
Рис. 4. Врожденный гигантский меланоцитарный невус
Приобретенный меланоцитарный невус
Приобретенный меланоцитарный невус может быть представлен пограничным (переходным) или сложным (смешанным) невусом. Переход из пограничного невуса в сложный, а затем в интрадемальный с течением времени демонстрирует нормальную эволюцию невогенеза.
1. Пограничный невус
Элементы сыпи. Круглое или овальное пятно, иногда незначительно возвышающееся над поверхностью кожи, размером до 1 см, с четкими ровными границами.
Цвет. Однородный (различные оттенки коричневого).
Течение и прогноз. Невус пограничный, который возник в раннем детстве, в результате пролиферации невусных клеток и продвижения их в дерму становится смешанным. Обычно это происходит в пубертатном периоде. После исчезновения пограничного компонента невус становится интрадермальным. Эта естественная трансформация обычно происходит в возрасте до 30 лет. В некоторых случаях обычные пограничные невусы остаются неизменными в течение всей жизни человека.
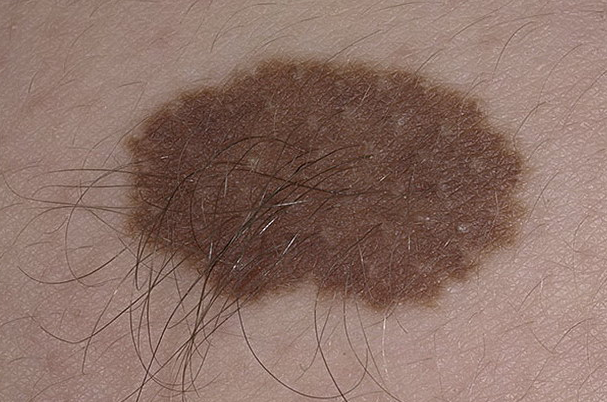
Рис. 5. Пограничный невус
2. Сложный невус
Элементы сыпи. Образование в виде папулы или узла размером, как правило, до 1 см. Поверхность гладкая, реже бородавчатая, часто с ростом щетинистых волос. По форме сложные невусы являются преимущественно равномерно возвышающимися над кожей образованиями.
Цвет. Как правило, однородный: темно-коричневый.
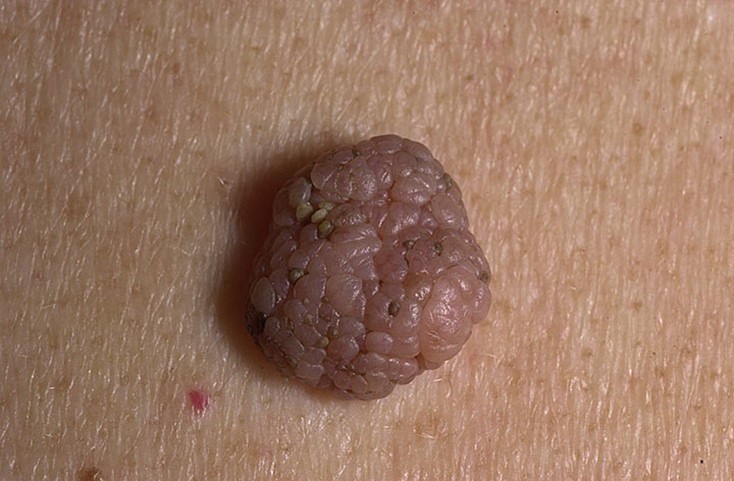
Рис. 6. Сложный невус
Дермальный (интрадермальный, «отдыхающий») невус
Элементы сыпи. Округлое, куполообразное образование размером, как правило, до 1 см, возвышающееся над поверхностью кожи. С течением времени у невуса может появиться ножка и он может приобрести вид бородавчатого (папилломатозного) невуса. Данное явление наиболее характерно для образований, локализованных в области туловища.
Цвет. Желто-коричневый, коричневый или с коричневыми вкраплениями, могут наблюдаться телеангиоэктазии.
Локализация. Наиболее частая – лицо, шея. Образования данной группы на туловище, конечностях встречаются реже.
Течение и прогноз. Лечение внутридермальных невусов в большинстве случаев не проводится. Показаниями для удаления образования являются: локализация, при которой отмечается постоянное травмирование очага поражения.
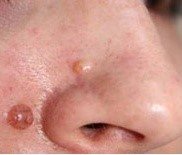
Рис. 7. Дермальный невус
Профилактикой возникновения приобретенных невомеланоцитарных невусов является снижение воздействия солнечных лучей (особенно в ранний период жизни человека). Это достигается за счет уменьшения времени пребывания на солнце (особенно в период наибольшего солнцестояния с 11 до 16 часов) и применения солнцезащитных очков.
Голубой невус
Голубой невус может быть как врожденным, так и приобретенным, чаще он появляется в детстве или подростковом периоде. Данные поражения кожи встречаются значительно реже, чем невусы эпидермального меланоцитарного происхождения. Развивается голубой невус из эктопированных меланоцитов дермы. Свойственная голубому невусу окраска обусловлена феноменом Тиндаля – рефракцией света глубоко расположенным в дерме пигментом клеток опухоли.
В настоящее время в нозологической форме «голубой невус» рассматривают несколько видов дермальных меланоцитарных невусов: простой голубой невус, клеточный, клеточный беспигментный, комбинированный и глубоко пенетрирующий.
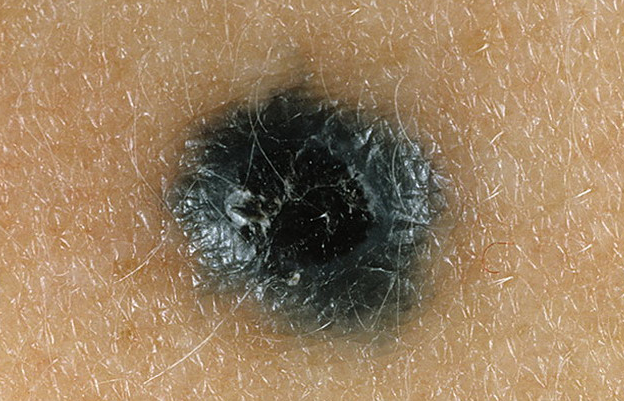
Рис. 8. Голубой невус
1. Невус голубой простой (невус синий, невус Ядассона – Тиче
Элементы сыпи. Узелок, как правило, размером до 1 см, резко отграничен от окружающей кожи, округлой формы, полусферически выступающий над уровнем кожи, с гладкой поверхностью.
Цвет. Синий, голубой, темно – синий, серый, иссиня – черный.
Локализация. Возможна любая, но характерной локализацией для голубых невусов является тыльная поверхность кистей и стоп. Редкое расположение – мягкое и твердое небо.
Течение и прогноз. Данное образование растет достаточно медленно, нередко оставаясь незамеченным на протяжении нескольких лет. С течением времени голубой невус может приобретать более плоскую форму, терять пигмент. Трансформация голубого невуса в меланому наблюдается крайне редко.
2. Невус голубой клеточный (пролиферирующий)
Элементы сыпи. Развитие невуса начинается с образования пятна или уплотнения в дерме, которое затем трансфомируется в узел или бляшку размером до 2,5 см в диаметре.
Локализация. Возможна любая. Достаточно частая локализация невуса данной группы – ягодичная, пояснично – крестцовая области, реже на тыльная поверхность кистей и стопах. Описаны редкие локализации опухоли – коньюнктива и волосистая часть головы.
Диагноз ставится на основании клинических, гистологических признаков, необходимо проведение иммуногистохимического исследования.
Течение и прогноз. В зависимости от клинической картины, патоморфологических признаков, течения и прогноза процесса выделяют две формы голубого клеточного невуса: типичную (классическую) и атипичную с неопределенным биологическим потенциалом. Злокачественная трансформация происходит, как правило, через длительный период времени у лиц зрелого или пожилого возраста и проявляется быстрым ростом опухоли, изъязвлением и изменением цвета. При клеточном голубом невусе в регионарных лимфатических узлах могут наблюдаться клетки, аналогичные данному образованию. Этот процесс получил название «доброкачественное метастазирование». Лечение – хирургическое иссечение с патоморфологическим исследованием.
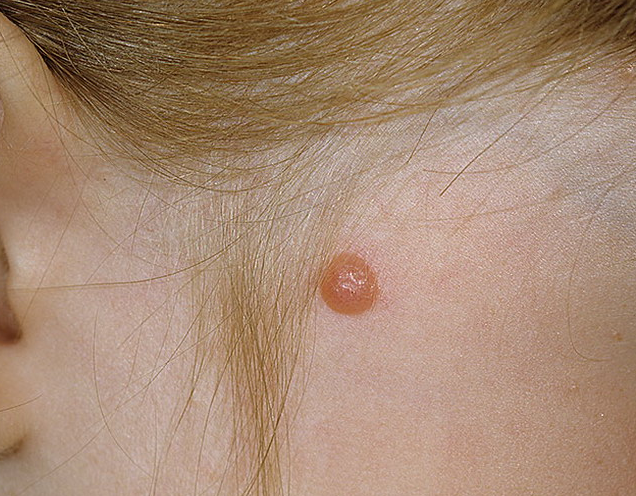
Шпиц – невус (атипичный веретеноклеточный, ювенильный, меланома доброкачественная юношеская)
Элементы сыпи. Небольшой одиночный куполообразный безволосый узел размером до 1 см в диаметре. Образование, как правило, единичная.
Цвет. Розово–красный при обильной васкуляризации, желто-коричневый, темно – коричневый, возможна неравномерная окраска.
Локализация. Возможна любая. У детей и подростков частой локализацией является волосистая кожа головы, лицо.
Диагноз ставится на основании гистологического исследования. Быстро выросшее куполообразное образование у ребенка позволяет заподозрить Шпиц – невус.
Течение и прогноз. Шпиц – невус характеризуется внезапным появлением. С момента появления образованию характерен быстрый рост, затем оно уплощается и сохраняется неизменным годами. Некоторые невусы могут претерпевать морфологическую трансформацию в дермальные меланоцитарные невусы, также возможна трансформация в меланому. Риск злокачественного перерождения опухоли наступает в пубертатном периоде. Злокачественное перерождение встречается редко, однако такие образования требуют тщательного наблюдения. Данное образование подлежит удалению до окончания пубертатного периода. Затем в послеоперационном периоде целесообразно динамическое наблюдение.
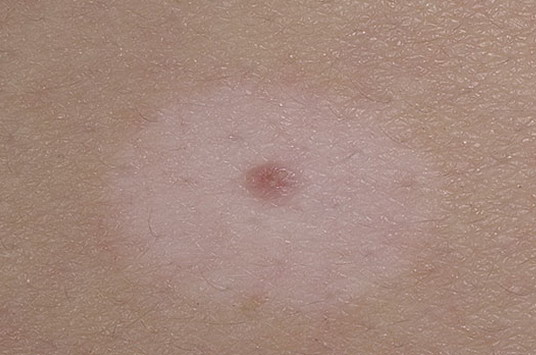
Гало–невус (невус Саттона)
Элементы сыпи. Незначительно возвышающийся над уровнем кожи и малоинфильтированный узелок красновато-коричневого цвета округлой или овальной формы, диаметром в среднем 4-5 мм. Гало–невус окружен венчиком депигментации. Диаметр ободка, как правило, в 2-3 раза превышает размеры гиперпигментированного узелка. Характерно множественное поражение кожи.
Локализация. Возможна любая, но наиболее частая – спина.
Течение и прогноз. В течении и разрешении гало-невуса выделяют несколько стадий:
- меланоцитарный невус с окружающим ободком,
- центральный элемент теряет пигментацию и приобретает розовую окраску,
- исчезновение центрального элемента,
- полная репигментация всего невуса в течение нескольких месяцев или лет.
Лечения не требуется.
Меланомоопасные невусы
Фенотипически данные невусы не выявляют клинических признаков злокачественности, но отличаются дисплазией меланоцитов и склонной потенцией к озлокачествлению, давая, таким образом, повод рассматривать их как предзлокачественные или пограничные образования. Это единственные опухоли, которые нуждаются в обязательном профилактическом удалении с морфологической верификацией патологического процесса. При множественном характере целесообразно относить эту группу больных в группу риска и подвергать обязательной диспансеризации с динамическим наблюдением у онколога.
Диспластический невус
Элементы сыпи. Пятно с отдельным слегка приподнятым, как правило, в центре, над уровнем кожи участком. Форма округлая, овальная или неправильная с «изрезанными» краями. Границы неправильные, размытые.
Цвет. Разнообразные оттенки черного, коричневого, рыжеватого, светло-красного.
Локализация. Наиболее частая — туловище, руки, ягодицы, тыльная поверхность стоп, реже — лицо.
Течение и прогноз. Диспластический невус может не претерпевать никаких трансформаций в течение всей жизни человека, а может трансформироваться в поверхностно располагающуюся меланому; возможен и полный регресс образования. На фоне диспластического невуса меланома развивается в 9 % случаев. Она по клиническим, гистологическим, биологическим проявлениям отличается от известных форм меланомы, и некоторыми авторами рассматривается как «минимальная меланома». Появление этих невусов у молодых пациентов не является тревожным синдромом, они, как правило, в меланому не трансформируются.
При синдроме диспластических невусов прогноз неблагоприятный, риск развития злокачественной меланомы значительно повышается.
Лечение. Не все диспластические невусы подлежат немедленному удалению. Необходимо динамическое наблюдение с фотографированием и измерением размеров образования. Иссечению подлежат меняющиеся, подозрительные, подвергающиеся травматизации невусы.
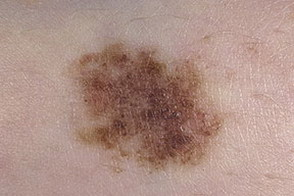
Рис. 11. Диспластический невус
Невус Рида
Элементы сыпи. Плоское, но чаще все-таки возвышающееся над кожей образование с четкими границами разменами до 1,5 см.
Цвет. Однородная черная или темно – коричневая окраска.
Локализация. Элемент может лакализоваться на любом участке тела, но чаще это нижние конечности.
Течение и прогноз. Быстро появляется в детском или подростковом возрасте, без метастатического потенциала. После иссечения рецидивов не наблюдается.
Лечение. Иссечение с расстоянием от края резекции не менее 10 мм.
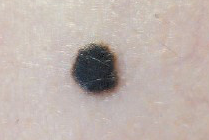
Рис. 12. Невус Рида
Основным этапом диагностики кожного образования является беседа с родителем (выяснение всех подробностей о давности возникновения элемента, факт травматизации и изменения и субъективных ощущений) и осмотр, при котором врач обязательно должен использовать метод люминесцентного микроскопического исследования, или дерматоскопию. Дерматоскопия позволяет разрешить ряд вопросов, касающихся дифференциальной диагностики злокачественных и доброкачественных изменений кожи. Этот же метод дает возможность выбрать тактику ведения пациента. Это может быть или активное динамическое наблюдение или использование малоинвазивных методик (лазерное удаление, электрокоагуляция, криодеструкция), или хирургическое иссечение образования.
- образования кожи у детей не имеют злокачественного потенциала;
- показания для их удаления, как правило, бывают либо косметические, либо профилактические (превентивные) при хронической травматизации невусов;
- при появлении невуса на коже ребенка необходим обязательный дерматологический и дерматоскопический контроль со стороны врача.

Авторская публикация:
КУЛЕВА СВЕТЛАНА АЛЕКСАНДРОВНА ,
заведующий отделением, детский онколог, профессор, ведущий научный сотрудник ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России

Авторская публикация:
ИЗМОЖЕРОВА РИНА ИГОРЕВНА,
клинический ординатор отделения химиотерапии и комбинированного лечения злокачественных опухолей у детей
Родимые пятна у новорожденных

История маленькой американки Луны Феннер, родившейся с напоминающим маску Бэтмена огромным черным пятном на лице, не сходит со страниц прессы. Удалить это родимое пятно не смогли на родине малышки ‒ за серию сложных операций взялся только врач из Краснодара. Мама и полугодовалая дочка приехали на Кубань как минимум на год, и эти жертвы оправданы: гигантский меланоцитарный невус (а именно он покрывает личико девочки) не просто серьезный косметический недостаток: велика вероятность, что он переродится в злокачественную опухоль, которая нанесет вред здоровью маленькой Луне…
Конечно, история Луны Феннер исключительна – не только из-за размеров невуса, но и из-за его крайне неудачного расположения, затрудняющего проведение операции. Но и множество мам других новорожденных замечают у своих малышей странные пятна и родинки, которые вовсе не выглядят безопасно…
Какие родимые пятна нужно оперировать, а какие нет? Когда нужно обращаться к врачу? И вообще, нужно ли принимать какие-то меры, если ваш ребенок родился с пятнышком? Давайте разберемся и убедимся, что пятно пятну рознь!
Родинки могут быть двух видов: образованные пигментными клетками (их цвет ‒ от бледно-коричневого до черного, как у Луны), или возникшие в результате сосудистых изменений (от розовых до багровых). Оба вида встречаются у новорожденных, хотя и с разной частотой.
«Лососевое» пятно новорожденных
Самые распространенные родимые пятна новорожденных – так называемые «лососевые» ‒ встречаются у 7 из 10 младенцев. Обычно это светло-розовые расплывчатые пятна, которые располагаются на задней поверхности шеи – именно они получили народное название «укус аиста», поскольку легко вообразить себе картинку: аист, «несущий» ребенка родителям за шкирку, как кошка носит котят. Такие пятна так же появляются на верхних веках, над переносицей (это уже «поцелуй ангела») – в основном на верхней половине тела, хотя могут быть и в области крестца. Пятна могут темнеть и даже как бы слегка набухать при плаче ребенка. Причина появления таких пятен – незначительная капиллярная мальформация, то есть разрушение самых мелких кровеносных сосудов.
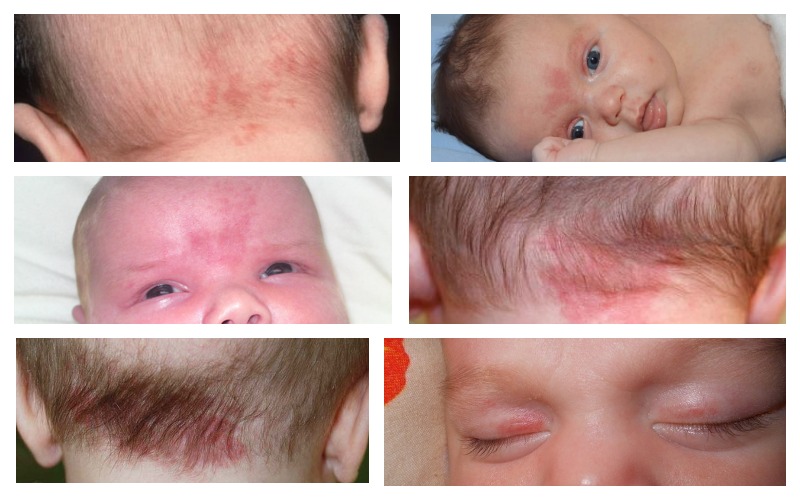
” Это явление совершенно не опасно для здоровья ребенка и не требует лечения. Обычно «лососевые» пятна на лице совершенно самостоятельно исчезают на первом году жизни ребенка, на шее и затылке могут продержаться чуть дольше, постепенно становясь бледнее и проявляясь только во время плача или физической нагрузки.
«Винное» пятно у младенца. Пламенеющий невус
Иногда деформация капилляров значительна: такие родимые пятна называют «винным» или «пламенеющим» невусом. У пятна четкие, хотя и неправильные границы и яркий цвет, из-за которого они и получили свое название, при этом пятна плоские и не выступают над поверхностью кожи. Такие пятна не исчезают в течение жизни, наоборот, могут стать ярче, потемнеть, приобрести багровый или фиолетовый оттенок. К счастью, встречаются такие пятна значительно реже «лососевых» собратьев: всего в 2% случаев.
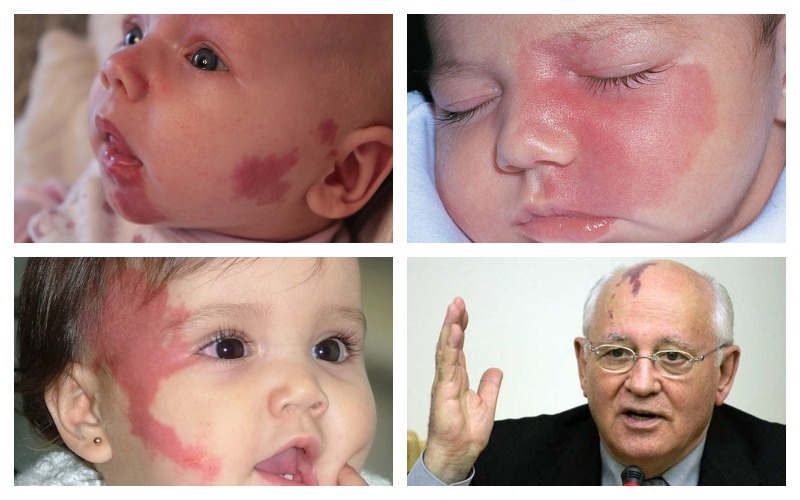
” Наверное, самый известный обладатель пламенеющего невуса – Михаил Сергеевич Горбачев, первый (и последний) президент СССР. В знаменитой «метке» нет ничего мистического – просто деформация кровеносных сосудов.
Винные невусы могут озлокачествляться (хотя это редкое явление), а при травмировании – долго кровоточить. И все же чаще всего их не удаляют в детском возрасте, хотя и пристально за ними наблюдают: меры нужно принимать только при активном росте невуса (умеренный рост, пропорционально росту самого ребенка – это нормальное явление).
К сожалению, большая часть пламенеющих невусов располагается на голове, так что такое родимое пятно можно расценивать как значительный косметический дефект, особенно если оно находится на лице. Когда ребенок подрастет, можно обсудить с лечащим врачом тактику воздействия на невус, ведь сейчас это не обязательно делать хирургическим путем. Уже существуют методики лазерного воздействия, позволяющие сделать пятно гораздо менее заметным.
«Клубничная» (младенческая) гемангиома
Старое, уже не употребляемое, но хорошо запоминающееся название детской гемангиомы название – «клубничная гемангиома». Это доброкачественное новообразование, которое состоит из разросшихся клеток кровеносных сосудов. Существует предположение, что такие младенческие гемангиомы возникают из случайно мигрировавших клеток плаценты. Эти новообразования не редкость – они есть, как минимум, у 2% детей. Более точной статистики не существует, поскольку этот вид родимых пятен может быть как врожденным, так и появиться после рождения, в возрасте до года.
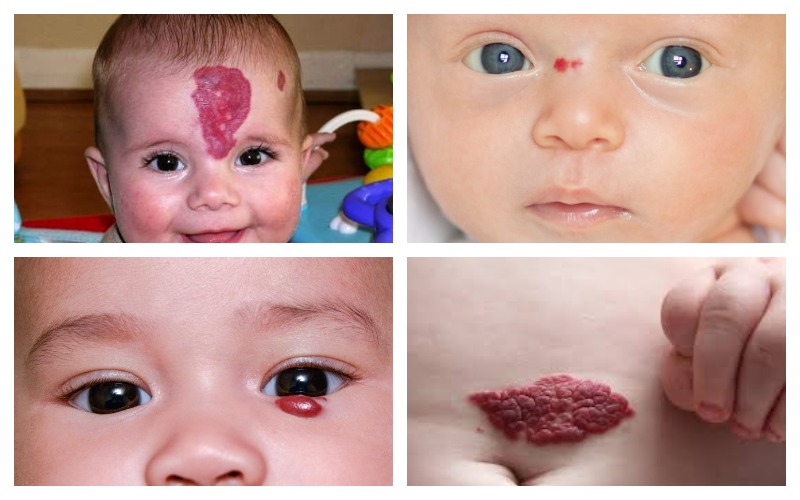
«Клубничная» гемангиома, так же как «лососевые» и «винные» пятна, чаще всего возникает на голове; она тоже красная или ярко-розовая. Но есть и отличия: гемангиома мягкая и выпуклая, иногда значительно возвышается над поверхностью кожи. Впрочем, иногда она растет внутри (к примеру, может образоваться в носу или во рту ребенка) и тогда можно заметить деформацию лица малыша. Изредка можно наблюдать сочетание двух видов: на возвышающейся шишке ярко-розовый нарост.
” Младенческая гемангиома интенсивно растет в первые месяцы после рождения ребенка, затем на некоторое время стабилизируется и потом исчезает сама собой. Процесс инволюции не быстрый: занимает от 3 до 10 лет, так что, хотя сама по себе младенческая гемангиома безвредна, врач все же может посоветовать ее удалить, если она постоянно мешает, травмируется, угрожает перекрыть дыхательные пути (если выросла, например, в носу) или не позволяет закрыть глаз (если выросла на веке).
«Монгольское» пятно у ребенка
Еще один безвредный вид невусов, который не требует медицинского вмешательства: крупное (иногда – несколько небольших) темное пятно синего или серого оттенка в области крестца. Чаще всего встречается у младенцев монголоидных родителей: монголов, китайцев, японцев, казахов, киргизов, а еще у индейцев и эскимосов. Вопреки распространенному мнению, такое пятно ‒ не эксклюзивная особенность азиатов, оно характерно и для африканцев, просто не так явно выделяется на фоне темной пигментированной кожи. А вот у маленьких европеоидов они сравнительно редки – только у 10% младенцев есть заметное потемнение на попе.
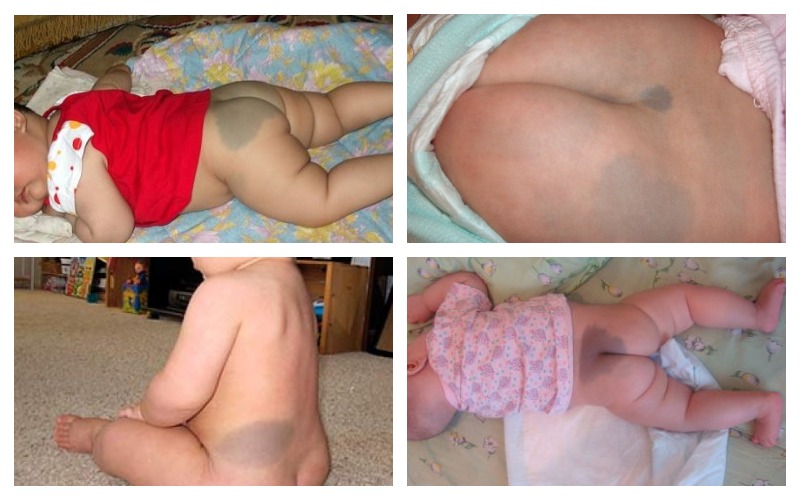
” Совершенно никакого вмешательства такое потемнение не требует – в 90% случаев оно само пройдет к пяти годам, но даже если останется и у взрослого человека, то никак не угрожает его здоровью.
Изредка синевато-серые «монгольские пятна» появляются не только на крестце, но и по всему телу. Как правило, они так же безвредны, однако на всякий случай проконсультируйтесь с врачом.
Вообще это общее правило для всех видов родимых пятен: обязательно сообщите педиатру, если они увеличились в размере, возросло их число, изменились цвет и структура. Молодым мамам часто не хватает опыта, чтобы отличить безобидные родимые пятна от кожных проявлений различных (порой опасных) заболеваний.
«Кофейное» пятно у ребенка
Иногда у ребенка на коже сразу после рождения можно увидеть коричневатое пятно – обычно его описывают, используя названия кофейных напитков. Как вы понимаете, такое пятно свидетельствует уже не о сосудистой аномалии, а о скоплении пигмента. «Кофейное» пятно – это не родинка, а именно пятно: плоское, с неровными границами. У таких новообразований крайне низкая вероятность озлокачествления, они не требуют лечения, часто с возрастом светлеют и уменьшаются в размерах, так что можно о них особо не беспокоиться. Но есть одно но…
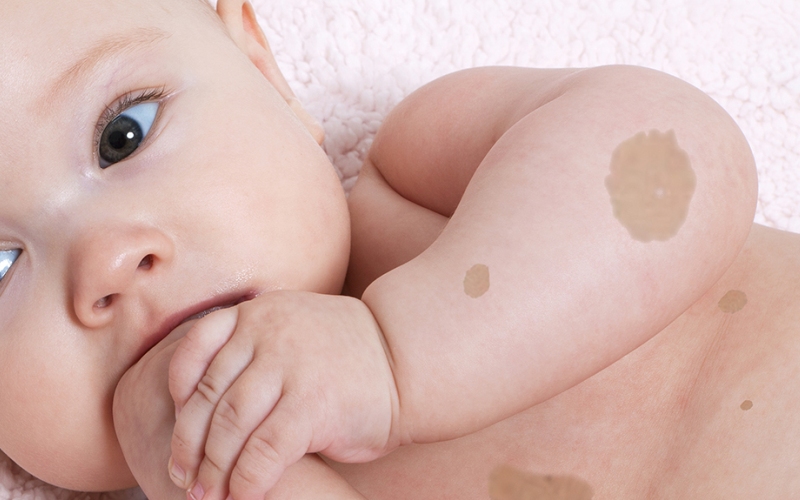
” Множественные кофейные пятна, даже небольших размеров, разбросанные по всему телу, могут быть признаком нейрофиброматоза – хронического заболевания, характеризующегося образованием множества доброкачественных опухолей, связанных с нервными окончаниями. Такое заболевание встречается у одного из трех тысяч новорожденных.
Поэтому, если у вашего малыша есть одно и, тем более, несколько кофейных пятен, вас обязательно отправят на консультацию к невропатологу и онкологу. Не пренебрегайте этими консультациями!
Меланоцитарный невус
Наконец, мы добрались до случая Луны Феннер. «Маска Бэтмена» у нее на лице – это гигантский врожденный меланоцитарный невус. Собственно, меланоцитарные невусы – скопления клеток с избытком пигмента, меланоцитов – есть у каждого из нас, это обычные родинки. Однако если вы вспомните, большинство из них появились у вас в детстве, а скорее всего – в подростковом возрасте, в период полового созревания, на фоне интенсивных гормональных изменений.
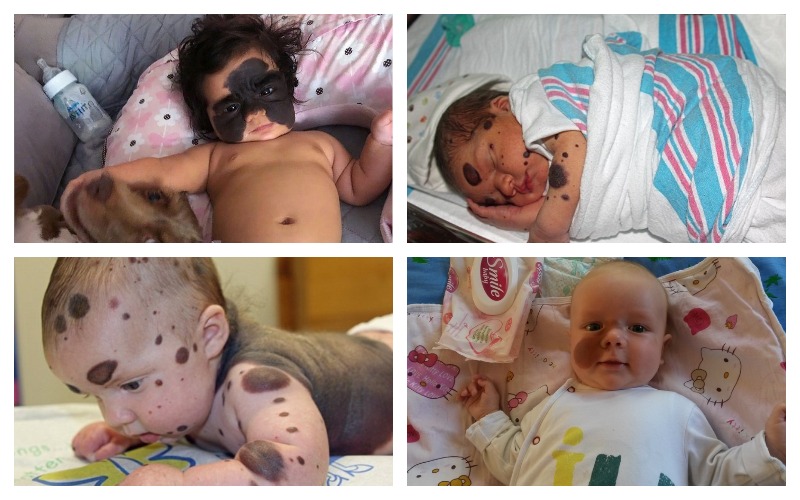
” А вот у новорожденных «обычные» родинки – небольшие пятнышки разных оттенков коричневого – редкость. Только 1% детей рождается с явными родинками!
В отличие от прочих родимых пятен, родинки «предпочитают» нижнюю часть тела. Как правило, это доброкачественные новообразования, которые не требуют никакого вмешательства, за одним исключением: размер имеет значение.
” Родинки до полутора миллиметров в диаметре практически всегда безопасны. Пятна размером до одного сантиметра считаются средними – они все еще не требуют срочного лечения, но нуждаются в повышенном внимании родителей. Невусы большего диаметра считаются крупными и даже гигантскими.
Опасность любого меланоцитарного невуса – в потенциальной возможности перерождения в злокачественную опухоль, меланому. Многое, впрочем, зависит не только от площади пятна, но и от его расположения: травматизация невуса, вероятность, что он подвергнется ультрафиолетовому облучению (попросту говоря – окажется на солнце), все это факторы, способствующие перерождению. Такие пятна требуют постоянного наблюдения врачей и, по мере возможности, хирургического удаления.
Если у вашего малыша есть родимые пятна – не отчаивайтесь! Они редко несут опасность здоровью малыша, да и ее можно нивелировать, строго следуя указаниям врачей. Ну а если вы никак не можете прекратить нервничать, попробуем отвлечь вас вот таким забавным фактом: у астрологии и хиромантии есть «младшая сестра» – молеософия, «наука», предсказывающая характер и даже будущее человека по расположению родинок на его лице и теле. Так, родинка на левой щеке говорит о склонности к самопожертвованию, над бровью – говорит о редкой проницательности, а на локте – о жажде путешествий…. Может быть, родинка вашего малыша – это просто счастливое предсказание?

физиология, симптомы и болезни Другие статьи автора
Откуда берутся родимые пятна у детей? Как удалять родимые пятна у детей?
Родимые пятна бывают различных форм и размеров и часто считаются уникальными опознавательными знаками человека. В то время как некоторые из них обычно видны, другие могут быть менее узнаваемыми. Вредны ли эти родимые пятна? Могут ли они указывать на какое-то заболевание?
Откуда берутся родимые пятна?
Родимое пятно – это аномалия кожи, присутствующая с момента рождения, хотя некоторые из них, по-видимому, развиваются вскоре после этого. Они обычно окрашены и являются спонтанными аномалиями, которые не наследуются, по мнению экспертов.
Родимые пятна разделяют на две основные категории:
- Сосудистые родимые пятна: сердце и кровеносные сосуды образуют сосудистую систему, также называемую кровеносной. Сосудистые родинки возникают при неправильном формировании группы кровеносных сосудов под кожей. Эти родимые пятна бывают фиолетовыми, розовыми или красными.
- Пигментированные родимые пятна: кожа содержит клетки, называемые меланоцитами или пигментными клетками, которые производят пигмент кожи меланин. Когда меланоциты группируются вместе в больших количествах, это приводит к образованию пигментированных родинок. Эти родимые пятна от светло- до темно-коричневого цвета.
Существует шесть типов родимых пятен, и каждое из них подпадает под одну из двух категорий.
Какие типы родимых пятен могут быть у ребенка?
Существует три типа сосудистых и пигментных родимых пятен, которые могут встречаться в любом месте тела:
Сосудистые родимые пятна у ребенка
1. Лососевые пятна

Это бледно-темно-розовые или красные плоские пятна. Они могут появляться в любом месте на лице: в основном на лбу, задней части шеи или веках. Названием своим они обязаны цвету.
Пятна не имеют четкой границы и часто становятся заметными, когда ребенок плачет, потеет или чувствует себя покрасневшим из-за усиленного кровообращения в этой области.
В медицине эти пятна называют симплексными невусами, в разговорной речи “поцелуем ангела”, когда они появляются на лбу, и “укусами аиста” – на шее.
Лососевые пятна являются наиболее распространенными сосудистыми родимыми пятнами и встречаются у каждого третьего младенца. В некоторых случаях они могут с возрастом исчезнуть.
2. Гемангиома

Гемангиомы появляются в виде ярко-красных или розовых пятен на поверхности кожи. Их также называют земляничными – из-за ярко-красного цвета.
Гемангиома мягкая и сжимаемая, и не болит при нажатии. Иногда она может возникать немного глубже под поверхностью кожи, в этом случае она может казаться более синей или пурпурной.
Гемангиомы обычно сначала растут, а затем, когда ребенок становтися старше, они уменьшаются, и в конечном итоге к 7-10 годам полностью проходят, оставляя слабый след на коже.
3. Пятно от портвейна

Клинически называемый невус фламмеус, этот тип родимого пятна выглядит как плоское, фиолетовое, красновато-розовое или темно-розовое пятно. Оно имеет цвет вина или виноградного сока.
Пятна от портвейна иногда напоминают лососевые по цвету. Основное различие между ними заключается в том, что пятно от портвейна имеет четко выраженную границу и остается того же цвета, даже когда ребенок плачет или краснеет.
Эти родимые пятна обычно не исчезают и могут даже увеличиваться по мере роста ребенка. Они становятся более заметными после того, как ребенок достигает половой зрелости.
Пятна от портвейна встречаются редко: менее чем у 1% младенцев.
Пигментированные родимые пятна
1. Родинка

Это, пожалуй, самые распространенные типы родимых пятен у младенцев. Медицинский термин для родинки – врожденный меланоцитарный невус.
Родинки бывают разных форм, размеров и цветов: большие, плоские, маленькие, приподнятые, коричневые, черные, розовые. По мере взросления ребенка родинки могут как проходить, так и появляться новые.
Родинки могут вырасти до диаметра 1,5 – 20 см. В период полового созревания ребенка они темнее и становятся более бугристыми.
2. Пятно цвета кофе с молоком

Цвет у этих родимых пятен – светло-коричневый. Они могут появляться в любом месте на теле и могут исчезать или не исчезать по мере взросления ребенка.
3. Монгольские пятна

Это серовато-голубые пятна, похожие на синяки. Они называются монгольскими, так как изначально считалось, что они есть у монголов. Тем не менее, эти родимые пятна наиболее распространены среди азиатов, латиноамериканцев, коренных американцев и африканцев.
Монгольские пятна обычно появляются на нижней части спины, ягодицах и конечностях. Этот тип родимого пятна может исчезать по мере взросления ребенка, хотя в некоторых случаях оно может сохраняться дольше, даже темнея с возрастом ребенка.
Могут ли родимые пятна быть опасны для ребенка?
Родимые пятна обычно не опасны. Но в некоторых случаях они могут быть причиной для беспокойства:
- Более шести пятен цвета кофе с молоком: у многих детей есть одно или несколько пятен “кофе с молоком”. Но если их больше шести, это может быть признаком того, что у ребенка нейрофиброматоз, который представляет собой доброкачественную опухоль нервных клеток.
- Гемангиома возле глаза, уха или горла: клубничная гемангиома на лице может мешать развитию зрения и слуха. Гемангиомы, которые возникают в дыхательных путях, также могут вызвать проблемы с дыханием и нуждаются в тщательном наблюдении.
- Множественные гемангиомы: дети с множественными гемангиомами могут иметь повышенный риск возникновения гемангиом во внутренних органах, особенно в печени. Дети с большими гемангиомами или более чем пятью гемангиомами должны быть тщательно обследованы или направлены к специалисту.
- Пятно портвейна на веке: синдром Стерджа Вебера – врожденное заболевание. Дети с этим диагнозом часто рождаются с пятнами портвейна на лице, лбу или веках. Заболевание может быть связано с несколькими неврологическими и зрительными проблемами.
- Быстро растущая родинка: если родинка быстро растет и становится темнее, то это может быть симптомом рака кожи. Хотя это необычно для родимых пятен, родителям все же жизненно важно следить за размером родинки ребенка.
Как лечат родимые пятна ребенка?
Большинство родимых пятен не требуют никакого лечения. Если они не представляют для ребенка проблемы со здоровьем или не причиняют никакого дискомфорта, то удаление будет чисто косметическим.
Как удаляются родимые пятна у ребенка?
Врач может удалить родимые пятна ребенка в двух случаях: если они влияют на здоровье ребенка и если родители хотят удалить родимое пятно по косметическим причинам.


