Современные возможности консервативного и хирургического методов лечения гнойно– некротических поражений стоп у больных сахарным диабетом
Для цитирования: Дибиров М.Д., Черкезов Д.И., Манушарова Р.А. Современные возможности консервативного и хирургического методов лечения гнойно– некротических поражений стоп у больных сахарным диабетом. РМЖ. 2005;28:1915.
При сахарном диабете малый очаг инфекции вызывает значительную гангрену стопы из–за тромбоза периферических и центральных сосудов пальцев. У 35–40% больных сахарным диабетом отмечается изолированная гангрена нескольких пальцев и у 20–25% – только одного пальца [1]. Гангрена стопы может быть сухой или с преобладанием анаэробно–неклостридиальной инфекции. У некоторых больных наблюдается некроз или гангрена отдельных участков кожи стопы или голени. Основной целью при лечении диабетической гангрены является сохранение участков влажного кожного некроза сухими. По мнению А.В. Покровского и соавт. и В.Н. Дан и соавт., консервативное лечение инфицированной диабетической стопы должно решать несколько принципиальных моментов:
– компенсация сахарного диабета – обязательная нормализация углеводного обмена;
– купирование явлений критической ишемии стопы; Работая школьным учителем, начал замечать, что меня привлекают молоденькие школьницы в форме. Постоянно пытался бороться со своими фантазиями, но они ставали все сильнее и сильее. Друг подсказал, что можно попробовать поэкспериментировать с ролевыми играми.
– подготовка микроциркуляторного русла пораженной конечности;
– профилактика инфекционных осложнений – определение вида и чувствительности флоры к антибактериальным препаратам.
Наиболее частыми и грозными осложнениями диабетической ангиопатии являются гнойно–некротические поражения нижних конечностей. При появлении гнойного очага быстро нарастает декомпенсация сахарного диабета, меняется иммунный статус, нарастает эндотоксикоз. Эти изменения, в свою очередь, усугубляют ишемию тканей и возникает синдром «взаимного отягощения», В связи с этим принимаются срочные меры: хирургическая санация очага и коррекция нарушений гомеостаза.
В основу настоящего исследования положен анализ результатов комплексного обследования и лечения 118 больных с различной стадией ишемии нижних конечностей на почве диабетической макроангиопатии. Возраст больных – от 61 до 78 лет.
Вопросы компенсации кровообращения при хронических облитерирующих заболеваниях артерий нижних конечностей занимают главное место в лечении этой категории больных. Развитие регионарного ангиоспазма, нарушение реологических свойств крови, гиперлипидемия, гиперфибриногенемия, агрегация тромбоцитов способствуют прогрессированию декомпенсации периферического кровообращения.
Больные ишемией I и II стадий лечились амбулаторно. Основу лечения составляла комплексная терапия, направленная на снятие спазма и болей, на улучшение коллатерального кровообращения, микроциркуляции, реологических свойств крови и перевода заболевания из тяжелой стадии в более легкую. Профилактику дальнейшего развития (стабилизацию) проводили путем воздействия на общее состояние больного, активизацию его защитных и компенсаторных механизмов с обязательным устранением таких факторов риска, как курение, переохлаждение и нервные стрессы, нарушение диеты.
Для оценки эффективности различных методов лечения проводилось динамическое наблюдение за больными с применением следующих методов исследования: ангиография, ультразвуковая допплерография и ангиосканирование, исследование свертывающей системы и токсичности крови, изучение иммунного, липидного спектра крови, изучалось состояние магистрального и коллатерального кровотоков.
Как уже было отмечено выше, основным при лечении диабетической макроангиопатии является:
– Лечение сахарного диабета с целью профилактики прогрессирования, обострения и, в конечном итоге, стабилизации углеводного обмена.
– Снятие сосудистого спазма и стимуляция коллатерального кровообращения.
– Улучшение центральной и регионарной гемодинамики.
Чтобы предупредить незаконное использование торговой марки компании, нужно ее зарегистрировать в патентном бюро. – Улучшение обменных процессов и микроциркуляции в ишемизированных тканях.
– Создание умеренной гипокоагуляции и улучшение реологических свойств крови.
– Профилактика и лечение гнойно–некротических осложнений.
При лечении диабета принципиально важное значение имели следующие важные моменты – питание, физическая активность, лекарства и самоконтроль. Основными целями диеты при диабете были следующие:
1. Предотвращение постпрандиальной гипергликемии.
2. Коррекция сопутствующей дислипидемии.
3. Снижение риска поздних осложнений (атеросклероз, инфаркт миокарда, гангрена, ампутация).
4. Полноценное обеспечение организма необходимыми питательными веществами, микроэлементами, витаминами.
В период обострения больные госпитализировались для проведения стационарного лечения. При этом резко ограничивали физические нагрузки. В период ремиссии мы рекомендовали больным прогулки на свежем воздухе, на природе. Ходьба должна быть щадящей, с постепенным увеличением нагрузки и длины проходимой без боли дистанции. При перемежающейся хромоте следует останавливаться до появления болей в икроножных мышцах, делать отдых на 3–5 минут, а затем продолжать прогулку.
Выбор того или иного препарата при лечении диабетической макроангиопатии зависит от стадии ишемии, тяжести трофических нарушений, механизма действия препарата, совместимости, изменений в гомеостазе, вида и тяжести сопутствующей патологии и т.д., но наиболее часто мы использовали: спазмолитики, препараты, улучшающие тканевой метаболизм, гиполипидемические препараты, ангиопротекторы, дезагреганты, реологические препараты, антиоксиданты, иммунностимуляторы, антикоагулянты, препараты, улучшающие венозный и лимфатический отток.
Спазмолитики наиболее часто использовались при ишемии I и II стадий конечности. Особенно они эффективны при преобладании спастического компонента.
Активаторы клеточного метаболизма. Препараты этой группы способствуют улучшению энергетических процессов на уровне клеток, повышают активность АТФ, стимулируют процессы заживления ран.
Гиполипидемические препараты. При длительном применении в сочетании с диетой они эффективно снижают содержание в крови холестерина и липопротеидов низкой плотности, стабилизируют липидный обмен и препятствуют прогрессированию заболевания.
Ангиопротекторы. Препараты этой группы, воздействуя на сосудистые стенки (эндотелий), улучшают их растяжимость, макро– и микроциркуляцию в тканях.
Дезагреганты.
Реологические препараты – улучшают реологические свойства крови, снижают ее вязкость, усиливают «текучесть», повышают деформируемость эритроцитов, отдачу клеткам кислорода и этим уменьшает гипоксию тканей.
Антиоксиданты – группа препаратов, которые подавляют перекисное окисление липидов. Продукты перекисного окисления липидов – альдегиды и свободные радикалы, которые при ишемии в больших количествах накапливаются в тканях и «вымываются» в кровь, вызывая адгезию и агрегацию тромбов, повреждение эндотелия, тромбозы и эндотоксикоз. К этой группе препаратов относятся: витамины Е, С, глутаминовая кислота, солкосерил, липостабил и др.
Иммуностимуляторы – наиболее часто использовались Т–активин, левомизоль, ликопид, лейкинферон, пентоглобин, гипериммунная плазма и др.
Антикоагулянты прямого и непрямого действия. Препараты, улучшающие венозный и лимфатический отток из конечности, применяются при отеке тканей, венозном застое, лимфостазе, которые часто наблюдаются при диабетической ангиопатии.
В зависимости от стадии ишемии и поставленной цели мы применяли 2–3 препарата разных лекарственных групп, а при повторных курсах назначали препараты других лекарственных групп. Наиболее часто у больных I, II и III стадии ишемии применяли сочетание следующих препаратов: папаверин, ацетилсалициловая кислота, иммунофан; тиклопидин, мексидол, симвастатин, пентоксифиллин, никошпан, доксиум; сулодексид, витамин Е, ликопид; ксантинола никотинат, фенилин, эндотелон.
При более тяжелых стадиях ишемии (III, IV) назначали внутривенные вливания следующего состава: реополиглюкина 400,0; 4–6 мл никотиновой кислоты; 5–10 мл пентоксифиллина; 1–2 мл гепарина. Такие вливания продолжали в течение 10–15 суток. Эффективными оказались внутривенные вливания солкосерила, актовегина в количестве 10–15 мл и простагландина Е1 по 40 мкг 2 ампулы в 200–250 мл физиологического раствора 2 раза в сутки в течение 10–15 дней.
В начальных стадиях макроангиопатии и в стадии ремиссии патологического процесса назначались физиотерапевтические процедуры. Наиболее эффективными из них оказались импульсные токи, магнитотерапия, лазеротерапия, диадинамические токи, которые назначались на поясничную область и по ходу сосудисто–нервного пучка на бедре и голени.
При некротических язвах проводились мероприятия, направленные на улучшение общего состояния больного, отграничение некротизированного участка от жизнеспособных тканей, улучшение кровообращения, удаление омертвевших тканей, профилактику и лечение восходящей инфекции. При влажной гангрене, с целью перевода ее в сухую, назначали антибиотики, диуретики, УФО. Некротизированные пальцы закрывали марлевой салфеткой, пропитанной 3–5% йодной настойкой, 10% раствором марганцевокислого калия, камфорным спиртом, ксероформом, настойкой календулы, 70%–ным спиртовым раствором. При быстро прогрессирующей влажной гангрене, с переходом ее на тыльную поверхность стопы или голень (особенно при выраженной интоксикации) ставился вопрос об ампутации на уровне бедра или верхней трети голени.
У больных с сухой гангреной основные мероприятия были направлены на мумификацию тканей. В этих случаях применение влажных повязок и мазей противопоказано. К пораженному участку обеспечивали доступ кислорода. Несколько раз в день область некроза обрабатывалась 70% спиртовым раствором, 3–5% йодной настойкой, настойкой бриллиантовой зелени и календулы. Быстрая мумификация и демаркация наступала при обработке места некроза 5–10% раствором марганцевокислого калия. При благоприятном течении происходило самостоятельное отторжение мумифицированного участка или производили бескровную некрэктомию по демаркационной линии.
При некрозах и язвах до очищения от гнойно–некротических тканей, перевязки проводили 1–2 раза в сутки с использованием тканевого сорбента «АУТ–М» и др.
После удаления некротических тканей рану промывали 3% раствором перекиси водорода, раствором фурацилина и накладывали повязки с протеолитическими ферментами (трипсин, химотрипсин, рибонуклеаза и др.) с водорастворимой мазью. Во время перевязок при хорошем кровоснабжении рану облучали эритемными дозами ультрафиолетовых лучей. При появлении грануляций для ускорения очищения раны проводили перевязки с ируксоловой мазью, соком каланхое, солкосериловым желе, мазью календулы. После очищения раны (язвы) и при хорошей грануляции проводили перевязки через день с использованием 10% метилурациловой мази, шиповникового (облепихового) масла, спермацетовой мази, солкосериловой мази, ванилина левомеколевой мази и т.д.
Успех в лечении трофических нарушений может быть достигнут только при условии улучшения кровообращения в конечности.
Лечение гнойно–некротических осложнений при диабетической макроангиопатии можно разделить на три этапа.
I этап включает:
1. Ликвидацию остроты гнойно–некротического процесса:
а) вскрытие и дренирование флегмон;
б) широкая некрэктомия;
в) перевод влажной гангрены в сухую;
г) достижение четкого демаркационного вала.
2. Борьбу с эндотоксикозом.
3. Нормализацию углеводного, белкового, жирового и вводно–электролитного обменов.
4 Восстановление иммунного статуса.
5. Улучшение микроциркуляции.
II этап включает восстановление или улучшение кровообращения.
III этап включает закрытие дефекта тканей после некрэктомии и восстановление функции конечности.
С соблюдением этих принципов нами в течение последних 5 лет пролечено 118 больных с гнойно–некротическими поражениями на стопе и голени. Соотношение мужчин и женщин было примерно одинаковым. Средний возраст больных – 67 лет.
Распределение больных по виду гнойно–некротического процесса представлены в таблице.
После клинического, ультразвукового и ангиографического обследования при диабетической макроангиопатии выявлена следующая локализация окклюзии:
– аорта – 12 (10%),
– подвздошные артерии – 24 (20%),
– бедренные артерии – 31 (26%),
– подколенная и берцовые артерии – 27 (23%),
– многоэтажные поражения – 25 (21%).
Таким образом, по представленному материалу только у 56% больных были «благоприятные» анатомические условия для выполнения реконструктивных операций.
Выполнены следующие операции:
Аорто–подвздошный сегмент
Аорто–бедренное бифуркационное шунтирование 16
Подвздошно–бедренное шунтирование 20
Экстраанатомическое шунтирование 20
Подключично–бедренное 8
Бедренно–бедренное 12
Бедренно–подколенной сегмент
Бедренно–проксимально–подколенное шунтирование 36
Бедренно–дистально–подколенное шунтирование 38
Подколенно–берцовый сегмент
Поясничная симпатэктомия 34
Роторная остеотрепанация 10
В результате операций у подавляющего большинства больных удалось спасти конечности.
Следует отметить, что без восстановления магистрального кровотока и улучшения микроциркуляции при гнойно–некротических осложнениях диабетической макроангиопатии выполнение этапных некрэктомий обречено на неудачу и большую летальность.
Основными причинами смерти при этом являются:
1. Полиорганная недостаточность на фоне тяжелого эндотоксикоза.
2. Сепсис.
Часто на фоне диабетической макроангиопатии жизнеспособность стопы оценивается неверно, и после выполнения этапных некрэктомий на стопе и нарушения демаркации воспалительно–некротический процесс прогрессирует в проксимальном направлении и начинается полиорганная недостаточность на фоне хронического эндотоксикоза.
Высокая ампутация, выполненная как операция отчаяния, для спасения жизни больного, усугубляет полиорганную недостаточность. Рана культи бедра при этом вторично инфицируется анаэробами, развивается септический шок с последующим летальным исходом.
Таким образом, при диабетической макроангиопатии с ишемией I–II А стадий применяется медикаментозная терапия на фоне диеты и физиотерапии.
При ишемии II–Б, III и IV стадий ставятся показания к оперативному лечению, а после ангиографии решается вопрос выбора вида оперативного лечения. При поражениях артерий голени и стопы, проходимой бедренной артерии и при плохом дистальном оттоке производится поясничная симпатэктомия. При окклюзии подвздошных и бедренных артерий выполняются реконструктивные операции.
При ишемии III–IV стадий наряду с проведением вышеуказанной терапии, при дистальных окклюзиях, эффективна внутриартериальная терапия с целью быстрейшего купирования, стихания отграничения воспалительно–некротических изменений и перевода влажной гангрены в сухую.
Местная терапия язвенных дефектов проводится согласно общепринятым правилам.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Современные возможности лечения гангрены нижних конечностей при синдроме диабетической стопы
Согласно наблюдениям Приволжского государственного медицинского университета синдром диабетической стопы развивается у 8 — 10% пациентов с сахарным диабетом. В ходе развития основного заболевания происходит закупорка артерий нижних конечностей. Из-за этого ткани голени и стопы на той конечности, где развивается сосудистая патология перестают получать питательные вещества и кислород. В результате развивается ишемия конечности: развиваются трофические язвы, трещины, некрозы. Из-за ослабления неспецифических факторов иммунной защиты у таких пациентов развивается гнойно-некротический процесс, который обусловлен целым комплексом причин, в том числе и присоединением инфекции.
В настоящее время единственным способом остановить гангрену является восстановление кровотока. При своевременном проведении операции по восстановлению кровоснабжения удаётся прекратить ишемию — дефицит кислорода в тканях. Только после восстановления нормального обмена веществ возможно заживление ранее образовавшихся поражений.
Пациенты с нарушением артериального кровотока обычно жалуются на боли при ходьбе, боли в состоянии покоя, визуально наблюдаемые участки омертвевшей кожи. При этом дистанция безболезненной ходьбы в сложных случаях может достигать менее 50 метров.
Как утверждают специалисты, опасность сахарного диабета заключается в том, что кроме поражения сосудов, обеспечивающих питание тканей, происходит поражение нервов нижних конечностей. При этом развивается потеря чувствительности, пациенты могут не испытывать боли даже при запущенной стадии заболевания.
Часто консервативные методы лечения в такой ситуации не только не оказывают должного эффекта, но и приводят к тому, что процесс некротизации (омертвения тканей) усугубляется, так как вводимые вещества просто не могут достигнуть места развития патологии из-за проблем с кровотоком. Часто самостоятельный приём противовоспалительных и обезболивающих препаратов приводит к развитию язвы желудка на фоне сахарного диабета. В таком случае иногда операцию приходится откладывать из-за наличия абсолютных противопоказаний.
Также избыточным приём обезболивающих на фоне сахарного диабета может привести к развитию почечно-печёночной недостаточночти.
При развитии гангрены только операция по восстановлению кровообращения в конечности может дать положительный результат, так как основной причиной гангрены является нарушение трофики (питания) тканей.
Долгое время гангрена имела неблагоприятный прогноз, пациентам приходилось ампутировать конечности. При этом средний срок жизни после такой операции не превышал 5 лет. Даже при развитии открытых хирургических операций оказать помощь таким пациентам было невозможно, так как диаметр поражённых сосудов составлял 2 — 3 мм.
Шанс на выздоровление появился за счёт развития эндоваскулярных технологий, когда операция по восстановлению кровотока проводится с помощью зонда, который можно ввести внутрь даже мелкой артерии. В ходе операции пациенту пунктируют артерию и с помощью тончайшего проволочного проводника вводят поддерживающий стент и небольшой баллон, с помощью которых восстанавливают кровоток. Операция выполняется под рентген-контролем.
В дальнейшем металлическая конструкция — стент — остается внутри сосуда и выполняет поддерживающую функцию.
Согласно данным исследований такие операции безболезненны, для их выполнения не требуется применение общей анестезии. Установку стента можно провести даже пациентам, у которых есть абсолютные противопоказания к операции под наркозом.
Время пребывания в стационаре при выполнении такой операции составляет от 2 до 3 дней.
Согласно данным исследований число ампутаций при синдроме диабетической стопы снизилось с 80 до 1,7%.
Срок пребывания в стационаре определяется индивидуально для каждого пациента в зависимости от объёма поражённых тканей, текущего состояния организма.
Сахарный диабет является патологией, которая влияет на работу всех органов и систем. В Клинике медицинских экспертиз возможно комплексное лечение, направленное на снижение уровня глюкозы, восстановление кровотока в поражённых артериях, ведение гнойно-некротических ран, образовавшихся из-за нарушения трофики тканей.
К вашим услугам лучшие специалисты: хирурги, сосудистые хирурги, эндокринологи, неврологи.
Даже если пациент не испытывает болей, но ему был поставлен диагноз «сахарный диабет» необходимо ежегодно проводить ультразвуковое исследование сосудов нижних конечностей на предмет их проходимости. Диагностика является абсолютно безболезненной, неинвазивной, не требует размещения в стационаре.
При жалобах на боли при ходьбе на расстояние менее 200 метров необходима консультация сосудистого хирурга на предмет проведения операции по восстановлению кровотока в артериях нижних конечностей. При появлении незаживающих ран на стопе, голени, следует обратиться за помощью немедленно, так как основной причиной таких процессов является нарушение питания тканей из-за закупорки сосудов.
Записаться на консультацию к сосудистому хирургу можно по телефону 8 (4922) 77-99-77.

Сосудистый хирург, флеболог, доктор медицинских наук, главный врач Клиники медицинских экспертиз
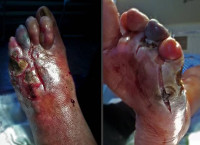
Гангрена при диабете

Гангрена при сахарном диабете – процесс гнойно-некротического распада тканей конечности на фоне снижения кровообращения и присоединения вторичной инфекции. Влажная гангрена развивается при проникновении микробов в плохо-кровоснабжаемые ткани на фоне снижения иммунной защиты. При влажной гангрене бактерии могут быстро распространяться по всему телу, вызывая общее заражение организма – сепсис, что приводит к значительной летальности, при отсутствии адекватного лечения. При развитии анаэробной инфекции возникает газовая гангрена – смертельно опасное заболевание. Влажная гангрена является самой частой причиной высокой ампутации у людей, страдающих сахарным диабетом.
Хирургам Инновационного сосудистого центра удаётся сохранить ногу и возможность ходить у более чем 90% больных с диабетической гангреной. Ампутация в нашей клинике назначается только при полном гнойном распаде конечности, когда спасать уже больше нечего. При первых признаках влажной гангрены при сахарном диабете обращайтесь в Инновационный сосудистый центр и мы обязательно вам поможем.
В России из 80 000 ампутаций в год более 60 000 связаны с развитием гангрены конечности на фоне сахарного диабета. Слабое развитие службы профилактики сосудистых осложнений диабета, отсутствие сети кабинетов диабетической стопы приводит к тому, что почти 30% диабетиков теряют свои ноги от ампутации. Редкие эндокринологи объясняют пациентам правила ухода за стопами, осуществляют визуальный контроль и осмотр стоп у этих пациентов. Чаще всего общение эндокринолога с пациентом сводится к коррекции уровня сахара и выписывании рецептов на инсулин.
 Сухая гангрена при диабете
Сухая гангрена при диабете
Сухая гангрена при сахарном диабете развивается вследствие диабетической макроангиопатии, то есть поражения стенки сосудов кальцинированными бляшками. Количество кальция в сосудах таково, что даже при бесконтрастном рентгеновском исследовании видны пораженные бляшками сосуды отлично видны на снимках. Сухая гангрена развивается у больных с компенсированным диабетом и артериальной недостаточностью. При сахарном диабете всегда существует риск перехода сухой гангрены во влажную, с развитием опасных для жизни осложнений. Лечение сухой гангрены заключается в восстановлении кровотока и удалении только омертвевших тканей. Сложность заключается в характере поражения стенок сосудов. Чаще всего имеются протяженные сужения артерий и закрытые боковые перетоки. Лечение пациентов с сухой гангреной на фоне диабетической ангиопатии отличается от обычного атеросклероза. Необходимо иметь техническую возможность для выполнения гибридных вмешательств, сочетания ангиопластики и шунтирования. Удаление некрозов возможно проводить после восстановления кровотока, так как непосредственной угрозы общего заражения крови при сухой гангрене не существует.
 Влажная гангрена при сахарном диабете
Влажная гангрена при сахарном диабете
В отличие от сухой, влажная диабетическая гангрена почти всегда связана с инфекцией и нередко развивается на фоне существующего синдрома диабетической стопы. Травмы, связанные с раздавливанием тканей, острая закупорка сосуда тромбом (эмболия) могут быстро отрезать кровоснабжение пораженного участка ноги, вызывая гибель ткани и повышенный риск инфекции. На фоне сахарного диабета микробы при влажной форме некроза могут быстро распространиться по всему телу.
Газовая гангрена – это редкое, но очень опасное заболевание. Она начинается, когда инфекция проникает глубоко внутрь мышц или органов, чаще в результате травмы. Бактерии, которые вызывают газовую гангрену, носят название клостридий. Они выделяют опасные токсины, которые наносят тяжелый ущерб организму. Характерным для этой формы гангрены симптомом является образование пузырьков в тканях. Кожа при развитии газовой гангрены становится бледной и серой на вид, а при нажатии слышен характерный треск (крепитация), за счёт пузырьков в тканях. Если не лечиться, то без квалифицированной помощи смерть может наступить в течение 48 часов.
Тактика лечения влажной гангрены при сахарном диабете заключается в экстренном вмешательстве на очаге гнилостного расплавления ткней (некрэктомия, вскрытие флегмоны) со срочным проведением сосудистой операции по восстановлению кровотока. Если гангрену удаётся остановить, то следует этап восстановительного лечения с заживлением остаточных ран.
Причины влажной гангрены
Развитие деструктивных процессов в ноге возможно у пациентов со сниженной иммунной защитой на фоне сахарного диабета, при других факторах ослабления организма. Для перехода сухой гангрены во влажную необходимо довольно продолжительное время и формирование значительного отёка из-за вынужденного опускания больной ноги.
Развитие диабетической гангрены нижних конечностей нередко можно связать с попытками лечить начальные сухие некрозы пальцев с помощью “народных средств” – говяжьей печени, хлебного мякиша и им подобным. Эти “рекомендации” требуют длительного закрытия гангренозного очага “народными снадобьями”. Соответственно создаётся прекрасная среда для размножения бактерий и прогрессированию гнойного процесса. Гнойно-некротическая гангрена нижних конечностей при сахарном диабете развивается молниеносно из-за распространения инфекции вдоль сухожилий.
Основным фактором риска потери ноги является сахарный диабет в стадии декомпенсации с поражением артерий голени (ангиопатия) и плохой уход за ногами при начальной стадии синдрома диабетической стопы.
Диабетическая гангрена
Диабетическая гангрена – это омертвление участка тела при сахарном диабете. Обычно страдают дистальные отделы нижних конечностей. Основными симптомами являются боли, черный (черно-синий, темно-багровый) цвет конечности, отсутствие чувствительности и кровоснабжения в пораженной зоне. При влажном некрозе наблюдается нагноение, тошнота, озноб, гипертермия. Диагноз выставляется на основании анамнеза и данных внешнего осмотра, для оценки состояния тканей и сосудов назначают МРТ, УЗДГ, рентгенографию, проводят определение лодыжечно-плечевого индекса, неврологическое обследование. В зависимости от распространенности и вида некроза осуществляют консервативные мероприятия, некрэктомию или ампутацию конечности.
МКБ-10
Общие сведения
Гангрена – локальное омертвление части тела живого организма. Является причиной инвалидизации. В случае влажного некроза становится причиной интоксикации организма продуктами распада тканей. Диабетическая гангрена – тяжелая форма синдрома диабетической стопы. В группе риска развития данной патологии находится около 35-40% больных сахарным диабетом, эпидемиологический показатель составляет 3,5-8,5%. При СД 1 типа вероятность возникновения гангрены резко увеличивается через 7-10 лет после дебюта болезни, при диабете 2 типа риск данного осложнения существует с начала заболевания. Больные с СД второго типа страдают гангреной в 10 раз чаще лиц с 1 типом сахарного диабета. 8-12% пациентов с подтвержденным диагнозом нуждаются в ампутации конечности.

Причины
Ключевым этиологическим фактором является тяжелое течение сахарного диабета. Нарушение метаболизма глюкозы становится причиной возникновения сосудистых, неврологических и костно-суставных изменений, приводящих к развитию гангрены. К первичным и второстепенным причинам диабетического некроза конечностей относят:
- Декомпенсацию СД. Длительная гипергликемия лежит в основе сосудистых и неврологических расстройств. Гангрена формируется на фоне недостаточности кровотока, гипоксии тканей, снижения чувствительности.
- Деформации стопы. Ограниченная подвижность суставов, неравномерное распределение нагрузки на стопу, перегрузка ее отдельных участков ведут к нарушению трофики тканей и деформации стопы. Появляются потертости, трещины и язвы, в области которых в последующем образуются участки некроза.
- Иммунодефицитные состояния. Отмечается снижение адаптационных и защитных механизмов организма. Пациенты становятся более уязвимыми к случайным повреждениям кожи, инфицированию ран.
- Сопутствующие заболевания. Гангрена чаще диагностируется у больных с патологиями сердечно-сосудистой и мочевыделительной системы. В группу риска относят лиц пожилого возраста с тяжелой нефропатией, сердечной и венозной недостаточностью, избыточным весом.
- Социально-экономические факторы. Зачастую осложнения СД обусловлены низкой комплаентностью пациентов – несоответствием их поведения рекомендациям и назначениям врача-эндокринолога. Другие факторы – недоступность медицинской помощи и асоциальный образ жизни.
Патогенез
К механизмам развития гангрены относят периферическую нейропатию, ангиопатию и деформацию стоп с образованием участков высокого давления. Патогенетической основой гангрены являются расстройства кровообращения. Гипергликемия провоцирует структурно-функциональные изменения крупных и мелких сосудов. Мембрана капилляров утолщается, расслаивается, нарушается избирательная фильтрация и обменная диффузия жидкостей. Питательные вещества и кислород не поступают в нужном количестве, в тканях накапливаются продукты метаболизма.
Образование атеросклеротических бляшек приводит к сужению или блокированию просвета артерий крупного и мелкого калибра. На этом фоне формируются деструктивные изменения, запускаются некротические процессы. При нарушении питания и снабжения кислородом клетки погибают. Если этот процесс происходит постепенно, вероятно развитие сухой гангрены – ткани обезвоживаются, мумифицируются. Причиной возникновения влажной гангрены становится гибель клеток в процессе гниения. Разложение тканей происходит под воздействием бактерий, наблюдается скопление гноя и газов.
Симптомы диабетической гангрены
Сухая гангрена возникает при медленно формирующемся нарушении кровообращения. Пораженной оказывается ограниченная область тканей, распространение некроза нехарактерно. На стадии ишемии ощущается сильная боль ниже уровня закупорки сосуда. Кожные покровы бледнеют, становятся мраморно-синеватыми. Температура пораженной ноги снижена, отмечается ухудшение чувствительности, возможны покалывания, зуд, жжение. В здоровых тканях, граничащих с очагом некроза, развивается воспалительный процесс с выраженным полнокровием. В результате формируется демаркационная линия – пограничная зона острого воспаления.
Из-за отека в зоне демаркации длительно сохраняется болевой синдром. Другие виды чувствительности в нижележащих отделах полностью утрачены. Пораженный участок черный, темно-синий или черно-коричневый. Некроз распространяется от периферии к области с нормальным кровообращением, затем процесс останавливается. Некротические ткани по линии демаркации размягчаются и замещаются грануляционной тканью, постепенно образуется рубец. Иногда происходит самопроизвольное отторжение отмершей части (спонтанная ампутация). Погибшие ткани высыхают, а не распадаются, поэтому больные чувствуют себя удовлетворительно, признаки интоксикации отсутствуют.
Первыми проявлениями влажной гангрены становятся побледнение кожных покровов, образование пятен и пузырьков с сукровичной жидкостью. Пораженная область холодная на ощупь, чувствительность отсутствует или существенно снижена, вены расширены. Отек быстро прогрессирует, граница между пораженными и здоровыми участками не определяется, некроз распространяется в проксимальном направлении. Ткани, подвергшиеся гниению, имеют тестоватую консистенцию и зловонный запах. Цвет – от серого до темно-черного. При пальпации слышен характерный звук, напоминающий хруст или свист. Нарастают симптомы общей интоксикации: высокая температура тела, вялость, заторможенность, головная боль, тошнота, рвота.
Осложнения
Несмотря на интенсивное развитие диагностических методик в клинической эндокринологии, примерно у 47% больных диабетическая гангрена диагностируется на поздних стадиях. Самыми тяжелыми последствиями являются ампутация конечности и смерть от интоксикации или сепсиса. Согласно статистике, в экономически развитых странах каждый год выполняется 6-8 ампутаций нижней конечности на 1 000 диабетических больных. Эти цифры не учитывают ампутацию части стопы, таким образом, реальные показатели осложнений выше. В России ежегодно производится около 12 000 операций. Стопы лишается 1,2% больных СД I типа, 0,7% пациентов с СД II типа. Ампутации на уровне голени и выше осуществляются 0,4% и 0,1% больных соответственно.
Диагностика
Постановка диагноза при наличии развернутой клинической картины не вызывает затруднений. Выявление диабетической гангрены на ранних стадиях является задачей для полипрофессиональной бригады специалистов. Лицам из группы риска требуются регулярные осмотры эндокринолога, сосудистого хирурга, ортопеда. При обнаружении признаков осложнений проводится полный комплекс исследований, который включает:
- Клинический опрос, осмотр. В анамнезе отмечаются нарушения чувствительности, отечность, боли, образование язв. При осмотре определяется изменение цвета кожи от красноватого до черного, отек (при колликвационном некрозе) или уменьшение объема конечности (при коагуляционном поражении), деформация стопы, ограничение подвижности суставов. При инфицировании из раны выделяется гной. Снижены или полностью утрачены различные виды чувствительности. Ослаблены коленные и ахилловы рефлексы. Лодыжечно-плечевой индекс – менее 0,6-0,9.
- Лабораторные исследования. В крови выявляется высокий уровень глюкозы натощак (более 7 ммоль/л) и гликозилированного гемоглобина (более 6,5%), повышенные значения холестерина, триглицеридов, ЛПВП и ЛПНП. В моче – увеличенная концентрация глюкозы и кетоновых тел. При гнойном воспалении назначается бактериальный посев отделяемого на микрофлору.
- Инструментальные исследования. Распространенными методами для оценки сохранности кровотока являются УЗДГ и рентгеноконтрастная ангиография сосудов нижних конечностей. Характерно снижение капиллярного кровообращения, увеличение регионарного сосудистого сопротивления, поражение сосудистого русла, нарушение проходимости сосудов ниже области окклюзии. Из визуализирующих методов диагностики наиболее востребованными считаются рентгенография и МРТ стопы. Обнаруживаются признаки остеоартропатии, остеопороза, остеолиза в областях плюсны и предплюсны, гиперостозы.
Лечение диабетической гангрены
Лечение осуществляется в условиях хирургического стационара. Сахароснижающие препараты заменяют инсулином, проводят коррекцию дозировок для достижения состояния компенсации СД. Выполняют общие мероприятия, направленные на оптимизацию работы сосудов и сердца, устранение интоксикации, повышение активности иммунной системы. В составе системной терапии используют лекарственные средства, улучшающие кровообращение (ангиопротекторы, корректоры микроциркуляции), растворяющие тромбы (антикоагулянты прямого действия), купирующие спазмы (спазмолитики).
Для нормализации АД в программу лечения вводят диуретики, антагонисты кальция, ингибиторы АПФ, бета-блокаторы. При поступлении назначают антибиотики широкого спектра действия, в последующем производят коррекцию антибиотикотерапии с учетом чувствительности возбудителя. Тяжелым больным проводят переливания крови, инфузии растворов для коррекции обменных нарушений, реанимационные мероприятия. Для разгрузки пораженной стопы применяют костыли и инвалидные коляски.
При сухой гангрене показано преимущественно консервативное ведение. Выполняют перевязки, омертвевшие ткани при появлении признаков отделения удаляют в условиях перевязочной. Используют местные средства для очищения раневой поверхности, стимуляции эпителизации. При влажной гангрене из-за интоксикации и опасности распространения некроза лечение оперативное, осуществляется после формирования демаркационной линии. Для локализации процесса конечность обкладывают пузырями со льдом, производят внутриартериальные введения антибиотиков.
Иссечение омертвевших тканей обычно проводят через 1-3 суток после поступления. Возможна некротомия, некрэктомия и ампутация конечности. Целью некротомии (рассечения тканей) является определение границ некроза, уменьшение интенсивности гнойно-воспалительного процесса, борьба с общей интоксикацией. Некрэктомию (удаление нежизнеспособных тканей) выполняют при небольших зонах некроза. В последующем назначают перевязки, после очищения раны по показаниям применяют аутодермопластику и другие методики для закрытия дефекта. При обширном омертвении тканей и угрозе распространения процесса на вышележащие отделы требуется ампутация.
В отдаленном периоде при отсутствии противопоказаний осуществляют плановые вмешательства, направленные на восстановление кровообращения и предотвращение повторного развития гангрены. Преимущественно используются малоинвазивные операции, не требующие длительного периода реабилитации. Тип процедуры определяется индивидуально. Возможно стентирование периферических артерий, эндоваскулярная дилатация, артериализация вен конечности.
Прогноз и профилактика
Сухая гангрена считается прогностически благоприятным вариантом патологии, степень нарушения опорности конечности зависит от распространенности процесса. У лиц с влажной гангреной прогноз менее благоприятный как в отношении сохранения функций конечности, так и в отношении жизни. Причиной летального исхода может стать позднее обращение за медицинской помощью, распространение гнойно-некротического процесса на проксимальную часть конечности, сепсис, декомпенсация функций внутренних органов на фоне выраженной интоксикации. Профилактика основана на корректной терапии СД. Важно строго выполнять все назначения врача, включая прием медикаментов, соблюдение низкоуглеводной диеты и режима физической активности. Стоит отказаться от вредных привычек, способствующих развитию атеросклероза (курение, употребление алкоголя и жирной пищи), избегать случайных ран, выбирать ортопедическую обувь и следить за ее чистотой внутри, регулярно выполнять гигиенические процедуры по уходу за ногами.
3. Сахарный диабет и его осложнения: современные принципы диагностики, лечения и профилактики: Учебное пособие/ Хамнуева Л.Ю., Андреева Л.С., Шагун О.В. – 2011.
Диабетическая стопа Язвы, незаживающие раны.
Гангрена стопы, флегмона. Остеомиелит
• • •
Комплексное лечение
Врачами центра «Медика Менте» накоплен огромный опыт лечения синдрома диабетической стопы (СДС), включая обширные и глубокие язвы с образованием абсцесса, вовлечением костей и суставов, наличием очагов некроза. Эффективные схемы антибактериальной терапии, современные методы обработки диабетических язв и ран в комплексе с хирургическим лечением позволяют добиться хороших результатов. Пациентам оказывают помощь высококвалифицированные врачи-хирурги, гнойный хирург, сосудистые, рентгенэндоваскулярные хирурги, травматологи-ортопеды. Усилия врачей максимально направлены на сохранение опорной функции пораженной конечности.
Лечим любые, в том числе сложные случаи!
Запись на прием онлайн
Центр диабетической стопы в Москве: лечение в «Медика Менте»
Лечение гнойно-воспалительных заболеваний, протекающих на фоне сахарного диабета, проводится в центре диабетической стопы «Медика Менте» в Королёве (Московская область). Оказывается специализированная медицинская помощь при любой форме синдрома диабетической стопы на любой стадии гнойно-некротического процесса: амбулаторно и в условиях стационара. Работа отделения базируется на современных общемировых принципах диагностики и лечения:
- Антибактериальная терапия (эффективные схемы с индивидуальным подбором препаратов по результатам бактериологического исследования отделяемого раны).
- Местное медикаментозное лечение: современные методы обработки язв и ран с учетом фазы и характера раневого процесса, новейшие отечественные и зарубежные многокомпонентные атравматические перевязочные средства.
- Этапные хирургические обработки. Некрэктомия.
- Восстановление кровотока в ноге методом баллонной ангиопластики, открытая коррекция артериального кровотока нижних конечностей (шунтирование) – совместно с отделением сосудистой хирургии.
- Лечение деформаций и переломов при диабетическом поражении костей стопы – совместно с отделением травматологии-ортопедии.
- Различные варианты кожно-пластических операций.
Лечение синдрома диабетической стопы в «Медика Менте»
Опыт ведущих специалистов Москвы
«МедикаМенте» сотрудничает с ведущими врачами Москвы, к.м.н., специалистами с огромным опытом практической работы! Лечением синдрома диабетической стопы занимается мультидисциплинарная команда врачей: эндокринолог, гнойный хирург, ангиохирург, при необходимости с привлечением травматолога-ортопеда и врачей других специальностей, что позволяет обеспечить комплексный подход, оказать всю необходимую высококвалифицированную помощь в стенах одного медицинского учреждения, провести терапию язв нижних конечностей при сахарном диабете с максимально возможной результативностью.
Современные методы терапии
Предпочтение отдается методам лечения, обеспечивающим сохранение опорной функции конечности даже в случаях осложненных обширных и глубоких поражений! В распоряжении специалистов отделения находятся современное медицинское оборудование, операционная, оснащенная по последнему слову мировой медицинской техники, физиотерапевтические аппараты, новейшие перевязочные средства, а также эффективные антибактериальные и антисептические средства.
Профессиональный уход и комфорт
Одно и двухместные палаты стационара «МедикаМенте» снабжены всем необходимым для комфортного отдыха и восстановления после лечения. Заботливый медицинский персонал на высоком уровне обеспечивает профессиональное лечение и постоянный уход.
Индивидуальный подход. Постстационарное наблюдение
После выписки наблюдение ведет оперировавший Вас хирург. Вы в любой момент сможете связаться с лечащим врачом, получить ответы на свои вопросы или приехать на очную консультацию. В «МедикаМенте» Вас всегда будет ждать радушный персонал и теплый приём.
Если врачи настаивают на ампутации
Получите «второе мнение» врача центра хирургии «Медика Менте» в Королёве: гнойного хирурга, к.м.н., заведующего 1-м хирургическим отделением Видновской районной клинической больницы Елисеевой М.Е.
Если врачи настаивают на ампутации конечности:
в каких случаях можно ее сохранить, и как это сделать.
Из интервью с хирургом, к.м.н. Елисеевой Марией Евгеньевной.
В течение длительного времени специалисты «Медика Менте» успешно занимаются комплексным лечением пациентов с хирургическими осложнениями сахарного диабета, в том числе осложненного синдрома диабетической стопы. Эффективные схемы антибактериальной терапии в комплексе с хирургическим лечением позволяют добиваться хороших результатов, закрывать длительно незаживающие раны с сохранением опорной функции стопы!
Диабетическая стопа: фото до и после лечения
(!) 18+ Фото не рекомендуются к просмотру лицам, не достигшим 18 лет, беременным и впечатлительным людям.
Для просмотра фото кликните по значку и листайте .
Хотите задать вопрос по Вашему случаю?
Напишите нам!
Диабетическая стопа
Диабетическая стопа
Случай 1. Синдром диабетической стопы, ишемическая форма.
Закрытие раны с сохранением опорной функции конечности. До и после лечения.
Пластическое закрытие раны
Пластическое закрытие раны
Случай 2. Вскрытие и дренирование гнойного очага, некрэктомия.
Реваскуляризация. Пластическое закрытие раны. До и после лечения.
Диабетическая стопа
Диабетическая стопа
Случай 3. До и после лечения. Закрытие раны с формированием опороспособной культи.
Стоимость лечения синдрома диабетической стопы
Стоимость лечения синдрома диабетической стопы определяется в каждом случае индивидуально после осмотра и в зависимости от результатов обследования. Отправьте нам фото стопы, выписки из истории болезни, заключение УЗИ сосудов нижних конечностей и протоколы других имеющихся обследований. Мы свяжемся с вами в ближайшее время и расскажем, сколько будет стоить лечение диабетической стопы в Вашем случае.
| Услуга * | Цена, руб. | Анестезия, (наркоз) |
|---|---|---|
| Приём хирурга первичный, к.м.н. | 1 700 | |
| Наложение повязки с использованием современных атравматических высокотехнологичных перевязочных средств | по запросу | |
| Изготовление индивидуальной разгрузочной повязки | по запросу | |
| Сутки пребывания в стационаре (с питанием) | 6 000 | |
| Госпитальный комплекс (кровь + моча + ЭКГ) . подробнее | 5 050 |
* Без учета стоимости анестезии и пребывания в стационаре.
*** Не является договором публичной оферты. Уточняйте стоимость услуг на день обращения.
Лечение диабетической стопы
Диабетическая стопа является комплексом специфических изменений тканей нижних отделов ног. Заболевание развивается на фоне декомпенсированной стадии сахарного диабета. Лечением диабетической стопы занимаются эндокринологи. При первых признаках заболевания необходимо как можно скорее обратиться к врачу, чтобы избежать необходимости проводить ампутацию конечности в будущем.
В ЧУЗ «Клиническая Больница «РЖД-Медицина» им. Н.А. Семашко» можно пройти профессиональное лечение диабетической стопы в Москве с использованием передовых методик и проверенных средств. Профессионалы помогут не только в борьбе с данной патологией, но и предупредят опасные осложнения и повторные рецидивы в будущем. Важно не только контролировать уровень глюкозы крови, но и правильно ухаживать за кожей ног.
На приеме врача-эндокринолога
На приеме у эндокринолога пациентам с признаками диабетической стопы будет назначено комплексное обследование. В результате осмотра доктора оценят тяжесть состояния больного, поставят предварительный диагноз. Обычно осложнения такого характера возникают после 10 лет течения заболевания. Важно вовремя обращаться за медицинской помощью. В противном случае придется использовать хирургические методы устранения симптомов синдрома диабетической стопы.
Заболевание возникает при гипергликемии. Она вызывает специфические изменения в кровеносных сосудах и периферических нервах. Ангиопатия провоцирует сгущение крови, нарушения питания нервной ткани и трофики. При сахарном диабете даже незначительное повреждение кожных покровов может вызывать появление длительно незаживающих трофических язв. Через микротрещины проникают опасные возбудители, включая стафилококки и стрептококки. Инфекция распространяется на конечность, приводя к появлению абсцесса и гангрены.
Группа риска
Все больные сахарным диабетом входят в группу риска по оразвитию синдрома диабетической стопы. Но вероятность развития патологии повышается в следующих случаях:
- наличие атеросклероза;
- злоупотребление алкоголем и курением;
- ожирение;
- артериальная гипертензия;
- некачественный гигиенический уход;
- грибковое поражение (микозы);
- трещины, мозоли и натоптыши.
Пациентам из группы риска рекомендуется уделять повышенное внимание состоянию кожи нижних конечностей и регулярно проходить профилактическое обследование. Болезнь может иметь несколько форм: ишемическая, нейропатическая, смешанная.
Вас должны насторожить болевые ощущения, возникающие преимущественно во время ходьбы. Подобные неприятные признаки появляются в ночное время, особенно при сдавлении тканей и нарушении кровотока. Одним из признаков развития патологии является нарушение чувствительности кожных покровов.
Чаще всего диагностируется нейропатический тип заболевания. Он возникает при поражении нервных структур конечностей. Пациенты жалуются на сухость кожи, проявление кандидоза, нарушение чувствительности, склонность к деформации костей и возникновению спонтанных переломов. Они могут появляться при случайном падении на улице или дома, неаккуратных движениях.
Ишемическая форма патологии развивается вследствие сосудистого поражения. Из-за нарушения циркуляции крови, кислородного голодания кожные покровы дистальных отделов конечностей отекают, возникают боли во время ходьбы. Дополнительно могут появляться волдырями. У некоторых людей в нижних отделах конечностей возникают пигментные пятна. При смешанной форме болезни могут возникать как трофические изменения, так и поражения, возникающие при дисфункции нервных структур. Такой вид патологии появляется преимущественно у пациентов, которые несколько десятков лет страдают сахарным диабетом.
Диагностика
На приеме специалист проводит осмотр и назначает комплексное обследование. Диагностику может проводить не только эндокринолог, но и подолог, а также сосудистый хирург и ортопед. В нашей клинике вас направят к нужному специалисту, чтобы доктор провел качественное и комплексное обследование. Поликлиника оснащена качественным оборудованием для осуществления лабораторной и инструментальной диагностики.
Крайне важно оценить общее состояние здоровья пациента, чтобы составить определенный прогноз на выздоровление, выявить сопутствующие нарушения и заболевания, требующие дополнительной коррекции. Врач также определяет дальнейшие мероприятия, направленные на коррекцию нарушения, профилактику неблагоприятных последствий для здоровья.
Обследование пациентов включает следующие процедуры и методики:
- сбор анамнеза, тщательный осмотр кожных покровов, выявление характерных изменений, признаков отечности и усиления боли, искривления суставов;
- определение лодыжечно-плечевого индекса, активности рефлексов;
- оценка тактильной, температурной, вибрационной чувствительности;
- УЗДГ сосудов ног;
- ангиография с применением контраста, КТ-артериография;
- рентгенография.
Также специалисты изучают результаты проведенных абораторных процедур, уделяют повышенное внимание показателям уровня глюкозы крови, холестерина, определению в моче кетоновых тел и уровня сахара.
Принципы лечения
Подход к борьбе с заболеванием должен быть комплексным. Он обязательно включает коррекцию нарушений углеводного обмена, нормализацию артериального давления. Рекомендуется максимально разгрузить пораженные конечности и проводить регулярную антисептическую обработку имеющихся язвенных дефектов. От уровня первичной помощи зависит во многом исход протекающей болезни.
Специалисты назначают системное применение медикаментов. Если повышается риск развития гангрены, наблюдается отсутствие эффекта от применяемых методик и проведенных процедур, прибегают к хирургическому вмешательству. Операции проводят строго по показаниям, когда жизни больного угрожает опасность и эффект от медикаментозной терапии не соответствует ожиданиям профессионалов и самого больного.
Для оптимизации уровня гликемии стоит скорректировать дозу инсулина или перевести больного на инсулинотерапию в случае развития сахарного диабета второго типа. Двигательные ограничения назначают при наличии признаков гнойной инфекции и появлении обширных некротических участков. Больному могут рекомендовать использовать специальное медицинское оборудование, в том числе костыли и различные ортопедические приборы.
Некротизированные участки удаляют и проводят ежедневные перевязки с использованием антисептиков и антибиотиков. Важно вовремя избавляться от сухих и мокрых мозолей, натоптышей. Доктора помогут подобрать обувь, которая предупреждает чрезмерную нагрузку на нижние отделы конечностей.
Для профилактики развития опасных инфекционных осложнений используют антибиотики широкого спектра действия. Специалисты клиники также назначают симптоматические средства, которые устраняют сильные боли, повышают качество жизни пациента. Но лечебные методики стоит корректировать, если они не дают ожидаемой результативности. Самостоятельно использовать препараты без предварительной консультации с лечащим врачом запрещено. Подбирать медикаменты должен только квалифицированный врач-эндокринолог или подолог.
Хирургическое лечение
Для сохранения функциональности конечности и предупреждения опасных для жизни осложнений эндокринологи-хирурги используют оперативные методики. Они предполагают удаление некротических изменений хирургическим путем. В крайнем случае прибегают к ампутации конечности, если тотального удаления не удается избежать.
Для создания обходного пути в кровоток проводят шунтирование. Такое вмешательство предполагает вживление в ногу особого трансплантата, который обеспечивает движение крови в обход поврежденного и закупоренного сосудистого участка. Для расширения собственных сосудов используют баллонную ангиопластику. Специальный баллон механическим путем раздувает кровеносный сосуд и тем самым нормализует кровообращение. Стенд-расширитель предупреждает спадание сосудистых стенок.
По показаниям пациентам проводят операцию — симпатэктомию. В ее основе лежит удаление поясничных нервов, вызывающих спазм сосудов. Операция проводится достаточно редко и в настоящее время практически не применяется из-за сложности и непредсказуемости полученных результатов.
Особенности гигиенического ухода
Пациенты с сахарным диабетом должны уделять повышенное внимание качеству гигиенического ухода и избегать повышенных физических нагрузок. Занятия спортом должны быть максимально безопасными, без риска получения травм и перенапряжения мышц.
Рекомендуется соблюдать следующие правила и ограничения:
- откажитесь от неудобной обуви, которая сдавливает конечности, вызывает нарушение кровообращения, увеличивает признаки ишемии;
- следите за тем, чтобы обувь не натирала кожу, так как любые повреждения при сахарном диабете могут приводить к инфекционным осложнениям, развития сепсиса и появлению гангрены;
- при необходимости срезать огрубевшие участки на стопах, удалять мозоли лучше обращаться к косметологу, который проводит подобные процедуры с соблюдением всех правил инфекционной безопасности;
- ногти срезают без травм, не удаляя ногтевые пластины в области уголков;
- откажитесь от обрезного маникюра, особенно проведенного в домашних условиях;
- не стоит ходить босиком дома и на улице, так как это приводит к травмам и повышению риска развития инфекционно-воспалительных процессов;
- если вы занимаетесь спортом, регулярно ходите на длинные дистанции, выбирайте максимально удобную обувь, созданную из натуральных материалов, пропускающих потоки воздуха;
- несколько раз в день обматывайте ноги теплой водой с мылом, не используя грубые абразивы и жесткие мочалки;
- избегайте принятия чрезмерно горячей ванны, не используйте спиртовые компрессы и не проводите другие агрессивные процедуры, которые могут вызывать покраснение, повреждение кожных покровов.
При появлении даже незначительных травм в области ног проводят качественную антисептическую обработку. Чаще всего доктора назначают антибактериальные мази и средства, которые предупреждают развитие инфекционного процесса. При сухости кожи используют увлажняющие кремы или специальную лечебную косметику, предназначенную для ухода за кожными покровами пациентов, страдающих диабетом.
При выраженном некрозе и развитии гангрены ногу ампутируют, так как даже современные сосудистые операции не могут дать желаемого эффекта. Объем хирургического вмешательства зависит от степени поражения кожных покровов. Пальцы стопы отмирают в первую очередь. Если их вовремя удалить, то конечность можно сохранить со всеми ее функциями. Важно контролировать состояние пациента после подобного хирургического вмешательства, чтобы предупредить рецидив заболевания и дальнейшего распространения гангрены на сохраненные ткани.

 Сухая гангрена при диабете
Сухая гангрена при диабете Влажная гангрена при сахарном диабете
Влажная гангрена при сахарном диабете
