Микоплазма и уреаплазма: симптомы у мужчин и женщин, методы лечения
Ureaplasma и Mycoplasma (Mollicutes) — представляют собой разновидность инфекцией, где основным возбудителем выступают микроорганизмы одноклеточного типа.
Данный вид бактерий отличается отсутствием клеточной оболочки.
Это делает их устойчивыми ко многих препаратам противобактериальной группы.
Mollicutes принято относить к условно-патогенной флоре.
Хотя данный вид эубактерий является промежуточным звеном между вирусом и патогенным микроорганизмом.
В настоящее время семейство Mycoplasmataceae включает более 100 видов микоплазмы и несколько типов уреаплазмы.
Большая часть видов микоплазмы не представляет опасности для людей и зачастую является частью нормальной микрофлоры.
Спровоцировать инфекционное поражение могут такие виды бактерий:
- уреаплазма уреалитикум (Ureaplasma urealyticum)
- микоплазма хоминис (Mycoplasma hominis)
- уреаплазма парвум (Ureaplasma parvum)
- микоплазменная пневмония (Mycoplasma pneumoniae)
- микоплазма гениталиум (Mycoplasma genitalium)
Уреаплазма является провокатором воспалительного процесса под названием уреаплазмоз.
Представляет собой мембранного паразита, способного расщеплять мочевину, как и микоплазма является условно-патогенной.
Присутствие в организме бактерии Ureaplasma не всегда ведет к развитию воспалительной реакции.
Часто инфекционный процесс является следствием сопутствующих патогенных микроорганизмов.
Это трихомонады, хламидии, а также Neisseria gonorrhoeae, участвующей в развитии гонореи.
Затяжной воспалительный процесс на фоне протекающего уреаплазмоза чреват осложнениями.
Может стать причиной развития бесплодия, нарушения овуляторной функции у женщины, снижения качества эякулята.

Кроме того, уреаплазма и микоплазма могут привести к развитию эндометрита — воспаление эндометриальной оболочки матки.
Данная воспалительная реакция может привести к образованию рубцов.
Что препятствует имплантации и развитию эмбрионов внутри стенки матки.
Интересный факт! В медицинском исследовании в США, проведенном в 2018 году, принимали участие 112 женщин, имеющих проблемы с зачатием. У 78 пациенток был диагностирован эндометрит на фоне уреаплазмы. После прохождения полного курса противобактериальной терапии, 56 пациенток из 78 смогли зачать ребенка.
Нередко микоплазменная и уреаплазменная инфекция воздействует на состояние суставной ткани, приводя к развитию ревматоидного артрита.
Это хроническое заболевание соединительной ткани.
Вызывает боль в суставах, скованность, отек и снижение амплитуды движений.
Наиболее часто поражаются мелкие суставные соединения.
Оба вида бактерий принадлежат к семейству микоплазм, высококонтагиозному и распространенному типу патогенов.
Основной путь заражения — интимная близость без использования средств защиты.
Уреаплазма и микоплазма могут встречаться как у мужчин, так и у женщин.
По оценкам, около 70 процентов сексуально активного населения, хотя бы раз в жизни были инфицированы этими бактериями.
Уреаплазмоз и микоплазмоз часто не вызывает никаких симптомов, особенно в начале своего развития.
Поэтому заболевания могут длительное время оставаться не замеченными.
И, следовательно, не подверженными терапевтическому воздействию.
Первые клинические признаки развиваются у мужчин примерно после 10-го дня инфицирования.
Проявляются симптоматической картиной воспаления мочеиспускательного канала — уретрита.
Результатом является жжение при мочеиспускании, боль внизу живота и зуд в уретральном пути.

Воспаление может распространяться на мочевой пузырь (цистит), на простату (простатит), яички (эпидидимоорхит) и почки (пиелонефрит).
В худшем случае, при длительном течении и отсутствии терапии — провоцировать бесплодие.
Посев на уреаплазмоз

Своевременное обращение к врачу, как правило, способствует быстрой постановке диагноза и успешному лечению. По статистике, около 70% женщин являются носителями уреаплазмы. Этот микроорганизм способен вызвать серьезные осложнения со стороны мочеполовой системы, развиваются воспалительные процессы в половых органах, несвоевременное лечение которых может привести к бесплодию у женщин и простатиту у мужчин.
Что касается маленьких детей, то вероятность их инфицирования на много выше, так как инфекция передается от матери к новорожденному. Именно поэтому посев на уреаплазмоз важен не только для собственного здоровья женщины или мужчины, но и для будущего всей семьи.
Что такое уреаплазмоз?
Уреаплазмоз – это воспалительное заболевание мочеполовой системы, вызываемое уреаплазмой, микроорганизмом, который относится к условно-патогенным и обнаруживается у здоровых людей без признаков патологии, но при ряде обстоятельств (например ослаблении защитных сил организма) он способен становиться патогенным и провоцировать развитие того или иного заболевания.
Обычно, диагноз «уреаплазмоз» устанавливается в том случае, если не обнаружены другие патогены и присутствуют клинические симптомы воспалительной патологии. Уреаплазма – это специфический микроорганизм, этот вид не имеет собственной клеточной стенки и является мембранным паразитом.
Предполагается, что микоплазмы (включая уреаплазму) являются простейшими микроорганизмами, которые могут воспроизводить себя. Клеточная стенка уреаплазмы заменяется трехслойной цитоплазматической мембраной и капсулой, которая позволяет сохранить микроорганизм в жизнеспособной форме – именно поэтому он жизнеспособный.
Существует пять видов данного микроба, но только один из них может вызывать уреаплазмоз. В целом высокая концентрация и сродство микроорганизма к эпителию мочевого тракта определяет частоту его появления (переходная микрофлора). Несвоевременно обнаруженный уреаплазмоз может привести к хроническому заболеванию суставов, а у женщин – к бесплодию.
Когда необходим посев на уреаплазмоз?

Микроорганизмы могут быть обнаружены только при лабораторном исследовании. Потенциальными носителями этой инфекции являются женщины и они могут инфицировать мужчин при незащищенных половых связях. Также уреаплазмоз передается от зараженной матери к ребенку. Сигналами для того, чтобы сдать посев на уреаплазмоз являются:
- боль в мочеиспускательном канале;
- зуд или ощущение жжения в мочеиспускательном канале;
- боль в половых органах;
- обильные выделения (с запахом или без).
Как проводится процедура?
Процедура проводится в гинекологическом кабинете. У женщин может осуществляться забор биоматериала с шейки матки, и слизистой уретры или же возбудитель выявляется в образце мочи. Образцы могут собираться и отправляться в лабораторию в контейнерах для уреаплазменных организмов или в некоторых общих транспортных системах рекомендованных для видов Chlamydia, других бактерий и вирусов. Предотвращение высыхания и защита образца от неблагоприятных экстремальных температур имеет важное значение, если микроорганизмы должны оставаться жизнеспособными.
У мужчин для выявления генитальных уреаплазменных инфекций забор осуществляется уретральным тампоном, что предпочтительнее образцам мочи, потому что микроорганизмы связаны с клетками.
Следует использовать полиэфирные шпатели с пластиковыми валиками, потому как ватные тампоны могут ингибировать рост исследуемых микроорганизмов. Также можно культивировать секрецию простаты, спермы и мочевых камней. Основные правила подготовки к проведению процедуры:
- сдают только утреннюю мочу;
- соскоб у мужчин берется за два часа до похода в туалет;
- соскоб и мазок у женщин нужно брать в середине цикла;
- перед анализом не вступать в сексуальный контакт (2-3 дня);
- гигиена половых органов – только вечером перед днем анализа;
- не мыться горячей водой;
- не пользоваться контрацептивами перед процедурой.
Эффективность посева на уреаплазмоз
Раньше врачи недооценивали опасность уреаплазмоза, так как обычно в здоровом организме легко преодолеваются инфекции и сохраняется симбиоз бактерий. Однако при малейшей простуде или при проведении агрессивной антибактериальной терапии нарушается баланс микрофлоры. Тогда уреаплазма может проявлять свои патогенные свойства. Доказано, что уреаплазмоз способен спровоцировать преждевременные роды и выкидыш.
По мнению некоторых исследователей, около 60-70% женщин во всем мире являются носителями этого возбудителя. Таким образом, сохраняется большой риск инфицирования мужчин, особенно при угнетении иммунной системы организма. Процедура посева на уреаплазмоз может оградить от нежелательных последствий. Сделав этот простой тест, женщина исключит развитие бактериального вагиноза, болезней шейки матки, яичников и других заболеваний, передающихся половым путем.
Мужчинам данное исследование на уреаплазму, позволит оградить себя от простатита в ближайшем будущем. При сдаче анализов необходимо соблюдать все вышеуказанные правила – это гарантирует точные результаты и, соответственно, облегчит дальнейший выбор лечения. Положительный результат не всегда является худшим, потому что лучше узнать о заболевании своевременно, вовремя начать лечение, сохранить здоровье и материальное благополучие.
- Гависова А. А., Твердикова М. А., Тютюнник В. Л. Современный взгляд на проблему уреаплазменной инфекции. Эффективная фармакотерапия. 2013. № 4, с. 8-13.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Специальность: инфекционист, гастроэнтеролог, пульмонолог .
Общий стаж: 35 лет .
Образование: 1975-1982, 1ММИ, сан-гиг, высшая квалификация, врач-инфекционист .
Микоплазмоз и уреаплазмоз
Не уверены в правильности поставленного вам диагноза? Прочь сомнения! Приходите в «МедикСити» и бесплатно проконсультируйтесь у н.
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Скидки для друзей из социальных сетей!
Эта акция – для наших друзей в Фейсбуке, Твиттере, ВКонтакте, Ютуб, Яндекс.Дзене и Инстаграм! Если вы являетесь другом или подписчиком страницы.
Берсенева Вероника Викторовна
Врач акушер-гинеколог, гинеколог-эндокринолог, маммолог, врач УЗ-диагностики
Кандидат медицинских наук
Каранашев Артур Адамович
Кибец Сергей Анатольевич
Врач уролог-андролог, врач высшей категории
Максимов Максим Олегович
Заместитель главного врача по лечебной работе
Редько Роман Валерьевич
Кандидат медицинских наук, доцент
“Вести. Дежурная часть”, ТВ-программа, телеканал “Россия-24” (май 2018г.)
Уреаплазмоз и микоплазмоз – распространенные как у мужчин, так и у женщин инфекции, передающиеся половым путем.
Уреа- и микоплазмы относятся к патогенным микроорганизмам, которые в случае большой концентрации (свыше 10*4 КОЕ) вызывают воспалительный процесс. Так, уреаплазмоз, микоплазмоз могут вызвать воспалительные заболевания матки и придатков, бесплодие самопроизвольные аборты и преждевременные роды у женщин, уретрит, простатит у мужчин, цистит у обоих партнеров.
Уреаплазмоз у женщин и мужчин нередко сочетается с такими заболеваниями, как кандидоз, микоплазмоз, хламидиоз и трихомониаз. Трихомонады, например, могут транспортировать возбудителей уреаплазм, поэтому развивается сочетанная инфекция, которая протекает тяжелее. Например, уреаплазмоз гарднереллез, хламидиоз уреаплазмоз и другие. При сочетанной инфекции уреаплазмы способны негативно повлиять на сперматогенез, снизив подвижность сперматозоидов, что в дальнейшем может привести к мужскому бесплодию.

Диагностика уреаплазмоза и микоплазмоза в МедикСити

Диагностика уреаплазмоза и микоплазмоза в МедикСити

Диагностика уреаплазмоза и микоплазмоза в МедикСити
Сегодня огромное число пар обращается к специалистам с проблемой бесплодия. В 55% случаев при качественной диагностике в организме обоих партнеров выявляются возбудители микоплазмоза и уреаплазмоза.
Впервые микоплазму удалось выявить в 90-х годах 19 века из организма коров, больных пневмонией. Через 30 лет этот вирус нашли у больных быков, а еще через 10 лет микоплазма обнаружилась в организме у людей (у мужчин в уретре, у женщин – в области церквикального канала).
А затем было доказано, что микоплазмоз и уреаплазмоз – венерические заболевания, грозящие серьезными последствиями.
Сейчас ученым удалось выявить более 70 видов микоплазм и 3 вида уреаплазм. Воспаление в мочеполовом тракте могут вызвать: микоплазма хоминис, микоплазма гениталиум и уреаплазма уреалитикум.
Микоплазмоз
Микоплазма – одноклеточный микроорганизм, занимающий промежуточное положение между грибами, вирусами и бактериями. У клеточной мембраны микоплазмы нет жесткой клеточной оболочки, вместо нее имеется очень тонкая пленка – плазмалемма. При помощи этой пленки микроорганизм приклеивается к клеткам хозяина и начинает паразитировать за его счет. Размер микоплазмы от 0,2 до 0,8 мкм, поэтому его не чувствуют защитные барьеры организма. Попав на слизистые оболочки, микоплазма начинает вызывать воспаление в клетках и усиливает развитие аутоимунных процессов.
Симптомы микоплазмоза
Урогенитальный микоплазмоз (вызванный Mycoplasma genitalium), может быть обнаружен как у мужчин, так и у женщин. В целом при микоплазмозе симптомы схожи с признаками воспалительных заболеваний мочеполовой системы (вагинит, эндометрит, цистит, уретрит, пиелонефрит и др.). Больные жалуются на зуд и жжение в половых органах, учащенное мочеиспускание. У мужчин после отхода мочи наблюдается жжение и боль в уретре, так как поражаются близлежащие к уретре ткани. У женщин после полового контакта возникает сильная боль внизу живота. Симптомы появляются примерно через 10 дней после заражения микоплазмой гениталиум.
Однако нередки случая бессимптомного протекания микоплазмоза.
Лечение микоплазмоза
Лечение этого заболевания – достаточно трудный процесс, требующих комплексных мер. Наибольшее действие оказывает лечение антибактериальными препаратами. Хорошей эффект дает использование экстракорпоральной антибактериальной терапии (плазмафереза).
Назначаются противогрибковые и противопротозойные препараты, физиотерапевтическое лечение и промывание мочевоиспускательного канала лекарственными средствами. Курс лечения -10 дней, затем проводится бакпосев.
Лечение микоплазмоза в МедикСити
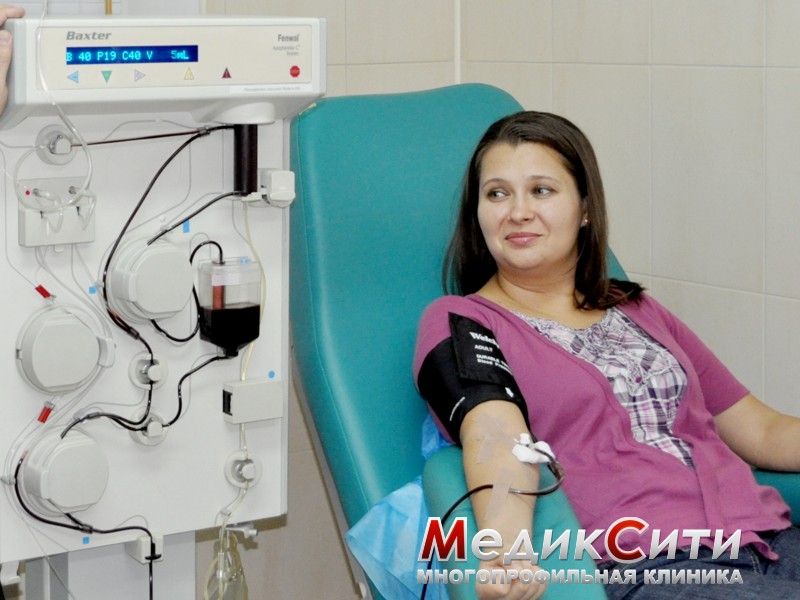
Плазмаферез при лечении микоплазмоза

Плазмаферез при лечении микоплазмоза
Уреаплазмоз
Уреаплазма – условно-патогенный микроорганизм, который для многих женщин представляет нормальную влагалищную флору. Когда содержание уреаплазм превышает допустимые нормы и вызывает воспаление в мочеполовых путях, речь идет о заболевании, получившем название урогенитальный уреаплазмоз.
Мужчины уреаплазмозом страдают реже. Инкубационный период уреаплазмоза длится от 15 до 45 дней. Если у инфицированного отсутствует воспалительный процесс, то лечение не назначается. Эта особенность уреаплазмоза и микоплазмоза отличает их от таких заболеваний, как хламидиоз и трихомониаз, которые нуждаются в безотлагательном лечении.
Как и другие заболевания ИППП, уреаплазмоз может иметь острую и хроническую форму. Острая форма уреаплазмоза проявляется гораздо четче, и лечить ее намного легче. Несвоевременное лечение приводит к хроническому уреаплазмозу, который гораздо тяжелее поддается лечению.
Основные причины уреаплазмоза – любые виды половых контактов с зараженным человеком, а также передача инфекции ребенку от матери при беременности и родах. Возможно заражение при трансплантации органов и тканей.
Симптомы уреаплазмоза
Инфекция уреаплазмоза длительно протекает бессимптомно.
Основные признаки уреаплазмоза у мужчин:
- незначительный зуд в уретре, который усиливается при мочеиспускании;
- небольшие мутноватые выделения, которые появляются при вовлечении дальних отделов уретры;
- когда инфекция уреаплазмоза захватывает ткани предстательной железы, появляются признаки простатита – тянущие боли в промежности, возможные нарушения эрекции, снижение либидо;
- покраснение и жжение в области головки, которое усиливается при согревании;
- при инфицировании мочевого пузыря появляются признаки цистита (частое мочеиспускание в первую очередь).
Признаки уреаплазмоза у женщин:
- рези при мочеиспускании;
- прозрачные, а в случае перехода инфекции на канал шейки матки, желтоватые выделения;
- эрозии шейки матки;
- при распространении инфекции уреаплазмоза на тело матки и придатки проявляются тянущие боли, усиливающиеся при месячных, и густые желтые выделения.
Признаки уреаплазмоза у женщин проявляются на 50-60 день после инфицирования и диагностируются лишь у 12% женщин. Большинство женщин длительно являются бессимптомными носительницами уреаплазмоза. При этом у 50% женщин с бесплодием выявляется уреаплазмоз и микоплазмоз.
Уреаплазмоз у беременных может привести к невынашиванию или замершей беременности, а также рождению ребенка с множественными тяжелыми пороками развития. Но при своевременной адекватной терапии уреаплазмоз при беременности может не иметь таких трагических последствий.
Диагностика уреаплазмоза
В диагностике мико- и уреаплазмоза ключевыми являются лабораторные методы. Анализ на уреаплазмоз включает в себя использование метода ПЦР и бакпосев.
Метод ПЦР (полимеразной цепной реакции) позволяет определить возбудителя, но не дает информации о его количестве. Для количественной оценки используется культуральный метод, т.е. посев на питательные среды. Диагностическое значение имеет концентрация микробов более 10*4 КОЕ в одном мл. Более низкие концентрации не учитываются, поскольку в таких количествах те же микоплазмы и уреаплазмы могут присутствовать в организме здоровых людей.
Лечение уреаплазмоза
Схема лечения уреаплазмоза направлена на приведение в норму содержания условно-патогенных организмов в микрофлоре человека, уничтожение факторов, провоцирующих болезнь, и восстановление защитных сил организма.
Терапия при уреаплазмозе носит комплексный характер. Назначаются антибактериальные, антимикробные препараты, иммуномодуляторы, пробиотики, гепатопротекторы. Большое значение имеет местное лечение уреаплазмоза: вагинальные таблетки или свечи (антибактериальные и противовоспалительные) для женщин, физиотерапия для мужчин и женщин.
Лечение уреаплазмоза в обязательном порядке должно проводиться сексуальному партнеру инфицированного, иначе заражение произойдет повторно. Половые контакты исключаются на весь период лечения микоплазмоза и уреаплазмоза. После лечения необходимо провести контрольное обследование.
В нашей клинике вы сможете пройти все необходимые исследования, сдать анализы, пройти курс лечения как уреаплазмоза, так и других половых инфекций. Опытные врачи-урологи и врачи-гинекологи помогут вам избавиться от любых заболеваний мочеполовой системы и проблем репродуктивного здоровья. Будьте здоровы с клиникой «МедикСити»!
Анализ на уреаплазмос: когда назначается и как проводится исследование?
Уреаплазму изучают специалисты по медицине во всем мире [1] , но до сих пор в научной среде не сложилось единого мнения об этом микроорганизме и его опасности для жизни и здоровья. Анализ на уреаплазму можно сдать практически в любой лаборатории, но диагноз «уреаплазмоз» может поставить только врач после полного обследования. В нашей статье мы рассказываем, какие заболевания вызывает уреаплазма и какие анализы для выявления микроорганизма существуют.
Что такое уреаплазмоз и почему он может быть опасен
Существует два вида уреаплазм — Ureaplasma urealyticum и Ureaplasma parvum. Они отличаются между собой ДНК [2] . Ученые не могут прийти к соглашению, какой из этих микроорганизмов более опасен. Одни указывают, что U.urealyticum чаще вызывает уретрит. Другие возражают, что U.parvum более распространена, а значит, чаще становится причиной осложнений беременности. А третьи вообще заявляют, что разницы в патогенности этих двух видов нет и одинаково опасны оба вида [3] .
При проведении анализов часто определяют не конкретный тип уреаплазм, а Ureaplasma spp., то есть сразу обе формы.
Уреаплазма передается в подавляющем большинстве случаев при половых контактах. Этот микроорганизм прикрепляется к клеткам, в том числе к сперматозоидам, и с ними может легко попасть даже в верхние отделы половой системы женщины [4] .
Пока неизвестно, является ли обнаружение уреаплазмы опасным само по себе [5] . В исследованиях, которые были проведены в Америке, уреаплазму обнаружили у 40–80% женщин без каких-либо признаков заболевания [6] . Ученые из Польши анализировали данные, полученные не только от здоровых женщин, но и от пациенток с различными гинекологическими заболеваниями. По результатам исследований, уреаплазму у здоровых женщин выявляли значительно реже, в 8,8% против 31,8% [7] .
А вот опасность уреаплазмы во время беременности уже доказана. В некоторых случаях именно этот микроорганизм становится причиной самопроизвольного аборта. Если мать инфицирована во время беременности, то при затяжных родах уреаплазма может проникнуть в околоплодные воды. Это приводит к поражению глаз, легких и других органов новорожденного.
Особенно велик риск тяжелых осложнений, если ребенок рождается недоношенным. У таких детей уреаплазма может привести к поражению легких или головного мозга и даже к летальному исходу.
Для самой женщины уреаплазма тоже несет опасность. Микроорганизм может вызывать осложнения после аборта или родов. Причем иногда — очень серьезные, с повышением температуры, изменением лабораторных показателей [8] .
У мужчин уреаплазма может вызывать уретрит, а потом — распространиться на предстательную железу и яички. Из-за воспаления развиваются простатит и бесплодие.
Для диагностики уреаплазмоза недостаточно просто сдать анализ, обязательно нужно учитывать данные гинекологического или урологического обследования.
Когда назначают анализы
Анализы на уреаплазмоз назначают при воспалительных заболеваниях малого таза у мужчин и женщин, при дисбиозе влагалища. Также это исследование обязательно проводят донорам спермы, пациентам с бесплодием, женщинам после выкидышей и самопроизвольных абортов, даже если клинических признаков заболевания нет [9] .
Если планируется операция на органах мочеполовой системы, то анализ на уреаплазмоз тоже придется сдать. Этот микроорганизм повышает риск развития инфекционных осложнений [10] .
Как берут биоматериал на анализ на уреаплазмоз у мужчин
В данном случае материалом для исследования может быть моча, соскоб с поверхности уретры и эякулят. У мужчин уреаплазмы обитают именно на поверхности эпителия уретры, поэтому в моче и в соскобе их будет наибольшее количество.
Перед взятием соскоба придется воздержаться от походов в туалет хотя бы 3 часа — на поверхности уретры должно накопиться достаточное количество возбудителя. Биоматериал забирает врач с помощью тонкого зонда со щеточкой на конце. Это не слишком приятная процедура, но при соблюдении всех правил взятия материала сильной боли она не вызывает.
На заметку
Болезненность после взятия соскоба на уреаплазмоз может появиться позже. Во время соскоба врач забирает небольшое количество клеток эпителия, то есть на поверхности уретры появляется ссадина. Моча раздражает эту ссадину, отчего пациент может почувствовать неприятные ощущения. Через пару дней неприятные ощущения пропадут, специального лечения при отсутствии воспаления не требуется.
Альтернативный вариант — сдать на анализ первую порцию утренней мочи, около 50 мл. Но в данном случае точность исследования во многом зависит от того, как был собран биоматериал и как быстро его доставили в лабораторию.
Эякулят или секрет простаты собирают при подозрении на простатит, орхит или эпидидимит, вызванный уреаплазмой, а также при мужском бесплодии или перед донорством спермы. Перед исследованием нужно как минимум два дня воздерживаться от половых контактов. Сперму собирают в специальный контейнер, который можно получить в лаборатории или приобрести самостоятельно.
Еще один вариант — определить уровень антител к уреаплазме в крови. Это универсальный метод исследования, который используется вне зависимости от пола. Кровь забирают из вены натощак или через 4–5 часов после еды.
Как берут биоматериал на анализ на уреаплазму у женщин
У женщин для проведения исследования на уреаплазмоз берут соскоб из уретры, из влагалища, с шейки матки. Место забора биоматериала зависит от имеющихся воспалительных заболеваний и цели исследования [11] .
При признаках уретрита исследуют соскоб из уретры, при дисбиозе или вагините — со стенок влагалища. Если есть подозрение на воспаление других органов половой системы — материал берут из цервикального канала шейки матки.
Для взятия мазка женщина садится в гинекологическое кресло. Врач с помощью специальных зондов-щеточек делает соскоб, оформляет направление и отправляет полученный материал на исследование. Обычно вся эта процедура проходит безболезненно и может вызвать только небольшой дискомфорт.
Какие методы анализа могут быть назначены
Основными методами исследования на уреаплазмоз являются ПЦР, микробиологическое исследование и ИФА.
С помощью ПЦР можно обнаружить даже небольшое количество уреаплазмы, но не всегда это говорит о развитии инфекции. Для проведения ПЦР используют мазки из уретры или половых органов, эякулят, сперму или первую порцию мочи. В лаборатории проводят подготовку материала и исследуют его с помощью специальной аппаратуры.
Чувствительность ПЦР для выявления уреаплазмы — 96%, специфичность — 98% [12] . Исследование проводится за 1–2 рабочих дня, но если уреаплазма была обнаружена, требуются подтверждающие тесты. В этом случае результаты могут прийти только через несколько дней.
ИФА часто называют «анализом крови на уреаплазмоз», хотя на самом деле это исследование позволяет выявить не инфекцию, а антитела к ней. Для проведения ИФА используется сыворотка крови. Ее исследуют в лаборатории при помощи тест-систем и определяют содержание разных классов иммуноглобулинов.
ИФА-диагностику можно проводить только в комплексе с ПЦР- или микробиологическим исследованием. Само по себе наличие или отсутствие титров не позволяет поставить диагноз. У здорового человека в крови могут обнаружить антитела к уреаплазме. И наоборот, у пациента с уреаплазмозом антител может не быть из-за сниженного иммунитета или из-за того, что иммуноглобулины еще не успели выработаться. Поэтому исследование рекомендовано проводить два раза с промежутком как минимум в 10 дней.
ИФА занимает от 1 до 4 рабочих дней. Результат исследования представляет собой информацию о титре антител в крови.
Микробиологическое исследование проводится для обнаружения в материале самих микроорганизмов. Биоматериал (мазок, эякулят, простатический секрет или мочу) для этого исследования помещают в стерильный контейнер с питательной средой и отправляют в лабораторию. Если в материале были уреаплазмы, то они начинают образовывать колонии.
Кроме классического микробиологического исследования, могут проводить быстрый анализ с использованием тест-систем. Они позволяют определить вид уреаплазмы, количество клеток возбудителя и чувствительность к антибиотикам без использования стандартных питательных сред [13] .
Преимуществом микробиологического исследования является его 100% специфичность и возможность сразу оценить количество уреаплазм и эффективность антибактериальных препаратов [14] . Из недостатков — длительность исследования в среднем 5–7 дней.
Как прочитать бланк с результатами исследования
Правильно расшифровать результаты исследований на уреаплазмоз может только врач. Далеко не всегда присутствие этого микроорганизма говорит об уреаплазмозе. В небольших количествах его находят и у совершенно здоровых людей.
Уреаплазмоз могут диагностировать, если случай подходит под три главных критерия:
- есть воспалительное заболевание мочеполовой системы;
- обнаружена уреаплазма;
- нет других микроорганизмов, которые могли бы вызвать воспаление.
Саму уреаплазму обнаруживают с помощью ПЦР- и микробиологического исследований. Существуют качественные и количественные методы ПЦР. Качественные позволяют только сказать, есть этот микроорганизм в исследуемом материале или нет. Этот метод больше применяется для массового скрининга, чем для постановки диагноза. Потому что даже положительный результат не говорит в пользу заболевания, но требует более тщательного обследования.
ПЦР количественным методом — более точное исследование. Если уреаплазма не обнаружена, значит, заболевания нет. Если обнаружена в количестве менее 104 копий микроорганизма, это, скорее всего, говорит о здоровом носительстве. Если микроорганизм обнаружен в количестве более чем 104 копий, то есть вероятность уреаплазмоза и нужно смотреть результаты других анализов и обследований.
На заметку
В различных лабораториях несколько отличаются способы измерения количества уреаплазмы в биоматериале при проведении ПЦР-исследования. В одних измеряют количество копий на один миллилитр, в других — число копий в пробе.
Примерно та же ситуация и с микробиологическим исследованием. Если уреаплазма не выявлена, значит, все в порядке. Если ее показатель менее 104 КОЕ/мл, скорее всего, речь идет о носительстве. Если больше — врач будет оценивать результаты всех исследований в комплексе.
Определение антител к уреаплазме в крови — вспомогательный метод исследования. С его помощью диагноз поставить нельзя, но можно использовать его в комплексе с другими исследованиями.
Результат ИФА может быть положительный, отрицательный и сомнительный. Положительный результат означает, что обнаружены антитела к уреаплазме. Обычно в бланке также указывают уровень антител или коэффициент позитивности. С его помощью можно сравнить результаты двух последовательных анализов. Более достоверные результаты можно получить, если сделать два анализа с разницей в 10–14 дней. Если будет рост титра, вероятнее всего развитие инфекции.
Если результат отрицательный — антител нет. Правда об отсутствии инфекции это не говорит. Если заражение произошло недавно, то организм просто не успел выработать защиту против нее. Сомнительный результат — это пограничные значения. В таком случае лучше повторить исследование примерно через 7–10 дней.
Сколько стоит анализ на уреаплазмоз?
На стоимость анализа на уреаплазму влияет вид исследования, стоимость оборудования и используемых тест-систем, престижность лаборатории или клиники.
В среднем ИФА-анализ для определения антител к уреаплазме в крови будет стоить 600–700 рублей для каждого вида иммуноглобулинов. ПЦР качественным методом стоит около 300 рублей, количественным — 400–500 рублей. Микробиологическое исследование в среднем стоит 1000 рублей, а разброс цен примерно от 800 до 1700 рублей.
К стоимости исследования следует добавить стоимость взятия крови (120–200 рублей) или мазка (300–400 рублей) [15] .
Уреаплазма — еще не изученный до конца микроорганизм. К результатам анализа на уреаплазму нужно относиться осторожно и обязательно учитывать результаты обследования у гинеколога или уролога, планируемую беременность и другие факторы. И помните, что диагноз может поставить только врач.

Вся информация, касающаяся здоровья и медицины, представлена исключительно в ознакомительных целях и не является поводом для самодиагностики или самолечения.
Уреаплазмоз у женщин
Уреаплазмоз у женщин — это состояние, при котором бактерии рода уреаплазм преобладают в микрофлоре влагалища. Само по себе повышение количества уреаплазм в составе микрофлоры не является болезнью, но может быть связано с воспалительными процессами в органах малого таза, что чревато бесплодием. Основа лечения уреаплазмоза — антибиотикотерапия.
Что такое уреаплазмоз
Уреаплазмоз — это превышение титра условно-патогенных бактерий — уреаплазм. В норме этот титр не должен превышать 10*4 КОЕ/мл. В микрофлоре здорового человека преобладают лактобактерии, но при дисбиозе могут преобладать гарднереллы, стафилококки и уреаплазмы.
Симптомы заболевания неспецифичны и зависят от пораженного отдела мочеполовой системы. Чаще всего воспаляется мочеиспускательный канал или мочевой пузырь, что проявляется болезненными ощущениями при мочеиспускании и появлением слизистых выделений из уретры. При этом патологический процесс может распространяться и на другие органы. Важная оговорка: уретрит и другие воспалительные заболевания органов малого таза (ВЗОМТ) могут вызывать самые разные бактерии, но уреаплазмоз диагностируют только в том случае, если воспалительные симптомы вызваны именно бактериями Ureaplasma.
«Уреаплазмы не лечат и не выявляют. Это условные патогены, которые в норме есть у большинства женщин во влагалище. На беременность они не влияют, к выкидышам не приводят, бесплодие не вызывают. Лечить нужно болезни, например бактериальный вагиноз, а также микоплазму гениталиум».
Распространенность заболевания
Уреаплазмоз опасен для женщин в первую очередь развитием уретрита, цервицита, вагинита и ВЗОМТ. Согласно статистике, воспалительные заболевания органов малого таза являются причиной обращения в женскую консультацию в 65% наблюдений. При этом пациентки с ВЗОМТ — это 30% от общего числа проходящих лечение в стационаре. Распространенность сальпингита (воспаление маточных труб) и оофороита (воспаление яичников) по РФ составляет 1236 на 100 000 женщин.
В США каждый год регистрируют не менее 1 000 000 случаев ВЗОМТ. Этими заболеваниями страдают в основном женщины 17-28 лет, ведущие активную половую жизнь и не прибегающие к барьерным методам контрацепции.
Возбудитель
На сегодняшний день микробиологи выделяют 14 видов уреаплазм, однако потенциальную угрозу для человека представляют только Mycoplasma hominis, Ureaplasma urealyticum (T 960) и Ureaplasma parvum. Именно эти виды бактерий способны вызывать воспалительные заболевания уретры и органов малого таза.
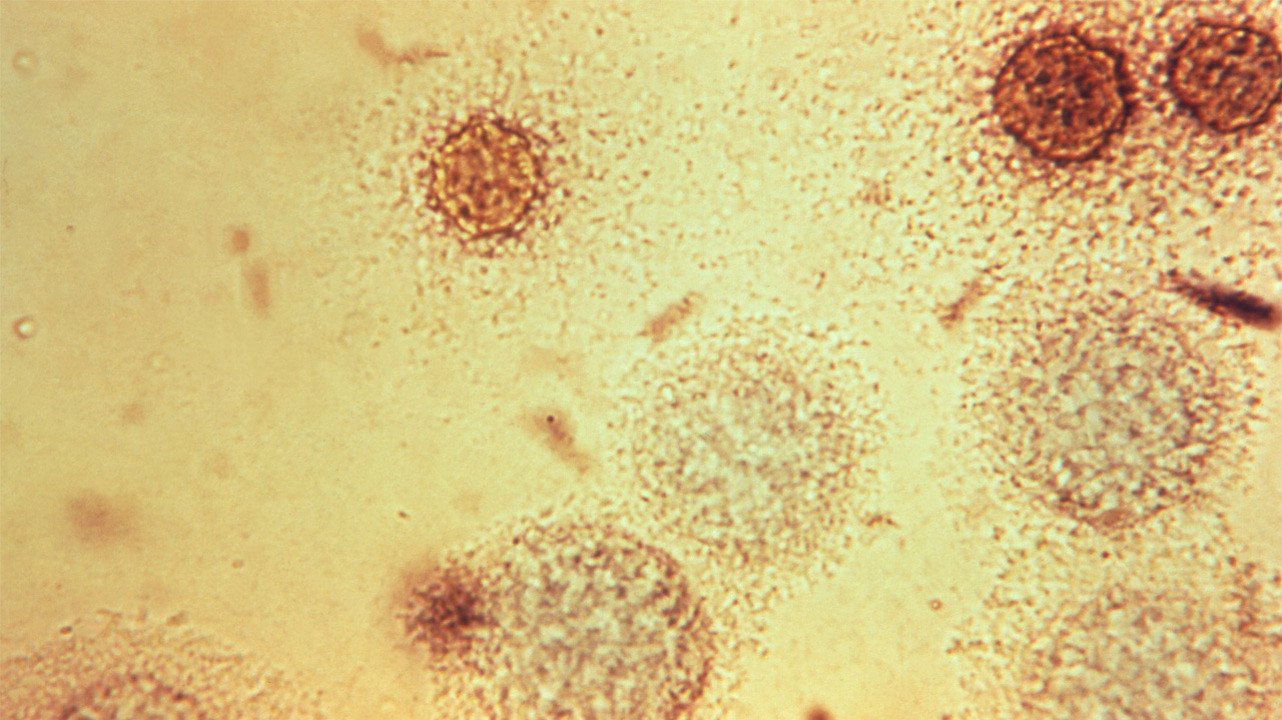
Бактерии Mycoplasma hominis. Фото: PHIL CDC
Отдельного упоминания заслуживает Mycoplasma genitalium — этот микроорганизм встречается реже, но обладает высокой патогенностью и устойчивостью ко многим группам антибиотиков. Передается преимущественно половым путем, хотя заражение не исключено и при контакте с кровью больного. Среди микоплазм безусловным возбудителем ЗППП признана только микоплазма гениталиум. Ее обнаружение — диагноз, требующий лечения обоих партнеров.
Уреаплазмы обладают чрезвычайно неприятной особенностью: будучи внутриклеточными паразитами, они проникают в мембраны клеток половых органов, что существенно усложняет борьбу с ними. Дело в том, что при обнаружении активности чужеродных клеток (антигенов) наш организм формирует так называемый иммунный ответ — он вырабатывает антитела, которые уничтожают болезнетворных агентов. Однако если эти агенты надежно укрылись в клетках организма, как это делают уреаплазмы, у антител возникает своего рода когнитивный диссонанс: вроде, клетки свои, хотя и какие-то подозрительные. Атаковать или нет? Обычно антитела выбирают второй вариант, что вполне логично приводит к неэффективности иммунного ответа.
Перечисленные выше виды уреаплазм называют условно-патогенными потому, что они входят в состав естественной микрофлоры мочеполовых путей, и в обычных обстоятельствах никак о себе не напоминают. Однако существуют факторы, благодаря которым уреаплазмы способны создавать своему носителю (то есть человеку) массу неприятностей. Например, если титр уреаплазмы превышает верхнюю границу нормы (она составляет 10*4 КОЕ/мл), может начаться воспалительный процесс на слизистых урогенитального тракта со всеми вытекающими последствиями.
К условным патогенам, которые живут во влагалище здоровых женщин, относятся:
- Mycoplasma hominis (микоплазма хоминис),
- Ureaplasma urealyticum (уреаплазма уреалитикум),
- Ureaplasma parvum (уреаплазма парвум),
- влагалищная гарднерелла,
- кишечная палочка,
- лептотрикс,
- стафилококки,
- стрептококки,
- энтерококк, клебсиелла.
Их выявление в организме не говорит о болезни. Лечить их следует только в контексте воспалительных заболеваний органов малого таза.
Способствующие факторы
Развитию воспалительных заболеваний на фоне уреаплазмоза способствуют также дополнительные факторы:
- ослабление иммунитета,
- частая смена половых партнеров, ведущая к нарушению микрофлоры половых органов,
- регулярные стрессы,
- вредные привычки,
- беременность,
- аборт,
- незащищенный секс,
- прием гормональных препаратов,
- наличие венерических заболеваний в анамнезе,
- спринцевания,
- использование щелочных средств для интимной гигиены.
Многие женщины особенно уязвимы перед инфекцией в период беременности, так как с наступлением беременности активность значительно иммунитета снижается.
Пути передачи
Наиболее распространенный способ передачи уреаплазм — половой. Риск заражения существует даже при орально-генитальном контакте. Также возможно инфицирование при родах от матери ребенку — в медицине это называется вертикальным путем передачи инфекции. Бытовой путь передачи специалисты расценивают как маловероятный, поскольку уреаплазмы неустойчивы во внешней среде и вне клеток организма-носителя быстро погибают.
Формы заболевания
Существует две основные формы течения уреаплазмоза:
- Острая. Встречается сравнительно редко. При этой форме клиническая картина прослеживается достаточно четко: возникают ярко выраженные симптомы воспаления органов малого таза, которые часто сопровождаются явлениями интоксикации.
- Хроническая. Эта форма встречается намного чаще. Симптомы выражены слабо, а зачастую и вовсе отсутствуют. Хроническое течение опасно тем, что болезнь труднее выявить, а запоздалое лечение всегда чревато тяжелыми осложнениями.
Осложнения
В большинстве наблюдений вызванные уреаплазмозом заболевания протекают бессимптомно. Это не дает возможности вовремя начать лечение и приводит к осложнениям. Воспаление на фоне уреаплазмоза у женщин может вызвать следующие последствия:
- развитие восходящих ВЗОМТ (цервицит — рис. 1, сальпингоофорит),
- бесплодие — как следствие перечисленных выше заболеваний,
- прерывание беременности и врожденные патологии у ребенка,
- сужение уретры как результат разрастания в ее просвете рубцовой ткани (сопровождается ухудшением оттока мочи).
Опасность при беременности
Вследствие ВЗОМТ, вызванных повышением титра уреаплазмы, возможны преждевременные роды, замершая беременность и самопроизвольное прерывание беременности. Для ребенка также есть риск возникновения врожденных патологий.
Что будет, если не лечить
При отсутствии лечения уреаплазмоз может вызвать воспалительные процессы в матке, маточных трубах, яичниках. Образование рубцовой ткани внутри и снаружи маточных труб, в свою очередь, делает их непроходимыми и влечет за собой бесплодие. Недолеченные воспалительные заболевания могут также становиться причиной внематочной беременности и хронических болей в малом тазу и животе. Наконец, любая мочеполовая инфекция увеличивает риск развития рака шейки матки.
Симптомы у женщин
Симптомы будут зависеть от заболевания, которое вызвал уреаплазмоз. У женщин воспалительные процессы обычно затрагивают влагалище и мочеиспускательный канал. Наиболее распространенные признаки:
- ощущение зуда или жжения во влагалище,
- неприятные ощущения в уретре,
- боль при мочеиспускании,
- обильные слизистые выделения.
При бессимптомном течении все эти проявления будут смазаны, а большинство может отсутствовать вовсе. Однако даже слабо выраженные симптомы должны стать поводом для обращения к врачу. Если этого не сделать вовремя, болезнь может перейти в хроническую форму и вызвать осложнения.
Если не начать лечение вовремя, инфекция поднимается в матку. В этом случае возникают новые симптомы:
- нарушение менструального цикла,
- тянущая боль в нижней части живота, которая может усиливаться во время полового акта,
- в слизистых выделениях появляются примеси крови или гноя,
- слабость и повышение температуры тела.
Как узнать, нарушена ли микрофлора влагалища
Состояние микробиоценоза влагалища можно оценить с помощью специальных рН-полосок, которые продают в аптеках. Полоску нужно погрузить во влагалищную жидкость, после чего она изменит цвет в зависимости от того, насколько кислой является среда во влагалище (рисунок 2).
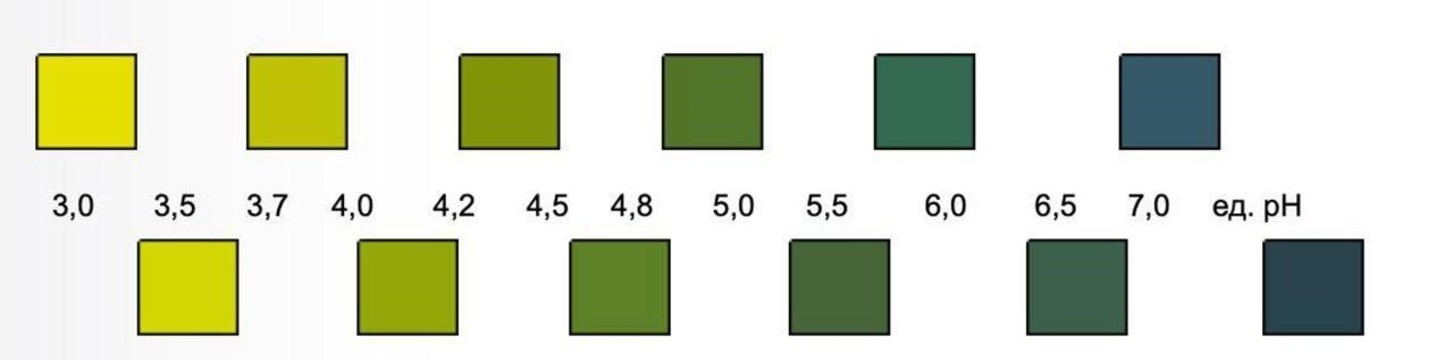
Рисунок 2. Цвет рН-индикатора соответствует показателю уровня рН влагалищной жидкости. Источник: biomedservice.ru
Нормальные показатели рН для влагалищной жидкости: 3,7 — 4,5. Превышение этих значений говорит о наличии дисбиоза, вызванного преобладанием в организме условно-патогенных бактерий. В этом случае стоит обратиться к врачу. Если симптомы присутствуют, а уровень рН влагалища остается нормальным, причиной неприятных ощущений может быть кандида или “молочница”.
Диагностика
Поводом для начала диагностики уреаплазмоза у женщин могут стать:
- симптомы уретрита, цистита, вагинита и ВЗОМТ,
- неудачные попытки забеременеть,
- преждевременные роды.
Для диагностики применяют следующие методы:
Бактериологический посев (культуральный метод)
Сперва делается мазок из уретры, влагалища или шейки матки. Затем полученные биоматериалы помещают в питательную среду, благоприятную для размножения бактерий, на несколько суток. Метод позволяет определить концентрацию бактерий. Если титр не превышает 10*4 КОЕ/мл, женщина считается носителем уреаплазмы. Если же показатель выше, и при этом есть симптомы воспаления уретры или органов малого таза, назначают медикаментозное лечение. Преимущество бакпосева заключается в возможности проведения тестов на чувствительность уреаплазм к антибиотикам — это существенно облегчит выбор препаратов при лечении.
Полимеразная цепная реакция (ПЦР)
Этот метод определяет наличие чужеродных бактерий по их ДНК. Поскольку у каждого микроорганизма она индивидуальна, то специфичность метода приближается к 100%. Однако у него есть и свои недостатки. Во-первых, такая диагностика обходится довольно дорого; а во-вторых, метод не позволяет точно установить количественный показатель уреаплазм. Это означает, что для контроля лечения он практически бесполезен.
Флороценоз
Этот метод также задействует ПЦР, однако позволяет определить и количественный показатель.
Прямая иммунофлюресценция (ПИФ) и иммунофлюоресцентный анализ (ИФА)
Эти методы применяются реже. Главное их преимущество — простота исполнения и низкая себестоимость. Но есть и существенный недостаток — точность редко превышает 70%. Поэтому в настоящее время специалисты почти перестали использовать их в диагностике уреаплазмоза.
Дополнительно назначают следующие исследования:
- анализ крови (лейкоцитоз),
- кольпоскопия (очаги воспаления),
- уретроскопия (слизистая воспалена),
- УЗИ органов малого таза (очаги воспаления).
Лечение
При уреаплазмозе лечение направлено на эрадикацию, то есть искоренение возбудителя. Поэтому основу терапевтического курса составляют антибактериальные препараты.
Антибиотики
Как мы уже знаем, уреаплазмы склонны к клеточному паразитированию. А это означает, что они проявляют высокую устойчивость не только к антителам, но и к некоторым группам антибиотиков. Пенициллины и цефалоспорины для уреаплазм не представляют угрозы, а потому в лечении не используются. Наименьшую устойчивость эти микроорганизмы проявляют к макролидам и частично — к тетрациклинам. Лучше всего в лечении уреаплазмоза себя зарекомендовали следующие препараты:
- джозамицин (группа макролидов),
- азитромицин (группа макролидов),
- доксициклин (группа тетрациклинов).
Продолжительность курса во многом зависит от выраженности симптомов и результатов лабораторных анализов. В среднем он составляет 10-14 дней.
Важно! Во время курса антибиотиков назначают пробиотики для нормализации баланса кишечной флоры. Средняя продолжительность курса их приема — 1-2 месяца.
Наиболее эффективными в настоящее время считаются следующие препараты:
- Максилак,
- Бифиформ,
- Бактистатин,
- Бифидумбактерин,
- Линекс.
Ранее при лечении уреаплазмоза практически повсеместно применялись иммуномодулирующие препараты. Однако с точки зрения доказательной медицины их применение не имеет достаточных оснований.
Физиотерапия
Физиотерапевтические методы расцениваются как вспомогательные в контексте базового курса лечения, однако «вспомогательные» не означает «бесполезные». Физиопроцедуры помогают улучшить трофику тканей, дают противовоспалительный, иммуномодулирующий, бактерицидный и обезболивающий эффект. Наиболее распространенные методы:
- Озонотерапия — использование насыщенного озоном физраствора.
- Магнитотерапия — применение магнитных полей высокой и низкой частоты.
- Лазеротерапия — воздействие на паховую зону (именно в случае лечения последствий уреаплазмоза) низкоинтенсивным лазерным излучением.
- Электрофорез — воздействие слабого электрического тока позволяет вводить лекарственные средства через кожу и слизистые оболочки.
Особенности лечения при беременности
При лечении беременных женщин наиболее безопасными считаются антибиотики группы макролидов (джозамицин). В первом триместре антибиотики применять не рекомендуется. Всегда важно взвешивать риск для плода и матери.
Профилактика

Фото: freepik.com
Главный способ профилактики уреаплазмоза — использование презервативов при сексуальных контактах с малознакомыми партнерами. Также необходимо проходить плановые осмотры у гинеколога. При появлении даже слабо выраженных симптомов, напоминающих клиническую картину уреаплазмоза, важно не медлить с визитом к врачу. Женщинам следует избегать спринцевания без врачебных показаний.
Важно также позаботиться о поддержании иммунитета. Для этого следует избегать вредных привычек, избегать избыточных физических, интеллектуальных и нервных нагрузок — во всем хороша мера. Чтобы избежать дисбактериоза, не следует самостоятельно применять антибиотики и сульфаниламиды.
Беременным женщинам важно соблюдать правила гигиены. После интимной близости следует проводить санацию половых органов. Целесообразно принимать витамины и придерживаться правил здорового питания.
Заключение
Отечественные и зарубежные специалисты расходятся во мнениях относительно того, можно ли выделять уреаплазмоз как самостоятельное заболевание. Принято считать, что уреаплазмоз — не столько заболевание, сколько состояние, способное привести к воспалительным процессам в уретре и органах малого таза. Симптомы будут зависеть от того, какой орган вовлечен в патологический процесс.
Для уреаплазмоза характерно бессимптомное течение, что часто приводит к позднему выявлению и развитию таких осложнений, как воспаление яичников, матки и ее придатков. Особую опасность уреаплазмоз представляет для женщины в период беременности: в это время она подвержена повышенному риску инфицирования, при этом в случае развития воспаления не исключены такие осложнения, как замершая беременность и преждевременные роды.
Уреаплазмы передаются преимущественно при незащищенных сексуальных контактах. Не все виды уреаплазм опасны для человека — из 14 выявленных на сегодня биоваров воспалительные процессы могут спровоцировать только Mycoplasma hominis, Ureaplasma urealyticum, Mycoplasma genitalium и Ureaplasma parvum.
Микоплазма и уреаплазма
Микоплазма и уреаплазма – это несколько видов микроорганизмов, которые относятся к числу возбудителей ИППП. Наибольшее клиническое значение имеют микоплазма гениталиум и хоминис, уреаплазма уреалитикум и парвум. Наиболее патогенной бактерией считается микоплазма гениталиум.

Патоген может вызывать уретрит и цервицит. Он ассоциируется с патологией беременности. В частности, повышает риск невынашивания.
Уреаплазмы и микоплазмы имеют несколько факторов патогенности.
В их числе:
- уреазная активность, оказывающая цитотоксическое воздействие на клетки;
- адгезины, позволяющие бактериям прикрепляться к эпителиальным клеткам, сперматозоидам и эритроцитам;
- фосфолипазы – основные факторы, провоцирующие самопроизвольные аборты у женщин на ранних сроках беременности;
- протеазы – используются для защиты уреаплазмы и микоплазмы от факторов гуморального иммунитета человека.
Микоплазма у мужчин обнаруживается приблизительно в 20% случаев при негонококковых уретритах.
У женщин бактерия нередко приводит к поражению внутренних половых органов. По данным некоторых авторов, в структуре вагинитов бактериального происхождения микоплазмы и уреаплазмы составляют до 60%.

При воспалительных заболеваниях малого таза микоплазма гениталиум высеивается в 10% случаев.
Микоплазмы и уреаплазмы достаточно часто обнаруживаются даже у пациентов без признаков воспалительных процессов в мочеполовой системе.
В разных популяционных группах частота их обнаружения составляет от 10 до 50%. В то время как микоплазма гениталиум считается однозначно патогенным микроорганизмом, другие бактерии являются условно-патогенными. Это различные виды уреаплазм, а также микоплазма хоминис. Они часто выявляются у клинически здоровых людей. При этом воспалительный процесс развивается только в случае значительного увеличения популяции микоплазм или уреаплазм.
Основной путь передачи этих бактерий – половой. Они также могут передаваться от матерей к детям во время родов.
Инкубационный период после инфицирования при половом акте длится в среднем 1 месяц. Хотя он может продолжаться и значительно дольше.
Часто инфекция годами протекает без симптомов. Они появляются только при значительном увеличении популяции бактерий. Это происходит часто при воздействии предрасполагающих факторов. Например, снижение иммунитета, беременность, переохлаждение, сопутствующие инфекции и т.д.

Основные симптомы заболеваний, которые развиваются при участии микоплазм и уреаплазм:
- дизурические расстройства;
- дискомфортные ощущения в уретре;
- выделения;
- слишком частое мочеиспускание;
- неудержимые позывы;
- боль при половом акте.
При вагините наблюдается покраснение слизистой оболочки влагалища. Ощущается дискомфорт. Проведение полового акта может стать невозможным. Наблюдаются выделения из влагалища. Они обычно имеют слизистогнойный характер. При осмотре часто определяется отечность и покраснение выходного отверстия уретры.
У женщин микоплазмоз и уреаплазмоз очень часто сочетается с бактериальным вагинозом. В этом случае появляются водянистые выделения из влагалища с неприятным запахом.
Симптомы уреаплазмы и микоплазмы могут быть достаточно разнообразными. При этом патогномоничные признаки отсутствуют. Поэтому определить или хотя бы заподозрить наличие этих бактерий по клинической картине весьма затруднительно.
На первый план в диагностике выходит лабораторное исследование. Обычно врач назначает анализы на все наиболее часто встречаемые ИППП, когда видит признаки воспалительного процесса в мочеполовых органах. В том числе проводится диагностика микоплазмоза и уреаплазмоза. Сдать анализы на микоплазму и уреаплазму можно в нашей клинике.

Первоначально доктор возьмет мазок из уретры для микроскопического исследования.
В анализе можно обнаружить общие признаки воспаления. Это в первую очередь повышение количества лейкоцитов.
Как правило, чем их больше, тем сильнее выражен воспалительный процесс.
Самих микоплазм и уреаплазм увидеть в микроскоп невозможно. Они имеют очень маленькие размеры. Это одни из самых маленьких бактерий из числа тех, которые известны ученым.
Для подтверждения патологии требуется один из двух методов:
- микробиологическое исследование (посев);
- ПЦР для выявления ДНК патогенов.
ПЦР – более чувствительный метод.
Например, при обследовании культуральным методом пациентов с урогенитальными заболеваниями уреаплазма обнаруживается в 10% случаев. У этих же пациентов с помощью ПЦР она выявляется в 24% случаев. Иногда используется также ИФА. Но анализ крови на антитела к микоплазме и уреаплазме имеет ограниченное применение.
Посев на уреаплазму и микоплазму
Бак посев – один из наиболее достоверных и информативных методов диагностики микоплазмоза и уреаплазмоза.
Он назначается по таким показаниям:
- наличие клинических признаков воспаления в мочеполовой системе;
- наличие лабораторных признаков воспалительного процесса (повышение лейкоцитов в урогенитальном мазке);
- наличие у женщины признаков воспалительного процесса малого таза;
- поражение органов мочевыделительной системы (цистит, пиелонефрит);
- клинические признаки простатита у мужчин;
- недавняя смена партнера и секс без контрацепции;
- обнаружение микоплазмы или уреаплазмы у партнера.
Также исследование может проводиться с профилактической целью. То есть, в случаях, когда нет никаких оснований полагать, что у человека может присутствовать уреаплазма и микоплазма в урогенитальном тракте.
Такими ситуациями могут быть:
- подготовка к беременности;
- ранние сроки к беременности;
- профилактическое обследование на ИППП при высокой сексуальной активности человека;
- предстоящие хирургические операции или инвазивные диагностические манипуляции на органах малого таза.
Женщинам посев на микоплазму и уреаплазму нередко назначается при бактериальном вагинозе.
На питательную среду сеют разный клинический материал. Это могут быть мазки из урогенитального тракта, эякулят, сок простаты.

У мужчин может использоваться первая утренняя порция мочи.
Подготовка к исследованию:
- проводится до начала антибиотикотерапии;
- не проводится в период менструации у женщин;
- мазок берется через 3 и более часа после мочеиспускания.
Расшифровка результатов проводится врачом. Результат обычно выдается полуколичественный. При обнаружении микоплазм или уреаплазм в количестве менее 10 4 КОЕ/мл он отрицательный. Если количество бактерий превышает указанное значение, такая концентрация патогенов считается клинически значимой. В этом случае требуется назначение лечения. Одновременно проводится определение чувствительности к антибиотикам. Антибиотикограмма позволяет подобрать оптимальный препарат для терапии заболевания. Пациентам также назначаются дополнительные исследования.

Это может быть:
- анализ крови на сифилис;
- оценка уровня антител в крови к ВИЧ и вирусным гепатитам;
- двухстаканная или трехстаканная проба мочи;
- УЗИ органов малого таза у женщин, предстательной железы и органов мошонки у мужчин;
- по показаниям может быть выполнена уретроскопия, кольпоскопия, вагиноскопия, лапароскопия.
Часто уреаплазма и микоплазма сочетается с другими ИППП. Поэтому врач может назначать ПЦР на герпес, гонорею, хламидиоз и другие инфекции.
Уреаплазма и микоплазма: лечение
Лечение уреаплазмы и микоплазмы проводится, если эти патогены обнаружены по данным бак посева в количестве от 10 4 КОЕ/мл. При этом не важно, есть ли симптомы воспаления.
Кроме того, лечение назначается при количестве бактерий меньше от 10 4 КОЕ/мл, если:
- присутствуют признаки воспаления урогенитального тракта;
- у женщины – бактериальный вагиноз;
- в мазке повышены лейкоциты;
- пациенту предстоят хирургические операции на органах малого таза;
- супружеская пара планирует беременность;
- в анамнезе у женщины есть случаи самопроизвольных абортов.
Основу терапии составляют антибиотики.
Обычно лечение проводится в амбулаторных условиях. Госпитализация требуется редко.
Она показана в таких ситуациях:
- необходимость проведения инвазивных исследований, например, лапароскопии;
- тяжелые осложнения уреаплазменной или микоплазменной инфекции;
- угроза прерывания беременности.
Основными целями терапии являются:
- уничтожение микоплазм и уреаплазм;
- снижение их числа до 10 4 КОЕ/мл или меньше;
- предотвращение осложнений;
- предотвращение заражения других людей.
Выявление уреаплазм и микоплазм не требует обязательного лечения партнеров. Но они должны явиться в клинику на обследование. При обнаружении у них клинически значимых концентраций бактерий в урогенитальном тракте проводится терапия.
Для лечения заболевания используется в основном один из двух препаратов:
- джозамицин;
- доксициклин.
Если обнаружена бактерия микоплазма гениталиум, то ещё одним препаратом, который может быть назначен, является азитромицин. Дополнительно могут назначаться свечи, содержащие антисептики.
Применяются ферментные препараты, противовоспалительные средства. При сопутствующем бактериальном вагинозе может дополнительно назначаться орнидазол.
Нередко воспаление, вызванное уреаплазмой и микоплазмой, развивается на фоне недостаточности иммунитета. В этом случае требуется иммуномодулирующая терапия. Её назначает врач-иммунолог.
Специалист данного профиля ведет прием в нашей клинике. При необходимости вы можете получить у него консультацию. Часто врач назначает общеукрепляющие средства. Он может назначить витамины или физиопроцедуры. Во втором периоде лечения применяются пробиотики для восстановления состава микрофлоры. Иногда требуется лечение у беременных. Решение о его необходимости принимается совместно венерологом и гинекологом.

Микоплазма и уреаплазма могут нести угрозу здоровью женщины и плода. Эти бактерии иногда провоцируют самопроизвольный аборт. Они могут заражать ребенка во время родов. Исследования показывают, что уреаплазмы и микоплазмы повышают риск мертворождения.
Обследование мертворожденных детей демонстрирует, что у них уреаплазма обнаруживается в 3 раза чаще, чем у малышей, которые родились живыми. У женщин во время беременности эти патогены могут вызывать хорионамнионит. Он повышает риск преждевременных родов почти в 15 раз. В случае необходимости лечения беременных назначается джозамицин курсом 10 дней.
После лечения проводится установление лабораторных критериев излеченности. Проводится повторная диагностика. Она назначается через 2 недели или через 1 месяц после окончания терапии.
Если патогены не определяются или их количество ниже пороговых значений на фоне исчезновения симптомов, человек считается излеченным. Но бывает так, что терапия оказывается неэффективной. В основном это происходит, если человек не соблюдал назначения врача в полной мере. Реже обусловлено тем, что бактерии оказались нечувствительны к антибиотику. Тогда подбирается другой препарат. Он может подбираться эмпирически или по результатам антибиотикограммы (определение чувствительности к антибиотикам после бак посева). Препарат подбирает только врач. Нужно учитывать, что многие антибиотики на уреаплазму и микоплазму не действуют в виду особенностей строения этих бактерий. У них нет клеточной стенки.
Действие Клафорана на уреаплазму и микоплазму, а также многих других препаратов отсутствует. Поэтому не стоит самостоятельно менять назначенные врачом антибиотики. Это с высокой вероятностью приведет к неэффективности лечения. При появлении признаков воспалительных заболеваний урогенитального тракта, обращайтесь в нашу клинику.
Наши врачи проведут диагностику и назначат необходимое лечение. У нас используются самые современные анализы для определения возбудителей инфекций. При необходимости лечение можно пройти анонимно.


