Современные препараты инсулина
Сегодня сложно представить, что всего восемьдесят лет назад сахарный диабет был практически смертельным заболеванием. Однако с 1939 года в продаже появился первый препарат инсулина, и у больных диабетом появился шанс жить долго и качественно. На сегодняшний день, по данным ученых из Питсбургского университета, люди с диабетом 1-го типа живут до 69 лет 1 . Что же представляет собой препарат, который дарит больным диабетом долгую и полноценную жизнь?
Как это работает?
Инсулин — гормон, который вырабатывают бета-клетки поджелудочной железы. Он необходим клеткам организма, чтобы они могли вывести глюкозу из крови и использовать ее для собственных «нужд».
При сахарном диабете 1-го типа поджелудочная железа не может вырабатывать достаточное количество инсулина, и единственная возможность компенсировать опасный дефицит — введение гормона извне в составе инсулинотерапии. При диабете 2-го типа инсулин вырабатывается в достаточном количестве, но клетки организма не реагируют на него нормально — снижается чувствительность тканей к инсулину. Чтобы ее повысить, вводят пероральные гипогликемические препараты, однако в некоторых случаях, например когда невозможно добиться компенсации диабета с помощью одних таблеток, все же назначают инсулин.
Читайте также:
Метформин при диабете
Эндогенный (т. е. поступивший в организм в составе препаратов) инсулин работает так же, как и собственный гормон, увеличивая поглощение глюкозы клетками и уменьшая ее концентрацию в крови. Таким образом препараты инсулина нормализуют углеводный обмен, предотвращают или уменьшают осложнения диабета, такие как поражение сосудов, сердца, глаз, почек и нервов.
Какими бывают препараты инсулина?

Инсулины классифицируются по двум параметрам — способу получения и длительности действия. В соответствии с первой классификацией выделяют инсулины, полученные из поджелудочных желез животных, а также человеческие инсулины, синтезированные способами генной инженерии. Последние считаются препаратами выбора, поскольку лучше переносятся организмом.
Основной критерий, по которому разделяют препараты инсулина, — длительность действия. В зависимости от нее выделяют пять основных групп (см. табл.).
Тип препаратов
Начало действия
Пик действия
Продолжит-сть действия
Наименования (международные)
Инсулины
короткого
действия
Инсулин растворимый человеческий генно-инженерный
Инсулин растворимый человеческий полусинтетический
Инсулин растворимый свиной монокомпонентный
Инсулины
ультракороткого действия
Инсулин лизпро
Инсулин аспарт
Инсулин глулизин
Инсулины
комбинированного действия
(двухфазные)
Инсулин двухфазный человеческий
полусинтетический
Инсулин двухфазный человеческий
генно-инженерный
Инсулин аспарт двухфазный
Инсулины средней
длительности действия
Инсулин-изофан
Инсулин-цинк суспензия
Инсулины
длительного действия
Инсулин гларгин
Инсулин детемир
Инсулины
пролонгированного
действия
Препараты средней продолжительности действия и длительного действия
За одну единицу действия (или международную единицу) инсулина принимают активность 0,04082 мг кристаллического гормона. Для сравнения — наша поджелудочная железа в норме содержит до 8 мг инсулина, что составляет около 200 ЕД.
- Инсулины короткого и ультракороткого действия обеспечивают нормальную физиологическую секрецию инсулина поджелудочной железой в ответ на поступление глюкозы.
- Инсулины среднего и длительного действия имитируют так называемую базальную (фоновую, вне зависимости от приема пищи) выработку инсулина. Напомним, что в организме инсулин в небольших количествах вырабатывается постоянно.
- Комбинированные инсулины сочетают оба действия (и физиологическую секрецию в ответ на прием пищи, и базальную).
Как подбирают инсулин?
Как правило, больному диабетом назначают несколько препаратов инсулина различной длительности действия. Схему лечения подбирают индивидуально, основываясь на состоянии углеводного обмена и ответе конкретного пациента. Чаще всего препараты инсулина применяют в трех разных режимах:
- Два раза в день инсулин короткого и промежуточного действия. Препараты вводят до еды (препрандиально). Инсулины короткого действия обеспечивают стабильность уровня глюкозы в течение всего утра и вечером, а препарат промежуточного действия контролирует состояние в обед и ночью.
- Три раза в день — инсулины короткого и промежуточного действия перед завтраком, короткого действия перед ужином и промежуточного действия перед сном.
- Многократный режим — инсулин короткого действия перед каждым приемом пищи, промежуточного или длительного действия перед сном.
Как вводят инсулин?

Препараты инсулина обычно вводят подкожно, хотя допускается и внутримышечное введение. Инсулины короткого действия в форме растворов (не суспензий!) при диабетической прекоме и коме вводят внутривенно.
Быстрее всего инсулин проникает в кровь при введении в подкожную клетчатку передней брюшной стенки, медленнее из области плеча и передней поверхности бедра. Хуже всего всасывается инсулин, введенный в подлопаточную область или ягодицу.
Современные препараты инсулина выпускаются в форме одноразовых шприц-ручек, позволяющих легко и быстро вводить препарат подкожно. Иногда используются инсулиновые помпы, которые прикрепляются к пациенту и постоянно подают инсулин в кровь через иглу в определенной дозировке, однако такие приспособления для среднестатистического больного пока в диковинку, и самым привычным способом введения остается подкожная инъекция инсулина.
Напоследок отметим, что прогресс не стоит на месте, и сегодня ученые вплотную подобрались к созданию самой удобной формы инсулина — пероральной, в виде таблеток. Но пока работы еще не завершены, и больные диабетом продолжают использовать привычный инсулин в форме инъекционного раствора для подкожного введения.
Dr. Orchard, Aaron M. Secrest, Ph.D.; Ravi K. Sharma, Ph.D.; and Thomas J. Songer, Ph.D., University of Pittsburgh: Life Expectancy Increasing for Type 1 Diabetics, According to Latest Pitt Research. August 10, 2012.
Виды инсулина, их действие и классификация (таблица)
Инсулином называют важный гормон, который вырабатывается группами клеток поджелудочной железы, располагающихся в ее хвосте. Основной функцией активного вещества является контроль обменных процессов посредством уравновешивания уровня глюкозы в крови. Нарушение секреции гормона, из-за чего уровень сахара поднимается, называется сахарным диабетом. Люди, страдающие этим заболеванием, нуждаются в постоянной поддерживающей терапии и коррекции пищевого рациона.

Так как уровня гормона в организме недостаточно, чтобы справляться с поставленными задачами, врачи назначают заместительные препараты, активным веществом которых является инсулин, полученный посредством лабораторного синтеза. Далее рассмотрены основные виды инсулина, а также на чем основан выбор того или иного препарата.
Категории гормона
Существует несколько классификаций, на основании которых эндокринолог выбирает схему лечения. По происхождению и видовому признаку различают следующие виды медикаментов:
- Инсулин, синтезированный из поджелудочной железы представителей крупного рогатого скота. Его отличие от гормона человеческого организма заключается в наличии трех иных аминокислот, что влечет развитие частых аллергических реакций.
- Свиной инсулин ближе по химическому строению к человеческому гормону. Его отличием является замена лишь одной аминокислоты в белковой цепи.
- Китовый препарат отличается от базового гормона человека еще больше, чем тот, что синтезирован из крупного рогатого скота. Используется крайне редко.
- Человеческий аналог, который синтезируется двумя способами: используя кишечную палочку (инсулин человека) и путем замены «неподходящей» аминокислоты в свином гормоне (генно-инженерный тип).
Компонентность
Следующее разделение видов инсулина основывается на количестве компонентов. Если медикамент состоит из экстракта поджелудочной железы одного вида животного, например, только свиньи или только быка, он относится к моновидным средствам. При одновременном сочетании экстрактов нескольких видов животных инсулин называется комбинированным.
Степень очистки
В зависимости от необходимости проведения очистки гормонально активного вещества существует следующая классификация:
- Традиционное средство – препарат делают более жидким при помощи кислого этанола, а затем проводят фильтрацию, высаливают и многократно кристаллизуют. Способ очистки не является совершенным, поскольку большое количество примесей остается в составе вещества.
- Монопиковый препарат – в первой фазе очистки используют традиционный метод, а затем проводят фильтрацию с помощью специального геля. Степень примесей меньше, чем при первом методе.
- Монокомпонентное средство – используется глубокая чистка при помощи молекулярного просеивания и ионообменной хроматографии, что является наиболее идеальным вариантом для человеческого организма.
Скорость и продолжительность
Гормональные средства стандартизуют по быстроте развития эффекта и длительности действия:
- ультракороткие;
- короткие;
- средней длительности;
- длинные (продленные);
- комбинированные (сочетанные).
Механизм их действия может быть разнообразный, что специалист учитывает при выборе препарата для лечения.

Соблюдение дозы и времени введения инсулина – основа эффективности терапии
Ультракороткие средства
Разработаны, чтобы немедленно снизить уровень сахара в крови. Эти виды инсулина вводят непосредственно перед едой, поскольку результат применения появляется уже на протяжении первых 10 минут. Наиболее активное действие препарата развивается, спустя час-полтора.
Недостатками группы является их способность менее стабильно и менее предсказуемо действовать на уровень сахара по сравнению с представителями, имеющими короткое действие. Необходимо помнить, что ультракороткий тип препаратов более мощный. 1 ЕД (единица измерения инсулина в препарате) ультракороткого гормона способна снизить уровень глюкозы в 1,5-2 раза сильнее 1 ЕД представителей других групп.
Хумалог
Аналог человеческого инсулина и представитель группы ультракороткого действия. Отличается от базового гормона порядком расположения некоторых аминокислот. Продолжительность действия может достигать 4 часов.
Используется при сахарном диабете 1 типа, непереносимости препаратов других групп, острой инсулинорезистентности при диабете 2 типа, если пероральные препараты не оказывают эффективности.
НовоРапид
Ультракороткий препарат на основе инсулина аспарта. Выпускается в виде бесцветного раствора в шприцах-ручках. Каждая вмещает 3 мл средства в эквиваленте 300 ЕД инсулина. Является аналогом человеческого гормона, синтезирован путем использования кишечной палочки. Исследования показали возможность назначения женщинам в период вынашивания ребенка.
Апидра
Еще один известный представитель группы. Используется для лечения взрослых и детей после 6 лет. С осторожностью применяется в терапии беременных и пожилых. Режим дозировки подбирается индивидуально. Вводится подкожно или при помощи специальной помповой системы.
Короткие препараты
Представители этой группы характеризуются тем, что их действие начинается через 20-30 минут и продолжается до 6 часов. Короткие инсулины требуют введения за 15 минут до поступления пищи в организм. Через несколько часов после укола желательно сделать небольшой «перекус».
В некоторых клинических случаях специалисты комбинируют использование коротких препаратов с инсулинами длительного действия. Предварительно оценивают состояние пациента, место введения гормона, дозировку и показатели глюкозы.

Контроль уровня глюкозы – постоянное звено инсулинотерапии
Наиболее известные представители:
- «Актрапид НМ» – генно-инженерный препарат, который вводится подкожно и внутривенно. Возможно и внутримышечное введение, однако только по назначению специалиста. Является рецептурным средством.
- «Хумулин Регуляр» – назначается при инсулинозависимом диабете, впервые выявленном заболевании и в период беременности при инсулиннезависимой форме болезни. Возможно подкожное, внутримышечное и внутривенное введение. Выпускается в картриджах и флаконах.
- «Хумодар Р» – полусинтетический препарат, который можно комбинировать с инсулинами среднего действия. Ограничения для использования в период беременности и лактации отсутствуют.
- «Монодар» – назначается при заболеваниях 1 и 2 типа, резистентности к таблетированным средствам, в период вынашивания ребенка. Свиной монокомпонентный препарат.
- «Биосулин Р» – генно-инженерный тип средства, выпускаемый во флаконах и картриджах. Комбинируется с «Биосулином Н» – инсулином средней длительности действия.
Инсулины средней продолжительности
Сюда относят препараты, длительность действия которых находится в пределах от 8 до 12 часов. В день достаточно 2-3 введения. Начинают действовать через 2 часа с момента инъекции.
В некоторых клинических случаях врачи-эндокринологи назначают комбинировать препараты с инсулинами короткого действия.
Представители группы:
- генно-инженерные средства – «Биосулин Н», «Инсуран НПХ», «Протафан НМ», «Хумулин НПХ»;
- полусинтетические препараты – «Хумодар Б», «Биогулин Н»;
- свиные инсулины – «Протафан МС», «Монодар Б»;
- цинковая суспензия – «Монотард МС».
«Длинные» препараты
Начало действия средств развивается через 4-8 часов и может продолжаться до 1,5-2 суток. Наибольшая активность проявляется в период между 8 и 16 часами с момента инъекции.
Лантус
Препарат относится к инсулинам высокой ценовой категории. Активное вещество в составе – инсулин гларгин. С осторожностью назначается при беременности. Использовать в терапии сахарного диабета у детей младше 6 лет не рекомендуется. Вводится глубоко подкожно раз в сутки в одно и то же время.

Шприц-ручка со сменными картриджами – удобный и компактный инъектор
«Инсулин Лантус», имеющий длительное действие, используется как монопрепарат и в сочетании с другими медикаментозными средствами, направленными на снижение уровня сахара в крови. Выпускается средство в шприц-ручках и картриджах для помповой системы. Отпускается только по рецепту.
Левемир Пенфилл
Средство, представленное инсулином детемир. Его аналог – «Левемир ФлексПен». Предназначен исключительно для подкожного введения. Комбинируют с таблетированными медикаментами, индивидуально подбирая дозу.
Бифазные средства комбинированного действия
Это препараты в форме суспензии, в состав которых входит «короткий» инсулин и инсулин средней продолжительности действия в определенных пропорциях. Использование подобных средств позволяет ограничить количество необходимых инъекций в два раза. Основные представители группы описаны в таблице.
| Название | Тип препарата | Форма выпуска | Особенности использования |
| «Хумодар К25» | Полусинтетическое средство | Картриджи, флаконы | Только для подкожного введения, возможно использование при диабете 2 типа |
| «Биогулин 70/30» | Полусинтетическое средство | Картриджи | Вводится 1-2 раза в сутки за полчаса до еды. Только для подкожного введения |
| «Хумулин М3» | Генно-инженерный тип | Картриджи, флаконы | Возможно подкожное и внутримышечное введение. Внутривенно – запрещено |
| «Инсуман Комб 25ГТ» | Генно-инженерный тип | Картриджи, флаконы | Действие начинается от 30 до 60 минут, продолжается до 20 часов. Вводится только подкожно |
| «НовоМикс 30 Пенфилл» | Инсулин аспарт | Картриджи | Действует через 10-20 минут, а продолжительность эффекта достигает суток. Только подкожно |
Условия хранения
Препараты необходимо хранить в холодильниках или специальных холодильных камерах. Открытый флакон нельзя держать в таком состоянии больше 30 дней, поскольку средство теряет свои свойства.
Если есть необходимость транспортировки и при этом отсутствует возможность перевезти препарат в холодильной камере, нужно иметь специальный пакетик с хладагентом (гелем или льдом).
Нельзя допускать прямого контакта инсулина с хладагентами, поскольку это тоже навредит активному веществу.
Использование инсулина
Вся инсулинотерапия основывается на нескольких схемах лечения:
- Традиционный метод – комбинируют препарат короткого и длительного действия в соотношении 30/70 или 40/60, соответственно. Используют в терапии пожилых людей, недисциплинированных пациентов и больных с психическими нарушениями, поскольку отсутствует необходимость постоянного контроля глюкозы. Препараты вводятся 1-2 раза в сутки.
- Интенсифицированный метод – суточную дозу делят между препаратами короткого и продолжительного действия. Первый вводится после пищи, а второй – с утра и на ночь.
Нужный вид инсулина подбирается врачом, учитывая показатели:
- привычки;
- реакцию организма;
- количество необходимых введений;
- количество измерений сахара;
- возраст;
- показатели уровня глюкозы.
Таким образом, на сегодняшний день существует много разновидностей препарата для терапии сахарного диабета. Правильно подобранная схема лечения и соблюдение советов специалистов позволят удерживать уровень глюкозы в допустимых рамках и обеспечивать полноценную жизнедеятельность.
Читайте также: Виды шприцов для инсулина
Инсулин и инъекции

Потребность в инсулине зависит от пола, возраста, веса и длительности диабета.
- До и после пубертата суточная потребность в инсулине составляет 0.6-1.0 единица на килограмм массы тела
- Во время пубертата потребность в инсулине составляет 1.0-2.0 единицы на килограмм массы тела. Девочки могут иметь большую потребность в инсулине, чем мальчики
- Всасывание инсулина, особенно инсулина продленного действия, может сильно варьировать день ото дня
- Никогда не меняйте дозу инсулина без достаточных на то оснований. Основанием должны являться высокие/низкие значения сахара крови в течение как минимум 3-5 обычных дней. Не подбирайте суточную дозу инсулина во время дней рождения, периодов особенно тяжелой физической нагрузки или других необычных ситуаций
- Никогда не меняйте дозу инсулина более чем на 2-6 единиц одномоментно. Точная величина изменения будет зависеть от конкретного ребенка, от обычной суточной дозы инсулина и количества инъекций в день
- Не меняйте дозу утреннего и вечернего инсулина одновременно
- Проверьте у ребенка сахар крови в середине ночи, если доза вечернего инсулина была увеличена
- Всегда подождите 3-5 дней, чтобы оценить результат изменения дозы
- Уплотнения в местах инъекций могут быть причиной плохой компенсации
Инсулин бывает различных типов и комбинаций:
Инсулин короткого действия (Актрапид®)
- применяется отдельно или в комбинации с другими типами инсулина
- действует от 0,5 до 8 часов после инъекции
- наиболее активен через 1-3 часа после инъекции
- вводится в подкожножировую клетчатку живота под углом 45°
- в основном применяется в комбинации с другими типами инсулина
- действует от 1,5 до 24 часов после инъекции
- максимум действия – через 4-12 часов после инъекции
- в основном применяются отдельно или в комбинации с другими типами инсулина в 2-3 инъекции в сутки
- доступны смеси 10/90; 20/80; 30/70; 40/60; 50/50. Микстард® 20/80, например, содержит 20% инсулина Актрапид® и 80% инсулина Протафан®
- разница в действии зависит от типа смеси: чем больше инсулина Актрапид® в препарате Микстард®, тем быстрее эффект
Маленькие дети очень чувствительны к инсулину. Их аппетит и уровень физической активности значительно варьируют. В связи с этим велик риск низкого уровня сахара. Очень важно не быть слишком строгими в контроле за диабетом. Маленькие дети нуждаются приблизительно в 0.7-0.9 единицы инсулина на килограмм массы тела в сутки.
Готовая смесь инсулинов (Микстард®) очень часто применяется у детей этого возраста, чтобы избежать частых инъекций. Возможно, придется менять различные готовые смеси инсулинов для подбора необходимого количества инсулина короткого и продленного действия. Утренняя доза инсулина всегда превышает, по крайней мере в два раза, вечернюю дозу. Вечерняя доза должна делаться с осторожностью. Нужно регулярно измерять сахар крови вечером, особенно если доза инсулина была изменена. Если аппетит ребенка непредсказуем, то можно вводить дозу инсулина после еды. Доза должна изменяться соответственно аппетиту.
Всасываемость инсулина, особенно продленного действия, может варьировать день ото дня. Не меняйте дозу до тех пор, пока основание для этого не станет очевидным. Высокий/низкий уровень сахара крови должен быть постоянным в течение 3-5 дней. Места инъекций должны быть осмотрены на предмет уплотнений, так как это может изменить всасываемость инсулина.
Очень важно менять дозу инсулина постепенно, не более чем на 1-2 единицы одномоментно, для того, чтобы предотвратить низкий уровень сахара крови. После изменения дозы обязательно подождите от 3 до 5 дней прежде, чем оценивать результаты. Желательно корректировать отдельно либо дозу, либо тип инсулина. Если один показатель сахара крови в течение дня очень высокий или очень низкий, легче поменять режим приема легкоусвояемых углеводов, чем менять дозу инсулина.
РЕЖИМЫ ИНСУЛИНОТЕРАПИИ
Инсулинотерапия должна проводиться в наиболее простом режиме, позволяющем поддерживать хорошую компенсацию диабета, подтвержденную с помощью HbA1c. Увеличение количества инъекций в течение дня может и не улучшить показатели уровня HbA1c. Необходимо проконсультироваться с диабетологической командой перед каким-либо изменением режима инсулинотерапии.
Введение инсулина один раз в день
Используйте инсулин продленного действия или смесь короткого и продленного инсулина утром. Этот режим используется только в течение периода ремиссии (“медовый месяц”).
Введение инсулина два раза в день
Этот режим включает использование смеси короткого и продленного инсулина перед завтраком и ужином. Он часто используется у детей после периода ремиссии и перед пубертатом. Преимуществами являются малое количество инъекций в течение дня и отсутствие инъекций во время пребывания в школе. Недостатком является то, что могут потребоваться перекусы для предотвращения гипогликемии и иногда могут быть необходимы инъекции инсулина короткого действия в течение дня.
Другим недостатком этой модели является тенденция к развитию гипогликемии ночью, обычно между 1 и 3 часами ночи. Если сахар крови часто бывает низким ночью, но нормальным или высоким утром, может быть полезным перейти с 2 на 3 инъекции в день. В этом случае инсулин продленного действия должен вводиться перед сном в 22-23 часа.
Введение инсулина три раза в день
Этот режим часто используется во время пубертата. Он требует:
- смеси инсулинов короткого и продленного действия перед завтраком
- инсулина короткого действия перед ужином
- инсулина продленного действия перед сном в 22-23 часа
Введение инсулина четыре раза в день
Этот режим требует инъекций инсулина короткого действия перед каждым основным приемом пищи и инсулина продленного действия перед сном в 22-23 часа. Он используется только во время пубертата и после пубертата у мотивированных подростков, которым необходима гибкость в их повседневной жизни для приспособления к различным физическим нагрузкам и пищевым режимам. Успех этого режима зависит от обязанности подростков измерять сахар крови несколько раз в день и регулировать дозу инсулина на основании оценки сахара крови. Чтобы извлечь пользу из этого режима, подростки должны иметь хорошие знания о диабете, поддержку семьи, школы и друзей, отсутствие боязни инъекций.
Преимуществом введения инсулина четыре раза в день является допустимая гибкость стиля жизни. Дозы инсулина могут быть подобраны к физическим и пищевым режимам. Тем не менее, имеется несколько недостатков, включая многократные инъекции в течение дня; потребность инъекций в школе; больший риск забыть сделать инъекции; частое измерение сахара крови; необходимость регулирования дозы инсулина на основании оценки сахара крови.
Регулирование дозы инсулина
(П = инсулин продленного действия, К = инсулин короткого действия, >> – увеличить,
Инсулин: что покажет и зачем сдавать анализ?
Инсулин — это белковый гормон, основная функция которого транспортировка веществ, питающих клетку. Инсулин активно участвует в процессе расщепления жиров, производстве белковых соединений, обмене углеводами и стабилизации энергообмена в печени. Благодаря гормону в организм поступает необходимое количество глюкозы.
У здорового человека проблем с инсулином нет — он вырабатывается с помощью поджелудочной железы. У людей с сахарным диабетом 1 типа в организме дефицит инсулина, с сахарным диабетом 2 типа — гормон не усваивается тканями. Подробнее читайте о видах сахарного диабета в нашей статье (ссылка).
Зачем определять инсулин?
Анализ на инсулин сдают не только люди, страдающие диабетом. Уровень инсулина служит индикатором предрасположенности к сахарному диабету и может заранее указать, что требуется срочная коррекция образа жизни. Также он помогает диагностировать тип сахарного диабета.
Показания к назначению анализа на инсулин:
- Для диагностики и уточнения типа сахарного диабета.
- Для наблюдения за течением заболевания.
- Для профилактики сахарного диабета.
- При подозрении на инсулиному.
- При диагнозе поликистоз яичников (у женщин).
- При появлении жалоб: повышенная жажда, сухость во рту, лишний вес или ожирение (в т.ч. признаках объём талии более 80 см у женщин и 94 см у мужчин), потливость, чувство усталости.
- При наличии наследственных факторов.
Анализ на инсулин: как сдавать?
Биоматериалом для исследования служит венозная кровь. Для точного результат обязательна подготовка:
- Забор крови производится утром натощак. Последний приём пищи должен быть не менее 8 и не более 14 часов до похода в лабораторию.
- Не принимайте накануне исследования лекарственные препараты. Если сделать это невозможно, то предупредите об этом лечащего врача.
- Не употребляйте накануне алкоголь и не курите.
- Не употребляйте накануне жирную пищу.
- Не рекомендуется повышенные физические нагрузки за сутки до сдачи анализа.
Расшифровка анализа на инсулин
На какие нормы стоит ориентироваться при сдаче анализа? Нормой инсулина будет считаться 3-20 мк Ед/мл. Однако любой результат должен оценивать врач, который соотнесёт цифры с вашим анамнезом и образом жизни.
Инсулин ниже нормы может указывать на:
- Сахарный диабет 1 типа.
- Надпочечниковая недостаточность.
- Острый панкреатит.
- Панкреонекроз.
- Гипопитуитаризм.
- Диабетическая кома.
- Приём некоторых медикаментов.
Инсулин выше нормы может являться следствием заболеваний:
- Сахарный диабет 2 типа.
- Патологии печени.
- Акромегалия.
- Синдром Иценко-Кушинга.
- Дистрофическая миотония.
- Инсулинома.
- Ожирение.
- Нарушение толерантности к глюкозе.
- Инсулинрезистентность.
- Приём некоторых медикаментов.
Инсулинорезистентность: что это такое?
— Инсулинорезистентность — это состояние, когда нормальная выработка инсулина есть, но ткань к нему уже не чувствительная, — объясняет Любава Казакова, врач-терапевт МДЦ «ЭЛИСА». — Важное значение в развитии резистентности к инсулину имеют гормоны жировой ткани — адипокины. Жировая ткань — сложный метаболически высокоактивный эндокринный орган, он секретирует и выделяет вещества, выполняющие важные эндокринные, а также ауто- и паракринные функции. Это место синтеза значительного количества гормонов. На чувствительность тканей к инсулину влияют: возраст, лишний вес, вредные привычки, распределение жировой ткани, общее физическое состояние и т.д. К инсулинорезистентности предрасполагают некоторые физиологические состояния: пубертат, беременность, пожилой возраст, ночной сон, гиподинамия.
10 признаков инсулинорезистентности:
При наличии хотя бы 3-х вышеназванных признаков стоит сдать анализы и проверить инсулинорезистентность.
- Лишний вес. Следите из индексом массы тела — он должен быть менее 25. Поводом для беспокойства является и объём талии свыше 80 см у женщин и 94 см у мужчин. Однако люди с диабетом могут быть и худыми из-за индивидуальной чувствительности к инсулину.
- Акне у взрослых (лицо, спина, ягодицы).
- Сонливость. Если после еды вас клонит в сон, то это говорит о том, что произошёл рост инсулина и глюкозы.
- Выпирающий живот. Этот признак может быть и у стройных людей. Выпирающий живот сигнализирует о висцеральном ожирении.
- Повышенное артериальное давление.
- Повышенная жирность кожи лица и головы.
- Синдром поликистозных яичников у женщин.
- Различные дерматиты, а также перхоть на голове или в бровях.
- Чувство голода и тяга к сладкому. Если вы чувствуете голод, несмотря на то, что недавно поели, это может быть тревожным звоночком резистентности к инсулину. Постоянная потребность в сладкой пище может указывать на то, что есть проблемы с метаболизмом и организм привык работать на глюкозе.
- Плохая работа иммунной системы. Это выражается в частых простудных заболеваниях, рецидивах герпеса, грибке на ногах.
— Иногда бывает, что пациенты сдают анализ на уровень инсулина для собственного спокойствия, — комментирует Данил Хазиев, врач-терапевт МДЦ «ЭЛИСА». — У них есть проблемы с лишним весом или ожирением, они об этом знают, но менять свой образ жизни отказываются. А когда узнают, что у них инсулинорезистентность, то списывают своё состояние здоровья именно на этот факт. Они думают: у меня проблемы с весом не по той причине, что я не соблюдаю диету и не занимаюсь спортом, а потому что у меня инсулинорезистентность. Это в корне неправильно! Вовремя выявленная инсулинорезистентность корректируется изменением образа жизни и правильным питанием, но далеко не все люди готовы это сделать.
Урок 5. Инсулинотерапия
Инсулин — гормон, который вырабатывают b-клетки поджелудочной железы. При помощи инсулина глюкоза поступает в мышечную, печеночную и жировую ткань, где используется либо в виде источника энергии, либо запасается в виде гликогена.
Единственный способ поддерживать нормальный уровень глюкозы в крови при сахарном диабете 1-го типа — пожизненное введение себе инсулина.
Поскольку при сахарном диабете 1-го типа все b-клетки поджелудочной железы погибают и инсулин не вырабатывается, то единственный способ поддерживать нормальный уровень глюкозы в крови — пожизненное введение себе инсулина.
У здорового человека инсулин вырабатывается постоянно со скоростью приблизительно 1 Ед в час. Эта секреция называется фоновой (базальной): ее роль состоит в поддержании нормального уровня глюкозы в крови в периоды между приемами пищи и в ночное время. В ответ на поступление пищи скорость секреции инсулина резко возрастает. Эта секреция инсулина называется прандиальной (болюсной): ее роль состоит в поддержании нормального уровня глюкозы после приемов пищи.
Препараты инсулина
По происхождению препараты инсулина можно разделить на 2 группы.
Генно-инженерные человеческие инсулины
- молекула инсулина идентична той, которая вырабатывается в организме человека;
- производятся при помощи современных генно-инженерных технологий;
- бывают короткого действия (ИКД) и средней продолжительности действия: НПХ-инсулины. НПХ — нейтральный протамин Хагедорна — белок, который замедляет всасывание инсулина из места введения и тем самым увеличивает длительность действия по сравнению с ИКД.
Аналоги инсулина
- созданы путем изменения молекулы человеческого инсулина для улучшения его профиля действия;
- производятся при помощи современных генно-инженерных технологий;
- бывают ультракороткого действия и длительного действия.
Профиль действия препаратов инсулина определяется 3 важными параметрами:
- Начало действия: время, когда инсулин попадает в кровь и начинает оказывать сахароснижающее действие
- Пик действия: время, когда сахароснижающее действие выражено максимально
- Длительность действия: время, в течение которого инсулин снижает уровень сахара в крови
Характеристики видов инсулина
Сверхдлительного действия (аналоги инсулина человека) через 30-90 минут на протяжении 42 ч.
| Вид инсулина | Действие | ||
|---|---|---|---|
| Начало | Пик | Длительность | |
| Ультракороткого действия (аналоги инсулина человека) |
через 5-15 мин | через 1-2 ч | 4-5 ч |
| Короткого действия | через 20-30 мин | через 2-4 ч | 5-6 ч |
| Средней продолжительности действия | через 2 ч | через 6-10 ч | 12-16 ч |
| Длительного действия (аналоги инсулина человека) |
через 1-2 ч | не выражен | до 24 ч |
Базальный инсулин
Имитация фоновой (базальной) секреции возможна путем введения человеческих инсулинов средней продолжительности действия (НПХ-инсулинов) или аналогов инсулина длительного действия.
«Идеальный» базальный инсулин:
- не должен иметь пика действия во избежание риска развития гипогликемии,
- обладать низкой вариабельностью действия (одинаковое сахароснижающее действие изо дня в день) для обеспечения хорошего контроля уровня сахара в крови.
| НПХ-инсулин | Аналоги инсулина человека | |
|---|---|---|
| Пик действия | Есть Высокий риск гипогликемии |
Нет Низкий риск гипогликемии |
| Вериабельность действия | Высокая Разный уровень сахара в крови в разные дни |
Низкая Одинаковый уровень сахара в крови в разные дни |
| Длительность действия | Менее 24 2 инъекции в сутки |
до 24-х часов 1-2 инъекции в сутки |
Болюсный инсулин
Для имитации прандиальной (болюсной) секреции используются аналоги инсулина ультракороткого или человеческие инсулины короткого действия.
«Идеальный» болюсный инсулин:
- должен начинать действовать как можно быстрее, в идеале сразу после введения. Возможность вводить препарат непосредственно перед, во время или даже после еды, делает его применение удобным;
- пик действия должен совпадать с пиком пищеварения (1-2 часа после приема пищи): обеспечение нормального уровня глюкозы в крови после еды;
- небольшая длительность действия: возможность избежать отсроченных гипогликемий после еды.
Основными характеристиками аналогов инсулина ультракороткого действия перед человеческими инсулинами являются:
- возможность введения непосредственно перед едой или в течение 10 минут после начала еды, в то время как инсулины короткого действия вводятся за 20-30 минут до еды;
- пик действия более выражен и совпадает с всасыванием углеводов: улучшение контроля гликемии после еды;
- меньшая длительность действия (3-4 часа), что снижает риск развития гипогликемии.
Режимы инсулинотерапии
Существует 2 способа имитации физиологической секреции инсулина:
1. Режим многократных инъекций (синонимы: базис-болюсный режим, интенсифицированная схема инсулинотерапии):
- введение базального инсулина 1-2 раза в сутки в сочетании с болюсным инсулином перед каждым приемом пищи.
2. Непрерывная постоянная инфузия инсулина при помощи инсулиновой помпы (синоним: помповая инсулинотерапия):
- введение ультракороткого аналога инсулина или человеческого короткого инсулина (редко) в непрерывном режиме;
- в некоторых помпах есть возможность непрерывного мониторирования уровня глюкозы в крови (при дополнительной установке сенсора).
Расчет дозы инсулина при режиме многократных инъекций
Суммарную суточную дозу инсулина вам необходимо рассчитать вместе с вашим врачом, поскольку она зависит от целого ряда факторов, и прежде всего от веса и длительности заболевания.
Доза базального инсулина
- составляет 30-50% от суммарной суточной дозы;
- вводится 1 или 2 раза в сутки в зависимости от профиля действия инсулина в одно и то же время;
- адекватность дозы оценивается по достижению целевого уровня глюкозы в крови натощак и перед основными приемами пищи;
- один раз в 1-2 недели целесообразно измерение уровня глюкозы в 2-4 часа ночи для исключения гипогликемии;
- адекватность дозы оценивается по достижению целевого уровня глюкозы в крови натощак (для дозы инсулина, вводимого перед сном) и перед основными приемами пищи (для дозы инсулина, вводимого перед завтраком);
- при длительной физической нагрузке может потребоваться снижение дозы.
Коррекция дозы базального инсулина
Инсулин длительного действия — независимо от времени введения коррекция проводится по срединному показателю уровня глюкозы натощак за 3 предыдущих дня. Коррекция проводится не реже 1 раза в неделю:
- eсли была гипогликемия, то доза уменьшается на 2 Ед;
- если среднее значение глюкозы натощак в целевом диапазоне, то увеличения дозы не требуется;
- если среднее значение глюкозы натощак выше целевого, то необходимо увеличить дозы на 2 Ед. Например, значения глюкозы в крови натощак 8,4 и 7,2 ммоль/л. Цель лечения — глюкоза натощак 4,0 — 6,9 ммоль/л. Среднее значение — 7,2 ммоль/л — выше целевого, следовательно, необходимо увеличить дозу на 2 Ед.
НПХ-инсулин — алгоритм титрации базальных инсулинов одинаков
- алгоритм титрации для дозы, вводимой перед сном, аналогичен алгоритму титрации для инсулинов длительного действия;
- алгоритм титрации для дозы, вводимой перед завтраком, аналогичен алгоритму титрации для инсулинов длительного действия, однако проводится по срединному значению глюкозы в крови пред ужином.
Доза прандиального инсулина
Доза прандиального инсулина составляет не менее 50% от суммарной суточной дозы и вводится перед каждым приемом пищи, содержащим углеводы.
Доза зависит от:
- количества углеводов (ХЕ), которое вы планируете съесть;
- планируемой физической активности после введения инсулина (может потребоваться уменьшение дозы);
- адекватность дозы оценивается по достижению целевого уровня глюкозы в крови через 2 часа после еды;
- индивидуальной потребности в инсулине на 1 ХЕ (в утренние часы на 1 ХЕ обычно требуется больше инсулина, чем днем и вечером). Расчет индивидуальной потребности в инсулине на 1 ХЕ осуществляется по «Правилу 500»: 500 / суммарная суточная доза = 1 Ед прандиального инсулина необходима для усвоения Х г углеводов. Пример: суммарная суточная доза = 60 Ед. 500 / 60 = 1 Ед прандиального инсулина необходима для усвоения 8,33 г углеводов, значит, для усвоения 1 ХЕ (12 г) необходимо 1,5 Ед прандиального инсулина. Если содержание углеводов в пище 24 г (2 ХЕ), надо ввести 3 Ед прандиального инсулина.
Доза коррекционного инсулина
Доза коррекционного инсулина (инсулин короткого или аналог инсулина ультракороткого действия) вводится для коррекции повышенного уровня глюкозы в крови (утром, перед очередным приемом пищи или после нее, в ночное время), а также необходима при наличии сопутствующего воспалительного заболевания или инфекции.
Способы расчета корректировочной дозы инсулина
Способов расчета корректировочной дозы несколько, надо пользоваться наиболее удобным и понятным для вас.
СПОСОБ 1
Корректировочная доза рассчитывается на основании суммарной суточной дозы инсулина (базального и прандиального инсулинов):
- при уровне гликемии до 9 ммоль/л дополнительное введение инсулина («подколка») не требуется;
- при уровне гликемии 10-14 ммоль/л корректировочная доза («подколка») составляет 5% от суммарной суточной дозы инсулина. При уровне гликемии выше 13 ммоль/л необходим контроль ацетона в моче;
- при уровне гликемии 15-18 ммоль/л корректировочная доза («подколка») составляет 10% от суммарной суточной дозы инсулина. При уровне гликемии выше 13 ммоль/л необходим контроль ацетона в моче;
- при уровне гликемии более 19 ммоль/л корректировочная доза («подколка») составляет 15% от суммарной суточной дозы инсулина. При уровне гликемии выше 13 ммоль/л необходим контроль ацетона в моче.
СПОСОБ 2
Расчет корректировочной дозы учитывает суммарную суточную дозу и коэффициент чувствительности к инсулину или корректировочный коэффициент (индивидуальный показатель).
Коэффициент чувствительности показывает, на сколько ммоль/л одна единица инсулина снижает уровень глюкозы в крови. При расчете используются следующие формулы:
- «правило 83» для инсулина короткого действия:
коэффициент чувствительности (ммоль/л) = 83 / на суммарную суточную дозу инсулина - «правило 100» для аналога инсулина ультракороткого действия:
коэффициент чувствительности (ммоль/л) = 100 / на суммарную суточную дозу инсулина
Пример расчета корректировочной дозы инсулина
Суммарная суточная доза инсулина — 50 Ед. Вы получаете аналог инсулина ультракороткого действия — значит, коэффициент чувствительности равен 100 разделить на 50 = 2 ммоль/л. Предположим, уровень гликемии составляет 12 ммоль/л, целевой уровень — 7 ммоль/л, таким образом, необходимо снизить уровень гликемии на 5 ммоль/л. Для этого вам необходимо ввести 5 ммоль/л разделить на 2 ммоль/л = 2,5 Ед (округляем до 3 Ед, если только ваша шприц-ручка не с шагом дозы 0,5 Ед) ультракороткого инсулина.
После введения корректировочной дозы инсулина короткого действия необходимо выждать 3-4 часа и 2-3 часа — после введения ультракороткого аналога. Только после этого вновь измерить уровень глюкозы в крови и вновь при необходимости ввести корректировочную дозу.
При наличии ацетона корректировочная доза будет больше из-за снижения чувствительности к инсулину. При наличии симптомов кетоацидоза вызовите бригаду скорой медицинской помощи.
1. Если гипергликемия в течение дня, и вы собираетесь принимать пищу, то дозу корректировочного инсулина необходимо прибавить к рассчитанной дозе прандиального инсулина
Желательно, чтобы доза не превышала 20 ЕД, лучше уменьшить количество углеводов и доесть позже, при нормализации гликемии. Дозу инсулина короткого действия, превышающую 10 Ед, лучше поделить и вводить в 2 места.
Если вы планируете прием пищи, а уровень гликемии перед едой высокий, то необходимо увеличить интервал между инъекцией и едой до 40-45 минут для инсулина короткого действия и до 10-15 минут для ультракороткого аналога. Если гликемии выше 15 ммоль/л, то от еды лучше воздержаться, введя только корректировочный инсулин и отложив еду до нормализации уровня глюкозы в крови.
Виды препаратов инсулина
В данной статье мы не будем вдаваться в историю, и рассказывать о свином и говяжьем инсулине или об эволюции в способах производства инсулина. Остановимся только на видах инсулина, которые мы используем сейчас.
Существует много форм инсулина, используемого для лечения сахарного диабета. Они классифицируются по скорости начала и продолжительности действия.
Выделяют:

Инсулины короткого действия (Инсуман Рапид, Хумулин Регуляр, Актрапид, Генсулин Р и др.) (Рис.1)
Начинают действовать через 30 минут, следовательно, инъекцию инсулина нужно делать за 30 минут до еды, продолжительность действия – до 6-7 часов. Также данные препараты инсулина по определенным показаниям используются для внутривенного введения в условиях стационара (в этом случае действуют с момента введения).
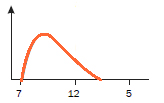
Рис.1 Профиль действия коротких инсулинов

Аналоги инсулина ультрокороткого действия (Лизпро (Хумалог), Аспарт (Новорапид), Глулизин (Апидра)) (Рис.2)
Начинают действовать через 15-20 минут после подкожной инъекции, поэтому рекомендуется делать инъекцию инсулина за 15 минут до еды. Пик действия инсулина через 2 часа, продолжительность действия до 4 часов. Данные инсулины используются для помповой инсулинотерапии. Эти инсулины имеют преимущества перед инсулинами короткого действия. Так как – чем короче продолжительность действия инсулина, тем легче им управлять. То есть, к моменту следующего введения ультракороткого инсулина (перед приемом пищи) обычно проходит более четырех часов и, следовательно, в организме нет действующего инсулина с прошлой инъекции.
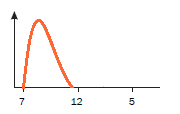
Рис.2 Профиль действия ультракоротких инсулинов

Инсулины средней продолжительности действия (промежуточной) (Инсуман Базал, Хумулин НПХ, Протафан и др.) (Рис.3)
Начало действия примерно через 1,5–2 ч, продолжительность 8–12 ч. Используются в качестве базального инсулина, как правило, необходимо делать 2 инъекции в день. Как вы можете видеть на Рис. 3, имеют довольно выраженный пик действия, через несколько часов после введения, что может привести к развитию гипогликемии.
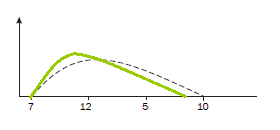
Рис.3 Профиль действия инсулинов средней продолжительности

Аналоги инсулина длительного действия (Гларгин (Лантус), Детемир (Левемир), Деглудек (Тресиба)) (Рис.4)
Используются в качестве базального инсулина. Имеют преимущества, так как являются беспиковыми. Гларгин (Лантус) начинает действовать примерно через 1 час, продолжительность действия до 24 часов. Рекомендовано вводить 1 раз в сутки. Детемир (Левемир) также начинает действовать примерно через 1 час, средняя продолжительность действия 16 часов. Вводится 2 раза в день, в редких случаях 1 раз в день. И последний инсулин из этой группы, недавно вышедший на рынок, Деглудек (Тресиба) с продолжительностью действия до 40 часов.


