Мегауретер
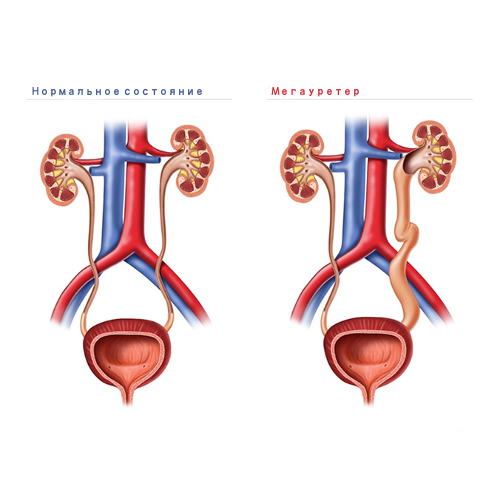
Мегауретер — врожденное заболевание, которое характеризуется значительным расширением мочеточника и, как следствие, нарушением его опорожне.
Заболевание мегауретером — врожденное, которое характеризуется значительным расширением мочеточника и, как следствие, нарушением его опорожнения. Мочеточники представляют собой два трубчатых органа между мочевым пузырем и почечными лоханками. Основная функция мочеточников — транспортировка мочи из почек в мочевой пузырь. Увеличение диаметра мочеточников происходит либо за счет сужение его просвета или за счет динамических нарушений, а так же их длины, приводит к тому, что отток мочи затрудняется.
Патогенез
Развитие заболевания при мегауретере – это всегда следствие влияния на организм каких-либо неблагоприятных факторов. Из-за того, что диаметр мочеточника становится больше, чем норма, нарушается отток мочи. Так же канал может становиться более длинным, формировать перегибы, из-за которых процесс мочеиспускания становится прерывистым.
В норме, если пациент не страдает мегауретером, диаметр мочевыводящего протока не превышает 3-5 мм, но при заболевании он может увеличиваться до 10 мм. Патология может сопровождаться расширение чашек и лоханки, атрофическими изменениями в почке и др.
Формирование патологии может быть обусловлено несколькими факторами. Основная причина — внутриутробное нарушение развития мочеточника у плода. Это может быть врожденное сужение устья мочеточника, наличие клапана в мочеточнике или врожденный стеноз. Как правило, заболевание диагностируется еще на этапе УЗИ-диагностики малыша в утробе матери. Причиной может стать так же пузырно-мочеточниковый рефлюкс — врожденная патология развития мочевыводящих путей, при которой идет обратный ток мочи в мочеточники.

Существует много причин для развития одностороннего или двустороннего заболевания. У малышей патология чаще носит первичный характер и может быть следствием:
- перекрытия просвета канала в мочеточнике между почкой и мочевым пузырем;
- врожденных патологий мышц или расширений протока;
- поликистозного изменения основных органов, обеспечивающих фильтрацию мочи;
- изменения в толщине стенок протока вследствие гипертрофии;
- патологических врожденных изменений в кровеносных сосудах;
- неправильного формирования мочеиспускательных каналов в период эмбрионального развития.
Развитию вторичного мегауретера способствуют неправильная работа мочевого пузыря, цистит хронического типа, расстройства нейрогенного типа и множество других заболеваний и отклонений от нормы.
Классификация недуга в детском возрасте
Изначально классификация поражения мочеточника опирается на причину развития патологии. Выделяют:
- Обструктивный вариант, когда просвет канала сужается в области входа в мочевой пузырь;
- Рефлексирующий вариант, сопровождающийся обратным током мочи, что и приводит к расширению мочеточника;
- Нерефлексирующий вариант, когда обратного заброса мочи в почки нет, но сужение все равно присутствует;
- Обструктивно-рефлексирующий вариант, когда присутствует не только сужение, но и обратный ток мочи, что в итоге вместе дает мегауретер;
- Пузырно-зависимый вариант, характеризующийся первоначально неправильной работой мочевого пузыря.
Также мегауретер может быть двусторонним и односторонним. В первом случае протоки поражаются с обеих сторон. Во втором случае страдает, соответственно, одна сторона.
По степени тяжести болезнь делится на легкую, среднюю и тяжелую.
Симптомы патологии в детском возрасте
У новорожденных или в раннем детском возрасте заболевание легко заподозрить при полноценном тщательном обследовании. Однако если ребенка не обследовать, начальную стадию при мегауретере легко пропустить. Вторая и третья стадии проявляют себя более явно.
В первую очередь при мегауретере обращает на себя внимание двухфазное мочеиспускание. Малыш первый раз опорожняет мочевой пузырь, а затем с небольшим промежутком времени повторно отправляется в туалет. Дело в том, что из пораженного мочеточника моча попадает в пузырь, вызывая новый позыв. Моча новорожденного может в этом случае иметь резкий, очень неприятный запах, мутноватый цвет. Обращает на себя внимание и то, что вторая порция больше первой в объеме.
Дополнительными симптомами могут быть:
- астения (слабость, капризность, вялость);
- поражение мочеточника и почки инфекционными агентами;
- отставание в физическом и психологическом развитии в том случае, если мегауретер существует с рождения.
Дополнительно при расширении мочеточников могут быть жалобы на боли в пояснице или при мочеиспускании, головные боли, скачки артериального давления, тошноту, рвоту и др.
У детей с отсутствием патологии мочевого пузыря мегауретер может протекать в скрытой форме и долгое время не проявлять себя клинически. Ярко выраженные признаки появляются на фоне обострения пиелонефрита и/или почечной недостаточности: ребенок жалуется на боли в животе и пояснице, недержание мочи, гнойное мочеиспускание, температура тела длительное время колеблется в пределах 38 — 39 °C, начинаются рвотные позывы, не связанные с приемом пищи.
В случае двустороннего поражения мочеточника у детей, болезнь проявляет себя достаточно быстро следующей симптоматикой: постоянная общая слабость, бледность и сухость кожи, снижение аппетита, но при этом сильная жажда, увеличение образования мочи, недержание мочи. Данные симптомы свидетельствуют о серьезной интоксикации организма и резком развитии почечной недостаточности.
Диагностика заболевания
Мегауретер диагностируется в большинстве случаев во время второго акушерского скрининга. У детей в утробе матери заболевание уже выражено, и скрининг позволяет врачам спланировать свои действия, чтобы оказать малышу помощь сразу после рождения.
В старшем возрасте для постановки диагноза используют:
- внутривенную урографию, позволяющую отследить ток мочи;
- экстреторную рентгенографию, также позволяющую понять, где нарушена работа мочеточника;
- цистоскопию, чтобы оценить состояние мочевого пузыря;
- КТ или МРТ-диагностику.
Мегауретер на УЗИ
Основная роль в диагностике у детей сегодня принадлежит УЗИ-исследованию. Благодаря ему удается оценить состояние пораженной почки или почек, мочевого пузыря, понять, как происходит отток мочи и насколько сильно выражено расширение мочеточника.
Осложнения
При мегауретере возникает весомый риск осложнений в том случае, если своевременно не начать лечение болезни. Среди опасных осложнений:
- развитие почечной недостаточности, которая со временем может привести к необходимости диализа или пересадки основного фильтрующего мочу органа;
- развитие пиелонефрита – хронического воспалительного процесса, поражающего почечную ткань;
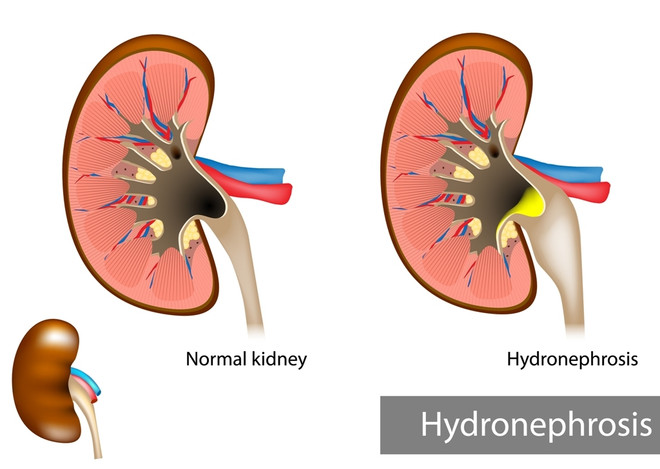
- развитие гидронефроза – постепенное увеличение размера почек, из-за чего снижается, а затем и вовсе сходит на «нет» их функциональность;
- хроническая интоксикация организма, связанная с тем, что моча не выводится своевременно, становится отличным субстратом для размножения различных патогенных бактерий.
При мегауретере в детском возрасте важна своевременная и полноценная медицинская помощь, чтобы избежать опасных осложнений.
Малоинвазивные методы лечения
Сегодня при патологическом расширении мочеточников в детском возрасте врачи отдают предпочтение малоинвазивным формам лечения. У них множество преимуществ: быстрое восстановление, небольшая кровопотеря, более легкая переносимость в сравнении со стандартными полостными вмешательствами.
Среди малоинвазивных методов применяют:
В ходе оперативного вмешательства в просвет пораженного мочеточника устанавливают специальный стент, искусственно увеличивающий диаметр. Стент не позволяет скапливаться моче в области патологического сужения.
- Баллонная дитиляция
В просвет пораженного мочеточника вводится катетер с небольшим баллончиком на конце. В баллончик нагнетается воздух, благодаря чему просвет расширяется, и моча выводится из места сужения.
- Эндоскопические вмешательства
В зависимости от степени поражения почки или мочевыводящего канала могут сильно варьироваться. Схожесть одна: для попадания в зону вмешательства используются не стандартные разрезы, а эндоскоп, позволяющий получить доступ через несколько небольших проколов, которые будут заживать быстрее классических ран.
К сожалению, не всегда у врачей есть возможность расширения мочеточников малоинвазивными методами. Если их использование при мегауретере невозможно, применяют классические хирургические вмешательства.
В чем опасность при мегауретере
Основная опасность при мегауретере в детском возрасте таится в том, что из-за расширения мочевыводящего канала страдает вся мочевыделительная система в целом. Даже незначительное сужение, если оно существует в течение длительного времени, способно сделать ребенка инвалидом из-за того, что потеряет функциональность либо почка, либо мочевой пузырь, либо все органы сразу.
Данное заболевание опасно тем, что влечет за собой нарушение почечной функции, а в случае, если расширены оба мочеточника, велика вероятность развития почечной недостаточности. При мегауретере мочевыводящего канала перестает полноценно выполнять свою основную функцию — перенос мочи в мочевой пузырь. Как следствие, микробная флора, проникает в мочевые пути, но не выводится должным образом, что приводит к хроническому пиелонефриту (воспаление почек). Мегауретер так же может стать причиной нарушения почечного кровоснабжения, так как вследствие застоя мочи давление почечной лоханке повышается. Все это в конечном итоге способно привести к такому серьезному заболеванию, как нефросклероз, когда почки теряют свои функции.
Нельзя забывать и об интоксикационном синдроме, который всегда сопровождает застой мочи. Из-за него ребенок становится вялым, апатичным, неактивным. Если патология существует с рождения, и родители не предпринимают меры для того, чтобы ее скорректировать, возможно выраженное отставание малыша в развитии как физическом, так и психическом. Объясняется это задержкой вредных веществ в организме и их негативным влиянием, в том числе и на головной мозг.
Cимптомы мегауретера

Мегауретер (мегадолихоуретер, гидроуретер, уретерогидронефроз) —
значительное расширение мочеточника и коллекторной системы почки, вызванное
механической обструкцией пузырно-мочеточникового сегмента,
пузырно-мочеточниковым рефлюксом или недоразвитием стенок мочеточника.
Что такое мочеточник?
Мочеточники – парные трубчатые структуры в организме, которые соединяют и переносят мочу из почек в мочевой пузырь. В нормальном состоянии ширина мочеточника у ребенка от трех до пяти миллиметров (мм).
Что такое мегауретер?
Мегауретер представляет собой мочеточник, ширина которого больше, чем 10 мм. в диаметре, поэтому и используется термин “мегауретер” (“большой мочеточник»).
Какие бывают виды мегауретера?
В зависимости от причины развития различают нерефлюксирующий, рефлюксирующий и пузырнозависимый мегауретер.

Нерефлюксирующий мегауретер развивается на фоне патологии мочеточника в дистальном (нижнем) отделе (диспластические изменения в мышечном слое, стеноз во внутрипузырном сегменте мочеточника и др.). Нарушение опорожнения мочеточника приводит к его значительному расширению и извитости, дилатации коллекторной системы почки, быстрому возникновению пиелонефрита.
Рефлюксируюший мегауретер возникает вследствие ПМР (пузырно-мочеточникового рефлюкса) грубого недоразвития пузырно-мочеточникового сегмента и полной несостоятельности антирефлюксного механизма.
Рефлюксирующий мегауретер протекает не столь тяжело, однако рефлюкс, являясь динамической обструкцией, с течением времени вызывает развитие рефлюкс-нефропатии, замедление роста почки, склеротические изменения почечной паренхимы. Присоединяющийся пиелонефрит ускоряет процесс рубцевания почки.
При двустороннем поражении довольно быстро появляются симптомы ХПН.
– Пузырнозависимая форма мегауретера
Пузырнозависимая форма мегауретера связана с нейрогенной дисфункцией мочевого пузыря и инфравезикальной обструкцией. В фазе наполнения мочевого пузыря мочеточники, особенно в дистальной части, значительно расширяются, а после мочеиспускания их диаметр уменьшается. Однако при выраженных нейрогенных нарушениях детрузора и инфравезикальной обструкции, сопровождающихся большим количеством остаточной мочи после опорожнения пузыря, эктазия мочеточников сохраняется.
Какие симптомы мегауретера?
В прошлом, большинство магауретеров были диагностированы во время обследования ребенка с инфекцией мочевыводящих путей . Но сегодня, в связи с широким использованием пренатального УЗИ плода , все больше случаев магауретера выявляется в пренатальный периоде и выглядят до рождения как гидронефроз или дилатации мочевых путей у плода. Т.к. мегауретер может вызвать тяжелые инфекции или обструкцию, которая приводит к повреждению почек, это вопрос здоровья является потенциально серьезным.
Расширение мочевыводящих путей может означать блокирование или обструкцию, но это не всегда так. В некоторых ситуациях, расширение мочеточников не может повлиять на почки вообще. Кроме того, многие пациенты с пренатальной
диагностикой мегауретера, могут не испытывать никаких симптомов, связанных с этим расширением мочеточника.
Как поставить диагноз мегауретер?
Если ваш ребенок часто переносит инфекции мочевыводящих путей , или другие симптомы, которые могут сигнализировать об этом состоянии, проконсультируйтесь с вашим .
Дальнейшие исследования является оправданными. Совместно с урологом или нефрологом Вам необходимо провести ряд тестов, чтобы исключить пороки развития и нарушения функции мочевыводящих путей. Они включают в себя:
– цистография (обычная, микционная). делается, чтобы определить наличие ПМР. Небольшой катетер вставляется через мочеиспускательный канал в мочевой пузырь и контрастное вещество вводят в мочевой пузырь, выполняют два рентгеновских снимка. Подробнее http://pedurology.ru/roditeliam-diagnostika-tsistografiya-u-detey
– изотопное исследование (нефросцинтиграфия). Используется для оценки возможного препятствия, этот тест выполняется
путем введения радиоактивного вещества в вену, которое затем переносится в
почки. Хотя исследование дает данные о возможной блокировке, оно также дает врачам информацию о функции органа. Подробнее http://pedurology.ru/roditeliam-diagnostika-nefroctsintigrafia-radiotopnoye-issledovaniye
– внутривенного урография. Выполняется путем введения контрастного в-ва в вену и серии рентгеновских снимков брюшной полости.
Мегауретер
Мегауретер – врожденное, реже приобретенное патологическое расширение и удлинение мочеточника, приводящее к нарушению мочевыделительной функции. Мегауретер может проявляться двухфазным мочеиспусканием, лихорадкой, тупыми болями в животе и пояснице, гематурией, стойкой пиурией, общей слабостью, сильной жаждой, полиурией, сухостью и бледностью кожи, анемией. Диагноз мегауретера основан на данных УЗИ органов мочеполовой системы, экскреторной урографии, цистографии, динамической нефросцинтиграфии, цистоскопии, КТ почек и лабораторных исследований. При мегауретере выполняют реконструктивно-пластические операции: реимплантацию мочеточника, резекцию и ушивание мочеточника, кишечную пластику, антирефлюсную коррекцию, по показаниям – нефроуретерэктомию.
Общие сведения
Мегауретер – значительное увеличение диаметра мочеточника, вызывающее затруднение оттока мочи. Мегауретер сопровождается увеличением длины и перегибами мочеточника обычно на всем его протяжении. В норме диаметр мочеточника у детей составляет от 3 до 5 мм; при мегауретере выявляется резко расширенный извитой мочеточник диаметром до 10 и более мм. Мегауретер часто сочетается с другой патологией мочевой системы (агенезией или поликистозом коллатеральной почки, удвоением почки, кистами почек, гидронефрозом, уретероцеле, пузырно-мочеточниковым рефлюксом в противоположную почку). Распространенность мегауретера, как аномалии развития, в детской урологии составляет 0,7 %; из них 10-20% случаев приходится на двустороннее поражение. Частота встречаемости мегауретера у мальчиков в 2-4 раза выше, чем у девочек.

Классификация мегауретера
По происхождению различают мегауретер врожденный и приобретенный, первичный и вторичный (на фоне имеющейся патологии). По этиологии определяют три вида мегауретера:
- обструктивный (нерефлюксирующий) – развивается при наличии аномалии (дисплазии, стеноза, клапана) его дистального отдела;
- рефлюксирующий – возникает при несостоятельности замыкательного уретеро-везикального аппарата (сочетается с ПМР);
- пузырно-зависимый, связанный с нейрогенной дисфункцией мочевого пузыря и инфравезикальной обструкцией.
По уровню нарушения функции почек классифицируют мегауретер I степени – со снижением экскреторной функции почки 60%.
Причины мегауретера
Первичный мегауретер обусловлен врожденной аномалией мочеточника или уретеро-везикального соустья в эмбриональном периоде, врожденным стенозом, клапаном или дивертикулом мочеточника, кистозным расширением дистального отдела (уретероцеле). Причиной первичного мегауретера может быть нейромышечная дисплазия, характеризующаяся сочетанием врожденного сужения (до 0,5-0,6 мм) на уровне юкставезикального и интрамурального отделов мочеточника и недоразвитием его нервно-мышечного аппарата. Наличие стриктуры с выраженным фиброзом и утолщением стенки дистального сегмента мочеточника ухудшает отток мочи из верхних отделов мочевых путей. Гипоплазия мышечного слоя мочеточника и недостаток парасимпатических нервных волокон в его мышечной стенке приводят к снижению тонуса и ослаблению перистальтики мочеточника, что способствует нарастанию дилатации всех цистоидов и полостной системы почки. Причиной рефлюксирующего мегауретера является грубое недоразвитие пузырно-мочеточникового сегмента с полной несостоятельностью антирефлюксного механизма.
Вторичный мегауретер развивается вследствие патологии мочевого пузыря и уретры (нейрогенной дисфункции мочевого пузыря, хронического цистита, клапанов задней уретры и др.). Пузырнозависимая форма мегауретера с эктазией мочеточников возникает при нейрогенных нарушениях детрузора и инфравезикальной обструкции.
Симптомы мегауретера
Клиническая картина мегауретера может быть разнообразной. Нередко (при отсутствии патологии мочевого пузыря и уретры) мегауретер может протекать в скрытой форме с удовлетворительным состоянием и достаточной активностью ребенка. У детей мегауретер может проявляться двухфазным мочеиспусканием – после первого опорожнения мочевой пузырь быстро заполняется мочой из расширенных мочеточников и формируется позыв к повторному мочеиспусканию. Вторая порция мочи часто имеет мутный осадок и зловонный запах и превышает по объему первую, ввиду ее большого скопления в патологически измененных верхних отделах мочевыводящих путей. Может наблюдаться задержка физического развития, астенический синдром, сочетание с аномалиями скелета и других органов. Дети с мегауретером более восприимчивы к инфекции и часто болеют.
Специфические симптомы мегауретера отсутствуют, поэтому заболевание манифестирует на ІІ -ІІІ стадии после развития осложнений (присоединения хронического пиелонефрита, уретерогидронефроза, ХПН). Клиническая картина обструктивного мегауретера складывается преимущественно из проявлений хронического пиелонефрита, и характеризуется субфебрильной лихорадкой, тупыми болями в животе и поясничной области, рвотой, не связанной с приемом пищи, гематурией, стойкой пиурией, недержанием мочи, симптомами мочекаменной болезни.
При двустороннем поражении у детей с самого раннего возраста наблюдается тяжелое клиническое течение мегауретера, связанное с быстрым развитием ХПН и интоксикации: снижается аппетит, появляется общая слабость, быстрая утомляемость, сухость и бледность кожи, анемия, сильная жажда, диспепсические явления, полиурия, возможно парадоксальное недержание мочи вследствие скопления ее большого объема в мочевыводящих путях.
Течение рефлюксирующего мегауретера не столь тяжелое, но приводит к постепенному развитию рефлюкс-нефропатии, замедлению роста и склерозированию почки, присоединению пиелонефрита. Пузырно-зависимая форма мегауретера сопровождается большим количеством остаточной мочи после опорожнения мочевого пузыря.
Мегауретер нередко является причиной грубых необратимых морфологических изменений в почке с постепенным снижением ее функции, а при двустороннем процессе – развития хронической почечной недостаточности. Стаз мочи в мочеточнике при мегауретере осложняется присоединением инфекции с развитием хронического пиелонефрита, периуретерита (в тяжелых случаях – сепсиса), постепенным расширением почечных лоханок (гидронефрозом), повышением давления в полостной системе почки и нарушением почечной гемодинамики, формированием артериальной гипертензии.
Длительное течение воспалительного процесса и нарушения кровотока в почках приводит к рубцеванию почечной паренхимы с развитием первичного или вторичного нефросклероза.
Диагностика мегауретера
Мегауретер в большинстве случаев обнаруживается в пренатальном периоде с помощью акушерского УЗИ плода. При подозрении на мегауретер после рождения (в возрасте старше 21 дня) ребенку проводится комплексное урологическое обследование для установления причины развития и определения стадии мегауретера.
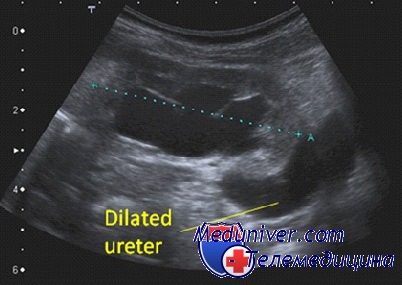
УЗИ почек на фоне наполненного мочевого пузыря при мегауретере позволяет выявить пиелоэктазию, истончение паренхимы органа, расширенный мочеточник в верхних и нижних отделах (выраженный уретерогидронефроз), при наличии обструкции – сохранение эктазии мочеточника после мочеиспускания. УЗДГ сосудов почки в подавляющем большинстве случаев показывает снижение почечного кровотока.
Цистография (обычная и микционная) применяется для исключения наличия ПМР, нефросцинтиграфия – для оценки степени нарушения кровотока, недостаточности функциональной способности почек при мегауретере. Экскреторная урография помогает выявить отставание выделительной функции одной из почек при мегауретере, расширение чашечно-лоханочной системы, замедленный пассаж контраста по мочеточнику в мочевой пузырь, наличие ахалазии и обструкции на уровне ПМС.
Урофлоуметрия дает возможность определить тип мочеиспускания (обструктивный и необструктивный), нейрогенную дисфункцию мочевого пузыря. Цистоскопия при мегауретере визуализирует сужение устья мочеточника.
Также выполняются лабораторные исследования (общий и биохимический анализ мочи, проба Зимницкого, Нечипоренко), КТ почек.
Лечение мегауретера
Целью лечения мегауретера является уменьшение диаметра и длины мочеточника и восстановление пассажа мочи по нему в мочевой пузырь; устранение ПМР и осложнений, возникших на фоне заболевания. Лечение мегауретера предполагает оперативное вмешательство (исключение – пузырно-зависимая форма); возможно применение различных малоинвазивных методик, консервативной терапии.
Тактика лечения зависит от характера течения и тяжести мегауретера, возраста и общего состояния ребенка, наличия пиелонефрита, степени нарушения почечной функции. В детской практике в большинстве случаев мегауретера (около 70%) имеется тенденция к уменьшению проявлений или самостоятельному разрешению в течение первых 2-х лет жизни ребенка вследствие матурации (дозревания) и улучшения функции мочеточников и почек.
Оперативное лечение проводится при тяжелых формах мегауретера, негативно влияющих на функцию почки. Хирургическое вмешательство при мегауретере может включать реимплантацию мочеточника, формирование уретероцистоанастомоза (в т.ч., операцию Боари) и антирефлюсную коррекцию. В крайне тяжелых случаях мегауретера подготовительным этапом служит имплантация мочеточника в кожу (уретеростома) для возможного восстановления функции почки; а также реконструкция мочеточника, включающая его поперечную и продольную косую резекцию, а затем ушивание по боковой стенке до подходящего диаметра или кишечную пластику. При необратимых деструктивных изменениях почки, значительном снижении ее функции и наличии другой здоровой почки выполняется нефроуретерэктомия.
Малоинвазивные методы (эндоскопическое рассечение, бужирование, баллонная дилатация мочеточника, установка мочеточникового стента при обструктивном мегауретере) применяются у ослабленных больных; при серьезных сопутствующих заболеваниях и других противопоказаниях к оперативному вмешательству.
Прогноз мегауретера
При умеренных изменениях мочеточника, не влияющих на почечную функцию, особенно в первые 2 года жизни ребенка, мегауретер может разрешиться самостоятельно. В отсутствии лечения мегауретер может осложниться развитием ХПН. Послеоперационный прогноз при мегауретере зависит от степени сохранности функции почки.
Дети, перенесшие оперативное лечение мегауретера, должны длительное время находиться на диспансерном наблюдении у детского уролога или детского нефролога.
Мегауретер у детей до года: что может современная хирургия
Мегауретер, мегалоуретер, мегадолихоуретер, уретерогидронефроз, гидроуретер – все это названия одной и той же врожденной патологии, при которой мочеточник патологически расширяется. Мегауретер у детей может протекать практически бессимптомно или сопровождаться быстрым развитием почечной недостаточности. Данный дефект зачастую становится причиной грубых и необратимых изменений в почке с дальнейшим ослаблением ее функции; при двустороннем поражении – хронической почечной недостаточности.
Виды и классификация
Мегауретер у детей до года бывает врожденным и приобретенным, первичным и вторичным, если развивается на фоне системного заболевания. Различают три типа данной аномалии:
- нерефлюксирующий (обструктивный);
- рефлюксирующий;
- пузырнозависимый.
Нерефлюксирующий мегауретер обусловлен патологией мочеточника в концевом (дистальном) отделе. Это может быть сужение внутрипузырного пространства или дисплазия мускульного слоя. Мочеточник расширяется вследствие нарушенного опорожнения, что приводит к воспалению почки – пиелонефриту.
Рефлюксирующий тип болезни возникает на фоне грубой гипоплазии пузырно-мочеточникового отдела и тотальной несостоятельности антирефлюксного механизма.
Пузырнозависимый мегауретер связан с нейрогенной дисфункцией мочевого пузыря и закупоркой мочевыводящих путей, что создает преграду для свободного оттока мочи на уровне шейки мочевого пузыря или уретры.
Симптомы
Мегауретер или мегалоуретер (МУ) диагностируется при диаметре мочеточника не менее 7 мм, начиная с 30 недели жизни плода, характеризуется аномальным расширением мочеточника, затрудняющим его опорожнение.
Застой мочи в мочеточнике увеличивает вероятность возникновения гидронефроза, приводящего к снижению функций почки и повреждению её, повышает склонность к пиелонефриту.
Если патологий мочевого пузыря или уретры нет, единственным признаком мегауретера может быть двухэтапное мочеиспускание. Сначала ребенок опорожняет мочевой пузырь, а спустя небольшой отрезок времени позыв повторяется. Зачастую именно этот симптом заставляет родителей показать ребенка врачу и получить клинические рекомендации.
У детей, имеющих расширенный мочеточник, может отмечаться астенический синдром, задержка физического развития, различные аномалии строения скелета и внутренних органов.
Прогрессирующий мегауретер проявляется подобно пиелонефриту и мочекаменной болезни: возникают тупые боли в животе и пояснице, энурез, повышается температура тела до 37 – 37.5°.
Лечение
Почти во всех случаях мегауретер не доставляет беспокойств и лечится консервативными методами. Если стойкого инфицирования мочевых путей не наблюдается, и почка работает нормально, назначаются такие препараты, как Элькар, Кудесан, Пикамилон и витамины группы В. Цель консервативной терапии – помочь детскому организму восстановить энергетические свойства тканей и купировать симптомы дисфункции мочевого пузыря.
Операция
Показаниями к хирургическому лечению являются:
- сниженная функция почки с аномальным мочеточником;
- повторяющиеся инфекции мочевыделительной системы, невзирая на профилактический прием антибиотиков;
- стойкий болевой синдром;
- наличие камней в мочеточнике;
- отсутствие положительной динамики либо прогрессирующее расширение мочеточника.
Оперативное вмешательство выполняется в тяжелых случаях, при выраженном негативном влиянии дефекта на работу почки. Среди современных методик можно отметить реимплантацию мочеточника, Боари-операцию.
По показаниям возможно проведение имплантации мочеточника в кожу (уретростома), позволяющей восстановить функцию почки, а также поперечной и продольной косой резекции мочеточника с последующим подшиванием по боковой поверхности до нужного диаметра.
При необходимости фрагмент мочеточника замещают трубкой, сформированной из стенки кишечника. Кишечная пластика рекомендована при большой протяженности расширенного участка.
Многочисленные отзывы родителей пациентов свидетельствуют о том, что наиболее часто выраженность симптоматики значительно снижается в первые 2 года жизни ребенка. Функция почек и мочевыводящей системы в целом постепенно улучшается, что позволяет избежать операции.
Видео


* Представленная информация не может быть использована для самостоятельной постановки диагноза, определения лечения и не заменяет обращение к врачу!
Оптимизм – магнит счастья. Будьте позитивной, и в вашей жизни станет больше хороших вещей и приятных людей
Мегауретер
В нашем отделении ежегодно получают лечение более 50 детей с мегауретером.
Мегауретер – это врождённое расширение мочеточника.
Часто диагноз устанавливается антенатально, при выполнении ультразвукового исследования.
Считается, что нормальный мочеточник к моменту рождения не должен превышать диаметра 5мм. При диаметре мочеточника более 10мм диагноз «Мегауретер» правомочен практически всегда. При промежуточном значении размера мочеточника для правильной постановки диагноза необходима оценка таких факторов как: наличие инфекции мочевыводящих путей, наличие поражения почечной ткани, наличие перегибов и коленообразных изгибов мочеточника.
Для всех форм мегауретера характерен один патогенетический фактор: врождённое нарушение структуры стенки мочеточника, вследствие патологических влияний (стеноз, рефлюкс, локальный генетический сбой) в процессе эмбриогенеза (внутриутробного развития). Нарушение структуры стенки мочеточника результирует нарушением его функции, и вместе с одним из вариантов обструкции (стеноз или рефлюкс), или даже без него приводит к ухудшению функции почки.
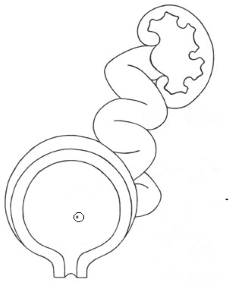
Классически мегауретер это – расширенный мочеточник, с множественными коленообразными изгибами, с нарушенной перистальтикой, увеличением коллекторной системы почки и истончением её паренхимы.
Часто мегауретеру сопутствует инфекция мочевыводящих путей, в виде стойкой лейкоцитурии или эпизодов пиелонефрита.
Обследование пациентов с мегауретером включает в себя:
- Ультразвуковую допплерографию почек (позволяет определить диаметр мочеточника на различных уровнях, активность перистальтики, состояние коллекторной системы и почечной паренхимы)
- Экскреторную (внутривенную) урографию (выявляет особенности анатомического строения верхних мочевых путей, эффективность перистальтики, степень эвакуаторных возможностей мочеточника и коллекторной системы почки, отражает функцию почки )
- Микционную уретроцистографию (позволяет выявить наличие заброса мочи из мочевого пузыря в мочеточник, оценить контур и, приблизительно, объём мочевого пузыря)
- Сбор ритма мочеиспусканий (с целью выявления нарушений функции мочевого пузыря).
В качестве дополнительных методов обследования могут быть использованы:
- Ультразвуковое исследование почек и мочеточников с диуретической нагрузкой ( с целью дифференцировки функциональной или органической обструкции). УЗИ на постоянном уретральном катетере – с целью исключение функциональной (пузырнозависимой) формы мегауретера.
- Разиоизотопное исследование почек (с целью объективной оценки функции почек)
- Компьютерная томография почек с внутривенным контрастированием ( с целью уточнения анатомического строения верхних мочевых путей, выявления удвоения, оценки анатомии почечных сосудов).
- Функциональные исследования мочевого пузыря.
На основании результатов обследования верифицируют одну из форм мегауретера:
- Рефлюксирующий мегауретер – заброс мочи из мочевого пузыря в расширенный, коленообразно-извитой мочеточник
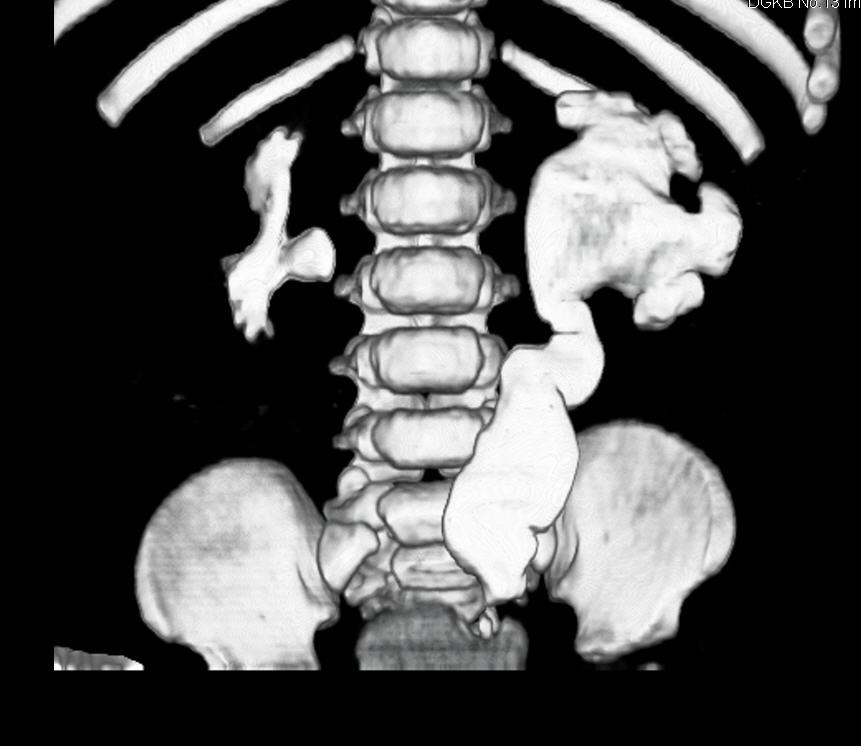
Левосторонний рефлюксирующий мегауретер на цистографии
- Стенозирующий (обструктивный) мегауретер – нарушение оттока мочи обусловлено сужением мочеточника в месте впадения в мочевой пузырь и выраженным расширением мочетчника с появлением изгибов.
Правосторонний мегауретер (стеноз мочеточника в месте впадения в мочевой пузырь) на внутривенной урографии.
- Нерефлюксирующий, нестенозирующий мегауретер – когда не выявляется стеноз или рефлюкс. Иногда носит функциональный характер и обусловлен нарушением функции мочевого пузыря (пузырно-зависимая форма мегауретера).
Лечение мегауретера.
Реконструктивные операции при мегауретере выполняются только при наличии функции почки, или при надежде на её восстановление. В случае, если патологическое состояние привело к потере функции почки – показано выполнение лапароскопической (или ретроперитонеоскопической) нефруретерэктомии.
В случае отсутствия стойкой инфекции мочевых путей и признаков прогрессирования нарушений структуры почки (а соответственно и её функции) и при функциональном мегауретере большинство специалистов предпочитают консервативную терапию. Консервативное лечение направлено на помощь организму ребёнка в восстановлении энергетических возможностей тканей, купировании симптомов дисфункции мочевого пузыря. используются препараты: элькар, кудесан, пикамилон, витамины группы В. Активно назначается физиотерапия. Лечение нарушений функции мочевого пузыря зависит от варианта нарушений, и рассмотрена в соответствующем разделе.
Стентирование мочеточника – метод лечения, получивший ограниченное распространение. Применяется совместно с консервативной терапией в случае необходимости активизации лечения при функциональном мегауретере.
Стентирование мочеточника.
Эндоскопическая коррекция инъекционным имплантом ретроградного тока мочи при рефлюксирующем мегауретере возможна при умеренном расширении мочеточника с сохранной перистальтикой. С методикой можно ознакомиться в разделе «Пузырно-мочеточниковый рефлюкс». Используется комплексно с консервативной и физиотерапией.
При верификации стенозирующего и рефлюксирующего мегауретера показано выполнение оперативного вмешательства – уретероцистонеоимплантации. Это самый эффективный способ лечения обструктивного мегауретера!
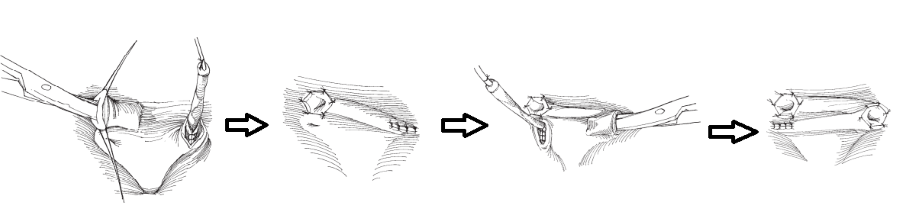
Чаще всего применяется операция Коэна (Cohen). Суть операции заключается во внутрипузырной мобилизации мочеточника, резекции (удалении) наиболее патологической дистальной его части и имплантации мочеточника в стенку мочевого пузыря с антирефлюксной защитой.
Операция Коэна (Cohen) по Хинман Ф.,”Оперативная урология”, 2001.
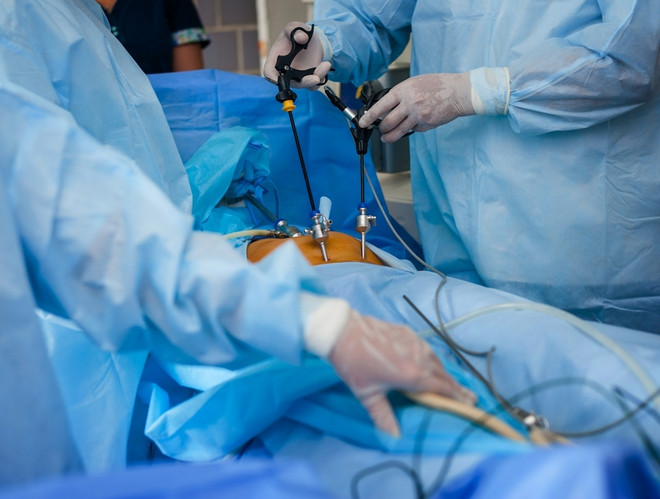
У маленьких детей (до 2 лет) операция выполняется открытым способом. У детей с объёмом мочевого пузыря более 100 мл – возможно выполнение аналогичной эндоскопической операции – эндовезикоскопической уретероцистонеоимплантации.
Эндовезикоскопическая уретероцистонеоимплантация по Коэну (Cohen).
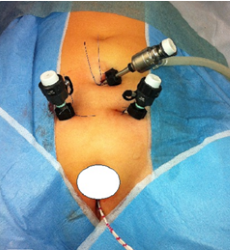
Операция выполняется без больших разрезов, через проколы передней брюшной стенки в проекции мочевого пузыря.
Мегауретер одного из сегментов удвоенной почки
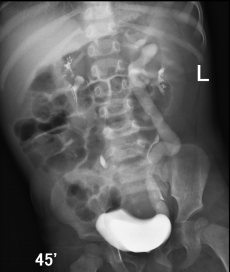 |
Мегауретер со стенозом в дистальном отделе мочеточника верхнего сегмента почки (слева). | 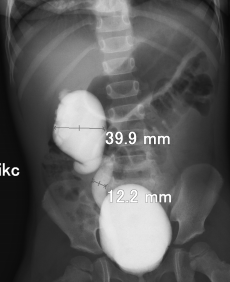 |
| Рефлюксирующий мегауретер нижнего сегмента почки (справа). |
При выборе оперативной методики у детей с мегауретером сегмента почки при её удвоении в нашей клинике предпочтение отдаётся изолированной реимплантации поражённого мочеточника в мочевой пузырь с антирефлюксной защитой. У детей старше 1,5 лет операцию возможно выполнить лапароскопически.
Лапароскопическая экстравезикальная уретероцистонеоимплантация мочеточника верхнего сегмента правой удвоенной почки у девочки 1 г 7 мес с мегауретером.
Прогноз во многом обусловлен степенью поражения почки и стенки мочеточника к моменту начала лечения или операции, активности инфекции мочевыводящих путей. Приемлемого восстановления (или сохранения) функции почки и мочеточника удаётся добиться в подавляющем большинстве случаев при комплексном подходе в своевременно начатом лечении и тщательном выполнении рекомендаций.
Отделение плановой хирургии и урологии-андрологии.
Морозовская детская городская клиническая больница, Москва, 2015г.

Морозовская детская клиническая больница Отделение плановой хирургии и урологии-андрологии
Морозовская Детская Городская Клиническая больница г. Москвы
г.Москва, 4-й Добрынинский пер., 1/9
Cимптомы мегауретера
Мегауретером сопровождается целый ряд патологических процессов, в том числе необструктивных.
Мегауретер обычно обнаруживают при УЗИ почек и мочевого пузыря по поводу гидронефроза, выявленного пренатально, ИМП, гематурии, боли в животе. Выявить пузырно-мочеточниковый рефлекс и другие причины вторичного мегауретера помогают тщательно собранный анамнез, тщательное физикальное обследование и микционная цистоуретерография. Мегауретер наблюдается при синдроме «живот в виде чернослива». Первичный обструктивный и необструктивный мегауретер — возможно, одна и та же аномалия разной тяжести.
Причина первичного обструктивного мегауретера без рефлюкса — замещение гладкомышечно-го слоя дистального отдела мочеточника соединительной тканью при нарушении развития. Оно препятствует нормальной перистальтике мочеточника, что приводит к расширению его вышележащей части, но не является истинной стриктурой. На экскреторных урограммах наиболее широка нижняя часть дистального отдела мочеточника. Чуть выше устья или непосредственно перед ним мочеточник конусообразно сужается. Мегауретер бывает как одно-, так и двусторонним. На обструкцию указывает расширение чашечно-лоханочной системы с уплощением свода чашечек.
Мегауретер предрасполагает к ИМП и мочекаменной болезни. Застой мочи сопровождается болью в боку. Радио-нуклидная нефрография со стимуляцией диуреза и многократное УЗИ обычно позволяют надежно дифференцировать обструктивный и необструктивный мегауретер. С возрастом гидронефроз и диаметр мочеточника в большинстве случаев уменьшаются. Истинный обструктивный мегауретер требует хирургического лечения — иссечения конусообразно суженного сегмента и реимплантации мочеточника. Операция, как правило, бывает успешной, но отдаленный прогноз зависит от сохранности функции почек и осложнений.
Если раздельное исследование функции почки подтверждает ее сохранность (>45 %) и клинических проявлений нет, не представляет опасности проспективное наблюдение с периодическим УЗИ и радионуклидной нефрографией для контроля функции почки и оттока мочи и профилактическим применением антибактериального препарата (учитывая застой мочи в почке и верхней части мочеточника). При ухудшении функции почки, выраженном застое мочи в чашечно-лоханочной системе или развитии ИМП показана реимплантация мочеточника у 20-30 % детей с мегауретером без рефлюкса.
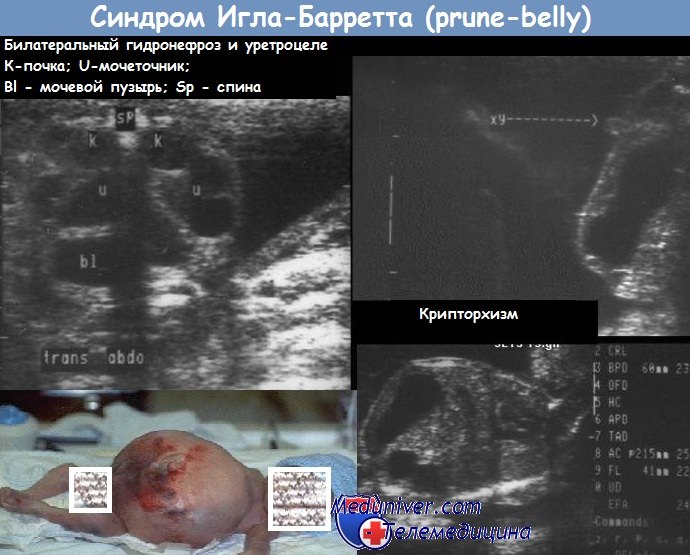
Синдром живот в виде чернослива – Игла-Барретта
Синдром живот в виде чернослива известен также как тройной синдром или синдром Игла-Барретта, встречается с частотой 1:40 000 новорожденных. 95 % больных — мальчики. Для синдрома характерно сочетание аплазии мышц брюшной стенки, крипторхизма и пороков развития мочевых путей, обусловленных, по-видимому, тяжелой обструкцией мочеиспускательного канала во внутриутробном периоде. Характерны маловодие и гипоплазия легких. Часто плод с синдромом «живот в виде чернослива» рождается мертвым. Изменения мочевых путей включают резкое расширение чашечно-лоханочной системы, мочеточников и мочевого пузыря с функционирующим мочевым протоком (урахус) или его дивертикулом. В большинстве случаев отмечается пузырно-мочеточниковый рефлюкс.
Предстательная железа гипопластична. Простатическая часть мочеиспускательного канала расширена, дистальная — до степени мегауретры, но в отдельных случаях наблюдаются стеноз или атрезия мочеиспускательного канала. Имеется та или иная степень дисплазии почек. Яички находятся в брюшной полости. Нередко все эти аномалии сочетаются с незавершенным поворотом кишечника. В 10 % случаев наблюдается врожденный пророк сердца, более чем в 50 % — пороки развития мышц и скелета, в частности аномалия конечностей и сколиоз. У девочек часты пороки развития мочеиспускательного канала, матки и влагалища.
Гладкомышечный слой мочевого пузыря развит слабо, что наряду с сужением мочеиспускательного анала затрудняет его опорожнение. В отсутствие обструкции мочевых путей лечение нацелено на предотвращение ИМП. При обструкции мочеточников или мочеиспускательного канала показана паллиативная операция, временно восстанавливающая отток мочи, например цистостомия, чтобы сохранить функцию почек, пока ребенок не подрастет настолько, что сможет перенести хирургическую коррекцию обструкции. В некоторых случаях синдром сопровождается классическим или атипичным клапаном проксимальной части мочеиспускательного канала.
Синдром часто осложняется ИМП, требующей немедленного лечения. Орхипексию при нем затрудняет расположение яичек высоко в брюшной полости. Проводить ее лучше в первые 6 мес. жизни. Пластика брюшной стенки не только уменьшает косметический дефект, но и улучшает функцию внутренних органов.
Прогноз зависит от тяжести гипоплазии легких и дисплазии почек. 1/3 детей с синдромом «живот в виде чернослива» рождается мертвыми или умирает в первые месяцы жизни от легочных осложнений. У 30 % проживших дольше вследствие дисплазии почек, ИМП и пузырно-мочеточникового рефлюкса развивается хроническая почечная недостаточность, требующая трансплантации почки. Результаты последней у этих больных благоприятные.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021


