Гайморит у ребенка 3 лет: симптомы и лечение
Все началось с прогулки в осенний солнечный день. На улице было тепло, и мама решила сына сильно не одевать. Но выйдя на улицу, она поняла: несмотря на то, что ярко светит солнце, воздух довольно прохладный из-за сильного северного ветра. Вернуться домой, чтобы надеть сыну шапку и теплую куртку ей не хотелось. В результате вечером ребенок зашмыгал носом. Мама знала, чем лечить насморк и как обычно, побрызгала нос сына аэрозольным средством. Всю ночь ребенок спал спокойно, а утром мама отвела его в детский сад.
Сын продолжал шмыгать носом, а мама надеялась, что через неделю насморк пройдет само собой, а облегчить состояние ребенка поможет аэрозольное средство. Но через 5-6 дней самочувствие мальчика ухудшилось, он жаловался на головную боль и слабость. Пришлось вызвать врача домой.
Педиатр осмотрел ребенка и дал направление на прием к лор-врачу. Осмотр у лора показал, что у ребенка гайморит. Мама сильно расстроилась, ведь у сына даже не было температуры, только насморк. Чтобы уничтожить возбудителей инфекции она регулярно промывала нос ребенка и надеялась на быстрое излечение. Теперь же ребенку назначили принимать антибиотики, а если бы она не вызвала врача и продолжала заниматься самолечением еще неделю, пришлось бы прибегать к хирургическому вмешательству и делать прокол. Во врачебной практике такой сценарий развития гайморита у детей – самый распространенный.
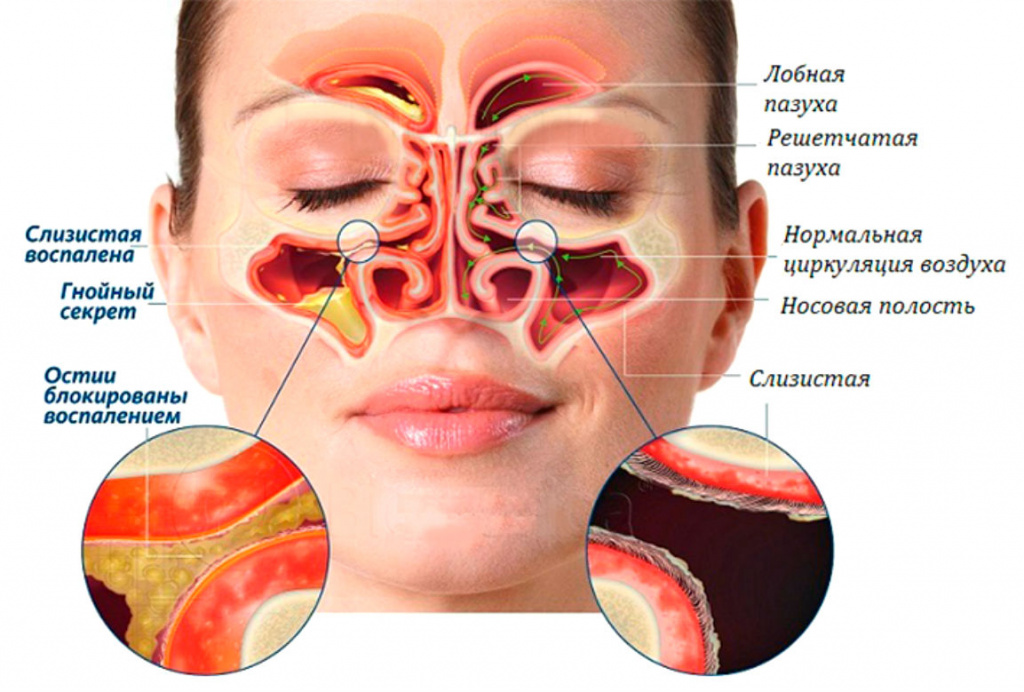
Гайморитом называют воспаление верхнечелюстной пазухи, которая называется гайморовой по имени английского лор-врача, впервые описавшего ее. Гайморова пазуха соединена с носовой полостью узенькими выводными отверстиями размером 1-3 мм в диаметре. Насморк вызывает воспаление полости носа и отек, который быстро перекрывает эти отверстия. В результате гайморова пазуха оказывается частично или полностью заблокированной, чтобы исправить ситуацию в нее устремляются лейкоциты и если они не могут одолеть инфекцию, то погибают и образуют гной – скопление погибших лейкоцитов. Так начинается гнойный гайморит – болезнь требующий немедленного и правильного лечения.
С лечением гнойного воспаления, развивающегося рядом с головным мозгом – медлить нельзя! Последствия могут быть очень серьезными, вплоть до менингита – воспаления оболочек мозга. Если у ребенка постоянно заложен нос, появился гнусавость голоса, он жалуется на давление в переносье, боли внизу глазниц, в районе щек и головы, то немедленно обращайтесь к отоларингологу, чтобы пройти обследование и начать своевременное лечение. Быстрая утомляемость, небольшая температура, потеря аппетита и обоняния – тоже симптомы гайморита. У ребенка из-за общей слабости, обычно нет желания играть и кушать, он трудно засыпает и не может спать спокойно.
Риску заболеть гайморитом больше всего подвержены дети, имеющие различные деформации перегородки носа и полипы в околоносовых пазухах. Особенно часто болеют гайморитом люди, у которых есть наследственная предрасположенность к этой болезни. Например, если мама страдает гайморитом, шансы заболеть им у ее ребенка намного выше, чем у здоровой матери. Способствовать развитию гайморита также могут ослабленный иммунитет, неправильное лечение простуды, аллергия и воспалительные процессы в верхушках коренных зубов верхней челюсти.

В связи с тем, что причины вызвавшие гайморит у ребенка могут быть разными, лечение в каждом случае должно подбираться индивидуально. Но первая задача врача при лечении гайморита – это открыть выводные отверстия гайморовой пазухи и обеспечить отток гноя. Достичь этого можно и без прокола, если лечение гайморита начать сразу же, а не спустя 2-3 недели после начала болезни. При этом варианте лечения проводят антибактериальную терапию, чтобы снять отек носа и назначают сосудосуживающие капли. При необходимости врачебные процедуры дополняют промыванием “кукушкой”. Хорошо помогает физиотерапея: УВЧ, соллюкс и лампа Минина.
Когда болезнь запущена, медикаментозное и физиотерапевтическое лечение уже оказываются малоэффективными. Тогда лор-врач делает прокол, чтобы иметь возможность извлечь слизисто-гнойные выделения и доставить в гайморову пазуху лекарство. Отоларингологи убеждены в одном – если гной вязкий и уже заполняет половину или больше гайморовой пазухи, то пункция иглой Куликовского – единственный эффективный способ лечения. При этом чем раньше проведена процедура и правильнее подобрано лечение, тем больше шансов на то, что делать повторно прокол не придется. Пока нет другого столь же эффективного метода лечения запущенных стадий гайморита и менее безболезненных технологий.
Конечно, родители испытывают страх, услышав слово “прокол” и зачастую не разрешают делать пункцию гайморовой пазухи ребенку. В этом случае врачу ничего не остается, как назначить лечение антибиотиками в сочетании с промываниями носовой полости “кукушкой”. Курс лечения в этом случае может длиться от 10 дней до 2-х месяцев, эффективность его зависит от того, насколько точно родители выполняют предписания врача.
В заключении, хочется акцентировать внимание родителей на том, что нельзя делать, если у ребенка гайморит:
1. Прогревать нос. Народная медицина рекомендует при гайморите прогревать нос сваренным куриным яйцом или мешочком с прокалённой солью. Подобное прогревание может помочь только на ранних стадиях насморка, при остром гайморите категорически запрещается проводить тепловые процедуры, чтобы избежать распространения инфекции в среднее ухо и мозг.
2. Использовать длительно спреи и капли для носа. Для лечения гайморита подходят только сосудосуживающие средства, способные подавлять воспаления и устранить отеки. К таким препаратам относятся: Називин, Тизин, Санорин, ДляНос, Назол и Галазолин. Однако длительный прием подобных средств вызывает пересыхание слизистой носа и может способствовать развитию воспаления. Если же гайморит носит бактериальный характер, то промывать нос надо препаратами, содержащими антибиотики. Например, Биопароксу, Изофре и Полидексе. Дорогие растворы с запатентованным составом считаются более безопасными для лечения гайморита у детей, но они тоже могут провоцировать вторичное воспаление среднего уха. Поэтому маленьким детям промывать нос при насморке вообще не рекомендуется, чтобы избежать возможных осложнений.
3. Сильно сморкаться. Для лучшего прочищения носовых ходов обычно родители просят ребенка сильно сморкаться, а делать этого нельзя. В результате интенсивных сморканий в гайморовы пазухи попадает слизь и начинается воспаление. Также не следует закрывать одну ноздрю ребенка при сморкании другой, это может вызвать закупорку выводных отверстий гайморовой пазухи, если слизь густая.
4. Заниматься самолечением. Заниматься самолечением гайморита и промывать нос ребенка раствором морской соли, отварами целебных трав, соком алоэ и медом без предварительного осмотра врача и рентгенографии нельзя. Средства нетрадиционной медицины можно использовать только в качестве дополнительной терапии. Вылечить гайморит без применения антибиотиков довольно сложно, а если запустить заболевание, он переходит в хроническую форму.
– Вернуться в оглавление раздела “отоларингология”
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Гайморит у детей ( Верхнечелюстной синусит )
Гайморит у детей — это одна из форм синусита, характеризующаяся воспалительным процессом в полости верхнечелюстной пазухи (ВЧП). Заболевание может протекать в острой и хронической форме. Проявляется затруднением носового дыхания, патологическим назальным или носоглоточным отделяемым, болью в проекции пазух, интоксикационным синдромом. Диагностика основана на клиническом осмотре, данных риноскопии, типичной рентгенологической картине. Лечение включает противомикробные препараты, местную и симптоматическую терапию. По показаниям проводится лечебно-диагностическая пункция ВЧП.
МКБ-10
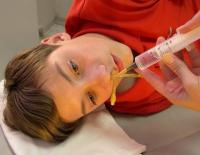
Общие сведения
Гайморит в специальной литературе также носит название «верхнечелюстной синусит». У детей грудного возраста гайморит не встречается из-за анатомо-физиологических особенностей гайморовых пазух. Возможно развитие гайморита на втором-третьем году жизни, пик заболеваемости приходится на 6-тилетний возраст. Актуальность проблемы у детей связана с тем, что синуситы входят в пятерку причин назначения антибактериальной терапии в современной педиатрии. Воспалением околоносовых пазух осложняются 13% случаев ОРВИ. Согласно статистическим данным, около трети госпитализаций в ЛОР-стационары занимают больные с синуситами, в том числе гайморитом.

Причины
Гайморит у детей имеет инфекционную этиологию. Около 10% в структуре причин занимают бактериальные агенты, 90% ‒ вирусные. Из вирусов решающую роль играет риновирус. Наиболее значимые представители среди бактериальных патогенов:
- стрептококк pneumoniae (около 40 %);
- гемофильная палочка (25-47%);
- микст-инфекция данных возбудителей (около 7%);
- реже встречаются β-гемолитические стрептококки группы А (до 10%) и других групп, золотистый стафилококк (2%), моракселла (1%).
В последние десятилетия отмечается увеличение доли гайморитов, вызванных атипичной флорой: 10% случаев заболевания связаны с микоплазменной, хламидийной инфекцией. Хронические синуситы могут быть ассоциированы с фузобактерией, псевдомонадой. У детей с иммуносупрессией возможна грибковая природа заболевания, чаще в составе суперинфекций.
Факторы риска
Из сопутствующих факторов для манифестации заболевания наибольшее значение имеют:
- аллергены;
- муковисцидоз;
- гастроэзофагеальный рефлюкс;
- травмы лицевого черепа;
- стоматологические проблемы.
Патогенез
Первичное звено патогенеза — воспаление слизистой оболочки носа, возникшее при течении ОРВИ. За счет отека сужается и обтурируется просвет носового хода, нарушается отток экссудата. Контакт патогенной флоры со слизистой оболочкой верхних дыхательных путей удлиняется, что приводит к изменению функций ресничного эпителия: микроорганизмы не «смываются» с поверхности слизистой.
В условиях блокады нормального воздухообмена в околоносовых пазухах создаются оптимальные условия для размножения болезнетворных микроорганизмов. Происходит наслоение вторичной инфекции, нарастает интенсивность воспалительной реакции.
Классификация
Гайморит у детей классифицируется по нескольким критериям. По форме выделяется:
- катаральный;
- одонтогенный;
- гнойный;
- аллергический.
По локализации гайморит у детей может быть одно-, двухсторонним. По тяжести течения гаймориты делятся на легкие, среднетяжелые и тяжелые. С практической точки зрения наиболее актуальной является классификация по типу течения:
- Острый гайморит. Характеризуется исчезновением симптомов в течение 30 дней на фоне медикаментозной терапии.
- Хронический гайморит. Длится не менее 90 дней, плохо поддается консервативной терапии. У пациента во время ремиссии сохраняются респираторные симптомы (кашель, заложенность носовых ходов).
Симптомы гайморита у детей
Острый гайморит
На фоне персистирующего течения ОРВИ (неделя и более) наступает ухудшение состояния. У ребенка нарастает слабость, общее недомогание, возобновляется или появляется лихорадка с повышением температуры до 38-39 ° С. Типичные симптомы: разлитая головная боль, болезненность и дискомфорт в проекции верхнечелюстных пазух, которая усиливается при наклоне головы вниз. У детей раннего возраста эквивалентами боли могут служит капризность, чесание головы.
Отмечается постоянная заложенность носа и ринорея — патологическое отделяемое. Выделения могут быть из одного или обоих носовых ходов, иметь слизистый, гнойный или слизисто-гнойный характер, неприятный запах. Отделяемое отходит наружу при сморкании или самотеком, либо стекает по задней стенке глотки, провоцируя кашель. В пользу гайморита свидетельствуют назальные симптомы на протяжении не менее 3-х дней подряд. При тяжелом гайморите у детей возникает отечность мягких тканей в области скул.
Хронический гайморит
Клиника хронической формы во время рецидива сходна с острой, но явления интоксикации менее выражены, лихорадка умеренная. Постоянные симптомы вне обострения — слизистая ринорея, отечность носа. Кашель более типичен в ночное время или при горизонтальном положении ребенка. Дети старшего возраста отмечают снижение обоняния и ощущение сладковатого «гнойного» запаха в носу.
Осложнения
Нелеченный гайморит грозит присоединением тяжелых местных или системных бактериальных инфекций. Со стороны ЦНС возникают внутричерепные осложнения: менингит, абсцесс мозга, арахноидит. При проникновении гноя в полость глазницы формируется абсцесс век или орбиты, флегмона, остеопериостит. Дальнейшее неконтролируемое распространение инфекции опасно развитием тяжелой пневмонии, евстахиита, сепсиса.
Диагностика
У большинства детей (60-75%) диагноз может быть выставлен на основании клинических критериев, без использования вспомогательных методов. Первичной диагностикой занимаются педиатр и детский оториноларинголог. Выясняется анамнез заболевания и жалобы: типично длительное течение ОРВИ, жалобы на «стойкий» насморк, головную, лицевую боль. Алгоритм дальнейшего обследования:
- Физикальный осмотр. При пальпации области ВЧП определяется болезненность. При осмотре зева визуализируется стекающий по глотке гнойный/слизисто-гнойный секрет. Возможно увеличение шейных лимфоузлов.
- Лабораторное обследование. В общеклиническом анализе крови выявляется повышение уровня лейкоцитов, воспалительный сдвиг формулы влево, ускоренная СОЭ. В обязательном порядке производится забор отделяемого из носоглотки для посева на микрофлору и чувствительность к антибиотикам.
- Риноскопия. При передней риноскопии в среднем носовом ходу определяется отечность, гиперемия слизистой, наличие экссудата. Отсутствие патологического секрета не исключает наличие гайморита.
- Рентгенография околоносовых пазух. Проведение исследования не должно быть рутинным, рекомендовано только при невозможности верификации гайморита по клиническим признакам. У детей до 6 лет данный метод неинформативный и нецелесообразный. На снимке при гайморите определяется нарушение воздушности синусов, горизонтальный уровень жидкости.
- КТ добавочных пазух. КТ показана при подозрении на осложнения, в случае затяжного течения, планировании хирургического лечения. Визуализируется нарушение пневматизации, наличие инфильтративных теней.
При необходимости ребенка осматривают «узкие» специалисты: нейрохирург при общемозговой симптоматике, детский офтальмолог — при симптомах вовлечения орбиты глаза, пульмонолог — при данных за пневмонию.
Лечение гайморита у детей
Консервативные методы
Госпитализации подлежат дети с тяжелым синдромом интоксикации, наличием данных за осложненное течение гайморита или местный гнойно-воспалительный процесс в носу, при неэффективности амбулаторной терапии. В остальных случаях возможно лечение дома с соблюдением полупостельного/постельного режима во время лихорадки. Обязательно ежедневное проведение туалета носа с использованием солевых растворов. Фармакотерапия включает:
- антибактериальные препараты из группы полусинтетических пенициллинов, цефалоспоринов 2-3 поколения, макролидов сроком на 5 — 14 дней;
- жаропонижающие средства на основе парацетамола, ибупрофена в возрастной дозировке при температуре выше 38-38,5 ° С;
- деконгестанты для купирования назального отека. Рекомендованы капли и спеи, содержащие фенилэфрин, оксиметазолин, ксилометазолин;
- местная терапия глюкокортикостероидами. Из разрешенных в педиатрической практике используют мометазона фуроат, будесонид, беклометазон;
- муколитики с ацетилцистеином или карбоцистеином в качестве активного вещества;
- антигистаминные препараты при аллергическом компоненте.
Хирургические манипуляции
При наличии подтвержденного гнойного процесса в ВЧП показана лечебная пункция. После местной анестезии проводится прокол гайморовой пазухи, из полости эвакуируется содержимое. ЛОР-врач промывает пазуху антисептическим раствором до чистых вод, в конце процедуры вводит антибиотик.
В ряде случаев, при необходимости повторного промывания возможна постановка дренажного ЯМИК-катетера. Такая техника при гайморите способствует улучшению аэрации, стимулирует активное опорожнение пазухи от патологической жидкости, но проводится по строгим показаниям, так как имеет риски осложнений.
Физиотерапия
Физиолечение гайморита противопоказано в острый период. Проведение физиопроцедур у детей возможно при адекватном оттоке патологического экссудата, отсутствии лихорадки. На сегодня эффективными методиками являются волновые методики со сверхвысокочастотным током. Назначаются УВЧ, микроволновая терапия, магнитотерапия. При выраженном болевом синдроме рекомендованы техники с анестезирующим действием — амплипульс, диадинамотерапия.
Прогноз и профилактика
При своевременной диагностике и терапии прогноз при гайморите у детей благоприятен. При тяжелых системных осложнениях возможен летальный исход. Нелеченные внутриглазничные осложнения приводят к слепоте. Специфической профилактики гайморита не существует. Важна вакцинация детей от гемофильной, пневмококковой инфекции по возрасту. Неспецифическая профилактика включает лечение основного заболевания (ОРВИ, грипп, детские инфекции), общее оздоровление организма.
1. Острый верхнечелюстной синусит у детей. Клинический протокол/ Алданьярова Б.Ж.,Чекмезова О.Б., Умарова Р.А. – 2007.
2. Клиническое руководство: диагностика и лечение синусита (по материалам Американской академии педиатрии)// Педиатрическая фармакология — 2006.
4. Острый и хронический синусит: этиопатогенез и принципы лечения/ Кочетков П.А., Лопатин А.С.// Практическая пульмонология — 2005.
Лечение гайморита у детей 3 лет и старше: самые эффективные методы
Гайморит – это воспаление слизистой оболочки гайморовых пазух. Скопление в полости синуса густой тягучей слизи, которая при присоединении бактерий превращается в гной, приводит к появлению постоянных или периодических серозно-гнойных выделений из носа.

Гайморит характеризуется появлением серозно-гнойных выделений из носа
У новорожденных верхнечелюстные пазухи маленького размера, они представляет собой узкую щель (выпячивание слизистой оболочки полости носа). Полости растут по мере роста ребенка, и только к 4–5 годам приобретаются нормальные размеры. Именно по этой физиологической причине болезнь у детей до 3–4 лет встречается в крайне редких случаях.
У детей, как и у взрослых, заболевание может протекать в острой, рецидивирующей и хронической форме. При этом течение гайморита имеет ряд отличий. Чем ниже функциональная зрелость организма, тем ярче клинические проявления патологии (высокая температура тела, общая интоксикация).

Формирование гайморовых пазух продолжается до 4–5 лет
Неполное завершение развития синусов способствует распространению воспалительного процесса в глазницу, мозговые оболочки, приводя к различным осложнениям.
Причины развития гайморита у детей
Воспаление гайморовой пазухи наиболее часто встречается как следствие острых респираторных заболеваний, на фоне детских инфекций (кори, скарлатины и др.). Попадание вирусной или бактериальной флоры происходит через естественные сообщения, особенно при чихании, сморкании в результате повышения давления в полости носа. При наличии кариозных зубов верхней челюсти возможно развитие одонтогенного воспаления. Также значение имеет гематогенный путь (при наличии хронических очагов инфекции).

Одна из причин развития гайморита – полипы в носу
Необходимо учитывать анатомические особенности строения гайморовых пазух у детей разных возрастных групп, и при каких условиях повышается риск возникновения и распространения воспалительных процессов:
- обильное кровоснабжение носа и околоносовых пазух;
- узость носовых ходов;
- губчатое строение верхней челюсти;
- повышенная ранимость мерцательного эпителия верхних дыхательных путей;
- незрелость иммунитета и слабость ферментативных систем, что снижает сопротивляемость организма к инфекционным агентам окружающей среды;
- выраженность аллергических реакций;
- наличие аденоидов, свищей или кист в носу, склонных к воспалению и нагноению; ;
- аномалии развития околоносовых пазух;
- травматические повреждения носа, верхней челюсти, гайморовых пазух.
Аллергический гайморит обычно возникает как следствие аллергического ринита. В большинстве случаев он быстро купируется антигистаминными препаратами и к развитию последствий приводит очень редко.
У детей грудного возраста близкое анатомическое расположение зубных зачатков ко дну глазницы способствует развитию внутриглазничных осложнений при различных стоматологических заболеваниях, что редко встречается у детей старшего возраста и у взрослых.
Симптомы гайморита
Основными симптомами, позволяющими вовремя определить заболевание у ребенка и предупредить осложнения, являются:
- головная боль, локализующаяся в области лба, висков, усиливающаяся при кашле, чихании, повороте или наклоне головы;
- вязкие слизистые или слизисто-гнойные выделения из носа;
- изменение тембра голоса и гнусавость;
- боль в области переносицы, щеки на стороне пораженного синуса; болевые ощущения усиливаются при надавливании на зону переносицы;
- быстрое развитие дерматита в области преддверия носа от постоянного раздражения отделяемым;
- заложенность носа или затрудненное носовое дыхание;
- повышение температуры тела до 38 °С и выше;
- покраснение и отечность щеки на стороне поражения;
- неприятный гнилостный запах из соответствующей половины носа;
- кашель в дневное или ночное время;
- заложенность ушей.
Также возможно чихание и слезотечение. Ребенок может отзываться от еды, становиться раздражительным, плаксивым, апатичным.
Диагностика
Чаще всего гайморит развивается на фоне острой респираторной вирусной инфекции (ОРВИ), поэтому родители сначала обращаются за медицинской помощью к педиатру и, после первичной диагностики, направляются к оториноларингологу.
Чем ниже функциональная зрелость организма, тем ярче клинические проявления патологии (высокая температура тела, общая интоксикация).
Диагноз устанавливается на основании жалоб, данных осмотра, результатов лабораторных и инструментальных методов исследования. Назначается:
-
;
- риноскопия;
- бактериологический посев отделяемого из носа с определением чувствительности к антибиотикам;
- рентгенологическое исследование в носоподбородочной, лобно-носовой и боковых проекциях;
- компьютерная томография.
В клиническом анализе крови может быть умеренный лейкоцитоз.

При острой форме болезни в бактериологическом посеве могут определяться пневмококки, стафилококки и стрептококки
В бактериологическом посеве отделяемого из пазух могут выявляться:
- стафилококки;
- стрептококки;
- хламидии;
- микоплазмы;
- пневмококки;
- кишечная, гемофильная или синегнойная палочка.
Во время риноскопии визуализируется гиперемия и отек слизистой оболочки носовых раковин, наличие выделений на стенках и в области естественного соустья (сообщения между пазухой и полостью носа).
Слизистая оболочка верхнечелюстной полости у детей младшего возраста значительно толще, чем у взрослых, в ней отмечаются более интенсивные изменения при любом воспалении. В связи с этим при остром или аллергическом рините на рентгенограмме часто выявляется затемнение верхнечелюстной пазухи при отсутствии гайморита. Поэтому при подозрении на воспаление гайморовой пазухи в постановке диагноза необходимо учитывать все данные в целом, не опираясь исключительно на рентгенограмму. У детей старшей возрастной группы, также как и у взрослых, на рентгенограмме определяется затемнение пазухи с горизонтальным уровнем жидкости при наличии гноя внутри.
Лечение и профилактика
Лечение гайморита у детей проводят с учетом этиологии и тяжести заболевания, характера и локализации процесса, наличия осложнений.
Аллергический гайморит обычно возникает как следствие аллергического ринита. В большинстве случаев он быстро купируется антигистаминными препаратами и к развитию последствий приводит очень редко.
Повышенная проницаемость гематоэнцефалического барьера является причиной повышения внутричерепного давления во время активного процесса воспаления, что может привести к сдавлению продолговатого мозга отечными тканями. Поэтому при назначении лечения гайморита у детей 3 лет и младше широко применяются литические смеси и жаропонижающие средства.
Терапия неосложненного острого гайморита требует комплексного подхода, лекарства должны подбираться врачом с учетом возраста и массы тела ребенка. Обычно назначаются:
-
, такие как пенициллины, цефалоспорины, макролиды; важно не прерывать самостоятельно начатый курс лечения после улучшения состояния; детям младше 6–7 лет для точного дозирования обычно назначаются препараты в виде сиропов, инъекционные формы применяются только в случаях тяжелого течения болезни;
- сосудосуживающие капли для восстановления носового дыхания (Санорин, Виброцил, Називин); перед их введением необходимо очистить носовые ходы, с этой целью могут применяться назальные спреи на основе морской или океанской воды (Аквалор, Аква Марис и др.);
- антигистаминные препараты для снятия отека (Лоратадин, Тавегил);
- муколитические средства для разжижения слизи и облегчения ее выведения из пазух (АЦЦ, Синупрет).
Могут быть назначены промывания полости носа растворами антисептиков для обеспечения свободного оттока содержимого из пазухи (Мирамистин, Хлоргексидин). Четкое определение микрофлоры позволяет после промывания полости использовать бактериофаги (стафилококковый, стрептококковый и др.).

Один из эффективных методов лечения – промывания носа солевыми растворами
Симптоматическое лечение гайморита у детей обычно направлено на снижение температуры тела (препараты с содержанием парацетамола, ибупрофена).
С десятимесячного возраста при гнойной форме заболевания проводятся лечебно-диагностические пункции пазухи. В отличие от лечения хронического гайморита, при остром процессе рекомендуется воздержаться от активного промывания пазухи и ограничиться аспирацией содержимого с последующим введением в полость раствора антибиотика, протеолитического фермента или иммунного препарата.
При одонтогенном воспалении проводят активную санацию полости рта.

Физиотерапия обычно назначается в стадии разрешения гайморита
При лечении гайморита у ребенка 4 лет и старше в стадии разрешения заболевания возможно назначение физиотерапии: токи УВЧ (ультравысокой частоты), магнитное поле, ультразвук. Это способствует усилению крово- и лимфообращения, стимулирует обменные процессы и адаптационные механизмы.
Воспаление гайморовой пазухи наиболее часто встречается как следствие острых респираторных заболеваний, на фоне детских инфекций (кори, скарлатины и др.).
При тяжелых и осложненных формах проводят хирургические вмешательства. Показаниями к операции являются:
- глазничные и внутричерепные осложнения;
- полипозные или полипозно-гнойные формы гайморита;
- доброкачественные и злокачественные новообразования;
- неэффективность консервативной терапии.
Лечение в домашних условиях
Помимо основного лечения, в домашних условиях можно проводить промывания носа солевыми растворами и откачивание слизи. Для этого нужен шприц или резиновая груша.

Во время лечения гайморита необходимо строго контролировать рацион питания ребенка
Рекомендуется уделять особое внимание влажности воздуха в комнате, периодически проветривать помещение, не допускать слишком жаркой температуры дома. Пища должна быть легкой, богатой витаминами и минералами. Важен правильный уход за ребенком: нужно своевременно удалять из носа слизь, гной и образующиеся корки.
Также можно использовать народные средства: масло сосны, кедра, сок алоэ, настой листьев эвкалипта, зеленый чай. Но даже самые эффективные средства народной медицины не отменяют применения антибиотиков.
Меры профилактики
С целью предупреждения развития заболевания, необходимо соблюдать следующие рекомендации:
- своевременное лечение вирусных и бактериальных инфекций;
- регулярный осмотр у стоматолога и санация полости рта; и другие мероприятия, направлены на поддержание иммунитета;
- устранение контакта с аллергеном (при склонности ребенка к аллергии);
- обеспечение достаточного пребывания на свежем воздухе, регулярные занятия спортом и подвижные игры;
- соблюдение режима дня, сна и питания.
При появлении симптомов гайморита необходимо обратиться за консультацией к педиатру или ЛОРу.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Об авторе

Опыт работы: 4 года работы в частной практике.
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
Первый вибратор изобрели в 19 веке. Работал он на паровом двигателе и предназначался для лечения женской истерии.
Согласно исследованиям, женщины, выпивающие несколько стаканов пива или вина в неделю, имеют повышенный риск заболеть раком груди.
Стоматологи появились относительно недавно. Еще в 19 веке вырывать больные зубы входило в обязанности обычного парикмахера.
При регулярном посещении солярия шанс заболеть раком кожи увеличивается на 60%.
Американские ученые провели опыты на мышах и пришли к выводу, что арбузный сок предотвращает развитие атеросклероза сосудов. Одна группа мышей пила обычную воду, а вторая – арбузный сок. В результате сосуды второй группы были свободны от холестериновых бляшек.
Желудок человека неплохо справляется с посторонними предметами и без врачебного вмешательства. Известно, что желудочный сок способен растворять даже монеты.
У 5% пациентов антидепрессант Кломипрамин вызывает оргазм.
Наши почки способны очистить за одну минуту три литра крови.
В нашем кишечнике рождаются, живут и умирают миллионы бактерий. Их можно увидеть только при сильном увеличении, но, если бы они собрались вместе, то поместились бы в обычной кофейной чашке.
Человеческие кости крепче бетона в четыре раза.
Даже если сердце человека не бьется, то он все равно может жить в течение долгого промежутка времени, что и продемонстрировал нам норвежский рыбак Ян Ревсдал. Его “мотор” остановился на 4 часа после того как рыбак заблудился и заснул в снегу.
Если улыбаться всего два раза в день – можно понизить кровяное давление и снизить риск возникновения инфарктов и инсультов.
Ученые из Оксфордского университета провели ряд исследований, в ходе которых пришли к выводу, что вегетарианство может быть вредно для человеческого мозга, так как приводит к снижению его массы. Поэтому ученые рекомендуют не исключать полностью из своего рациона рыбу и мясо.
Для того чтобы сказать даже самые короткие и простые слова, мы задействуем 72 мышцы.
Если бы ваша печень перестала работать, смерть наступила бы в течение суток.

«Закисление организма» – миф или правда? Взгляд со стороны науки.
Термин «кислотно-щелочное равновесие» нам знаком еще из школьного курса химии. И конечно, многие вспомнят, что его количественной характеристикой является водор.
Гайморит у детей 3 лет – симптомы и лечение
Гайморит у ребёнка 3 лет – явление довольно редкое, поскольку это заболевание сопровождается воспалительным процессом и скоплением патогенного экссудата в верхнечелюстных синусах. Дети же рождаются с пазухами крохотного размера, поэтому слизисто-гнойным выделениям попросту негде накапливаться. Как правило, только к 5-ти годам гайморовы пазухи у детей развиваются до нормального размера. Следовательно, в подавляющем большинстве случаев, патология может возникать не ранее 5-летнего возраста. Однако случается, хотя и достаточно редко, что верхнечелюстные синусы формируются раньше положенного срока. До годика речь о гайморите идти, конечно, не может, а вот уже к 2-м годам пазухи могут сформироваться и соответственно вместе с этим появляется риск развития заболевания.
Содержание статьи
Ринит и гайморит

Несмотря на то, что бывают случаи раннего развития придаточных пазух у детей, часто родители поднимают тревогу зря, принимая за гайморит обыкновенный ринит (насморк), который не проходит больше недели.
Важно уметь различать эти заболевания, поскольку они требуют разных подходов к лечению.
При этом любой риновирус, который попадает на слизистую оболочку носовой полости, вместе с потоком вдыхаемого воздуха проникает также и в околоносовые синусы, в том числе, и в гайморовы. В результате, в пазухах начинается воспаление, которое провоцирует выработку слизи.
Тем не менее, наличие в полости слизистых выделений, которые обычно хорошо видны на рентгеновском снимке, еще не повод ставить диагноз и прибегать к антибактериальному лечению. В такой ситуации, вероятнее всего, речь идёт о негнойном вирусном гайморите, который возникает на фоне ОРВИ. С уменьшением воспаления и отёка слизистой оболочки полости носа, в нормальное состояние приходят и пораженные гайморовы пазухи. Таким образом, вирусный гайморит проходит при правильном и своевременном лечении ОРВИ и не требует специфической терапии.
Причины развития гайморита
Как уже отмечалось выше, у детей 3 лет вирусный гайморит чаще всего развивается при острой респираторной вирусной инфекции и проходит с её успешным лечением. Однако если пустить болезнь на самотёк или лечить ее неправильно, то одним из возможных последствий является бактериальное воспаление верхнечелюстных синусов. Бактерии могут появиться в гайморовой полости как из-за отёка (затрудняет отток гнойных масс через соустья), так и через кровь. Помимо этого, гайморит может быть спровоцирован аллергической реакцией организма, травмами или искривлением носовой перегородки. Существует также вероятность развития болезни вследствие образования в носовой полости кист или полипов, но у детей, особенно в три года, такое случается крайне редко.
Симптомы гайморита

Учитывая то, что верхнечелюстные синусы расположены близко к черепной полости, неправильное или поздно начатое лечение патологии грозит очень серьезными последствиями, вплоть до нарушения зрения и менингита. Поэтому важно уметь распознавать признаки гайморита у детей для своевременного обращения за квалифицированной медицинской помощью. Классическая клиническая картина гайморита выглядит следующим образом:
- долго не проходящая заложенность носа;
- желто-зеленые выделения из носа и их стекание по задней стенке глотки;
- головная боль (давление или чувство тяжести в области лба и височной области);
- субфебрильная температура (37-38 градусов);
- отёк надбровья или щеки (боль при пальпации этих областей);
- нарушение обоняния.
У детей симптомы гайморита могут быть выражены слабее, чем у взрослых. К тому же в раннем возрасте ребенку сложно чётко описать свои ощущения, поэтому наличие хотя бы нескольких признаков уже являются поводом для обращения к врачу, ведь лучше начинать терапию на ранних стадиях развития патологии. Таким образом, эффективность лечения гайморита у ребёнка 3 лет зависит от своевременности выявления симптомов.
Консервативное лечение гайморита
Прежде чем приступать к лечению, ребёнка необходимо обязательно показать врачу для постановки точного диагноза.
Симптомы гайморита у детей – это ещё не повод начинать традиционную для этого заболевания антибактериальную терапию. Так, антибиотики не применяют при вирусных гайморитах (антибиотики бессильны против вирусов), поскольку их приём не способствует выздоровлению, а лишь может нанести вред организму и увеличить риск развития осложнений. Однако если ребенку поставлен диагноз «бактериальный гайморит», то обойтись без антибиотикотерапии невозможно, поскольку это наиболее надежный и действенный метод лечения, как для взрослых, так и для детей.
Ввиду того, что для эффективной борьбы с болезнетворными бактериями необходимо, чтобы антибиотик накопился не просто в крови, а в самом верхнечелюстном синусе, обычно даже детям требуется принимать препараты достаточно высокими дозами. Сейчас существует большое количество качественных и действенных лекарств в форме таблеток, поэтому практика назначения антибиотиков в инъекционной форме постепенно отживает свое. Более того, существует немало антибактериальных средств местного действия (спреи, капли). После первых дней терапии в состоянии пациента, как правило, наступают заметные улучшения, но важно не прерывать курс лечения, который составляет 10-14 дней. В противном случае высока вероятность рецидива болезни или приобретения ею хронического характера.
Помимо антибиотиков, специалисты, как правило, назначают больному сосудосуживающие капли, призванные уменьшить отёк слизистой, что в свою очередь способствует восстановлению нормального воздухообмена и оттоку патогенного экссудата. В случае если гайморит возникает по причине аллергической реакции организма, то в дополнение к вышеперечисленным препаратам больному выписывают антигистаминные средства. Также необходимо по возможности ограничить контакт ребенка с аллергеном. Если же возникновение гайморита связано с искривлением носовой перегородки, то его приходится лечить без воздействия на главную причину. Оперативное вмешательство (септопластика) не рекомендуется до 15-ти лет, пока не закончится процесс формирования перегородки.
Прокол
Помимо консервативного лечения, которое проводится преимущественно в домашних условиях и не требует госпитализации, отечественные специалисты часто прибегают к оперативным методам воздействия, в частности к проколу. При лечении детей, этой процедуры стараются избегать, но если случай особо тяжелый, ее выполняют под наркозом с помощью иглы Куликовского. Прокол стенки гайморовой пазухи совершается с внутренней стороны носа. С помощью присоединенного к игле шприца, в синус попадает физраствор, который способствует оттоку патогенного экссудата через ротовую полость. Затем в пазуху вводят антисептические и антибактериальные растворы, препятствующие повторному скоплению там слизисто-гнойных масс.
Многие родители боятся делать прокол, поскольку считают, что ребёнок будет обречён всю жизнь лечить гайморит таким способом. Однако, по мнению многих квалифицированных специалистов, это не более чем миф. И, тем не менее, во многих станах мира прокол давно перестал использоваться в качестве терапевтической процедуры. За рубежом пункцию делают лишь в крайних случаях, когда болезнь не поддаётся лечению стандартными методами и появляется реальная угроза жизни ребёнка. В таких случаях прокол считается диагностической процедурой, благодаря которой врач получает возможность изучить природу бактерий-возбудителей и назначить адекватное лечение.
Перемещение жидкости по Проетцу
Перемещение жидкости по Проетцу («кукушка») – это промывание синусов в амбулаторных условиях. Эта процедура направлена на уничтожение бактерий и очистки гайморовых пазух от накопившегося там экссудата. В один носовой ход пациенту вставляют катетер, с помощью которого вводят специальный раствор, а в другой – отсос, через который выводят слизь. Однако «кукушка» эффективна лишь на ранних стадиях развития патологии. К тому же, ее не рекомендуют проводить детям раннего возраста.
Эта манипуляция может попросту напугать 3-летнего ребёнка. Дети часто отказываются от её проведения со слезами и криками «Не могу». Как в таких случаях говорит большинство отечественных специалистов «Надо мочь». Однако, вместе с тем, надо осознавать, что, помимо нежелания самого ребёнка, существует риск возникновения осложнений. Так как у детей орган слуха расположен слишком близко к околоносовым пазухам, жидкость для промывания может попасть в барабанную полость и спровоцировать отит. Также при неправильном выполнении процедуры можно нарушить обонятельную функцию организма. Таким образом, потенциальная польза от данной процедуры для ребёнка явно ниже, чем связанные с ней риски.
Физиотерапия
Комплексный подход к лечению гайморита часто включает в себя физиотерапию, Лечащий врач подбирает процедуры, которые способствуют активизации кровообращения, уменьшению отёчности, выведению экссудата из верхнечелюстных синусов, а также снятию боли в области расположения пазух. Как правило, специалисты рекомендуют УВЧ (ультравысокие частоты), СВЧ (сверхвысокие частоты), УФО (ультрафиолетовое облучение), УЗТ (ультразвуковая терапия), электрофорез и т.д. Применять физиотерапевтические методы лечения можно лишь после консультации с врачом, поскольку их назначают в зависимости от степени тяжести и этапа развития заболевания.
Народные методы лечения гайморита

С целью облегчения состояния ребёнка и ускорения процесса его выздоровления нередко прибегают к использованию методов народной медицины. Некоторые рецепты действительно оказывают положительное влияние на организм и помогают в борьбе с гайморитом. Однако применение таких методов должно быть обязательно согласовано с лечащим врачом. В противном случае здоровье ребёнка может подвергнуться риску, ведь одни и те же манипуляции могут по-разному влиять на организм на разных стадиях заболевания.
Категорически запрещено оказывать тепловое воздействие на пазухи (компрессы, прогревание с помощью яиц или круп), если в них скопился гной, так как есть риск прорыва патогенного экссудата в черепную полость.
Кроме того, не рекомендуется использовать рецепты, в которых среди ингредиентов можно найти лук, чеснок, редьку, сок цикламена, поскольку есть риск получения ожога слизистой оболочки. Родители должны с осторожностью относиться к проведению ингаляций, которые могут привести к ожогу дыхательных путей. Температура жидкости не должна превышать 30-40 градусов, а наклоняться над емкостью нужно не ниже, чем на 30-40 сантиметров.
Среди наиболее эффективных народных рецептов от гайморита для детей выделяют следующие:
Гайморит у детей. Симптомы и лечение
Острый гайморит у детей очень распространен. Речь идет о воспалительном процессе, локализующемся в придаточных пазухах носа.
В большинстве случаев гайморит развивается на фоне вирусных заболеваний и усугубляется бактериальной инфекцией. Часто появлению такого заболевания предшествует недолеченный ринит (насморк). Перед началом терапии очень важно установить причину заболевания и точно определить симптомы.
1. Симптомы
В детском возрасте гайморит может иметь две формы – катаральную и гнойную. Катаральный проявляется воспалением придаточных пазух носа, хорошо заметным отеком слизистой оболочки носовой полости. При этом образования и отхождения слизи не бывает. Что касается гнойных форм заболевания, то в этом случае в области придаточных пазух носа скапливается большое количество гноя. Организм отравляется, общее состояние ухудшается, ребенок жалуется на сильные головные боли.

Первые симптомы риносинусита обычно появляются через 7 дней после начала простуды. Следовательно, симптомы такого заболевания тесно связаны с симптомами основного заболевания. Заложенность носа не позволяет нормально дышать, что доставляет значительный дискомфорт. Кроме того, голос становится гнусным, что связано с нарушением вентиляции придаточных пазух носа.
Из носа начинает сочиться слизь (секрет). Она может быть прозрачной, иметь желтоватый или зеленоватый оттенок. Периодически возникают сильные головные боли, с которыми не справляются даже эффективные обезболивающие (это один из самых характерных симптомов). Когда человек чувствует болезненность в области над бровями и вокруг носа, появляется чувство тяжести в щеках.
В некоторых случаях температура тела ребенка может повышаться до незначительных значений (не выше 38-39 градусов). Слизь течет по горлу. За счет этого во рту появляется неприятный привкус, резко снижается острота запаха.
2. Виды риносинусита
Воспаление придаточных пазух носа у детей, лечение которого следует начинать только после точного диагноза, представлено многими видами. Каждый вид болезни требует своего лечения. Исходя из классификации ринита, можно выделить основные причины заболевания:
• Аллергическая разновидность ринита – сочетание аллергической и традиционной простуды. Обычно обнаруживается у маленьких детей от 2 до 4 лет. Характерные симптомы заболевания – сонливость, головные боли, заложенность носа, повышение температуры тела. Кроме того, наблюдаются обильные выделения из носа.
• При заразном рините воспалительный процесс носовой полости вызывают бактерии и вирусы разного типа. Он формируется на фоне ослабленного иммунитета. Любая патогенная микрофлора проникает в полость носа и начинает активно размножаться, создавая обширные инфекционные вспышки. Что касается основных симптомов, то они будут полностью зависеть от типа возбудителя, попавшего в организм.
• Вазомоторный синусит – из-за низкого напряжения сосудов в носу (обычно диагностируется у детей в возрасте от 5 до 7 лет). Характерными чертами этого заболевания являются повторяющиеся головные боли, нарушения сна, повышенная утомляемость и общая слабость. Этот вид болезни имеет цикличность по своему возникновению. Характер его симптомов может варьироваться в зависимости от некоторых факторов, таких как холод, стресс и др.
• Воспаление придаточных пазух носа характеризуется постоянным чувством заложенности носа, а также снижением резкости обоняния. Утолщение слизистой оболочки носа приводит к появлению новообразований. Избавиться от полипов лекарствами сложно, поэтому их часто приходится удалять хирургическим путем. Высока вероятность рецидива заболевания. В домашних условиях удалить невозможно, нужна профессиональная медицинская помощь.
Какие существуют факторы риска? Гайморит у детей может возникать на фоне скарлатины, ветряной оспы или кори. Инородные предметы в области носовых пазух также могут вызвать гайморит. Ему часто предшествуют хронические заболевания, значительно снижающие иммунные силы организма.
В некоторых случаях появление жалоб связано с анатомическими (врожденными или приобретенными) особенностями строения носа. Это может быть, например, изогнутая перегородка. Дефекты мешают нормальной вентиляции придаточных пазух носа и могут привести к нарушению оттока гнойных выделений.
3. Направления и методы лечения
После осмотра врач подбирает оптимальную комплексную программу реабилитации, позволяющую добиться стойкого эффекта.
Лечение направлено на:
• устранение причины заболевания;
• возобновление отхождения слизи из организма;
• восстановление полноценного носового дыхания;
• укрепление иммунитета.
Что касается лечения, то в этом случае используются фармакологические препараты нескольких групп. В первую очередь, это средства для сужения сосудов носа (спреи и капли). Они устраняют отек слизистой и ускоряют отток секрета. Но пользоваться такими препаратами нужно осторожно. Их длительное употребление делает слизистые оболочки слишком сухими, а кровяные сосуды – ломкими.
Антибактериальные средства – обязательная мера при среднем и тяжелом риносинусите. Для устранения частой кахексии сердца используются муколитики. Кроме того, востребованы нестероидные противовоспалительные препараты.
В некоторых случаях без прокола продолговатой стенки пазухи не обойтись. Врач протыкает её там, где слизистая более тонкая, потом откачивает гной (конечно, если он есть). Далее полость обрабатывается специальным антисептическим препаратом. Как показывает практика, лунка после прокола очень быстро зарастает (в течение нескольких дней).
Операция обычно не вызывает осложнений и последствий.
Физиотерапия – дополнительные методы воздействия. Физиотерапия находится в завершающей стадии болезни. Ускоряет выздоровление и быстро снимает отеки.
Время от времени пациентам предлагаются сложные хирургические операции – радикальный, но в некоторых случаях единственный способ устранить внутричерепные и глазные осложнения.
4. Лечение дома
Хорошо справляются с риносинуситом у детей растворы для ингаляции на основе следующих лекарственных растений:
• мудрец;
• ромашка;
• капуста лавандовая;
• листья эвкалипта;
• зверобой.
Чтобы подготовить основу для ингаляций, нужно взять по 2,5 столовых ложек каждого ингредиента и добавить 1 столовую ложку череды. Заварить в кастрюле (2 литра) и проводить процедуру до 6 раз в день.
Также можно использовать ингаляции на основе прополиса. Возьмите пару столовых ложек аптечной настойки прополиса и залейте одним литром теплой воды. При необходимости ингаляции заменяют компрессами. Налейте ребенку в нос смесь оливкового масла и прополиса. Она хорошо снимает отеки и помогает снизить интенсивность воспалительных процессов.
Кроме того, не забывайте о таких полезных советах:
1. Чем раньше вы обратитесь к врачу, тем эффективнее будет лечение.
2. Берегите ребенка от контакта с аллергенами (аллергический ринит).
3. Поощряйте детей вести активный образ жизни.
4. Регулярно посещайте стоматологический кабинет и следите за состоянием зубов.
5. Попробуйте промыть носовую полость слабым раствором минералов, отварами листьев смородины и цветков календулы.
6. Капайте в нос больному сок алоэ. Альтернативой может быть разбавленный экстракт лимона или разбавленный сок лука и чеснока.
7. Не забывайте следить за состоянием слизистой оболочки носа. Чтобы предотвратить пересыхание, используйте гелевые мази.
5. Профилактика
Воспаление придаточных пазух носа – заболевание, которое очень часто диагностируется у детей любого возраста. Обычно возникает на фоне пониженного иммунитета. Учитывая это, следует уделить максимум внимания мерам, которые позволят восстановить и укрепить защитные силы организма. Врачи советуют начинать заботиться об этом с детства. Очень важно обеспечить сбалансированный рацион, богатый витаминами и минералами.
Очень хорошо зарекомендовали себя детские поливитаминные комплексы «Витрум» и «Азбука». Если у ребенка нет аллергии на компоненты препаратов, используйте иммуномодуляторы – аптекарские и натуральные (женьшень, эхинацея, лимонник и др.).
Всегда старайтесь до полного выздоровления правильно лечить сезонные заразные болезни – простуду, грипп и другие болезни. Одна из возможных причин риносинуита – заболевание зубов. Особое внимание следует уделить лечению зубов верхней челюсти. Полноценная жизнь, ежедневная физическая активность и правильное питание помогут вашему ребенку оставаться в форме и реже болеть.
Гайморит опасен тяжелыми осложнениями. Постоянные головные боли и продолжительный насморк – такие симптомы должны вызывать бдительность у родителей. Не стоит заниматься самолечением. Оптимальный вариант – немедленно обратиться к врачу. Только он сможет определить причину недугов и подобрать терапию с учетом индивидуальных и возрастных особенностей ребенка.
Гайморит у детей. Симптомы, лечение

У человека в костях черепа по линии лба и носа есть пазухи(полостей с воздухом): лобные, клиновидные, верхнечелюстные, ячейки решетчатого лабиринта. При попадании болезнетворных организмов они могут воспалиться, в результате чего разовьется синусит.
Гайморит – болезнь верхнечелюстных пазух носа. Это название получено в честь исследователя, который описал этот тип пазух, — Натаниэля Гаймора. Правильное с медицинской точки зрения название болезни — верхнечелюстной синусит.
Причины развития
По причине возникновения гайморит бывает риногенным, одонтогенным, травматическим, аллергическим.
- Риногенный возникает на фоне ринита. Провоцирующими факторами могут быть бактерии, вирусы, гипотермия, аллергия, побочное действие лекарств. Если вовремя не вылечить это заболевание, то оно пойдет глубже, влияя уже не только на полость носа, но и на пазухи.
- Одонтогенный гайморит появляется из-за стоматологичесткой инфекции, которая постепенно переходит на слизистую пазухи (ткани вокруг зуба болят, образуется сообщение между пазухой и ротовой полостью), отчего та воспаляется.
- Травматический гайморит возникает в результате механического повреждения гайморовой пазухи, носовых перегородок или верхней челюсти.
- При аллергическом рините организм по-особому реагирует на один из раздражителей, вызывающих такую реакцию. Сначала появляются неприятные ощущения в носовой полости, а затем они переходят на верхнечелюстные пазухи. В качестве аллергенов выступают пыльца, шерсть, экскременты животных, пылевые клещи, растения химикаты.
По характеру течения гайморит бывает:
- острым (начало заболевания, менее 3 месяцев),
- рецидивирующим острым (повторяются до 4 раз в год),
- хроническим (появляется, если не лечить острую стадию, то есть через 3 месяца после начала болезни),
- обострением хронического гайморита (при появлении новых симптомов вдобавок к уже существующим).
Степень тяжести острого гайморита варьируется от легкой до тяжелой:
- При легком течении болезни у человека симптомы выражены умеренно: отсутствует лихорадка, головные боли и осложнения, присутствует небольшая заложенность, кашель, выделения из носа.
- На среднетяжелой стадии температура находится в пределах 38 °С, наблюдается кашель и насморк, добавляются тяжесть головы (в проекции околоносовых пазух) при движении и наклоне и отит.
- В тяжелом случае температура превышает 38 °С, все привычные симптомы проявляются сильнее, возникает периодическая или постоянная болезненность в проекции околоносовых пазух, усиливающаяся при движении или наклоне головы. Со временем возможны внутричерепные или орбитальные осложнения.
Причины развития
Гайморит развивается после попадания в пазухи болезнетворных микроорганизмов: вирусов, грибков, бактерий. У детей чаще всего возбудителями являются пневмококк, вирус парагриппа, стрептококк, стафилококк, риновирус, гемофильная палочка и другие.
Если иммунитет ребенка в порядке, то он достаточно легко может побороть инфекцию, но бывают случаи, когда здоровье ослаблено, а организм не может больше нормально сопротивляться возбудителю.
Среди факторов, влияющих на снижение иммунитета и помогающих возбудителям проникнуть в организм, можно выделить следующие:
- заболевания верхних дыхательных путей (ринит, ОРВИ, тонзиллит, фарингит);
- воспаления в полости рта (кариес или стоматит);
- увеличение аденоидов;
- полипы или другие образования в носовой полости;
- узкие носовые ходы;
- искривление носовой перегородки.
Важно: гайморит или верхнечелюстной синусит обычно имеет двусторонний характер, то есть проникает разу в обе пазухи.
Дети от рождения до 3 лет еще не смогут описать, если им больно. В этом случае родителям важно не пропустить развитие заболевания.
Осложнения
Если заболевание не начать лечить вовремя, то инфекция может попасть дальше в организм: в лицевые кости (остеомиелит), в оболочки мозга (менингит), в ухо (отит), в глаза (конъюнктивит). Могут воспалиться миндалины, начаться пневмония.
Гайморит может стать причиной воспаления среднего уха, ухудшения слуха, а также воспаления миндалин, пневмонии, бронхита, сепсиса.
Диагностика
При первых симптомах гайморита – сильная и не проходящая заложенность носа, слабость, температура – необходимо проконсультироваться с врачом. Важно понимать, что маленький ребенок не всегда может точно сказать, где и как именно у него болит, поэтому важно как можно быстрее обратиться к врачу.
ЛОР-врач опрашивает больного и проводит осмотр. Для уточнения диагноза нужно будет сделать анализ крови на лейкоциты и сделать рентген гайморовых пазух.
При необходимости делают пункцию (исследование слизи). Важно: такая процедура довольно небезопасна, так как во время забора пробы инфекция может попасть в глазницы и вызвать абсцесс.
Лечение
Медикаменты, домашние средства и специальную терапию необходимо назначать в соответствии с типом заболевания.
При лечении гайморита человека не надо госпитализировать, так как обычно ему хватает домашних и амбулаторных процедур.
Лечение носит комплексный характер: прием препаратов, устраняющих отдельные симптомы заболевания, физиопроцедуры, прием препаратов для укрепления иммунитета, прием антибиотиков.
Основные методы лечения гайморита:
- Антибиотики широкого спектра действия для внутреннего применения. Назначаются врачом, при правильном применении почти безвредны для организма. Использовать средство можно только если у ребенка есть высокая температура и интоксикация. Важно: чтобы защитить желудочно-кишечный тракт во время приема лекарства, нужно вместе с лекарством принимать пробиотики или пребиотики. для местного применения препараты, воздействующие на причину заболевания – болезнетворные бактерии. К таким препаратам относятся и капли на основе серебра протеината, помогающие избавиться от насморка. Стоит обратить внимание, что сейчас в аптеках очень много таких капель от разных производителей, но для безопасного применения лучше выбирать ту компанию, которая производит оригинальный препарат
- Укрепление иммунитета при помощи народных и лекарственных средств: горчичник, обтирание, чаи с травами, прополис (ватные диски свернуть и положить в ноздри на 5 минут), витамин C.
- Физиотерапевтические процедуры: ингаляции, электрофорез, «синяя лампа».
- Домашняя физиотерапия: ингаляции при помощи небулайзера, паровые ингаляции.
Если никакое из средств не подойдет, то врач может назначить хирургическое вмешательство. Как правило, это прокол, через который убирают скопившийся в пазухе гной.
Профилактика
В качестве защиты от гайморита нужно соблюдать ряд правил:
- Избегать переохлаждения.
- Проводить профилактику гриппа и носовых заболеваний.
- Укреплять иммунитет, закаливаться.
- Регулярно посещать стоматолога
- Устранить дефекты носа, которые мешают дышать.
Заключение
Гайморит представляет собой одно из самых распространенных детских заболеваний. Им болеют даже груднички. При этом для родителей важно вовремя заметить, что ребенок не здоров, чтобы избежать развития серьезных осложнений и оперативного вмешательства.
При грамотно подобранном лечении гайморит (верхнечелюстной синусит) можно победить довольно быстро.
Лечение гайморита у детей

С наступлением холодов работы у отоларингологов прибавляется. Особенно большие очереди выстаиваются к детским специалистам. Этому есть разумное объяснение — просто дети чаще простужаются. У них еще не полностью сформирована иммунная система, которая борется с патогенными микробами. Если насморк запустить, существует большая вероятность воспаления верхнечелюстных пазух.
Почему возникает заболевание
Есть несколько вариантов, откуда берется болезнь:
- простудился сам (бегал на улице без шапки, промокли ноги и прочее);
- контактировал с больным ребенком или взрослым;
- неправильное положение перегородки носа;
- аллергия.
Надо обязательно понять природу возникновения гайморита, чтобы принимать правильные меры. Если это особенности внутреннего строения, исправить это можно только посредством операции. Но если это инфекция, без специальных препаратов вылечиться невозможно.
Какие симптомы возникают при заболевании
Самое первое, что мы наблюдаем у малыша — это насморк, заложенность носа, гнусавость. Это говорит нам о том, что в пазухах скапливается слизь. Если проигнорировали первые признаки, то следующие симптомы гайморита у ребенка:
- вялость, сонливость, капризы;
- высокая температура (от 38);
- густые выделения из полости носа;
- тяжелое дыхание;
- возможен кашель.
Когда ваш обычно бодрый и веселый кроха не хочет вставать из постели, без повода капризничает, жалуется на головные боли, сильно потеет, а на щеках выступил яркий румянец, поскорее вызывайте доктора. С болезнью шутить нельзя, иначе она перейдет в хронический гайморит.
Какие меры «помощи» организму противопоказаны
Иногда стараясь сделать лучше, можно сильно навредить ребенку. Старый способ прогревания при гайморите водяными грелками, мешочками с горячей солью и другие подобные действия в этом случае неприемлемы. Не стоит забывать, что вирусы и бактерии так не уничтожить, а вот очаг воспаления разрастется. В данной ситуации консультация лор-специалиста обязательна! Только он с помощью профессиональных инструментов сможет выявить источник происходящего. Заметили симптомы гайморита у детей? Идите в поликлинику, домашние методы не дадут результата, а время будет упущено.
Как лечится воспаление гайморовых пазух
В целом, схема помощи больным малышам и взрослым людям ничем не отличается. Но не все препараты можно применять в детском возрасте. Назначать лечение гайморита у ребенка может только врач. Именно он определит схему, распишет дозировку и продолжительность курса.
Для лечения гайморита у детей врачи назначают следующие препараты:
- антибиотик (при бактериальном характере воспаления);
- противовирусный препарат (при вирусной инфекции);
- сосудосуживающие или глюкокортикостероидные препараты.
Старайтесь, чтобы малыш соблюдал постельный режим, много спал и полноценно питался, получая достаточно витаминов для поддержания иммунитета. Рекомендуется обильное питье для очищения организма. Гайморит у ребенка прекрасно лечится, если его не запустить. Некоторые родители, занимаясь самолечением, доводят болезнь до такой стадии, когда уже таблетки не помогают. В этом случае показана небольшая операция. Специальной иглой совершают прокол пазухи и откачивают содержимое. Процесс происходит с применением местного обезболивания или общего наркоза.
Промывание носа
Как только вы замечаете признаки гайморита у детей, начинайте применять промывание. Таким образом, вы вымываете болезнетворные организмы со слизистой, уменьшая их количество и концентрацию, не давая им размножаться дальше. Освобождая полость носа, вы помогаете скопившемуся отделяемому из пазух выйти наружу. Промывание носа при гайморите можно проводить физраствором из аптеки или солевым раствором из обычной поваренной соли и кипяченой воды, но лучше воспользоваться готовым аптечным средством с морской водой.
Отлично зарекомендовал себя на российском рынке препарат Аквалор. Он помогает при простуде и ОРВИ, выступает в качестве профилактического и лечебного средства. Когда вы не знаете, что делать, если у ребенка гайморит, промойте ему нос, состояние облегчится. Натуральные компоненты не раздражают слизистую, способствуя вымыванию бактерий, вирусов, аллергенов.
Содержим нос в чистоте
С самого детства всем объясняют, что чистота — залог здоровья. Личная гигиена очень важна для профилактики заболеваний. Придя с улицы домой, мы обязательно моем руки, так как на них скапливается множество микробов. Хорошо выработать привычку промывать также полость носа, избавляя себя от потенциального заражения вирусами и бактериями, принесенными с улицы.
Соблюдайте несложные меры профилактики, это проще, чем лечить гайморит у ребенка:


