Коленный сустав: как устроен и почему болит
Боли в колене – самая частая причина обращения к ортопеду-ревматологу. Этот сустав поражается чаще остальных, поскольку ежедневно выдерживает колоссальную нагрузку. Он принадлежит к одним из самых сложных в организме человека. Как устроен коленный сустав и в чем причина болевого синдрома в нем?
Строение коленного сустава в двух словах
Коленный сустав состоит из двух костей – бедренной и большеберцовой. Между костями находятся две соединительные связки, расположенные относительно друг друга крест-накрест. Их называют передняя и задняя. С наружной и внутренней сторон есть две боковые связки (по-научному внутренняя медиальная и наружная латеральная). Связки – это прочные эластичные волокна, задача которых – направлять движение сустава и тормозить его в определенных позициях. Они не имеют ничего общего с сухожилиями.
Связки представляют собой эластичные волокна между костями, а сухожилия соединяют кости с мышцами. Это две совершенно разные субстанции. Мышцы постепенно переходят в сухожилия, которые крепятся к костям. Сгибая или разгибая ногу, человек управляет мышцами, которые через сухожилия тянут за собой кости.


Связки и сухожилия – разные субстанции: не путать!
Хрящи, суставная сумка, синовиальная жидкость…
В месте, где кости соединяются между собой, их головки покрыты хрящом, который защищает их от трения и ударов. Внутри сустава есть два мениска, напоминающих по форме полумесяцы. Они нужны в качестве дополнительной защиты хрящей и костей от механических воздействий.
Хрящи и мениски находятся в так называемой суставной сумке, внутри которой расположена синовиальная жидкость. По аналогии с маслом она смазывает все поверхности сустава и предотвращает их трение. Это справедливо, если синовиальной жидкости достаточно и ее вязкость соответствует нормальной.
Спереди сустава находится надколенник, или коленная чашечка. Ее удерживают связки и сухожилия, а внутри – покрывает хрящ. Надколенник – это своеобразный щит, который защищает внутренние составляющие коленного сустава от повреждения.

Так выглядит коленный сустав изнутри
Как устроен коленный сустав? Наглядная демонстрация с детальными пояснениями:
Что может болеть в суставе
Нервных окончаний в хрящах и менисках нет, поэтому болеть они не могут. По сути, в суставе нет ничего, что могло бы болеть в привычном понимании. Нервы подходят не к костям, а к надкостницам – тонким оболочкам, покрывающим кость снаружи. Поэтому человек испытывает боль при повреждении кости. Что же происходит, если перелома нет?
При отсутствии перелома источником болевого синдрома могут быть связки, окружающие коленный сустав и удерживающие внутри мениски. Кроме того, нервные окончания подходят к суставной сумке, которая также может вызывать боль.

Хрящи не болят: нервных окончаний в них нет
При механической травме происходит следующее:
- травмируется сустав, связки опухают;
- организм инициирует процесс заживления – гонит кровь в поврежденную область;
- кожа вокруг сустава краснеет, сустав отекает;
- синовиальная жидкость перестает свободно циркулировать и давит на нервы в суставной сумке, что приводит к усилению боли.
Спустя какое-то время мелкие связки заживают, отек спадает, жидкость снова начинает циркулировать – боль исчезает. Так происходит, если повреждены только мелкие связки, а крупные и мениск остались целы. При повреждении мениска ситуация развивается иначе, поскольку человек не испытывает боли, а структура продолжает нарушаться.
Со временем мениск повреждается еще больше, хрящи вокруг него также деформируются, оказавшись в неблагоприятных условиях. Их поверхность постепенно истирается, что приводит к трению костей, раздражению нервных окончаний в надкостнице и как следствие – к боли. Именно так развивается артроз коленного сустава – заболевание, которое редко диагностируют на ранней стадии.
Когда человеку назначают лечение артроза или остеоартроза, состояние суставов у него уже оставляет желать лучшего. Почти наверняка в суставной сумке недостаточно синовиальной жидкости, а в условиях дефицита смазки хрящи быстро иссушиваются, трескаются и истираются. Исправить ситуацию можно внутрисуставными инъекциями заменителя синовиальной жидкости «Нолтрекс».

«Нолтрекс» – как недостающий кирпичик в строительстве дома
Препарат вводится внутрь суставной сумки и равномерно распределяется по хрящевым поверхностям. Из-за высокой молекулярной массы он не проникает внутрь, а задерживается там, выполняя функцию смазки. Noltrex не имеет в составе белков животного происхождения, поэтому не вызывает аллергии и не распознается иммунными клетками организма. Нескольких инъекций достаточно, чтобы восстановить физиологические особенности сустава на год, полтора или даже два, а значит, избавить человека от боли.
Научная электронная библиотека

Коленный сустав по своему анатомическому строению и биомеханическим условиям является одним из самых сложных суставов человека. В образовании коленного сустава принимают участие суставные концы бедренной, большеберцовой костей, а также надколенник. Суставные поверхности мыщелков бедра эллипсоидной формы. При этом кривизна медиального мыщелка больше латерального. Верхние суставные поверхности мыщелков большеберцовой кости слегка вогнуты и не соответствуют кривизне суставных поверхностей мыщелков бедренной кости. Такое несоответствие несколько выравнивают располагающиеся между мыщелками бедра и большеберцовой кости межсуставные хрящи, или мениски (Синельников Р.Д., 1967).
Различия в параметрах кривизны медиального и латерального мыщелков бедренной кости, а также несоответствие их параметрам кривизны суставных поверхностей плато большеберцовой кости определяет характер движений в коленном суставе, где наряду с движением относительно фронтальной оси («сгибание – разгибание») имеет место ротационное движение. Таким образом, коленный сустав представляет собой сочетание блоковидного сустава с вращательным и относится к вращательно-блоковидным суставам (Синельников Р.Д., 1967).
Особенности анатомии коленного сустава и характер движений определяются особенностями торсионного развития нижних конечностей.
Известно, что угол между продольными осями бедренной и большеберцовой костями открыт кнаружи и в норме составляет 170–172°. В этом случае биомеханическая ось нижней конечности проходит через середины тазобедренного и коленного суставов и близко к наружному краю блока таранной кости, что определяет равномерную нагрузку на суставы и функцию всей конечности (Гафаров Х.З., 1990).
Исследованиями Х.З. Гафарова (1984, 1990) установлено, что при нормальном развитии нижней конечности дистальный конец продольной оси большеберцовой кости в процессе торсионного развития отклоняется от вертикальной оси кнаружи во фронтальной плоскости на 10–12 градусов, а ее проксимальный конец – кнутри на 4–6 градусов, при этом величина угла отклонения зависит от величины приведения бедра. Таким образом, угол отклонения продольной оси большеберцовой кости составляет 14–16°. Данное положение определяется тонусом и работой мышц нижней конечности. Отклонение проксимального конца голени кнутри, а дистального кнаружи происходит при внутренней торсии коленного сустава во фронтальной плоскости и по спирали снаружи кнутри, при этом проксимальный конец костей голени отклоняется снаружи кнутри и спереди назад (Гафаров Х.З., 1990). По этой причине коленный сустав получает физиологическое вальгусное положение.
При внутреннем скручивании коленного сустава поперечные оси мыщелков бедренной и большеберцовой костей в горизонтальной плоскости описывают дугу 18–22° по определенному радиусу, который находится в зависимости от длины сегментов бедра и голени. При этом поперечные оси мыщелков бедренной и большеберцовой костей в процессе внутреннего скручивания образуют с фронтальной плоскостью угол 4–8°, пересекая ее спереди назад. Дистальный отдел костей голени, скручиваясь кнаружи, отклоняется латерально (кнаружи), при этом обеспечивается физиологический вальгус в коленном суставе. В результате этого биомеханическая ось нижней конечности проходит у наружного края блока таранной кости, что определяет равномерную нагрузку в над- и подтаранном суставах, и способствует правильному развитию сводов стопы и ее рессорной функции (Гафаров Х.З., 1990).
Отклонение дистального конца голени в процессе торсионного развития уменьшает нагрузку на внутренний отдел ростковых пластин бедренной и большеберцовой костей. Это способствует большему развитию внутреннего мыщелка бедра, что в дальнейшем обеспечивает сохранение параллельности щели коленного сустава по отношению к горизонтальной плоскости и равномерную нагрузку на суставы нижней конечности (закон Вольфа, Гюнтера, Фолькманна).
Исследования биомеханики движений в коленном суставе последних десятилетий XX века выявили более сложный характер движений. Этот характер определяется как совокупность смещений (скольжений – перекатываний) между мыщелками бедренной и большеберцовой костей и вращений в коленном суставе в трех плоскостях.
Несомненно, что величина вращательного движения значительно преобладает над остальными видами движений, которые составляют: в передне – заднем направлении 5–10 мм, во внутренне – наружном направлении 2–5 мм и так называемая «компрессия – дистракция» при нагрузке 1–2 мм. При этом само вращательное движение является сложным и происходит в трёх плоскостях: во фронтальной плоскости (ротационное движение), в сагиттальной плоскости «сгибание – разгибание», и в вертикальной плоскости «отведение – приведение» (Johnson R.J., 1988; Lafortune M.A., Cavanaugh P.R., Sommer H.J., 1992; Woo S.L.Y., Livesay G.A., 1994; Putz R., 1995).
Вращательное движение в коленном суставе, которое осуществляется между суставными поверхностями мыщелков бедренной и большеберцовой костей сопряжено с движением «скольжение – перекатывание». При этом движении суставная поверхность мыщелков большеберцовой кости проходит сложный путь перемещений по суставным поверхностям мыщелков бедра, различающимися между собой размерами и радиусами кривизны. Описанная кривая траектории движения между суставными поверхностями мыщелков бедра и большеберцовой кости получила название «вершина кубика» («vertex cubis») (Menshik A., 1974, 1975).
Таким образом, при максимальном сгибании в коленном суставе осуществляется вращение относительно фронтальной оси 135° с одновременным (4–8°) вращением мыщелков большеберцовой кости кнутри и перемещением в переднее – заднем направлении до 10 мм.
При этом проксимальный конец большеберцовой кости оказывается развернутым кнутри и выдвинутым кпереди относительно дистального суставного конца бедра.
Рис. 1.1. наглядно демонстрирует величину и направление перемещений мыщелков бедренной и большеберцовой костей при максимальном сгибании в коленном суставе.
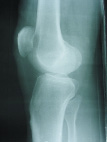
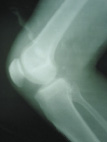
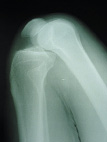
Рис. 1.1. Перемещение мыщелков большеберцовой кости относительно мыщелков бедра при максимальном сгибании в коленном суставе: а – положение разгибания; б – сгибание 90° в – максимальное сгибание в суставе
При полном разгибании в коленном суставе мыщелки бедренной кости выстоят несколько кпереди относительно мыщелков бедра (рис. 1а); сгибание 90° – незначительное выдвижение мыщелков большеберцовой кости кпереди от бедренной кости (рис. 1б). При максимальном сгибании – выдвижение мыщелков большеберцовой кости относительно мыщелков бедра кпереди на 10 мм с внутренней ротацией относительно вертикальной оси – перемещение и наслоение малоберцовой кости на большеберцовую, при этом кпереди выдвигается наружный мыщелок большеберцовой кости (рис. 1в).
Данные положения имеют принципиальное прикладное значение в клинике, так как объясняют механизм и особенности переломов костей, составляющих коленный сустав при травме.
Дисплазия мыщелков бедренной кости, подвывих и наклон надколенника
Коленная чашечка, именуемая в медицине надколенником и представляющая собой самую крупную из сесамовидных костей, располагается во фронтальной части колена внутри сухожилия, разгибающего голень. Работая по принципу блока, надколенник обеспечивает мышечную тягу, повышая ее рабочий потенциал.
Анатомия надколенника и коленной чашечки
Сухожилие, в котором расположен надколенник, образовано 4-мя мышцами передней бедренной поверхности. В нижней части коленной чашечки расположена собственная связка надколенника, присоединенная (прикрепляемая) к большеберцовой кости. Когда нога находится в разогнутом положении, коленная чашечка, как бы, плавает в суставной щели над коленным суставом. При этом, при сгибании нижней конечности, надколенник ложится в суставную борозду, расположенную на концах (мыщелках) бедренной кости.
С внутренней части коленная чашечка имеет достаточно толстый (до 5 мм) хрящевой слой, обеспечивающий нормальное скольжение по мыщелку бедра.
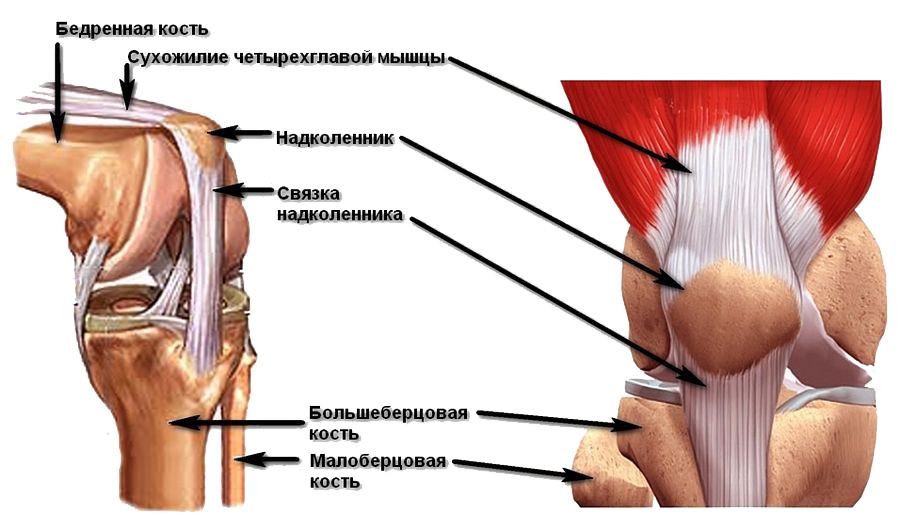
На рис. 1 изображено колено в согнутом положении. При этом, коленная чашечка, расположенная в бороздке, работает, как блок, повышая силу тяги сухожилия.
Нормальная работа коленной чашечки возможна при условии центрированного (правильного) его расположения в бороздке бедренной кости. В противном случае может наблюдаться наклон коленной чашечки.
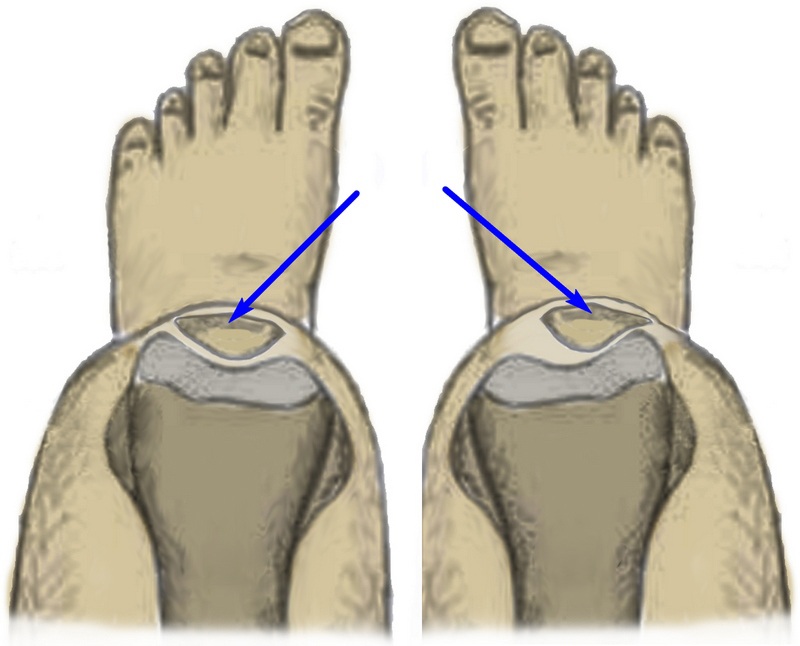
На рисунке слева показано нормальное (центрированное) положение надколенника. Справа – положение надколенника смещено.
В подавляющем большинстве ситуаций, при наличии тех или иных проблем в бедренно-надколенниковом суставе, коленная чашечка смещается в наружную сторону, и лишь изредка – во внутреннюю. Незначительные наклоны во фронтальном направлении могут говорить о наличии высокого давления надколенника на мыщелок, или, как называют данную патологию в медицине, латеральной гиперпрессии. В свою очередь, если коленная чашечка смещается во внутреннюю часть, пациенту диагностируется медиальная гиперпрессия.
Как показывает медицинская практика, даже незначительное смещение надколенника может спровоцировать его подвывих. В то время, как полный выход коленной чашечки за пределы бороздки – ее вывих.

На рис. 3 в направлении слева на право отображено нормальное состояние коленного сустава с одинаковой шириной наружной и внутренней частей. Далее, показана латеральная гиперпрессия, при которой внутренний просвет шире, нежели наружный. На следующем изображении можно наблюдать выход части коленной чашечки за пределы бороздки при подвывихе. И, затем, можно наблюдать полное смещение надколенника за пределы сустава при вывихе.
Наклон, а также подвывих коленной чашечки являются одним из примеров его нестабильности, при которой может наблюдаться полный вывих.
Причины
Возникновение и патологическое развитие наклона надколенника, а также его подвывих провоцируются множеством факторов и, в большинстве случаев, сразу несколькими.
Наиболее значимыми причинами данного недуга являются:
- аномалии развития нижних конечностей;
- ослабление внутренней связки, либо чрезмерное натяжение поддерживающей коленную чашечку наружной связки;
- слабость внутренней широкой мышцы бедра;
- аномальная форма ног:
- Х-образное или вальгусное искривление голеней;
- высокое стояние надколенника
- внутренняя ротация голени и многое другое.
Анатомически, коленная чашечка имеет 2-е расположенные по бокам связки, удерживающие ее и не дающие ей смещаться внутрь и наружу. При этом, чрезмерное натяжение наружной, либо ослабление внутренней связки могут провоцировать существенное смещение надколенника кнаружи.
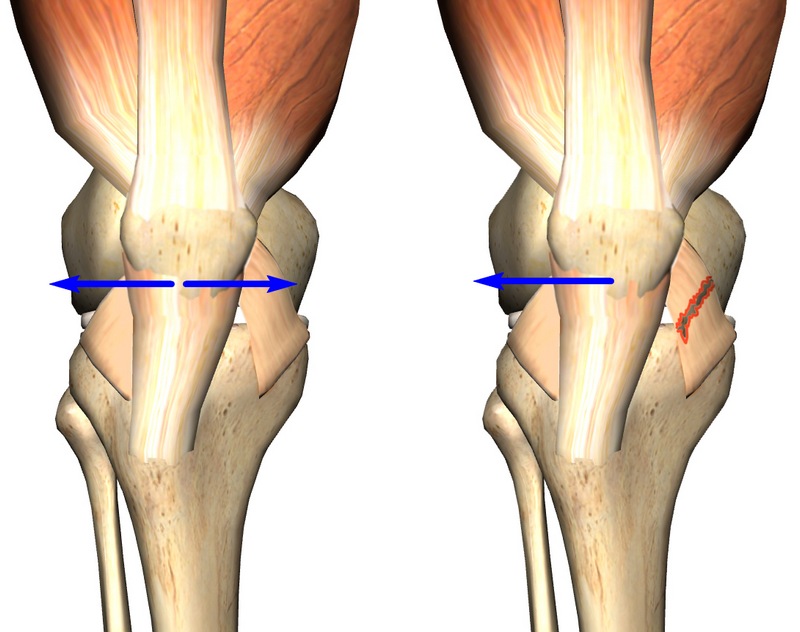
При нормальном, строго центрированном положении коленной чашечки в бороздке (мыщелке), тяга внутренней и наружной связок строго сбалансирована. В случае возникновения дисбаланса (например, при серьезных повреждениях и разрывах связки) надколенник будет смещаться кнаружи вследствие отсутствия компенсации тяги наружной связки.
Помимо связок, стабильность коленной чашечки обеспечивают и мышцы, в том числе и внутренняя (медиальная). Являющаяся составным элементом четырехглавой мышцы бедра, данное мышечное образование отвечает, в том числе, и за стабильность коленной чашечки, исключая ее смещение кнаружи.
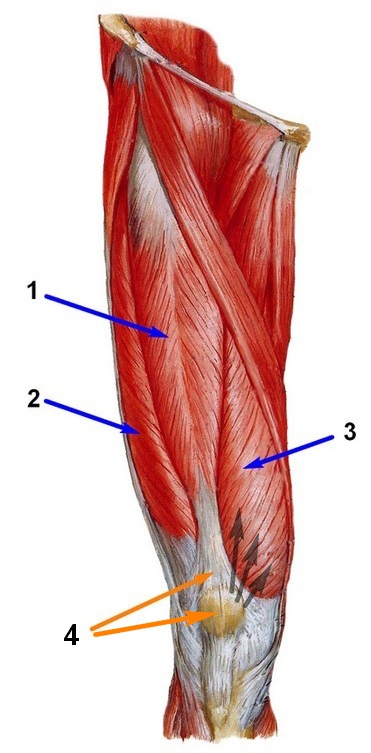
На рис. 5 отображены бедренные мышцы (вид спереди): 1 – прямая, 2 – латеральная, 3 – медиальная, 4 – промежуточная. Черными стрелками отмечена тяга медиальной мышцы.
Вальгусное или Х-образное искривление голеней кнаружи
Голень соединяется с бедренной костью под так называемым Q-углом (углом квадрицепса), определяемым шириной таза. Как правило, у женщин данный угол больше, нежели у мужчин. Как показывает медицинская практика, большая величина угла квадрицепса является дополнительным фактором, провоцирующим повреждение (включая полный разрыв) передней связки.
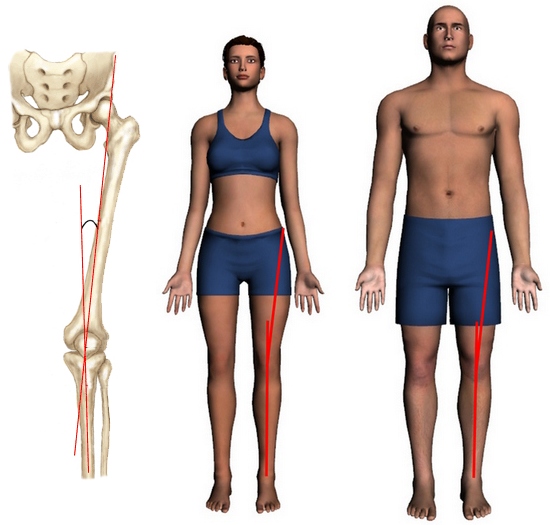
Q-угол у женщин составляет 20°, у мужчин – 15°. При наличии больших показателей может наблюдаться боль в колене или подвывих коленной чашечки.
Дисплазия мыщелков бедра
Для стабильного и надежного удержания надколенника, бороздка, расположенная между мыщелками бедра, должна быть глубокой. В случае наличия так называемой дисплазии и вызванной данной патологией малой глубиной бороздки, коленная чашечка может смещаться кнаружи. Вывить дисплазию позволяют различные лучевые методики – МРТ и рентгенограммы.
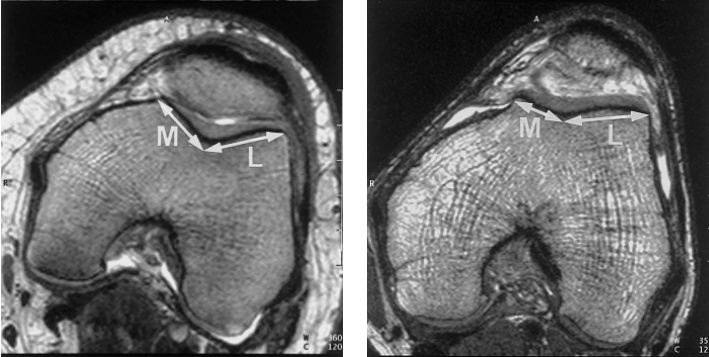
На рис. 7 показаны данные МРТ коленного сустава, отображающие размещение коленной чашечки в бороздке. Слева показана бороздка в нормальном состоянии, справа – при наличии дисплазии мыщелков.
Переразгибание в колене, а также повышенное стояние надколенника провоцируют смещение последнего кнаружи вследствие выскальзывания из бороздки.
Наружное положение бугристости большеберцовой кости, к которой присоединяется связка коленной чашечки
У некоторого количества пациентов бугристость смещена кнаружи (расположена латерально), что провоцирует попутное смещение надколенника.
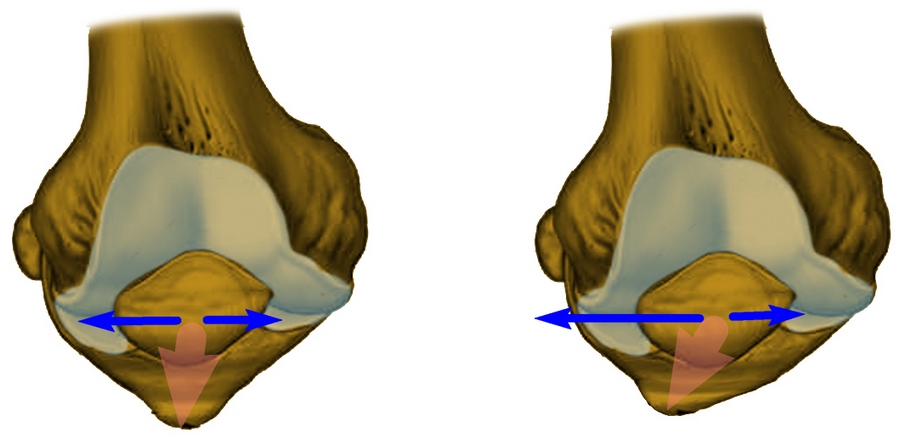
Подобная ситуация имеет место быть и в случае значительного закручивания голени во внутреннюю сторону (ротации голени внутреннего типа). Этому способствуют врожденные анатомические нюансы строения нижних конечностей, например – плоскостопие.
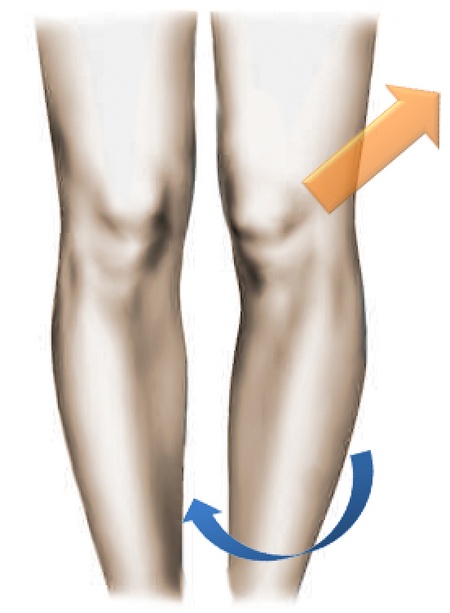
Закручивание голени во внутреннюю часть провоцирует попутное смещение коленной чашечки
Симптоматика подвывиха и наклона коленной чашечки
В случае патологически неправильного скольжения коленной чашечки в бороздке, зачастую, наблюдается нестабильность первой, а также различной интенсивности болевые ощущения в области коленного сустава.
При этом, чувство нестабильности, хотя и достаточно распространенный, но не основной показатель наличия подвывиха, либо наклона коленной чашечки.
Помимо болевых ощущений, при совершении разгибательно-сгибательных движений колена не редко можно услышать хруст (щелчок), вызванные патологически неправильным скольжением коленной чашечки в мыщелковой бороздке.
Стоит, также, обратить внимание, что подвывиху/наклону надколенника, зачастую, предшествует повреждение тех или иных участков сустава, вызванное, например, осложнениями после хирургического вмешательства, а также полученными ранее вывихами и пр.
В случае патологического подвывиха и/или наклона, скольжение коленной чашечки в мыщелковой бороздке осуществляется с отклонениями. Это, в свою очередь, вызывает существенные повреждения покрывающего данный коленный участок хряща, провоцируя развитие различного рода травм и, в частности, артроза сустава.
Также, в случае продолжительного наклона и/или подвывиха коленной чашечки, в суставной части может наблюдаться скопление жидкости, провоцирующей возникновение отечностей.
Диагностика
Осмотр лечащим специалистом
Согласно распространенной медицинской практике, наиболее частыми симптомами подвывиха и наклона коленной чашечки, является наличие в коленной области болевых ощущений различной интенсивности. В процессе осмотра, специалист уточняет локализацию боли, а также выясняет при совершении каких движений она обычно проявляется. Зачастую, дискомфортные ощущения возникают при совершении сгибательных движений свыше 30° и при определенных нагрузках, например, спуске и подъеме по лестнице.
Также, врач акцентирует внимание на неравномерном развитии отвечающих за разгибание коленно-суставных мышц. Как правило, при наличии подвывиха, а также наклоне надколенника могут наблюдаться атрофические изменения медиальной мышцы.
Однако и это еще не все. В процессе осмотра лечащим специалистом могут проверяться:
- осанка;
- степень искривления нижних конечностей;
- наличие дисплазии бедра;
- наличие плоскостопия;
- Q-угол и многое другое.
Поскольку в нормальном состоянии коленная чашечка перемещается по прямой траектории, ориентировочную оценку состояния надколенника можно выполнить путем разгибания нижней конечности в положении сидя. В случае наличия подвывиха, наблюдается его смещение кнутри. Если же J-признак отмечен при разгибании свисающей конечности – речь может идти о слабости медиальной бедренной мышцы.
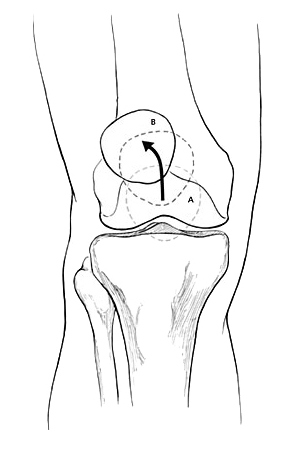
На рисунке показана траектория движения коленной чашечки из точки А в точку В при совершении разгибания нижней конечности. При этом, при наличии подвывиха/наклона, надколенник движется по траектории, напоминающей букву J.
Для наиболее точного диагностирования подвывиха и/или наклона коленной чашечки, лечащий специалист проводит пальпацию пораженного участка. Наличие болевого синдрома, а также не типичная подвижность надколенника могут практически со 100%-й гарантией указывать на наличие недуга.
Кроме того, наличие болезненных ощущений в районе медиального надмыщелка свидетельствует о развитии так называемого признака Бассетта, возникающего, зачастую, при травмировании медиальной связки.
С целью выявления чрезмерной тяги наружной связки проводятся измерения наклона коленной чашечки при разогнутом, находящемся в свободном положении колене. В момент приподнятия ее наружного края, внутренний край фиксируется. Полученный угол, в норме, составляет порядка 15°. Если болевые ощущения начинают возникать в случае меньших показателей – речь может идти о чрезмерном натяжении латеральной связки.
Наличия смещений коленной чашечки по коленно-суставной поверхности могут указывать на ограничивающей ее движения целости структур – суставной капсулы, а также поддерживающей наружной связки и медиальной бедренной мышцы. Для диагностирования недуга, специалист смещает надколенник кнаружи, замеряя полученную разницу смещения, относительно нормы. Смещения менее, чем на ¼ указывают на чрезмерное натяжение медиальной связки, более, чем на ¾ – о гипермобильности.
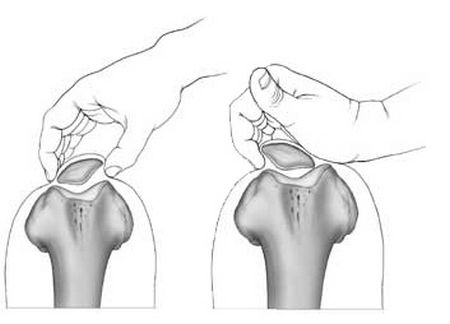
На изображении показан процесс пальпации коленной чашечки (проба Бассета).
Страх, вызванный предчувствием вывиха коленной чашечки
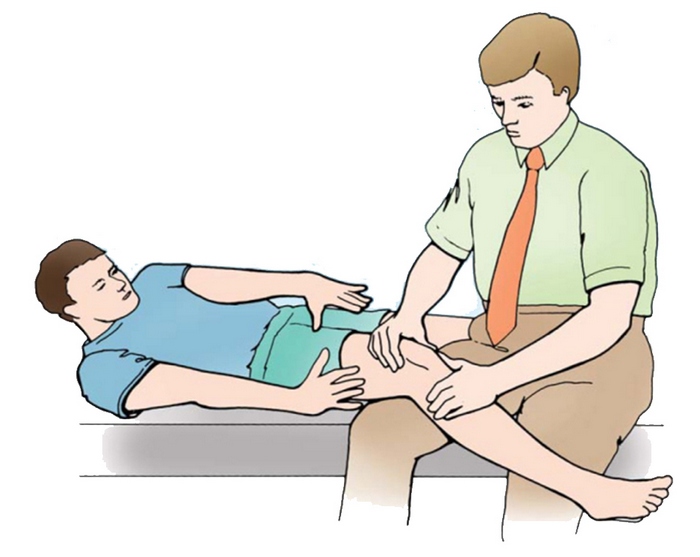
В процессе взятия проб, когда специалист смещает коленную чашечку, пациент может почувствовать дискомфортные ощущения, боль, а также страх вывиха.
Обследование пациента осуществляется в положении лежа, как на спине (чаще всего), так и на животе. При этом, во втором случае, фиксация таза и отсутствие возможности сгибания бедра обеспечивают более точную оценку имеющейся ситуации.
Для того, чтобы подтвердить установленный диагноз, а также разработать оптимально подходящий для конкретной ситуации план лечения, специалист проводит дополнительное обследование посредством лучевых методик – КТ и МРТ.
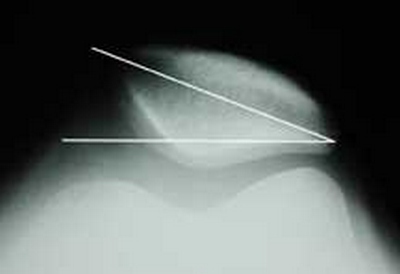
Первый этап обследования предполагает получение рентгенограммы в боковой и фронтальной проекциях при положении пациента стоя. Данная методика позволяет оценить особенности рельефа и глубину борозды, а также определить высоту стояния коленной чашечки. В этом случае, при получении такой развернутой информации, специалист может выявить деформацию, существенный подвывих или полный перелом коленной чашечки. Дополнительные сведения о размещении надколенника, а также наличии его вывиха или наклона, предоставляет рентгенограмма, выполненная в осевой проекции.
Особенности положения пациента при рентгенограммах по Мерчанту
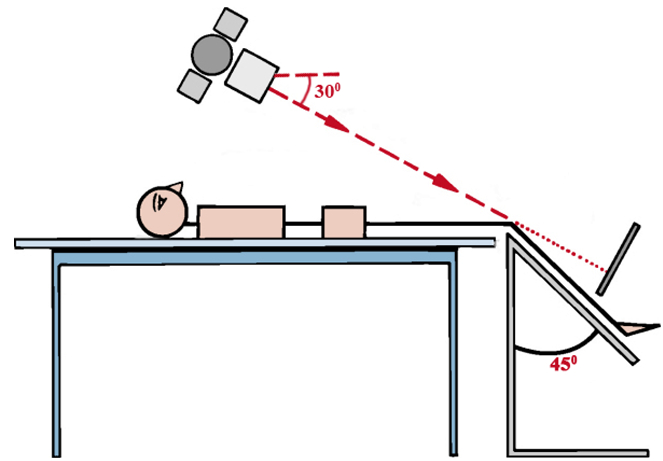
Рентгенограмма по Мерчанту (осевая проекция) демонстрирует наклон надколенника. В этом случае наружная ширина суставной щели меньше, нежели внутренняя.
В отличие от рентгенограммы, компьютерная томография позволяет определить наличие недуга с большей точностью, что объясняется отсутствием искажений и наложений друг на друга структур при получении снимка. Более того, КТ предоставляет возможность получить необходимые данные при любых вариациях согнутой конечности.
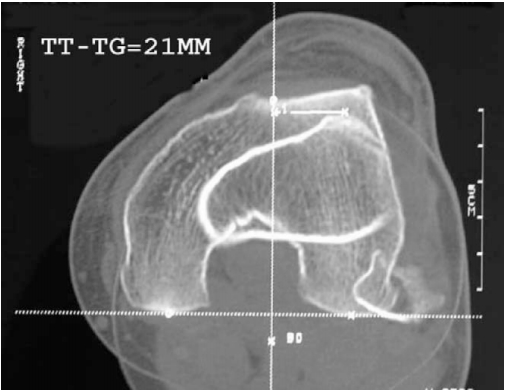
Как уже было сказано выше, наиболее значимой причиной возникновения и прогрессирования наклона/подвывиха считается патологическое положение бугристости большой берцовой кости. Как правило, КТ, также, позволяет максимально точно установить особенности пространственного положения борозды, бугристости, и коленной чашечки.
На изображении показано наложение срезов позволяющих вымерять промежуток между бороздой и бугристостью.
МРТ допускается применять для уточнения данных, полученных при проведении КТ и рентгенографических исследований. Однако, наиболее актуальным такой метод является при:
- изучении состояния хрящевой и окружающих ее мягких тканей;
- выявлении повреждений, сопряженных с вывихом коленной чашечки;
- обнаружении суставного выпота;
- определения наличия гематом и др.
Учитывая, что наличие болевых ощущений в колене, зачастую, может быть сопряжено с наличием иного вида проблем, МРТ, как наиболее точная методика, применяется гораздо чаще.
Особенности лечения
Консервативные методики
Как правило, устранение проблем, вызванных наклоном/подвывихом коленной чашечки, проводится по консервативным методикам, основанным, преимущественно, на выполнении специально разработанных физупражнений, позволяющих эффективно восстановить баланс разгибающих мышц.
Эффективным считается и применение так называемого тейпирования, обеспечивающего снижение болевых ощущений в области колена и компенсацию коленной чашечки кнаружи.
Важно, все же, отметить, что в ряде случаев, несмотря на результативность консервативных методик, без хирургического вмешательства на обойтись.
Хирургические методики
Методики хирургического вмешательства основаны на артроскопическом введении через предварительно сделанный прокол видеокамеры, позволяющей детально наблюдать и оценивать надколенник, а также все другие элементы коленного сустава изнутри.
В случае, когда наблюдается только наклон надколенника, выполняют рассечение косой части широкой мышцы, а также всей наружной связки.
Схематическое отображении артроскопического рассечения наружного края коленной чашечки.
Выше было дано элементарное описание основной и наиболее часто применяемой хирургической процедуры, используемой для устранения подвывиха и/или наклона коленной чашечки. Однако, как правило, существует масса вариаций одной и той же клинической ситуации, что требует индивидуального подхода к ее устранению.
Прогноз
В подавляющем большинстве клинических ситуаций, лечение подвывиха/наклона, имеет благоприятный исход. При грамотном подходе, а также адекватной консервативной и/или хирургической стратегии лечения, с высокой степенью вероятности допускается полное излечение и восстановление пациента, с возможностью достаточно быстрого возврата к активному образу жизни и занятиям спортом.
Разумеется, что при восстановлении интенсивность физических реабилитационных нагрузок следует повышать постепенно, во избежание повторного травмирования некогда поврежденной области колена.
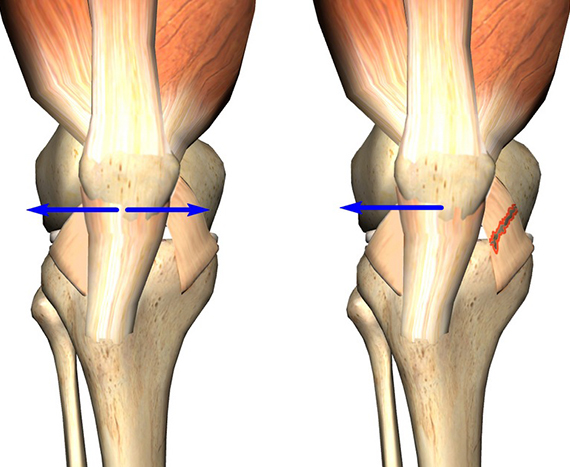
Перелом мыщелка большеберцовой кости

Перелом мыщелка большеберцовой кости — внутрисуставное повреждение ткани проксимального эпифиза, как правило, распространяется на метафиз, проявляется нарушением целостности поверхности сочленения. Основная причина — травматизация. Чаще — в 80% — выявляют перелом латерального мыщелка большеберцовой кости, на втором месте — повреждение обоих структур, перелом внутреннего мыщелка большеберцовой кости диагностируют в 10% случаев. Лечением занимаются врачи-ортопеды, в процессе реабилитации после переломов показана помощь специалиста ЛФК, массажиста, физиотерапевта и пр.
Рассказывает специалист ЦМРТ
Дата публикации: 24 Июня 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины перелома мыщелка большеберцовой кости
У бедренной кости на верхней широкой части присутствуют два мыщелка — внешний (латеральный) и внутренний (медиальный).
Основные причины переломов указанных структур
- прямой удар по колену
- непрямой удар при падении с высоты на вытянутые ноги
В 50% повреждения возникают в результате высокоэнергетичной травмы при дорожно-транспортных происшествиях. У возрастных пациентов предрасполагающим фактором к низкоэнергетической травмы является остеопороз — для раскалывания ослабленной кости сила воздействия минимальна.
Для осложненных переломов типично вовлечение связочного аппарата, менисков, сосудисто-нервных образований. Открытые повреждения регистрируют у 15-25% пациентов, переломы со смещением костных отломков встречаются у 40-50%. Механизм травмы коррелирует с положением, в котором находится коленный сустав в момент ее получения, направления действия силы.
Если альтерирующее воздействие приложено по вертикальной оси, диагностируют Т- и V-образные повреждения мыщелков. При отклонении голени кнаружи развивается перелом латерального мыщелка, кнутри — медиального.
Симптомы
Клинические проявления включают:
- резкую боль в колене, выраженное увеличение объема сустава за счет отека
- нарушение функции сочленения, полная невозможность движений
- деформация и отклонение голени вбок при смещении отломка
- выступание костных фрагментов через рану (при открытом переломе)
- гемартроз — разрыв сосудов с кровоизлиянием в сустав
- усиление боли при поколачивании по пятке
- “плавающий” надколенник
Типы переломов
В ортопедической практике чаще используют классификацию по Schatzker:
- I — раскол со смещением нераздробленного клиновидного фрагмента наружного мыщелка латерально и книзу
- II — раскол с элементами процесса формирования перелома суставной поверхности на фоне избыточного давления сочленяющейся кости, превышающего прочность губчатой ткани, ранее такие повреждения назывались компрессионными
- III — импрессия
- IV — переломы внутреннего (медиального) мыщелка большеберцовой кости
- V — бикондилярные переломы (повреждение обоих структур)
- VI — бикондилярные оскольчатые переломы наружного и внутреннего мыщелков с вовлечением диафиза — центрального отдела трубчатой кости и метафиза — части, прилегающей к костной пластинке.
Диагностика
После сбора анамнеза и внешней оценки повреждения выполняют иммобилизацию сустава, после чего пациента транспортируют для проведения инструментального обследования. Визуализационные тесты при подозрении на посттравматическую патологию:
- Рентгенография. Цели исследования: обнаружение места перелома и определение характера; выявление смещений; оценка степени импрессии, состояния метафиза, соотношения в сочленении; поиск фрагментов при оскольчатом переломе; обнаружение пузырьков газа в мягких тканях при подозрении на анаэробную инфекцию
- Мультиспиральная компьютерная томография. Наиболее информативный способ диагностики, обеспечивает лучшую визуализацию костных повреждений. Исследование назначают перед операцией. По данным МСКТ с трехмерной реконструкцией судят о выраженности остеопороза, планируют оптимальное расположение фиксаторов.
- Магнитно-резонансное сканирование. МРТ проводят в осложненных случаях для обнаружения последствий травмы, если требуется оценка мягкотканных компонентов сустава — связок, сосудисто-нервных пучков, хрящевой ткани.
К какому врачу обратиться
При подозрении на перелом пациента в экстренном порядке госпитализируют в траматологическое/ортопедическое отделение стационара.
Лечение хряща коленного сустава

Глазков Юрий Константинович Главный врач
- травматолог-ортопед
- травматолог-хирург
- спортивный травматолог
- ортопед
- Принципы лечения
- Консервативные методы
- Коррекция образа жизни
- Физиотерапия
- Лечебная физкультура
- Медикаментозная терапия
- Хирургические методы
Внутри коленного сустава есть хрящи. Они покрывают суставные поверхности костей: бедренной и большеберцовой. Хрящи смягчают трение. Они обеспечивают сохранность внутрисуставных структур даже на фоне интенсивных физических нагрузок. К сожалению, в силу различных заболеваний возможно истончение или механическое повреждение хрящей. В этом случае пациенту требуется лечение.
Лечение хряща коленного сустава

Лечение хряща коленного сустава
Принципы лечения
Подходы к лечению зависят от того, по какой именно причине истончился хрящ. Это может произойти в результате:
- воспалительных заболеваний;
- дегенеративных процессов;
- травм;
- проведенных хирургических операций.
Лечение может быть направлено на устранение симптомов, замедление дегенеративных процессов, купирование воспаления, усиление регенераторных способностей хрящевой ткани. Иногда требуется хирургическое вмешательство. Оно позволяет выполнить замещение дефектов хрящевой поверхности.
Консервативные методы
Если гиалиновый хрящ коленного сустава истончен, лечение начинают консервативными методами. Применяются такие способы терапевтического воздействия:
- Коррекция образа жизни.
- Физиотерапевтическое лечение и массаж.
- Лечебная физкультура.
- Медикаментозная терапия.
Коррекция образа жизни
Изначально необходимо устранить все факторы, которые могут провоцировать истончение хряща коленного сустава. Лечение начинают с того, что пациенту рекомендуют отказаться от тяжелой физической работы, спорта. Потому что при продолжающемся механическом раздражении хряща он будет повреждаться, а полноценное восстановление хрящевой ткани невозможно по причине его слабого кровоснабжения.
Пациенту необходимо:
- снижение массы тела, если ИМТ превышает 25 кг/м2;
- уменьшение нагрузки на больную ногу;
- применение ортопедических приспособлений (ортезов, стелек);
- использование трости или костылей.
Физиотерапия
Физиотерапевтическое лечение применяется с целью уменьшения отека, боли. Оно позволяет улучшить кровообращение в той зоне тела, которая находится в непосредственной близости к поврежденным коленным хрящам. В результате улучшается трофика тканей, уменьшаются явления гипоксии, ускоряются регенераторные процессы.
Применяются такие виды физиолечения:
- электрофорез;
- гальванизация;
- фонофорез;
- электростимуляция;
- магнитотерапия;
- лазеротерапия;
- вибромассаж и другие.
Физиотерапия часто сочетается с медикаментозным лечением. Местные препараты наносятся на кожу. Затем проводится электрофорез или фонофорез для их лучшего проникновения внутрь суставной полости.
Физиотерапия

Физиотерапия
Лечебная физкультура
Физические тренировки помогают укрепить мышцы, разгрузить коленный сустав. Они также способствуют восстановлению хряща за счет улучшения кровообращения. При нагрузке к мышце приливает кровь. Расширяются сосуды. Поэтому кровоснабжение суставной капсулы возрастает. Улучшается и кровенаполнение тех частей хряща, которые прилегают к капсуле.
Медикаментозная терапия
Применение препаратов остается одним из главных способов лечения. В данный момент не существует лекарственных средств, которые гарантированно восстанавливают хрящи или хотя бы предотвращают их дальнейшее разрушение. Однако ряд лекарственных средств позволяют добиться неплохих результатов за счет усиления регенераторных процессов, снижения воспаления, защиты хряща от сильных механических воздействий.
Препараты могут использоваться такими способами:
- применяются внутрь;
- вводятся внутримышечно или внутривенно;
- наносятся на кожу над коленным суставом;
- вводятся инъекционно внутрь сустава.
Так как в большинстве случаев происходит постепенное разрушение хряща коленного сустава, лечение проводится таблетированными формами препаратов. Они удобнее в использовании и не требуют постоянного участия медицинского персонала в лечебном процессе.
Часто применяются и внутрисуставные инъекции. Они хороши тем, что позволяют после нескольких введений лекарств получить устойчивый длительный результат. Он сохраняется полгода или год. Применение уколов в колено позволяет снизить потребность в медицинских препаратах, которые применяются перорально. Соответственно, уменьшается медикаментозная нагрузка и риск побочных эффектов.
Кремы и гели – это вспомогательное лечение. Оно исключительно симптоматическое. Используется для уменьшения боли, устранения отека. Нет местных препаратов, которые могли бы восстановить суставные хрящи колена или хотя бы замедлить их дегенерацию.
Медикаментозная терапия

Медикаментозная терапия
Основные группы препаратов, которые применяются для лечения хрящей коленных суставов
НПВС. Эти препараты не могут восстановить хрящи. Но они способны в некоторых случаях замедлить их дегенерацию за счет устранения воспалительного процесса. Кроме того, нестероидные противовоспалительные средства принимаются с целью снижения болевого синдрома, который неизбежно развивается в случае истончения хрящей из-за сильного трения суставных поверхностей во время выполнения любых движений в коленном суставе.
Хондропротекторы. Это препараты хондроитина и глюкозамина. Их получают из хрящей животных. Хондропротекторы вводятся внутрь сустава, инъекционно внутримышечно, наносят на кожу или принимают внутрь.
Только последний способ применения имеет смысл с точки зрения доказательной медицины. Нанесение хондропротекторов на кожу в виде геля не имеет доказанной эффективности. Введение в сустав или внутримышечно приносит пользу, но лечение нужно длительное (от 6 месяцев), а при таком способе введения переносимость терапии значительно ухудшается.
Несмотря на то, что врачи очень часто назначают хондропротекторы внутрь в капсулах, нет доказательств, что они восстанавливают суставной хрящ. Исследования лишь показывают, что при артрозе коленного сустава длительное применение хондроитина в комбинации с глюкозамином позволяет уменьшить симптомы заболевания.
Гиалуронат. Вводится внутрь коленного сустава. Подобные препараты также выпускаются в лекарственных формах для наружного использования или для применения внутрь. Однако такие способы лечения не имеют убедительных доказательств эффективности. Поэтому гиалуронат в таблетках в основном продается как биологически-активные добавки, а не препараты.
Введение гиалуроновой кислоты внутрь сустава позволяет повысить её концентрацию в синовиальной жидкости. Уменьшается трение хрящей, предотвращается их дистрофия. Симптомы уменьшаются или уходят на несколько месяцев. После этого инъекцию гиалуроната можно выполнить повторно.
PRP. Этой аббревиатурой обозначают богатую тромбоцитами плазму. Её получают из собственной крови пациента, центрифугируют, а затем вводят в сустав. Это один из самых эффективных способов усиления регенерации хрящей. Тромбоциты выделяют большое количество факторов роста. В результате репарация хрящевой ткани усиливается. Но восстановление хрящей колена возможно только в случае ранней стадии артроза или при незначительном их травматическом повреждении.

PRP
Хирургические методы
При значительных дефектах суставной поверхности восстановление хрящевой ткани возможно только хирургическими методами. Для этого используется множество различных методов. Некоторые из них очень дорого стоят и доступны только за границей (Германия, Швейцария, США). Одни способы появились недавно, другие применяются уже более 50 лет.
Наибольшую эффективность хирургические методы восстановления хряща имеют при:
- рассекающем остеохондрите;
- травматическом повреждении колена;
- остеоартрозе до 2 степени.
При других заболеваниях, а также в случае выраженного гонартроза полноценно восстановить хрящевые поверхности часто не удается.
Основные хирургические методы восстановления гиалинового хряща коленного сустава:
Субхондральная туннелизация. Врач просверливает в нескольких местах хрящ и субхондральную костную ткань. Открывается кровотечение. Результатом становится образование на месте искусственно нанесенной травмы волокнистого хряща.
Микрофрактурирование. Усовершенствованная методика, которая постепенно вытесняет туннелизацию. Механизм воздействия аналогичный. Формируются множественные микропереломы субхондральной кости с сохранением её каркаса. Методика более безопасна, потому что исключаются ожоговые повреждения хрящей, неизбежные при сверлении.
Аутотрансплантация хряща. Применяется для закрытия тех дефектов суставной поверхности, которые подвергаются максимальным механическим нагрузкам. Здесь хрящи имеют наибольшую толщину. Для аутотрансплантации берутся хрящи с другого участка тела пациента и подсаживаются в коленный сустав. Недостатками метода является дополнительная травматизация донорских участков и недостаток материала при обширных хрящевых дефектах.
Имплантация аутологичных хондроцитов. Берут маленький фрагмент хряща, затем культивируют. Фактически, для пациента выращивается новый хрящ. Его закрепляют на матрице, придавая нужную форму, и имплантируют в сустав. Метод максимально эффективен у пациентов до 55 лет, при дефекте хрящевой поверхности до 10 квадратных сантиметров. Недостатки: высокая стоимость и необходимость проведения двух операций (для забора хряща, а затем для его имплантации в колено).
При появлении признаков повреждения суставных хрящей человек должен обращаться к врачу как можно быстрее. Есть немало способов восстановления суставных поверхностей колена, однако большинство из них становятся малоэффективными в запущенных клинических случаях.
Повреждения менисков, повреждение крестообразных связок, повреждение коллатеральных связок, патология синовиальных складок, удаление инородных тел коленного сустава, лечение патологии надколенника, лечение дефектов хряща, лечение артроза коленного сустава (гонартроза)
Заболевания по направлению Повреждение мыщелков бедренной кости
Повреждение мыщелков бедренной кости возникает при прямом действии травмирующего агента. Чаще всего, такая травма возникает в результате удара по колену или падении на него. Также, перелом мыщелков происходит при падении с высоты.
Мыщелок – парный фрагмент бедренной кости, который находится в её нижней части и формирует коленный сустав. Различают медиальный (ближе к срединной оси тела) и латеральный (боковой) мыщелки. Их переломы делятся на низко- и высокоэнергетические, в зависимости от характера травмы. Может наблюдаться изолированный перелом одного из мыщелков или их комбинированное повреждение. некоторые переломы сопровождаются образованием осколков.
Причины развития травмы
- травма во время спортивного занятия;
- падение с высоты;
- аварии, ДТП.
Во время автомобильной аварии большое значение имеет удар ногами о переднее сидение или панель приборов. если ноги при этом согнуты в коленном суставе – перелом мыщелков произойдет с большей вероятностью. При сильных ударах также играет роль направления силы- для данной травмы характерно прямое действие в боковой проекции колена.
Низкоэнергетическая травма происходит при незначительном ударе или обычном падении. Основную роль тут играет нарушение структуры костной ткани, что встречается при остеопорозе или в следствие возрастных изменений.
Если произошел изолированный перелом латерального мыщелка, скорее всего причина заключается в насильственном отклонении голени кнаружи. Если она движется в срединном направлении – перелом произойдет в участке медиальной структуры.
Как распознать перелом мыщелка бедренной кости?
Основной синдром при данном повреждении – болевой. Локализация болезненности – коленный сустав, который становится более сглаженным и теряет привычные контуры;
Внутреннее кровоизлияние приводит к выпячиванию тканей, отеку, болезненности при пальпации;
Нажатие на надколенник дает возможность почувствовать его непривычное положение и то, как он “пружинит” под давлением собравшейся внутри сустава крови;
Если произошло смещение мыщелка, это отражается на отклонении голени в сторону;
Пациент не может совершать активные движения, а пассивные вызывают резкую боль.
Подобные симптомы сопровождают переломы надколенника, мыщелков голени, а также растяжение связок колена и повреждение мениска. Поэтому для точной постановки диагноза требуется дополнительная диагностика. Отличием переломов мыщелков бедра от повреждения аналогичных структур голени является тот факт, что в первом случае боль локализуется выше суставной щели колена, а во втором – ниже её.
Диагностика патологии
Диагностика осуществляется на основе клинических данных и дополнительных методов исследования. Начинается постановка диагноза с опроса пациента и осмотра. Врач отмечает визуальные признаки переломов, характерные для повреждения мыщелков. Во время сбора анамнеза необходимо уделить должное внимание характеру полученной травмы, поэтому пациент четко должен описывать её в разговоре с врачом.
“Золотым стандартом” является выполнение рентгенограммы. Снимок делают в двух проекциях – прямой и боковой. Есть еще дополнительные методы исследования, но к ним прибегают реже.
Если данные рентгеновского снимка малоинформативны или есть сомнения – проводится томография на компьютерном аппарате.
Магнитно-резонансная томография не дает необходимых данных о состоянии кости – к этому методу прибегают, если есть риск повреждения мягких тканей и необходимо исключить их травму.
Современные методы лечения повреждения мыщелков бедренной кости
Лечения травмы мыщелка проводится в условиях стационара. Если у пациента диагностирован перелом без смещения костных фрагментов, тактика лечения заключается в следующих этапах:
- эвакуация крови из полости сустава;
- адекватное обезболивание;
- иммобилизация конечности;
- при необходимости – повторные пункции сустава.
Одним из важных принципов лечения является ограничение нагрузок на сустав. Пациенту рекомендуется щадящий режим, хождение с костылями в течении 2-3 месяцев с начала лечения.
Если имеет место смещение фрагмента, под местной анестезией проводится ручная репозиция – то есть восстановление анатомического положения фрагмента. Для этого врач отклоняет голень в сторону, противоположную от травмы. Правильное движение включает в работу связки сустава и мыщелок сам “становится” на место. После манипуляции все равно необходима иммобилизация конечности.
Оперативное лечение требуется при некоторых видах травмы и при неэффективности консервативных методов. Операция проводится в раннем периоде после получения травмы и сопровождается наркозом.
Из суставной полости удаляют кровь и небольшие осколки. после этого происходит вправление мыщелка и устранение смещения. Для укрепления фрагмента в него вводят несколько металлических винтов. После ушивания ран на ногу накладывается гипсовая повязка от стопы до верхней части бедра.
Период восстановления после операции
Реабилитационные мероприятия заключаются в применении скелетного вытяжения или гипсовых повязок после операции. При восстановлении двигательной активности пациенту рекомендуют физические упражнения, которые сначала носят пассивный, а затем – активный характер.
Ранний послеоперационный период сопровождается рациональной антибиотикотерапией, тромбопрофилактикой, а также адекватным уходом за раной.
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.


