Гидраденит под мышкой и других локализаций. Причины, признаки, лечение
Инфекции мягких тканей – наиболее частая причина обращения к хирургу в поликлинических условиях (более 70% обращений). Одно из заболеваний этой группы – острый гнойный гидраденит, или воспаление потовой железы. Чаще всего возникает гидраденит под мышкой, несколько реже – в паховой области и в других местах, где есть складки кожи. Читайте об этой патологии на нашем сайте Добробут.ком
Причины гидраденита (подмышечного, пахового и других локализаций)
Главный пусковой фактор этой патологии – личная неопрятность. Если человек игнорирует правила личной гигиены, своевременно не принимает душ или ванну, кожа становится благоприятной средой для бурного роста микроорганизмов, среди которых и золотистый стафилококк. В последние годы основная причина нагноений потовых желез подмышечной и паховой областей – бритье. Возникающие в процессе сбривания волос микропорезы становятся входными воротами для инфекции.
Кроме нечистоплотности большую роль играет ожирение, из-за которого складки кожи своевременно не высыхают (во влажной среде микробы размножаются в десятки раз активнее). Опрелости и расчесы также снижают защитные функции кожи. Наконец, сахарный диабет, ухудшающий питательную функцию кровеносных сосудов, тоже является благоприятным фоном для развития гнойных инфекций кожи.
Применение антиперспирантов основано на блокировании функции потовых желез. Из-за этого пот не промывает их протоки, вымывание золотистых стафилококков не происходит и воспаление развивается в самой потовой железе.
Где возникает гидраденит
Типичная локализация – подмышечная область (одинаково и у женщин, и у мужчин), гидраденит в паху (у женщин чаще из-за бритья интимной зоны), в области ареолы соска и под молочными железами. Реже возникает половой гидраденит (у мужчин – мошонки, у женщин— больших половых губ), а также на лице (преимущественно у мужчин).
Такие локализации связаны с тем, что воспалению чаще всего подвержены апокринные потовые железы, расположенные именно в этих местах. Их особенностью является извилистость протоков, что ухудшает отток пота и способствует при проникновении в железу золотистого стафилококка ее воспалению.
Стадии болезни гидраденит
Четкой стадийности в развитии болезни нет. Все начинается с появления в типичном месте болезненного небольшого узелка под кожей. Вначале он не виден, но может быть нащупан. Через 24-48 часов он значительно увеличивается в размерах, кожа над ним меняет цвет на красный, а затем на багрово-синюшный. Боль становится очень сильной, часто препятствует активным движениям конечностью.
В этот момент в толще узла идет процесс расплавления тканей, что проявляется появлением флюктуации (при ощупывании узла чувствуется, что его центр как бы проваливается под пальцем). Кожа над гнойником постепенно истончается, пока в ней не появляется небольшое отверстие, через которое начинает поступать густой гной. Обычно это происходит на 7-10 день от начала болезни. Часто при отсутствии лечения гнойного гидраденита процесс заканчивается образованием свища, по которому постоянно подтекает серозно-гнойное содержимое.
Подкожная клетчатка пронизана большим количеством лимфатических сосудов. По ним инфекция может распространяться на соседние потовые железы. В этом случае может страдать и общее состояние больного. Симптомы хронического гидраденита: повышается температура тела, появляется разбитость, слабость, нарушается сон и работоспособность. Из-за массивного поражения инфекцией подкожная клетчатка сильно отекает, очаги инфекции выступают над кожей, что вместе образует картину похожую на «сучье вымя» (это стало народным названием болезни).
Лечение гидраденита
В стадии образования инфильтрата врач может попробовать лечить гидраденит паховой области, подмышечных впадин и других локализаций консервативно. В первые-вторые сутки рекомендовано применение местных средств. Антибиотики при гидрадените применяются в виде мазей, чаще всего используют тетрациклиновую, эритромициновую мази, примочки с клиндамицином. Так как вылечить острый гидраденит консервативными методами чаще всего не удается, приходится прибегать к хирургическому вмешательству.
Адекватный отток – ключевой момент в лечении любого гнойного процесса. Операция по вскрытию гидраденита – оптимальный способ достичь этого. По мнению хирургов, самый целесообразный способ обезболивания – наркоз. Это позволяет избежать появления системных эффектов от анестетиков, которые пришлось бы вводить в слишком большом количестве.
- Кожа над гнойником и вокруг него обрабатывается антисептиками.
- Проводится небольшой разрез на всю глубину кожи до вскрытия полости абсцесса.
- Полость обрабатывается антисептиками, затем дренируется марлевой турундой, пропитанной водорастворимой мазью с антибиотиком.
- При множественном поражении потовых желез каждый гнойник вскрывается сразу. Если очаги расположены очень близко друг к другу, лучше удалить весь воспалительный конгломерат в пределах здоровых тканей. В этом случае рану зашивают. Во всех остальных она заживает самостоятельно.
После операции проводят ежедневные перевязки, во время которых кожу вокруг раны обрабатывают антисептиками. Ими же промывают полость гнойника, меняют турунды с мазью. В конце перевязки на рану накладывают повязки с антимикробной мазью.
Турунду удаляют после того, как из раны прекращает поступать гной. После этого она быстро заживает самостоятельно. Разумеется, до полного заживления перевязки продолжаются.
Общее консервативное лечение обычно проводят после операции в тех случаях, когда гидраденит рецидивирует (некоторые называют такую форму болезни хронической, что не отражает реальное ее течение) или поражается множество потовых желез. В этом случае применяются:
- курсы антибиотикотерапии цефалоспоринами и полусинтетическими пенициллинами;
- переливание антистафилококковой плазмы;
- УФ-облучение крови;
- лазерное облучение крови;
- витаминотерапия.
При выраженных болях назначаются ненаркотические анальгетики, при нарушениях сна – соответствующие снотворные средства.
Как предотвратить гидраденит
Меры профилактики просты:
- соблюдение правил личной гигиены;
- отказ от антиперспирантов (используйте примочки с дубящими растворами или присыпки);
- отказ от синтетического нижнего белья;
- ежедневная смена белья, особенно в жаркий период года;
- снижение веса;
- тщательное излечивание хронических очагов инфекции любой локализации (их наличие снижает защитные силы организма);
- отказ от слишком частого бритья паха, подмышек (лучше сделать лазерную эпиляцию).
Нужна профилактика гидраденита и при беременности.
Гидраденит – неприятное, но не смертельное заболевание. Своевременное обращение к врачу позволит избежать длительной потери трудоспособности и развития осложнений.
Сучье вымя
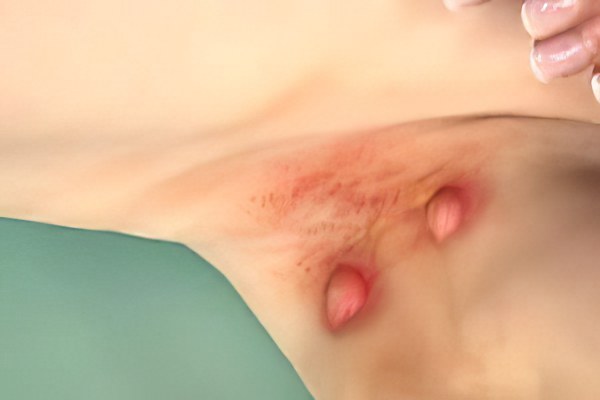
Острый воспалительный процесс, протекающий в потовых железах подмышечной впадины, называют гидраденитом или же сучье вымя. Для заболевания характерно собирание гноя в протоках, отвечающих за вывод пота.
Причины сучьего вымени
Сучье вымя образуется при ослабленном иммунитете, при заболеваниях эндокринной системы, при повреждениях работоспособности потовых желез, при атаке организма бактериальной инфекцией второй раз. Такое серьезное заболевание может быть последствием физических перегрузов и нервных стрессов. Одними из причин возникновения сучьего вымени считаются малокровие и ожирение.
При неправильном или недостаточном соблюдении правил личной гигиены, при порезе или повреждениях, причинённых бритьем, стрептококки или стафилококки проникают в кровь, что также вызывает серьезный воспалительный процесс. Опрелости, аллергия на дезодоранты и повышенная потливость также способствуют развитию болезни.
Симптомы сучьего вымени
Заболевание не имеет ярко выраженного начала воспалительного процесса и носит всегда нарастающий характер. Изначально больного беспокоит зуд и болезненная припухлость, которая имеет более плотную структуру. Такие уплотнения, холмообразные узлы, находятся в слоях дермы или гиподермы.
Со временем припухлость увеличивается в размерах, становится твердой и доставляет довольно болезненные ощущения. В этот период узлы срастаются с кожей, обретают форму, напоминающую грушу и выбухает в виде сосков. Эти необычные образования напоминают «сучье вымя». Цвет кожного покрова меняется на багровый и можно заметить небольшой отек тканей.
Затем в центральной части воспаление размягчается и самопроизвольно выделяется гной с небольшим количеством крови, имеющий консистенцию сметаны. Во время болезни возможно незначительное повышение температуры тела, озноба и общей слабости. После завершения гнойных выделений нарыв затягивается и боль уменьшается.
Довольно часто случаются рецидивы, что выливается в затяжное течение болезни. Сучье вымя, как правило, возникает с одной стороны, но иногда является и двусторонним. Течение болезни длится от десяти до пятнадцати суток. Следует учитывать определенные особенности больного и, если человек тучный, не следит за гигиеной тела, имеет такие заболевания, как гипергидроз или сахарный диабет, то не исключено, что течение заболевания будет более длительным.
Если не уделить должного внимания к лечению заболевания, то воспаление поражает и другие отделы, отвечающие за выделение пота. Зачастую сопровождаются осложнениями (сепсис или абсцесс). Поэтому следует начинать лечение при появлении первых симптомов.
Диагностика сучьего вымени
Определить такое заболевание, как сучье вымя, не предоставляет особой сложности. Изначально врач проводит доскональный осмотр больного и оценивает размещение воспалительного процесса и, свойственную заболеванию, клиническую картину. Незнающему человеку довольно легко перепутать сучье вымя от фурункула, но специалист обратит внимание на основной отличительный признак – некротический стержень. При сучьем вымени такой стержень не образуется. Также болезнь необходимо отличать от колликвативного туберкулеза. Он имеет более длительное течение и характеризуется серьезнейшим воспалением лимфоузлов, в то время как болезненные ощущения не проявляются.
Основная диагностика заключается в клиническом анализе крови. Если уплотнение является заболеванием сучье вымя, то наблюдается ускорение СОЭ и большее количество лейкоцитов, что говорит о воспалительном процессе.
При принятии решения о применении антибиотикотерапии производят посев, для определения восприимчивости к препаратам антибактериальной направленности. Длительная болезнь и повторение её , являются показаниями к проведению иммунограммы, что позволит обследовать иммунную систему организма.
Лечение сучьего вымени

Лечение сучьего вымени проходит под контролем врача с применением антибиотикотерапии, сульфаниламидов, аутогемотерапии и нитрофуранами. При повторных, рецидивирующих формах заболевания используется индивидуальная иммунотерапия, применяются различные современные средства для общего укрепления организма.
Для более высокой эффективности используют местное лечение сучьего вымени: сухое тепло, облучение ультрафиолетовыми и солнечными лучами, УВЧ, ихтиоловая лепешка (меняется несколько раз в день при гнойных выделениях). Также используются настойки на спирту софоры и арники, травяной настой и отвар зверобоя, сок из листьев каланхоэ, облепиховое и эвкалиптовое масло.
При образовании гнойника (абсцесса) целесообразно его вскрыть с помощью незначительного разреза. В этом случае, в дальнейшем для его лечения применяется хирургический метод и фитотерапия. Чтобы защитить рану от попадания инфекции, её необходимо закрыть специальной повязкой или пластырем. Для этого обычно используются наклейки, к примеру, бактерицидный пластырь, чтобы не втирать гной при движении в рану.
Первые 3 – 5 суток, когда заболевание сучье вымя только начинает прогрессировать, необходимо прогревать участки, где ощущается боль, сухим теплом. Делать это желательно каждые 3 – 5 часов. Прогревание можно осуществлять самостоятельно, нагрев горячим утюгом чистое полотенце, желательно махровое, и приложив его к воспаленному месту, подержав до момента, когда оно остынет. Так необходимо повторять несколько раз. Для этих же целей можно применять мешочки с солью или песком, которые предварительно нагревают.
Полезно для лечения сучьего вымени применение синего цвета. Для этого необходимо несколько раз в день прогревать воспаленное место в течение пяти минут, сохраняя расстояние между лампой и поверхностью тела около 20 см. Подставить воспаленные участки тела горячим лучам солнца, используя его ультрафиолетовое излучение, рекомендуется в теплое время года. Длительность такого сеанса составляет от десяти минут до получаса.
Для локализации болезни и предотвращения распространения на другие потовые железы, сократить время выздоровления, рекомендуется осторожно удалять ножницами волосы, желательно маникюрными, которые растут в воспаленной области и рядом.
Когда лечение завершено, не советуют принимать ванны ещё в течение недели. Лучше принимать душ, перед этим заклеив воспаленное место пластырем (простым или бактерицидным) так, чтобы под него не попала вода, способствующая распространению инфекции.
Благоприятно влияет промокание тела салфетками из марли, которые предварительно нужно смочить в слабом растворе марганцовки. Делать это желательно утром и вечером. Для предупреждения распространения инфекции на железы, которые соседствуют с гнойниками, кожу вокруг них необходимо три или четыре раза в день обрабатывать камфорным, борным или салициловым спиртом.
Для скорейшего выздоровления назначается специальное диетическое питание, с первого дня болезни и не менее трех месяцев. Диета подразумевает под собой исключение алкогольные напитки, острую пищу, сокращение потребления сладкого. Курящим людям следует отказаться от этой привычки.
Пищевой рацион должен быть богат продуктами, содержащими витамины А,С, В1, В2, В6, железо, фосфор. Поэтому меню рекомендуется составлять, включая яйца, молочные продукты, сливочное масло, печень, помидоры, зеленый горошек, растительное масло, капусту, морковь, яблоки, цитрусовые, ягоды, черная смородина, шиповник, миндаль, арахис, грецкие орехи.
Так как одной из причин развития сучьего вымени является снижение иммунитета, то необходимо его повышать путем применения внутренне сока алоэ, подорожника, дрожжей (или сухие пивные дрожжи), целебной настойки женьшеня или элеутерококка, облепиховое масло.
Обширный выбор рецептов от сучьего вымени предлагает народная медицина. Можно использовать различные отвары и сборы трав. Помимо этого народные рецепты также предлагают использовать сметанные лепешки, чудодейственные компрессы из печеного лука для ускорения прорыва нарыва и компрессы с применением мази, получаемой тоже из лука.
Для предотвращения возникновения заболевания сучьего вымени рекомендуется всегда придерживаться особой личной гигиены, стараться не носить одежду из синтетических тканей, затрудняющую движения, а также не переохлаждаться и перегреваться. При имеющихся проблемах с лишним весом, рекомендуется любая низкокалорийная диета, чтобы нормализовать вес. Также следует отказаться от парфюмерных и косметических средств, поскольку они в большинстве случаев провоцируют возникновение заболевания сучье вымя.

Автор статьи: Мочалов Павел Александрович | д. м. н. терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность – “Лечебное дело” в 1991 году, в 1993 году “Профессиональные болезни”, в 1996 году “Терапия”.
Наши авторы
Гидраденит: лечение, симптомы, под мышкой, в паху
Гнойный гидраденит – это воспалительный процесс, начинающийся в апокриновых железах с высокой вероятностью хронизации. Комбинация острой инфекции с множественными очагами нагноения и образования абсцессов, так же как хронический вялотекущий процесс образования свищей, приводят к прогрессированию заболевания с выраженной фибропластической реакцией, иногда с образованием причудливой деформации тканей и рубцов.
Наиболее обычная локализация – ягодицы, паховые области, промежность, подмышечные впадины, однако, процесс может распространяться на межягодичную складку (сочетание с пилонидальной болезнью) или периректальную область (сочетание со свищами прямой кишки).
Патогенез: обструкция апокриновых потовых желез (например, кератином) => ретенция секрета => инфекция в пределах дермы и субдермального слоя => формирование грануляционной ткани, свищевых ходов и полостей. Смешанная микрофлора, часто кожного типа.
Факторы риска: мужской пол (2:1), принадлежность к афроамериканцам, ожирение, курение, гормонотерапия, семейный анамнез. Возраст: типично для пациентов моложе 40-45 лет. Не доказана взаимосвязь гидраденита с бритьем, кремами для депиляции и использованием дезодорантов.
Состояние нежизнеугрожающее, но вызывающее беспокойство и приводящее к длительной утрате трудоспособности/пропусков школы. При нелеченом гидрадените имеется риск малигнизации в плоскоклеточный рак спустя 20-30 лет.
а) Эпидемиология. Распространенность неизвестна. Наиболее часто возникает у взрослых молодого возраста (от пубертатного периода до 45 лет, сопоставимо с пилонидальной болезнью). Риск рецидивирующего абсцесса: около 30-50% после «успешного» лечения.
б) Симптомы гнойного гидраденита:
• Боль (невозможность сидеть), эритема, отек, гнойное отделяемое из множественных первичных или вторичных отверстий, постоянный/периодический дискомфорт, хроническое/интермитирующее отделяемое, вторичное раздражение кожи.
• Относительно редко: сопутствующая лимфаденопатия и системные симптомы.
• Осложнения: хроническая рубцовая деформация, развитие плоскоклеточного рака (спустя 20-30 лет), некротический фасциит, токсический шок.
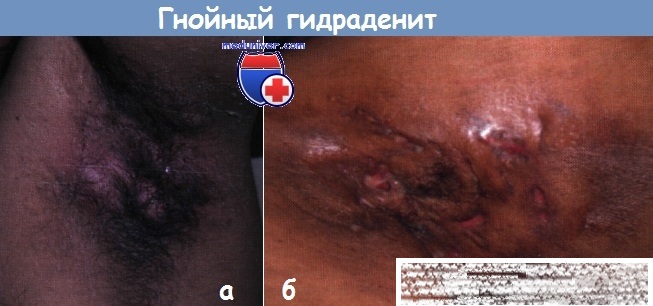
Гнойный гидраденит:
а – у молодого человека в течение 5 лет наблюдались рецидивирующие воспалительные папулы и узловато-кистозные очаги в подмышечной и паховой областях.
Хотя очаги вначале уменьшились при приеме системных антибиотиков, в последующем появились выделения из свищей.
б – в подмышечной области у этой молодой женщины множественные уплотненные свищи, узлы и язвы с гнойными и некротическими выделениями.
в) Дифференциальный диагноз гнойного гидраденита:
• Пилонидальная болезнь.
• Кожная инфекция: фурункулы, карбункулы, эризепелоид, туберкулез, венерический лимфогранулематоз, актиномикоз.
• Параректальный свищ/абсцесс криптогландулярного происхождения.
• Болезнь Крона.
• Фолликулит.
• Киста сальной железы.
• Инверсные угри.
• Плоскоклеточный рак.
г) Патоморфология. Свищевые ходы, распространяющиеся по коже, с различной степенью острой и хронической воспалительной реакции (нейтрофилы, лимфоциты) и формированием абсцессов, хронизация с фиброзом.
д) Обследование при гнойном гидрадените
Необходимый минимальный стандарт:
• Клиническое обследование (включающее все возможные локализации): множественные отверстия, диффузная индурация, болезненность, участки эритемы. При нажатии => множественные очаги поступления гноя.
• Пальцевое исследование и аноскопия при близком расположении к анусу.
Дополнительные исследования (необязательные):
• Посевы: несоответствия в 50% (негативные результаты посевов); наиболее типичные микроорганизмы: Staphylococcus epidermidis, Streptococcus milleri, E. coli, смешанные анаэробы, Chlamydia trachomatis.
• Если картина необычна: лучевая визуализация, биопсия.
е) Классификация гнойного гидраденита:
• Острое гнойное заболевание.
• Латентный гидраденит.
• Хроническое фибропластическое заболевание.

а – Гнойный гидраденит. От промежности к задней стенке прямой кишки идут свищевые ходы (показаны стрелками).
Бариевая клизма, двойное контрастирование.
б – Гнойный гидраденит. Множество свищевых отверстий с гнойным отделяемым отделены друг от друга участками уплотнения.
Термины «конглобатные угри» и «мочевая инфильтрация промежности» — синонимы.
ж) Лечение без операции гнойного гидраденита:
• Системные антибиотики (например, тетрациклины).
• Местные антибиотики (например, клиндамицин).
• Общие рекомендации: снижение веса, свободная одежда, уход за телом с помощью антисептиков.
• Неоднозначные методы лечения: изотретионин (дериват ретиноевой кислоты), гормонотерапия, лейпролид (агонист гонадотропин-релизинг гормона), иммуносупрессоры (циклоспорин и т.д.).
з) Операция при гнойном гидрадените
Показания:
• Симптомное заболевание: (под-)острое нагноение и абсцедирование.
• Значительное распространение процесса: случаи, устойчивые к лечению (редко).
• Рефрактерность к консервативному лечению.
• Рак => соответствующее онкологическое лечение: широкое иссечение и комбинированное лечение.
Хирургический подход:
• Иссечение «крыши» над свищевым ходом (открытые раны, возможно марсу-пиализация) => ведение раны открытым способом.
• Широкое местное иссечение => ведение раны открытым способом (надежный метод).
• Широкое местное иссечение с пересадкой кожи.
• Широкое местное иссечение с реконструкцией лоскутами: в частности в сложных с точки зрения анатомии местах.
и) Результаты. Рецидивирующее или персистирующее течение заболевания очень распространено: локализация перианальная < промежностная < пахово-промежностная. Следует планировать профилактические некрэктомии.
к) Наблюдение и дальнейшее лечение. Каждые 2-4 недели до заживления раны.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Гидраденит
Гидраденит — гнойный воспалительный процесс, происходящий в апокриновых потовых железах при проникновении в них стафилококковой инфекции. В большинстве случаев происходит поражение апокриновых желез подмышечных впадин. Но может встречаться гидраденит околопупочной области, паховых складок, ануса, мошонки, больших половых губ. Диагностика гидраденита осуществляется по характерной для него клинической картине. Для адекватного подбора антибиотикотерапии производится посев отделяемого с антибиотикограммой. Гидраденит опасен гнойными осложнениями вплоть до развития сепсиса. Его своевременное и правильное лечение позволяет избежать подобных осложнений, однако не исключает повтора заболевания.
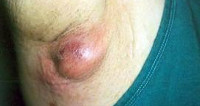
Общие сведения
Гидраденит никогда не наблюдается у детей и людей пожилого возраста. Это связано с тем, что функционирование апокриновых потовых желез начинается только к пубертатному периоду и угасает в пожилом возрасте. Большая часть заболеваний гидраденитом (около 85%) приходится на женщин в возрасте от 16 до 55 лет. Наиболее часто гидраденит возникает в период полового созревания, при возникновении гормонального дисбаланса и в климактерическом периоде. В основе гидраденита лежат различные факторы, приводящие к развитию в апокриновой потовой железе инфекционно-воспалительного процесса.

Причины гидраденита
Гидраденит является гнойным заболеванием потовых желез и относится к пиодермии. Чаще всего причиной гидраденита является золотистый стафилококк. Возбудитель проникает в апокриновые железы непосредственно через их выводящие протоки или по лимфатическим путям через повреждения поверхностного слоя кожи. Повреждения кожи могут возникать во время бритья, при проведении эпиляции или при расчесывании кожи по причине зудящих дерматозов. Постоянное мокнутие и мацерация кожи из-за повышенной потливости также приводит к снижению ее барьерной функции и проникновению микроорганизмов.
Развитие инфекционного процесса в апокриновой железе происходит при ослаблении защитных сил организма. Возникновению гидраденита способствуют: смещение рН пота в щелочную сторону, пренебрежение правилами гигиены, эндокринные заболевания (нарушения со стороны половых желез, сахарный диабет, ожирение), хронические воспалительные процессы.
Симптомы гидраденита
В большинстве случаев гидраденит бывает односторонним, но встречаются и двусторонние поражения. В начале развития гидраденита (стадия инфильтрации) в коже появляются отдельные плотные узелки небольшого размера. Они сопровождаются зудом и легкой болезненностью, увеличивающейся при надавливании на узелок. Узелки быстро увеличиваются в размерах и превращаются в большие (до 1,5 см) плотные спаянные с кожей узлы грушевидной формы. Они выступают над поверхностью кожи, напоминая соски. Кожа в месте образования узлов приобретает красно-синий цвет, возникает отечность, отмечается сильная болезненность. Увеличиваясь, отдельные узлы гидраденита могут сливаться друг с другом, образуя разлитой инфильтрат плотной консистенции, имеющий дискообразную форму и схожий с картиной флегмоны. При этом сильная боль отмечается не только при движении пациента, но и в покое. Описанная клиническая картина соответствует стадии созревания гидраденита. Она сопровождается общими нарушениями: недомоганием, повышением температуры тела, выраженным болевым синдромом.
В дальнейшем происходит постепенное размягчение центральной части узлов и вскрытие гидраденита с выделением гноя, по своей консистенции напоминающего густую сметану. Гнойные массы могут содержать примесь крови. Особенностью, отличающей гидраденит от фурункула, является отсутствие некротического стержня. Вскрытие узла гидраденита обычно происходит через 7-10 дней после его возникновения и сопровождается улучшением общего состояния и уменьшением болезненности. На месте вскрывшегося узла образуется язва, которая затем заживает, оставляя после себя втянутый рубец.
Полный цикл развития гидраденита занимает примерно 2 недели. Но на ряду с уже рубцующимися образованиями, могут нагнаиваться вовлеченные в воспалительный процесс рядом расположенные потовые железы. Гидраденит принимает затяжное или хроническое рецидивирующее течение, при котором обострения могут возникать десятки раз. Это чаще наблюдается при несвоевременном или неадекватном лечении, несоблюдении личной гигиены и у пациентов с сопутствующими заболеваниями, снижающими иммунитет.
Осложнения гидраденита
При гидрадените осложнения возникают в основном у ослабленных пациентов или при отсутствии лечения. Распространение гнойного процесса на окружающие мягкие ткани без адекватного дренирования гнойного очага приводит к образованию абсцесса или развитию флегмоны. В далеко зашедших стадиях гидраденита гноеродная инфекция может попасть в кровоток и разноситься по всему организму — возникает сепсис.
Диагностика гидраденита
Диагностика проводится по характерной клинической картине гидраденита. В клиническом анализе крови отмечаются признаки воспаления: ускорение СОЭ, повышенное содержание лейкоцитов. Для адекватной антибиотикотерапии гидраденита делают бакпосев отделяемого с определением чувствительности к антибактериальным препаратам. При затяжном и рецидивирующем течении гидраденита проводят исследование иммунной системы организма — иммунограмму.
Дифференцировать гидраденит необходимо от фурункула, лимфаденита, туберкулеза подмышечных лимфатических узлов, лимфогранулематоза.
Лечение гидраденита
Больные гидраденитом должны соблюдать специальную диету. В течение 3-х месяцев им необходимо воздерживаться от острых блюд, алкоголя, приправ, следует ограничить потребление сладостей. В тоже время, питание должно быть направлено на повышение защитных сил организма. Рекомендована витаминизированная пища, богатая фосфором и железом: яблоки, морковь, ягоды, капуста, цитрусовые, миндаль, грецкие орехи, шиповник и т. п. Укреплению иммунитета способствует прием внутрь поливитаминных препаратов, сока подорожника или алоэ, настойки женьшеня или элеутерококка.
Для предупреждения распространения инфекции на другие потовые железы кожу вокруг очагов гидраденита 3-4 раза в день необходимо протирать салициловым, борным или камфорным спиртом. Поскольку вода также может способствовать распространению инфекции, то купаться лучше под душем, предварительно закрыв место гидраденита повязкой с пластырем.
Общая терапия гидраденита проводится по принципам лечения пиодермии, в основном антибиотиками (доксициклин, эритромицин и др.) При рецидивах гидраденита показано иммуностимулирующее лечение, которое назначается только по данным иммунограммы. При подтверждении стафилококковой природы гидраденита может применяться специфическая иммунотерапия: стафилококковый гамма-глобулин, стафилококковая вакцина.
В стадии инфильтрации гидраденита показана консервативная терапия. В зоне поражения и вокруг нее выстригают волосы. Производят обработку кожи над инфильтратом антисептиками: 3% раствор бриллиантового зеленого, 96% этиловый спирт, 2% спиртовой раствор салициловой кислоты, 5% йодная настойка и др. Если имеется большой по площади инфильтрат с выраженной болезненностью, то производят его обкалывание 0,5-1% раствором новокаина с антибиотиками.
Первые 3-5 дней гидраденита рекомендованы полуспиртовые влажно-высыхающие повязки. Применение повязок с мазями может вызвать мацерацию кожи и способствовать распространению процесса. Лечение гидраденита различного рода компрессами противопоказано. Оно усиливает инфильтрацию и ускоряет нагноение. В лечении может использоваться только сухое тепло: нагретое утюгом махровое полотенце, 5-ти минутные прогревания синей лампой на расстоянии 15-20 см, солнечные прогревания в теплое время года (от 10 до 30 минут в зависимости от интенсивности солнечных лучей).
Созревший (размягчившийся) гидраденит подлежит хирургическому лечению. Обычное вскрытие и дренирование гидраденита не дает положительного результата, поскольку его инфильтрат представлен множеством микроабсцессов, которые при таком лечении остаются в очаге, продолжают созревать и продуцировать гной. Вскрытие гидраденита проводят широким разрезом, проходящим через инфильтрат до здоровых тканей. После эвакуации гноя производят удаление всей инфильтрированной жировой клетчатки.
При повторяющихся рецидивах гидраденита производят его радикальное хирургическое лечение. Оперативное вмешательство состоит из 2 этапов. На первом этапе гнойный очаг широко вскрывают и иссекают всю воспаленную клетчатку. Заживление раны проходит в открытых условиях и с обязательной антибиотикотерапией. После стихания воспалительных процессов и появления грануляций проводят второй этап оперативного лечения — полное удаление кожи и подкожной жировой клетчатки пораженной гидраденитом зоны. Закрытие образовавшегося дефекта проводится перемещенными лоскутами собственной кожи пациента (аутодермопластика). Проведение радикального хирургического лечения гидраденита одномоментной операцией не целесообразно по причине частого нагноения послеоперационной раны после таких вмешательств и ее длительного заживления с образованием грубого рубца.
Из физиотерапевтических методов лечения по назначению физиотерапевта в стадии инфильтрации гидраденита возможно применение УВЧ, СМВ-терапии, локальной УФО-терапии. Однако некоторые авторы не рекомендуют проведение каких-либо физиотерапевтических процедур в начале заболевания. После оперативного лечения используют локальное инфракрасное облучение, УФО-терапию, лазеротерапию и магнитотерапию. При лечении рецидивирующих и затяжных форм гидраденита назначают ультразвуковую терапию, электрофорез с дионином, кодеином или унитиолом.
При упорном, многократно повторяющемся течении гидраденита может применяться рентгенотерапия, в ходе которой происходит разрушение потовых желез.
Гидраденит

Гидраденит – это воспаление апокриновых потовых желез, расположенных в подмышечной области, по окружности сосков, в паху, на мошонке и больших половых губах у женщин, в околопупочной области, вокруг заднего прохода. Крайне редко встречается гидраденит волосистой части головы. Апокриновые железы имеют особое строение – верхушечные их клетки постоянно разрушаются и смешиваются с потом. В выделяемом секрете этих желез много холестерина и жира, густота его повышена, в запах своеобразный, индивидуальный. Чаще всего гидраденит развивается в подмышечной области, где потовые железы большого размера, ходы их извилистые. Заболевание относится к пиодермии или гнойным поражениям кожи.
У кого гидраденит бывает чаще всего?
У женщин среднего возраста чаще развивается подмышечный гидраденит, как следствие травмы во время эпиляции или бритья. У мужчин страдает паховая зона. В целом заболевание развивается у людей возрастом от 15 до 55 лет, поскольку апокриновые железы активно функционируют именно в детородном периоде. Нередко развитию воспаления способствуют нарушения правил личной гигиены. Заболевание может принимать рецидивирующую форму.
В группе риска люди с темной кожей, поскольку протоки желез у них широкие и короткие, бактериям легко по ним проникнуть внутрь.
Причины гидраденита
Возбудителем гидраденита чаще всего являются стрептококк и стафилококк, но может быть кишечная палочка и другие микробы.
Наиболее частые причины гидраденита и провоцирующие факторы:

- повышенная потливость;
- ожирение;
- болезни кожи – опрелости, экзема;
- эндокринные болезни, особенно сахарный диабет;
- нарушение правил личной гигиены;
- чрезмерное использование дезодорантов;
- тяжелые условия труда – запыленность, вредные выбросы;
- иммунодефицитные состояния;
- грубая депиляция, травмы при бритье, расчесах;
- ношение тесной одежды, приводящее к возникновению потертостей кожи;
- наличие в организме очага бактериальной инфекции;
- выраженные стрессовые состояния;
- наследственные анатомические особенности строения апокриновых желез.
Как проявляется гидраденит?

Симптомы гидраденита типичны, их трудно спутать с другими заболеваниями. Первоначальное проявление – упорный зуд, далее возникают мелкие подкожные узелки, которые с каждым днем увеличиваются. Процесс сопровождается болью, дискомфортом и даже ограничением движений. Узелки постепенно увеличиваются, начинают выступать над уровнем кожи. Окружающие ткани отекают, приобретают багрово-синюшный оттенок. Далее следует размягчение нескольких узелков, открываются отверстия, выделяющие гной, иногда с примесью крови.
Народное название («сучье вымя») болезнь получила из-за характерного внешнего вида пораженного участка: отечной покрасневшей окружности с выделениями белого цвета.
Общее состояние страдает мало, лихорадки обычно не бывает. Ощущается дискомфорт и незначительное недомогание. Присоединение симптомов общей интоксикации говорит либо о распространении инфекции, либо о развитии осложнений.
Вскрытие гнойника улучшает общее состояние, боль стихает, подвижность увеличивается. Если нет осложнений, то гнойники полностью опорожняются и заживают с образованием втянутого рубца. Весь цикл развития болезни при своевременной помощи составляет 2 недели.
Иногда течение болезни становится хроническим, когда воспаляются расположенные рядом потовые протоки. В этом случае на пораженной области чередуются старые рубцы от заживших язв и свежие участки нагноений. Образуется болезненный инфильтрат, кожа над которым бугристая и воспаленная. Такое состояние может длиться месяц и дольше. В этом случае может понадобиться стационарное лечение.
Осложнения гидраденита

У ослабленных людей или у оставленных без медицинской помощи может развиться абсцесс или флегмона, крайне редко – сепсис. Нередко провоцирующим фактором развития осложнений становится ВИЧ/СПИД.
Наиболее вероятная причина развития осложнений – отсутствие ухода за кожей, окружающей воспаленную железу. На грязной, мацерированной или мокнущей коже инфекция распространяется очень быстро, захватывая все новые участки. Для формирования абсцесса достаточно, чтобы воспалились несколько рядом расположенных желез. При этом гнойники сливаются, расплавляя соседние ткани, разрушая подкожную клетчатку, иногда достигая мышц.
Флегмона – следующая стадия развития гнойника. Это разлитое воспаление, которое наиболее бурно развивается в подкожной клетчатке. Флегмона может развиться как вблизи места первичного воспаления, так и на отдаленном участке.
Абсцесс и флегмона сопровождаются признаками общей интоксикации, резко утяжеляющими состояние пациента.
Сепсис возникает при попадании патогенных микробов в общий кровоток. При этом гнойники могут образовываться в любом органе, это крайне опасное состояние.
Особенности диагностики
Характерная клиника, как правило, не оставляет сомнений. При гидрадените нет некротического стержня, как у фурункула. При сомнениях относительно возбудителя (туберкулез, лимфогранулематоз) выполняют бактериальный посев отделяемого, устанавливая чувствительность к антибиотикам. В общем анализе крови может быть воспалительный сдвиг (лейкоцитоз, увеличение СОЭ). При хроническом и рецидивирующем течении определяют иммунный статус.
Консервативное лечение
Наиболее успешно лечение гидраденита на ранних стадиях, когда воспаление только начинается или затронуты 1-2 железы. Пациент может обратиться за помощью к дерматологу.
- Первичная консультация – 3 500
- Повторная консультация – 2 300
Терапевтическая тактика зависит от многих факторов: места расположения гидраденита, возраста, пола, сопутствующих болезней, общего уровня здоровья.

При воспалении единичной железы или далеком расположении друг от друга, самое главное – тщательно ухаживать за окружающей кожей, многократно протирать ее любым спиртом (борным, салициловым, камфарным). Постоянное удаление выделений вкупе с дубящим действием спирта поможет предотвратить расползание инфекции. Волосы вокруг места воспаления нужно аккуратно выстричь.
Принимать ванны в разгар болезни не следует, купание способствует распространению инфекции. Место воспаления нужно закрыть плотной повязкой, закрепить ее пластырем и воспользоваться душем.
Чтобы окончательно выздороветь, нужно хотя бы 3 месяца соблюдать диету с ограничением сладостей, алкоголя, пряностей и приправ. Рекомендуется лечебное питание, укрепляющее защитные силы. Нужно есть много овощей и фруктов, богатых природными соединениями: капуста, яблоки, цитрусовые, морковь, шиповник, грецкие орехи. Полезны такие природные стимуляторы, как настойки элеутерококка и женьшеня, сок подорожника, отвар шиповника. Желательно дополнить питание аптечными поливитаминами.
Консервативное лечение назначает врач. Чаще всего это антибиотики – полусинтетические тетрациклины или других групп, которые подбираются по результатам бактериального обследования. В случае обнаружения стафилококков может применяться соответствующий гамма-глобулин или вакцина.
До тех пор, пока гнойники окончательно не сформировались, требуется обработка кожи различными антисептиками: крепким (96%) спиртом, бриллиантовым зеленым, настойкой йода. Если площадь воспаления обширная, ее обкалывают растворами антибиотиков с новокаином. Иногда требуются полуспиртовые повязки, которые меняют по мере высыхания. Мази использовать нельзя, они увеличивают площадь нагноения.
Ни в коем случае нельзя пытаться выдавить или как-то иначе вскрыть гнойник самостоятельно. Любые неумелые манипуляции приводят к распространению гноя в тканях, что ведет только к ухудшению состояния. Вероятность осложнений при таком подходе многократно возрастает.
Хирургическое лечение гидраденита
Хирургическое вмешательство требуется тогда, если центр воспаления уже размягчился или произошло самопроизвольное вскрытие гнойника. При этом вскрывать и дренировать один гнойник не имеет смысла, потому что в толще тканей находится множество мелких формирующихся нагноений. Выполняют широкий разрез, дающий доступ ко всему воспалительному инфильтрату. Разрез должен доходить до границы здоровой ткани. Удаляют весь гной, а следом – всю жировую клетчатку в зоне воспаления. Устанавливают дренажи, заживление всегда происходит вторичным натяжением.
- Первичная консультация – 3 000
- Повторная консультация – 2 000
При рецидивирующем или хроническом течении, когда воспаления повторяются многократно, требуется радикальная операция. Такое лечение проходит в два этапа.
Вначале область хронического воспаления раскрывают широким разрезом и убирают всю пораженную подкожную клетчатку. Операционную рану залечивают открытым способом, используют необходимые антибиотики.
Когда рана очистится, и в ней появятся здоровые грануляции, производят полное удаление больной кожи и подкожной клетчатки. Образовавшийся дефект закрывают собственным кожным лоскутом пациента, полученным с другого участка. Сохраняют кровоснабжение пересаживаемого лоскута, что значительно ускоряет заживление. Такой прием носит название аутодермопластики.
Разбивка операции на два этапа нужна для того, чтобы добиться полного оздоровления тканей. Если выполнять такую операцию за один этап, кожный лоскут не приживется из-за нагноения, образуется грубый рубец.
Дополнительные методы лечения
В некоторых случаях используется рентгенотерапия, при которой потовые железы разрушаются. Для лечения затяжных и рецидивирующих форм может использоваться ультразвуковая терапия, электрофорез и другие физиотерапевтические методы. Все определяет конкретная клиническая ситуация.
Врачи ЦЭЛТ используют все возможные методы для того, чтобы полностью избавить человека от страданий. От пациента требуется только своевременное обращение к врачу-дерматологу или хирургу.
гидраденит

Гидраденит — гнойное воспаление апокринных потовых желез 1 . Апокринными называют такие железы, у которых при выделении секрета отторгаются верхние части клеток 3 .
В основном, это заболевание наблюдается в молодом возрасте, когда апокриновые железы функционируют особенно активно. Гидраденит под подмышкой — наиболее распространенный случай подобной инфекции. Также гидраденит локализуется в области половых органов и заднего прохода 2 . У женщин , особенно полных, такое заболевание встречается чаще, чем у мужчин 4 .
*Приведенные изображения представлены для ознакомления, носят исключительно художественный характер и могут отличаться от реальных
Причины возникновения гидраденита 1
Главным возбудителем заболевания является золотистый или гемолитический стафилококк.
Бактерии проникают в потовые железы через их выводные протоки 1 и небольшие травмы кожи, возникающие при бритье (именно так образуется гидраденит под подмышками ). Иногда железы вовлекаются в процесс вторично: в таких случаях воспаление начинается с подкожной жировой клетчатки, куда стафилококки проникают по лимфатическим сосудам.
Глубокие ладонно-подошвенные бородавки
Плотные болезненные округлые бляшки на коже, располагающимися на одном уровне с неизмененной кожей, имеющими зернистую поверхность, покрытую роговыми наслоениями 4 .
Юношеские (плоские) бородавки
Гладкие мелкие множественные образования на коже телесного цвета. Располагаются преимущественно на тыле кистей, предплечий, лице и слизистых оболочках 4 .
Нитевидные бородавки
Небольшие длинные и тонкие роговые выросты на коже, располагающиеся вокруг рта, носа и глаз, на тыльной стороне кистей и пальцах у людей, появляются обычно у людей имеющих профессиональный контакт с мясом, в связи с чем их назвали бородавками «мясников» 4 .
Остроконечные кондиломы
Образования на коже телесного или розового цвета 2 . Они имеют тонкую ножку и, разрастаясь, принимают вид цветной капусты или петушиного гребешка 1 . Обычно кондиломы возникают в области половых органов и заднего прохода 4 .
**Приведенные изображения представлены для ознакомления, носят исключительно художественный характер и могут отличаться от реальных.
Фазы гидраденита
Течение гидраденита условно делят на 3 фазы 1
Возникновение абсцессов (гнойных нарывов) и флегмон (тех же нарывов, но не имеющих четких границ) 1 .
Симптомы гидраденита
Сначала гидраденит ощущается как зуд под подмышками или в зоне промежности. У женщин заболевание , может начаться с возникновения небольшого чувства болезненности в области пупка и сосков 1 .
«Начало болезни часто сопровождается такими симптомами, как высокая температура тела, головная боль и лейкоцитоз 1 .»
Затем в толще кожи появляются плотные узелки, которые постепенно увеличиваются до 1–2 см в диаметре, краснеют и приобретают коническую форму. В центре узелков образуется гной, который выделяется при образовании свища. Процесс длится около 2 недель и обычно заканчивается рубцеванием 2 .
Профилактика гидраденита 1
своевременное лечение гипергидроза, опрелостей и других болезней, провоцирующих возникновение гидраденита
Лечение гидраденита
Лечение гидраденита проводится с помощью антисептических препаратов 1 и антибиотиков. Например, специалистами может быть назначена мазь Банеоцин ® . Она содержит два бактерицидных антибиотика: неомицин и бацитрацин 5 .
Благодаря комбинации этих двух веществ достигается широкий спектр действия препарата и синергизм действия в отношении ряда микроорганизмов, в том числе стафилококков 5 , которые являются основной причиной возникновения гидраденита. 1
Также применяют УФ-облучение, УВЧ-терапию и ультразвуковую терапию 1 . На невскрывшиеся узлы накладывают чистый ихтиол 4 или ртутный пластырь 1 , на вскрывшиеся — гипертонические повязки, а после очищения язв — повязки с мазями, которые содержат антибиотики 4 . Согревающие компрессы противопоказаны, т.к. они не устраняют причину заболевания, а способствуют распространению инфекции 1 .
при размягчении воспаленных участков кожи выполняют пункцию с откачиванием гноя, после чего вводят антибиотик. Затем для активного оттока гноя накладывают повязки с гипертоническим раствором хлорида натрия до полного очищения раны 1 .
в исключительно тяжелых случаях гидраденита под подмышками прибегают к полному удалению волосистой части кожи в этой зоне. В дальнейшем на поврежденный участок тела возможна пересадка кожи с поверхности бедра или ягодицы 1 .
при остром и хроническом течении заболевания (особенно при наличии множества очагов) одновременно с общим лечением показана рентгенотерапия 1 .
при своевременном и правильном лечении гидраденит длится в среднем 10-15 дней, однако возможны рецидивы 1 .
Гидраденит. Причины, симптомы, диагностика и лечение
Сложный по строению и самый большой по площади орган человека, то есть кожа, изобилует всевозможными поверхностными железками, сальными и потовыми. Они обеспечивают оптимальный уровень увлажнения, участвуют в выводе вредных соединений и отработанных продуктов метаболизма, а также отвечают за приспособительную терморегуляцию в ответ на изменения внешних условий. Часть этих кожных желез, – а их на теле человека насчитывается несколько миллионов, – функционирует непрерывно в течение жизни; таковы, например, эккриновые потовые железы, способные при необходимости (или при наличии какой-либо патологии, сопровождающейся гипергидрозом) выработать до 10 литров пота в сутки. Другая группа потовых желез, – апокриновые, – бездействует за ненадобностью в детском и старческом возрасте, однако с наступлением пубертата начинает интенсивно выполнять одну из важных эволюционных функций: вырабатывать секрет с сугубо индивидуальным запахом, привлекательным для противоположного пола и служащим одной из визитных карточек в нескончаемой гонке за продолжение рода. К слову, собственный запах чистой здоровой кожи даже после физических нагрузок относительно слаб и пикантен; в противном случае следует подумать, прежде всего, о личной гигиене: секрет апокринных потовых желез быстро разлагается бактериями с выделением резкого неприятного запаха.
Учитывая огромное количество кожных желез, не приходится удивляться и обилию возможных проблем с ними. Железы могут засоряться и закупориваться, инфицироваться и воспаляться, нагнаиваться и вскрываться, нередко оставляя рубцовые косметические дефекты. Большинство таких дерматологических проблем, особенно памятных по периодам бурной гормональной перестройки, являются просто досадными, транзиторными (преходящими без следа) и сравнительно безобидными. Однако в случае хронификации и генерализации они могут представлять реальную угрозу для здоровья и даже жизни.
Гидраденит – относительно редкая форма кожно-железистого воспаления, известная в народе под метким названием «сучье вымя». Это инфекционно-воспалительный процесс в апокриновой потовой железе, которая обладает определенной спецификой как в строении, так и в секреторной биохимии; соответственно, от закупорок, воспалений, абсцессов в других железах (сальных, потовых эккриновых, слезных, бартолиновых и др.) гидраденит отличается рядом характерных особенностей.
2. Причины
- женский пол (у женщин существенно больше апокриновых желез);
- микротравмы кожи вследствие бритья, эпиляции и пр.;
- расчесы, опрелости, потертости, раздражения и иные кожные поражения, способствующие проникновению бактериальных инфекций;
- эндокринно-метаболические расстройства, особенно сопровождаемые ожирением, потливостью, повышенной влажностью и жирностью кожи;
- слабость иммунитета, обусловленная теми или иными причинами (общим истощением, перенесенной полостной операцией, гиповитаминозом и т.д.).
Следует, впрочем, заметить, что чаще всего непосредственной причиной оказывается элементарное несоблюдение правил и процедур асептической гигиены.
3. Симптомы и диагностика
Гидраденит обычно развивается в зонах наибольшей концентрации апокриновых желез, т.е. в подмышечных впадинах, перианальной области, в промежности, на мошонке у мужчин или на больших половых губах у женщин; изредка встречается особая форма гидраденита, локализованная в волосистой части черепа.
В начальной фазе гидраденита формируется небольшой подкожный узелок, – уплотненный холмик, умеренно болезненный или зудящий. С развитием процесса кожа приобретает багрово-красный оттенок и локально выпячивается в виде сосца, за что гидраденит и получил свое название в народной терминологии. В случае значительной несостоятельности местного иммунитета инфекционное воспаление может распространяться на соседние железы, – узлы сливаются, болевой синдром усиливается, развивается характерное для инфекций общее недомогание с головной болью, повышенной температурой, слабостью. Созревшее «вымя» спонтанно вскрывается; одной из отличительных особенностей гидраденита является отсутствие центрального некротического стержня в свищевом канале. С истечением гнойного содержимого самочувствие больного, как правило, улучшается. Следует, однако, учитывать высокую вероятность осеменения соседних участков кожи, поэтому к рекомендациям врача (а в случае гидраденита они обязательно будут даны и подробно разъяснены) стоит отнестись внимательно: например, нельзя принимать ванну (только душ), накладывать повязки и т.д.
Диагноз устанавливается клинически, в ходе беседы с пациентом, осмотра и пальпации. Локализация, морфология, симптоматика достаточно специфичны, поэтому диагностических сложностей гидраденит обычно не вызывает.
4. Лечение
Как правило, течение и лечение гидраденита занимает 10-14 дней. Назначаются антибиотики (только и исключительно врачом), производные нитрофурана, в некоторых случаях – аутогемотерапия и иммуностимуляция. В отдельных случаях абсцесс вскрывают хирургически. В качестве местного лечения применяют УВЧ, лекарственные (в частности, ихтиоловые) аппликации, УФО и т.д. Известны также многочисленные народные средства, считающиеся эффективными при гидраденитах. Важно помнить, вместе с тем, что гидраденит опасен осложнениями, в т.ч. такими тяжелыми, как флегмона или сепсис; кроме того, он легко приобретает рецидивирующее течение. Поэтому самолечение в данном случае слишком рискованно, а консультация врача – необходима. Наконец, не составит особого труда исключить большинство факторов риска, перечисленных в соответствующем пункте, что и послужит профилактической защитой от этого неприятного, болезненного и небезопасного заболевания.
Частые вопросы микрохирургии 
Области микрохирургии 
- травмы сосудов, нервов, сухожилий
- сложные переломы конечностей
- болезни и патологии суставов
- деффекты внешности
- сильные ожоги
- травмы кожных покровов
Если вы обнаружили у себя подобные симптомы, возможно, это сигнал заболевания, поэтому рекомендуем проконсультироваться с нашим специалистом.
Диагностика 
- Рентгенография
- МРТ (магнитно-резонансная томография)
- КТ (компьютерная томография)
Наши цены 
- Рентгенография на базе ЛПУ-партнера – от 2000 р.
- МРТ (магнитно-резонансная томография) на базе ЛПУ-партнера – от 6000 р.
- КТ (компьютерная томография) на базе ЛПУ-партнера – от 6000 р.
Мы стараемся оперативно обновлять данные по ценам, но, во избежание недоразумений, просьба уточнять цены в клинике.
Данный прайс-лист не является офертой. Медицинские услуги предоставляются на основании договора.





