Эритразма
Эритразма — это псевдомикоз хронического характера и бактериального происхождения, который поражает эпидермис в основном в местах складок кожи. Это заболевание характеризуется появлением и слиянием безболезненных пятен коричнево-красного, серо-бурого или желто-коричневого цвета, которые покрыты мелкими шелушащимися чешуйками. Эритразму диагностируют на основе локализации очагов и развития ее клинической картины. Также помогает определить это заболевание типичное свечение люминесцентной лампы и свойственная эритразме микроскопическая картина. Важную роль во время лечения эритразмы играет дезинфекция одежды и постельного белья. Дополнительно обрабатываются участки поражения, проводится лечение антибиотиками, ультрафиолетовое облучение, регуляция уровня сахара в крови.
Что собой представляет эритразма
Эритразма называется так благодаря тому, что при использовании люминесцентной диагностики, очаги светятся красноватым оттенком. Эта болезнь встречается чаще всего у взрослых людей, преимущественно среди пациентов-мужчин и протекает очень продолжительно. При этом пациент не испытывает каких-либо негативных и болезненных ощущений.
Долгий период времени эритразма вместе с актиномикозом, трихофитией, отрубевидным лишаем, микроспорией, фавусом и эпидермофитией считалась болезнью кожи грибковой этиологии по той причине, что при проведении микроскопического анализа чешуек, которые были изъяты с пораженных очагов кожи, можно было обнаружить извилистые тонкие нити, которые внешне напоминают собой мицелии грибка. В нынешней классификации врачи-дерматологи считают, что эритразма относится к группе псевдомикозов. Эти заболевания по своей клинической картине очень сходны с поражением кожи грибком, но при этом им присуща совершенно другая этиология.
Эритразма при сахарном диабете
При лечении эритразмы у людей, страдающих сахарным диабетом, обязательно требуется консультация врача-эндокринолога, чтобы верно корректировать уровень сахара в крови. Пациенты, страдающие повышенной потливостью, во время ремиссии эритразмы должны произвести лечение гипергидроза, чтобы избежать повторного заражения. В методы лечения гипергидроза входят: симпатэктомия, кюретаж, ультразвуковая деструкция или метод хирургического иссечения потовых желез в проблемной области.
Причины возникновения эритразмы
Единственным возбудителем эритразмы является корнобактерия Corynebacterium minutissimum. Бактерия незначительно патогенна и имеет очень низкую контагиозность (свойство болезни передаваться от больных людей или животных здоровым людям или животным). В норме возбудитель часто располагается на кожных покровах абсолютно здоровых людей в роли сапрофитного микроорганизма. Инфекция передается контактным путем в основном через предметы личного использования, а также при половом акте, хождении босиком по пляжу или голой земле, посещении бани или бассейна.
Бактерия эритразмы затрагивает поверхностный слой кожных покровов (эпидермис), при этом волосы и ногти остаются не вовлеченными в процесс заражения (интактными). Также проникновению бактерии в слои эпидермиса способствуют такие процессы как изменение рН кожи (в щелочную сторону), гипергидроз, жаркий климат с повышенной влажностью, трение и мацерация кожи, опрелости, недостаточное соблюдение гигиены кожи, индивидуальные особенности организма.
Симптомы эритразмы
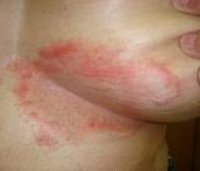
Появление на поверхности кожи пятен округлой формы светло-коричневого, желто-коричневого, буровато-красного цвета свидетельствует о начале заболевания. Размер пятен может быть от нескольких миллиметров до нескольких сантиметров в диаметре. Пятна при эритразме в основном имеют круглые края, но бывают и фестончатые (волнистые) края.
При увеличении в размерах очаги поражения эритразмой начинают слияние, при этом образуя один единый участок поражения, который четко отграничен от здоровой кожи. Этот участок имеет гладкую ровную поверхность и сверху покрыт небольшими отрубевидными чешуйками. Через некоторое время в центральной части участка, пораженного эритразмой, можно заметить бурое окрашивание или вообще побледнение цвета.
Эритразма характерно локализуется вокруг и внутри крупных складок кожи. У мужского пола наиболее часто наблюдается поражение в районе паха, кожи вокруг ануса, внутренней поверхности бедер. У женского пола эритразма наиболее часто протекает в районе складок под молочными железами, а также на коже в околопупочной и подмышечной зоне. У людей, страдающих лишним весом, возможно поражение эритразмой жировых складок на животе.
Чаще всего эритразма не сопряжена с какими-либо субъективными неприятными ощущениями. Изредка пациент может отметить легкий зуд или жжение. По этой причине эритразма долгое время может протекать почти незаметно и бессимптомно. Эритразма протекает довольно длительное время (около 10 лет) и может сопровождаться частым чередованием периодов, во время которых происходят то ремиссии, то обострения. Обострения эритразмы чаще всего возникают в период весны-лета, когда теплая температура хорошо способствует активному размножению бактерий. Пациенты с ожирением, сахарным диабетом и гипергидрозом могут страдать осложненной формой эритразмы. В этом случае к симптомам эритразмы присоединяются симптомы экземы, а также вторичное инфицирование очага поражения заболеванием или появление опрелостей. Развитию осложнений, в том или ином виде, способствует частое трение, влажный и загрязненный пораженный участок кожи. При осложненной эритразме свойственно чувство жжения и зуда, а также появление боли в зоне поражения.
Диагностика эритразмы
Эффективно диагностировать заболевание помогает ее типичная клиническая картина и типичная локализация очагов поражения, а также красно-кирпичное или красно-коралловое свечение во время проведения люминесцентного обследования при использовании лампы Вуда. Люминесцентное исследование должно проходить на участке эритразмы, который не подвергался никакой обработке, так как мытье или обработка смывают пигмент, выделяемый бактериями. При проведении микроскопического исследования соскоба, который был взят с участка кожи, пораженного заболеванием, можно выявить похожие на мицелий грибка извилистые нити, а также кокковидные клетки в виде отдельных групп или цепочек.
Эритразма имеет некоторые признаки клинической картины таких заболеваний, как паховая эпидермофития, разноцветный лишай, кандидоз кожи, рубромикоз, розовый лишай, микробная экзема, перианальный дерматит. В особых эпизодах, чтобы отличить эритразму от похожих заболеваний, проводится бактериальный посев соскоба, чтобы четко определить возбудителя. Параллельно также проводится определение сенситивности возбудителя к препаратам антибактериального ряда. Это прежде всего необходимо для правильного назначения лекарства для общей антибиотикотерапии.
Лечение эритразмы
Местная терапия эритразмы ограничена втиранием в пораженную область эритромициновой или серно-дегтярной мази. Эта процедура обычно проводится два раза в день в течение недели. После этой манипуляции пятна эритразмы медленно и постепенно меняют свою окраску на более бледную и со временем исчезают. В случае вторичной инфекции, а также при появлении изменений воспалительного характера в очагах поражения эритразмой, их обрабатывают анилиновыми красителями или резорциновым спиртом. Также большое количество или площадь очагов поражения является показанием для начала системной антибиотикотерапии.
Устранению очагов эритразмы и предупреждению дальнейшего возникновения обострений заболевания способствует дезинфицирующее и подсушивающее воздействие мягких ультрафиолетовых лучей. По этой причине больным весьма полезно находиться как можно дольше на солнечном свете вечером и утром, посещать сеансы ультрафиолетового облучения.
Чтобы предупредить самоинфицирование и успешно вылечить эритразму, необходимо по возможности проводить полную дезинфекцию одежды, постельного белья и личных вещей пациента. Одежду и белье необходимо стирать каждый день и обязательно после этого прогладить их утюгом.
Профилактика эритразмы
В первую очередь профилактика эритразмы заключается в соблюдении правил гигиены кожи, тщательном вытирании крупных складок кожи после приема водных процедур, отказе от тесной одежды, а также одежды из синтетики. Вторичная профилактика заключает в себе предупреждение развития рецидивов заболевания. Профилактика проводится в течение месяца после того, как исчез последний симптом заболевания. Она заключается в промывании кожных складок камфорным или салициловым спиртом с нанесением слоя талька.
Профилактика и лечение эритразмы
а) Пример из истории болезни. На прием к врачу привели 12-летнюю девочку с раздражением кожи и высыпаниями в подмышечных областях, возникшими один год назад. Неоднократное посещение врачей и применение назначенных противогрибковых кремов не имели эффекта. Не помог даже гидрокортизон. Девочка прекратила пользоваться дезодорантом из-за опасения, что указанное раздражение имеет аллергическую природу. Хотя высыпания почти не флюоресцировали, результаты осмотра и анамнез указывали на эритразму. Пациентке был назначен эритромицин пероралыю, и заболевание разрешилось к большому облегчению девочки и ее матери.
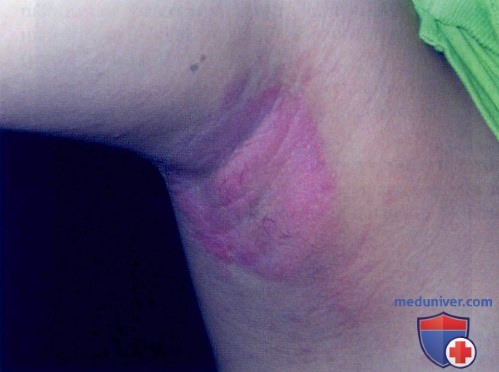
Эритразма подмышечной области у 12-летней девочки
б) Распространенность (эпидемиология):
• Эритразму вызывает дифтероидный организм Corynebacterium minutissimum, который присутствует в нормальной кожной флоре и хорошо развивается в теплой и влажной среде.
• Именно поэтому эритразма чаще всего встречается в регионах с теплым и влажным климатом.
• Наиболее часто эритразма наблюдается при сахарном диабете, иммунодефицитных состояниях, ожирении, гипергидрозе, плохой гигиене, а также в пожилом возрасте.
• Болеют в равной степени лица обоих полов.
• У мужчин наиболее распространенной локализацией является паховая область.
в) Этиология (причины), патогенез (патология):
• Возбудителем эритразмы является Corynebacterhium minutissimum – липофильная грамположительная палочковая бактерия, не образующая спор.
• При благоприятных условиях, таких как тепло и влажность, этот организм внедряется в роговой слой, проникая на треть его толщины.
• Бактерия выделяет порфирины, являющиеся причиной кораллово-красного свечения под лампой Вуда.
Кораллово-красное свечение бактерий под лампой Вуда, направленной в подмышечную область у пациента с эритразмой Светло-коричневый очаг эритразмы в паховой области у молодого человека. Степень шелушения, обычная для паховой дерматофитии, не наблюдается.
• Эритразма проявляется в форме четко ограниченного, сухого, красно-коричневого пятна со слегка шелушащимися участками. Одни очаги имеют выраженный красный цвет, другие – коричневатый оттенок.
• В центре очага может наблюдаться участок очищения, а сам очаг бывает слегка приподнят над поверхностью кожи.
• Для очагов эритразмы характерно отсутствие симптомов, однако некоторые пациенты жалуются на зуд и жжение, если очаги локализованы в паховой области.
д) Типичная локализация на теле. Эритразма обычно развивается в интертригинозных участках, особенно в подмышечной и паховой областях. Очаги эритразмы могут встречаться также в межпальцевых промежутках стоп, межъягодичной щели, перианальной зоне и области между молочными железами.
е) Анализы при заболевании. При направленном на очаг свете лампы Вуда обнаруживается кораллово-красное свечение. Следует отметить, что если бляшка перед осмотром была вымыта, свечение может не появиться. Диагноз подтверждается нанесением красителя по Граму или метиленового синего на соскобы кожи для выявления грамположительных палочек и темно-синих гранул соответственно. Однако если картина типична, а очаг светится под лампой Вуда, микроскопия и культуральный анализ не нужен. Исследование под микроскопом целесообразно при подозрении на эритразму и отсутствии свечения очага.
ж) Дифференциальный диагноз эритразмы:
• Псориаз – инверсный псориаз встречается в тех же областях, что и эритразма, и также проявляется в виде розово-красных пятнистых бляшек с четкими границами. Лучший способ дифференцировать псориаз и эритразму – найти другие признаки, указывающие на псориаз у пациента, в том числе точечные углубления на ногтях или опихолиз и гиперкератотические бляшки на локтях, коленях или волосистой части кожи головы. Инверсный псориаз может наблюдаться также в межягодичной щели, а также под молочными железами и складкой на животе у тучных пациентов. Дифференцировать эти состояния помогает лампа Вуда.
• Дерматофитоз – кожные грибковые инфекции, очень похожие на эритразму в тех случаях, когда они развиваются в подмышечной и паховой областях. Очаги дерматофитпых инфекций также имеют четкие границы, могут слегка выступать над поверхностью и иметь разрешение в центре очага. Такая картина более четко выражена при дерматофитии, чем при эритразме, различить эти состояния помогает исследование соскобов иод микроскопом. При дерматофитных инфекциях нередко при осмотре выявляются дерматофития стоп и онихомикоз.
• Кандидоз – обнаружение сателлитных очагов помогает отличить кандидоз от эритразмы. Очаги кандидоза не светятся под лампой Вуда, а микроскопическое исследование при кандидозной инфекции выявляет ветвистые псведогифы.
• Интертриго – термин, который используется для обозначения воспаления в интертригинозных областях (кожных складках). Такое воспаление вызывается или обостряется под действием тепла, влаги, мацерации, трения и отсутствия циркуляции воздуха. Оно часто ухудшается присоединением кандидозной, бактериальной или дерматофитной инфекции, и поэтому нередко сочетается с эритразмой, капдидозом или дерматофитозом. К такому состоянию особенно предрасполагают ожирение и диабет. Необходимо предпринять все усилия по поиску и лечению сопутствующих инфекционных заболеваний.
• Контактный дерматит на дезодоранты также может имитировать эритразму. Анамнез и исследование под лампой Вуда помогают дифференцировать эти состояния.
Коричневатый очаг эритразмы в паховой области у мужчины, страдающего диабетом Розоватый очаг эритразмы у 32-летнего мужчины с разрешением в центре и приподнятыми краями. Розоватый очаг эритразмы в паховой области у пациента, представленного на рисунке выше. Мужчины более склонны к развитию эритразмы в паховой области.
з) Лечение эритразмы:
• Методом выбора является прием эритромицина перорально в дозе 250 мг 4 раза в день в течение 14 дней, эффективность лечения при этом достигает 100%.
– Однако некоторые авторы считают, что пероральный прием эритромицина оправдан лишь для лечения распространенных или торпидных случаев заболевания.
– Пациентам со скрытыми резервуарами инфекции (например, с поражением межпальцевых промежутков) в дополнение к системной терапии рекомендуется местное лечение.
• Для лечения и профилактики место применяется клиндамицин один раз в день во время курса перорального приема эритромицина и в течение 2 недель после очищения очагов.
• Местный раствор эритромицина 2% применяется два раза в день.
– Перед нанесением местного антибиотика рекомендуется тщательно промыть пораженные участки водой с мылом.
– Во время лечения и для профилактики рецидивов пациенту рекомендуется носить хлопчатобумажное просторное белье.
При лечении эритразмы у пациента, страдающего диабетом рекомендуется тщательно контролировать уровень глюкозы крови.
Эритразма Эритразма
и) Консультирование врачом пациента. Необходимо проинформировать пациента, что при приеме антибиотиков болезнь излечима.
к) Наблюдение пациента врачом. Рекомендуется наблюдать пациента в течение 2-4 недель, чтобы убедиться в разрешении эритразмы.
л) Список использованной литературы:
1. Ahmed I, Goldstein В. Diabetes mellitus. Clin Dermatol. 2006; 24(4):237-246.
2. James WD, Berger TG, Elston DM. Andrew’s Diseases of the Skin Clinical Dermatology. 10th ed. London: Saunders/ Elsevier, 2006.
3. Holdiness MR. Management of cutaneous erythrasma. Drags. 2002;62(8): 1131-1141.
4. Karakatsanis G,Vakirlis E, Kastoridou C, Devliotou-Panagiotidou D. Coexistence of pityriasis versicolor and erythrasma. Mycoses. 2004;47(7):343-345.
5. Holdiness MR. Erythrasma and common bacterial skin infections. Am Fam Physician. 2003; 15;67 (2):254.
6. Miller SD, David-Bajar K. Images in clinical medicine. A brilliant case of erythrasma. N Engl J Med. 2004; 14;351 (16): 1666.
Редактор: Искандер Милевски. Дата обновления публикации: 30.3.2021
Эритразма

Возбудитель эритразмы – грамположительная палочка Corynebacterium minutissimum. которая определяется в составе нормальной микрофлоры кожных покровов человека, однако под влиянием предрасполагающих к развитию заболевания факторов микроорганизм проявляет патогенные свойства. Предрасполагающими факторами являются повышенная потливость, повышенная влажность, нарушения иммунитета, сахарный диабет, ожирение, несоблюдение мер личной гигиены.
Заболевание распространено повсеместно, однако наиболее часто встречается в регионах с жарким и влажным климатом. Болеют чаще мужчины.
Контагиозность заболевания невысокая.
Клиническая картина
Cимптомы, течение
Высыпания чаще всего локализуются на коже пахово-бедренных складок, примыкающей к ним коже бедер и в подмышечной области, возможно поражение кожи складок под молочными железами, кожи живота и межпальцевых складок стоп.
Высыпания имеют вид красновато-коричневых и кирпично-красных пятен с четкими границами, которые, сливаясь, образуют крупные очаги поражения с фестончатыми очертаниями. В межпальцевых складках отмечаются длительно существующие мацерация, шелушение, трещины.
Заболевание может сопровождаться зудом.
Диагностика
Диагноз устанавливается на основании характерной клинической картины, обнаружения возбудителя при микроскопическом исследовании чешуек кожи (грамположительные изогнутые коринебактерии), кораллово-красного или кирпично-красного свечения под лампой Вуда.
Культуральное исследование не проводится.
Гистологическое исследование обычно не требуется.
Дифференциальный диагноз
Дифференцировать заболевание следует с разноцветным лишаем, паховой эпидермофитией, стертыми формами руброфитии, псориазом, кандидозом, себорейным дерматитом.
Лечение
– клиническое излечение;
– отрицательные результаты микроскопического исследования.
Общие замечания по терапии
Лечение эритразмы основано на применении препаратов с антимикробной активностью.
Показания к госпитализации
Отсутствуют
Схемы терапии
При поражении гладкой кожи назначается системная антибактериальная терапия:
– эритромицин (С) 0,25 г перорально 4 раза в сутки в течение 14 дней [1, 2]
или
– тетрациклин (D) 0,25 г перорально 4 раза в сутки в течение 14 дней [2]
При локализации очагов поражения в складках:
– фузидовая кислота, крем 2% (С) наружно 2 раза в сутки в течение 2 недель [1]
или
– 5% эритромициновая мазь (D) 2 раза в сутки наружно, втирать в очаги поражения в течение 7 дней [3]
или
– бифоназол крем 1% (D) 2 раза в сутки наружно на очаги поражения в течение 3 недель [4]
или
– циклопирокс крем (D) 2 раза в сутки наружно на очаги поражения в течение 2 недель [5]
или
– изоконазол крем (D) 2 раза в сутки наружно на очаги поражения в течение 2 недель [5]
При зуде в очагах поражения назначают наружно комбинированные препараты, обладающие антибактериальным и противозудным действием:
– дифлукортолон + изоконазол крем (D) 2 раза в сутки наружно на очаги поражения в течение 5–7 дней [6], затем – изоконазол крем 2 раза в день на очаги поражения в течение 7 дней.
Требования к результатам лечения
– полное разрешение клинических проявлений,
– отрицательные результаты микроскопического исследования.
Тактика при отсутствии эффекта от лечения
– замена антибактериального препарата
Профилактика
Устранение потливости, соблюдение правил личной гигиены. Во время лечения необходимо проводить дезинфекцию одежды больного, нательного и постельного белья кипячением в 1% мыльно-содовом растворе и проглаживанием горячим утюгом во влажном виде с двух сторон.
Информация
Источники и литература
- Клинические рекомендации Российского общества дерматовенерологов и косметологов
- 1. Avci O., Tanyildizi T., Kusku E. A comparison between the effectiveness of erythromycin, single-dose clarithromycin and topical fusidic acid in the treatment of erythrasma. J Dermatol Treat 2013; 24: 70–74. 2. Holdiness M.R. Management of cutaneous erythrasma. Drugs 2002; 62 (8): 1131–1141. 3. Кожные и венерические болезни. Руководство для врачей. В двух томах – Т.1/Под ред. Ю.К. Скрипкина, В.Н. Мордовцева. – М., Медицина, 1999. – С.305–306. 4. Lackner T.E., Clissold S.P. Bifonazole. A review of its antimicrobial activity and therapeutic use in superficial mycoses. Drugs 1989 38 (2): 204–225. 5. Грибковые заболевания. Диагностика и лечение. Ж.В. Степанова. – М., Миклош, 2005. – С.97–99. 6. Piergiorgio M. Effective treatment of erythrasma-associated inflammation and pruritus with isoconazole nitrate and diflucortolone valerate combination therapy. Mycoses 2013; 56 (Suppl.1): 38–40.
Информация
Персональный состав рабочей группы по подготовке федеральных клинических рекомендаций по профилю “Дерматовенерология”, раздел «Эритразма»:
1. Рахматулина Маргарита Рафиковна – заместитель директора ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России по научно-клинической работе, доктор медицинских наук, г. Москва.
2. Чикин Вадим Викторович – старший научный сотрудник отдела дерматологии ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России, кандидат медицинских наук, г. Москва
3. Кожичкина Наталья Владимировна – старший научный сотрудник отдела дерматологии ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России, кандидат медицинских наук, г. МоскваМЕТОДОЛОГИЯ
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных.Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций являются публикации, вошедшие в Кокрановскую библиотеку, базы данных EMBASE и MEDLINE.Методы, использованные для оценки качества и силы доказательств:
· Консенсус экспертов;
· Оценка значимости в соответствии с рейтинговой схемой (схема прилагается).Рейтинговая схема для оценки силы рекомендаций:
Уровни доказательств Описание 1++ Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок 1+ Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок 1- Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок 2++ Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи 2+ Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи 2- Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи 3 Неаналитические исследования (например: описания случаев, серий случаев) 4 Мнение экспертов Методы, использованные для анализа доказательств:
· Обзоры опубликованных мета-анализов;
· Систематические обзоры с таблицами доказательств.Методы, использованные для формулирования рекомендаций:
Консенсус экспертов.Рейтинговая схема для оценки силы рекомендаций:
Сила Описание А По меньшей мере один мета-анализ, систематический обзор или РКИ, оцененные как 1++ , напрямую применимые к целевой популяции и демонстрирующие устойчивость результатов
или
группа доказательств, включающая результаты исследований, оцененные как 1+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатовВ Группа доказательств, включающая результаты исследований, оцененные как 2++, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов
или
экстраполированные доказательства из исследований, оцененных как 1++ или 1+С Группа доказательств, включающая результаты исследований, оцененные как 2+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов;
или
экстраполированные доказательства из исследований, оцененных как 2++D Доказательства уровня 3 или 4;
или
экстраполированные доказательства из исследований, оцененных как 2+Индикаторы доброкачественной практики (Good Practice Points – GPPs):
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.Экономический анализ:
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.Метод валидизации рекомендаций:
· Внешняя экспертная оценка;
· Внутренняя экспертная оценка.Описание метода валидизации рекомендаций:
Настоящие рекомендации в предварительной версии рецензированы независимыми экспертами.
Комментарии, полученные от экспертов, систематизированы и обсуждены членами рабочей группы. Вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не были внесены, то зарегистрированы причины отказа от внесения изменений.Консультация и экспертная оценка:
Предварительная версия была выставлена для обсуждения на сайте ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России для того, чтобы лица, не участвующие в разработке рекомендаций, имели возможность принять участие в обсуждении и совершенствовании рекомендаций.Рабочая группа:
Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы.Основные рекомендации:
Сила рекомендаций (A–D) приводится при изложении текста рекомендаций.Эритразма
В греческом языке термином «эритразма» обозначают окрашивание в красный цвет. Такое название заболевание получило в связи с тем, что при его диагностике с помощью лампы Вуда кожные покровы приобретают красноватый кирпичный оттенок.
Что провоцирует / Причины Эритразмы:
Традиционно эритразму рассматривают в группе кератомикозов, хотя в настоящее время установлено, что возбудитель заболевания Corynebacterium minutissimum не имеет никакого отношения к грибам, а само заболевание – псевдомикоз. Коринебактерии находятся только в роговом слое эпидермиса, волосы и ногти не поражают. При микроскопическом исследовании чешуек с пораженных участков кожи можно обнаружить тонкие извилистые нити различной длины, напоминающие мицелий и кокковидные клетки (в виде кучек или цепочек круглых спор).
Патогенез (что происходит?) во время Эритразмы:
В патогенезе заболевания имеют значение индивидуальные особенности организма, повышенное потоотделение, влажность и высокая температура воздуха, изменение рН кожи в щелочную сторону, мацерация, трение. В обычных условиях являясь сапрофитом и обладая небольшой вирулентностью, возбудитель выявляется на непораженной коже и у здоровых лиц. Возможна передача инфекции через белье, ванну, при половом сношении.
Симптомы Эритразмы:
Возникают невоспалительного характера очаги светло-коричневого или кирпично-красного цвета, которые, сливаясь, образуют более крупные очаги с четкими, иногда фестончатыми или дугообразными очертаниями. Поверхность пятен гладкая или покрыта нежными отрубевидными чешуйками. Иногда по краю очагов виден слегка возвышающийся валик, а в центре происходит побледнение очага или образуется буроватая пигментация. Как правило, субъективные расстройства отсутствуют, но иногда заболевание сопровождается легким зудом. Он может появиться и в летнее время года, когда при повышенной потливости и отсутствии надлежащего ухода на поверхности очагов развиваются явления воспаления.
Эритразма локализуется в крупных складках кожи. Для мужчин наиболее характерна локализация в пахово-бедренно-мошоночной области, для женщин – в подмышечных впадинах, в складках под молочными железами, вокруг пупка. У детей эритразма встречается крайне редко. Течение заболевания хроническое с частыми рецидивами, особенно у потливых, тучных, неопрятных лиц. Отсутствие субъективных нарушений часто приводит к тому, что заболевание остается незамеченным, и его обнаруживают лишь при врачебном осмотре.
У больных с наличием диабета, ожирения, повышенной потливости эритразма может осложняться экзематизацией, опрелостью. В этих случаях возникают субъективные ощущения зуда, жжения, которые при неосложненной эритразме отсутствуют.
Диагностика Эритразмы:
Диагностика эритразмы основана на клинической симптоматике и характерной локализации. Подтверждается микроскопическим исследованием, при котором обнаруживаются тонкие, извилистые, септированные нити и кокковидные клетки, расположенные сгруппированно или цепочками.
Широко используют люминесцентную диагностику: ртутно-кварцевую лампу с фильтром Вуда, в лучах которой очаги флюоресцируют кораллово-красными или кирпично-красным светом, так как возбудитель болезни в процессе жизнедеятельности выделяет водорастворимые порфирины. При паховой эпидермофитии наблюдаются валикообразные края, бордюр мацерированного эпидермиса по периферии очагов, пузырьки, воспалительные явления, зуд. От рубромикоза с локализацией в пахово-бедерных складках эритразму отличает наличие сплошного края очага, тогда как при рубромикозе имеются прерывистый воспалительный валик очагов, как правило, поражение кожи стоп и ногтей, а также различной степени интенсивности зуд. От разноцветного лишая эритразма отличается локализацией и цветом очагов, а также характером свечения под люминесцентной лампой. При опрелости выражены островоспалительные явления и очертания очагов.
Лечение Эритразмы:
Лечение эритразмы предусматривает использование наружных средств для отшелушивания и дезинфекции кожи – эритромициновой и серно-дегтярной мази.
Мазь втирают в проблемные зоны дважды в сутки на протяжении недели. Кроме того, для обработки инфекционных очагов используют 5%-й салициловый спирт, 3%-й салицилово-резорциновый спирт, 2%-й спиртовой раствор йода. В случае обширного поражения кожных покровов врач-дерматолог назначает антибиотики для приема внутрь. С целью ликвидации покраснения и отечности применяют водные растворы анилиновых красителей. Весьма полезны физиотерапевтические процедуры с ультрафиолетом, а также ежедневный загар в течение 30 – 40 минут под утренним и вечерним солнцем.
Мягкие ультрафиолетовые лучи обладают антисептическим и подсушивающим действием, поэтому они препятствуют обострению заболевания. Для успешного излечения эритразмы следует провести дезинфекцию постельного белья, одежды, обуви и прочих предметов обихода. Одежду и нижнее белье необходимо ежедневно стирать и проглаживать утюгом. С целью предупреждения рецидивов болезни рекомендуется на протяжении одного месяца регулярно протирать кожные складки 2%-м раствором салицилового спирта или 1 – 2% раствором камфарного спирта, а затем наносить на них тальк или борную кислоту.
Профилактика Эритразмы:
Профилактические мероприятия включают в себя соблюдение правил личной гигиены, тщательное высушивание кожного покрова, особенно складчатых областей, после принятия водных процедур, а также борьбу с повышенной потливостью. Последнее предполагает внутрикожное введение препаратов токсина ботулизма типа А, использование специальных дезодорантов, уменьшающих количество выделяемого пота, а также отказ от синтетического белья и одежды в пользу натуральных материалов – хлопка, льна. Перед тем, как надеть обновку, ее рекомендуется выстирать. Это смягчит ткань и поможет устранить синтетические вещества, препятствующие нормальному теплообмену.
К каким докторам следует обращаться если у Вас Эритразма:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Эритразмы, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Эритразма
Эритразма — это хронический псевдомикоз бактериального происхождения, поражающий эпидермис преимущественно в местах крупных складок кожи. Проявляется эритразма появлением и слиянием безболезненных серо-бурых, коричнево-красных или желтовато-коричневых пятен, покрытых мелким шелушением. Диагностика эритразмы основана на ее клинической картине, локализации очагов, типичном свечении при люминесцентном исследовании, характерной микроскопической картине. В лечении эритразмы немаловажное значение имеет дезинфекция белья и одежды. Проводится обработка очагов поражения, антибиотикотерапия, УФ-облучение, коррекция сахара крови, терапия гипергидроза.
МКБ-10

Общие сведения
Эритразма получила свое название благодаря красноватому свечению очагов поражения при проведении люминесцентной диагностики. В переводе с греческого слово “эритразма” означает “красное окрашивание”. Заболевание встречается в основном у взрослых, чаще среди лиц мужского пола и характеризуется продолжительным течением без каких-либо негативных субъективных ощущений.
Длительное время эритразму считали грибковым заболеванием кожи. Это было связано с тем, что микроскопия чешуек, взятых с пораженных эритразмой участков кожи, выявляла наличие извилистых тонких нитей, напоминающих мицелии гриба. В современной дерматологии эритразму относят к псевдомикозам — заболеваниям по клинической картине сходным с грибковым поражением кожи, но при этом имеющим совершенно другую этиологию.

Причины эритразмы
Возбудитель эритразмы Corynebacterium minutissimum относится к коринебактериям. Он обладает незначительной патогенностью и низкой контагиозностью и в норме находится на поверхности кожи здоровых людей в качестве сапрофитного микроорганизма. Передача инфекции происходит контактным путем через предметы личной гигиены, при половом контакте, посещении бани или бассейна, во время хождения босиком по земле или на пляже.
Возбудитель эритразмы поражает только поверхностный слой кожи (эпидермис), волосы и ногти остаются интактными. Проникновению бактерии в эпидермис с развитием эритразмы могут способствовать:
- гипергидроз и изменение рН кожи в щелочную сторону;
- жаркий и влажный климат;
- трение и мацерация кожи (травматический дерматит), опрелости;
- индивидуальные особенности макроорганизма;
- плохое соблюдение гигиены кожи или, напротив, слишком частое мытье с мылом, нарушающее естественные защитные свойства кожи.
Симптомы эритразмы
Эритразма начинается с появления на поверхности кожи округлых невоспалительных пятен светло-коричневой, кирпично-красной, буроватой или желто-коричневой окраски. Диаметр пятен может быть небольшим или достигать нескольких сантиметров. Пятна при эритразме чаще имеют округлые края, но могут быть и фестончатыми. Увеличиваясь в размерах, очаги поражения начинают сливаться образуя единый крупный участок эритразмы, четко отграниченный от здоровой кожи. Он имеет гладкую поверхность и покрыт мелкими отрубевидными чешуйками. Со временем в центральной части пораженного эритразмой участка отмечается бурое пигментирование или побледнение окраски.
Характерная локализация эритразмы — это кожа крупных складок. У мужчин чаще всего наблюдается поражение паховой области, внутренней поверхности бедер, а также кожи вокруг ануса. У женщин эритразма чаще протекает в складках под молочными железами, на коже околопупочной и подмышечной областей. У полных людей возможно поражение складок на животе.
Обычно эритразма не сопровождается никакими субъективными ощущениями. Лишь в некоторых случаях пациенты отмечают небольшой зуд. Из-за этого эритразма может долгое время протекать незаметно и не служить поводом для обращения к дерматологу. Эритразма протекает длительно (более 10 лет) и сопровождается чередованием периодов ремиссии и обострения. Обострения эритразмы обычно возникают в летний период, когда теплая погода способствует большему размножению бактерий.
Осложнения
У пациентов с ожирением, гипергидрозом, сахарным диабетом эритразма может принять осложненное течение с присоединением симптомов экземы, возникновением опрелости или вторичным инфицированием очага поражения. Развитию осложнений также способствуют трение, повышенная влажность и загрязненность пораженного эритразмой участка кожи. Для осложненной эритразмы характерно появление жжения, зуда и/или болезненности в области поражения.
Диагностика
Диагностировать эритразму позволяет ее типичная клиника и расположение участков поражения, характерное красно-коралловое или красно-кирпичное свечение при проведении люминесцентного исследования лампой Вуда. Люминесцентная диагностика должна проводиться на необработанном участке эритразмы, поскольку мытье или обработка могут смыть выделяемый бактериями пигмент. Микроскопия соскоба, взятого с пораженного эритразмой участка кожи выявляет похожие на мицелий извилистые нити и кокковидные клетки, образующие цепочки или отдельные группы.
Дифференцируют эритразму от паховой эпидермофитии, разноцветного лишая, рубромикоза, розового лишая, кандидоза кожи, микробной экземы, перианального дерматита. В сложных случаях для исключения других заболеваний проводят бакпосев соскоба на питательные среды для выявления возбудителя. Определение чувствительности возбудителя к антибактериальным препаратам необходимо при выборе препарата для системной антибиотикотерапии.
Лечение эритразмы
Для предупреждения самоинфицирования и успешного лечения эритразмы необходимо проводить дезинфекцию одежды, обуви, личных предметов и постельного белья заболевшего. Вещи и белье следует стирать ежедневно и обязательно проглаживать утюгом. В комплексном лечении эритразмы у пациентов с сахарным диабетом необходима консультация эндокринолога для коррекции уровня сахара крови.
Местная терапия
Местное лечение эритразмы состоит во втирании в области поражения эритромициновой или серно-дегтярной мази. Процедуру проводят 2 раза в сутки в течение недели. После этого пятна эритразмы сохраняются еще некоторое время, а затем постепенно бледнеют и исчезают. При присоединении вторичной инфекции и появлении воспалительных изменений в очагах поражения их дополнительно обрабатывают резорциновым спиртом или анилиновыми красителями. Большая площадь очагов поражения при эритразме является показанием для проведения системной антибиотикотерапии.
Подсушивающее и дезинфицирующее действие мягких ультрафиолетовых лучей благоприятствует скорейшему разрешению очагов эритразмы и предупреждает возникновение обострений заболевания. Поэтому пациентам полезно находится на солнце в утренние и вечерние часы, а также проходить процедуры локального УФО.
Хирургическое лечение
Пациентам с повышенной потливостью в период ремиссии эритразмы должно быть проведено эффективное лечение гипергидроза: симпатэктомия, ультразвуковая деструкция, кюретаж или хирургическое иссечение потовых желез проблемной области.
Профилактика
Первичная профилактика эритразмы включает соблюдение гигиены кожных покровов, тщательное высушивание кожи в крупных складках после душа или ванной, отказ от ношения слишком тесной одежды и белья из синтетических тканей, борьбу с лишним весом и повышенной потливостью (дезодоранты, антиперспиранты, мезотерапия ботулотоксином).
Вторичная профилактика, направленная на предупреждение рецидивов эритразмы, проводится в течение месяца после исчезновения симптомов заболевания и заключается в обработке кожных складок камфорным или салициловым спиртом с последующим нанесением талька.
Лечение эритразмы

Эритразма – бактериальное поражение кожи, проявляющееся на участках с крупными складками: подмышки, живот, паховая зона, под грудью у женщин, на внутренней поверхности бедра. Характерные симптомы эритразмы – появление постепенно разрастающихся пятен красноватого, коричневого и желтоватого оттенка. От прочих кожных заболеваний их отличает сухость и склонность к шелушению. Они абсолютно безболезненны, но требуют внимания, поскольку сами собой не проходят.
Своим названием эритразма обязана греческой терминологии – в переводе на русский erythrasma означает «окрашенный в красный цвет». Именно им светятся пораженные участки под воздействием люминесцентной лампы Вуда, при помощи которой проводится диагностика.
Причины эритразмы
В недавнем прошлом эритразму считали грибковым заболеванием и назначали типичное для недугов этой группы лечение. Однако, оно давало не гарантированный эффект и часто возникали рецидивы. К такому ошибочному мнению пришли исследователи, которых сбили с толку тончайшие белесые нити на пораженных местах, которые очень напоминали структуру грибного мицелия. Сегодня лечение эритразмы успешно проводят врачи-дерматологи. В соответствии с МКБ-10 она относится к другим местным заболеваниям кожи и кодируется как L08.1.
Настоящей причиной неприятных пятен на коже является коринебактерия Corynebacterium minutissimum. Она постоянно живет на коже здорового человека, усиленно размножаясь и начиная свою патогенную активность только при благоприятных для нее факторах. При их отсутствии коринебактерия просто живет на поверхности кожи в умеренном количестве, не провоцируя воспаление и пятна до определенного момента. Ее среда – только кожа и исключительно слой эпидермиса, глубже не проникает. На ногтях и волосах эритразма не проявляется. Ее активизации способствуют следующие факторы:
- обильное потовыделение и располагающий к нему климат;
- повышенная влажность кожи в течение длительного времени;
- усиление щелочной составляющей в уровне рН кожи;
- опрелости, потертости, длительный дерматит;
- не регулярный уход: недостаточное или избыточное использование мыла.
Путь распространения исключительно контактный – общее полотенце, мочалка, общественная баня, бассейн, пляж, интим. Точно установить источник очень сложно – у контактного человека может не быть характерных пятен.
На какие симптомы эритразмы обратить внимание?
Симптомы эритразмы проявляются преимущественно у взрослых, тучных людей со склонностью к повышенной потливости. У детей – большая редкость.
- Отдельные коричневые, буроватые или желтоватые пятна округлой формы и диаметром до нескольких сантиметров.
- Крупные очаги с гладкой поверхностью, отрубевидными чешуйками и четкими границами.
- Легкий, не постоянный зуд.
- Шелушение.
- Мокнутие. Встречается не всегда и зависит от обильности потовых выделений и частоты внешнего увлажнения.
В отличие от прочих бактериальных заражений среди при этом заболевании нет повышенной температуры, язвочек, мокнущих ранок и гнойных образований. Пятна могут исчезать и появляться вновь в течение нескольких лет подряд. Все зависит от состояния кожи, климата и иммунитета в целом. Вовремя заметить коричневатые следы деятельности Corynebacterium minutissimum поможет только регулярный и внимательный осмотр тела.
У мужчин чаще всего страдает внутренняя поверхность бедер, область пупка, пах (паховая эритразма). У женщин – складки под грудью, подмышечные впадины, живот. В большинстве случаев болезнь проявляется исключительно внешними неприятностями – просто сухими красноватыми или коричневатыми пятнами.
Виды эритразмы
Встречаются следующие виды эритразмы.
- Генерализованная – за счет попадания возбудителя в кровь в разной степени поражаются все ткани организма. В этом случае требуется тщательное комплексное обследование и сложное, многоэтапное лечение. Внешне генерализованная эритразма проявляется в виде множества характерных пятен по всему телу и конечностям (не только в складках!). Они сливаются в бляшки большой площади. Такая форма чаще всего встречается у пациентов с иммунодефицитом.
- Дисковидная – пятна разрастаются, объединяются в крупные округлые образования до 10 см в диаметре, уплотняются, меняют цвет на более насыщенный, могут покрываться легким шелушащимся налетом. Обнаруживаются не в складках, а на поверхности тела и конечностей. Дисковидная эритразма часто встречается в тропических странах, особенно у женщин.
- Межпальцевая. Проявляется шелушением межпальцевого пространства стоп, реже кистей. Цвет пятен на конечностях менее интенсивный, чем в складках тела – от бледного до умеренно розового.
- Интертригинозная форма. Так называют поражение коринебактерией крупных складок кожи. У мужчин чаще всего диагностируют паховую эритразму, для обоих полов характерна межягодичная и подмышечная форма, исключительно у женщин она локализуется в подгрудных складках, вокруг пупка, на животе. Характерно сезонное весенне-летнее обострение, когда по мере увеличения температуры воздуха усиливается потоотделение.
- Везикулезно – буллезная форма – для нее характерно появление пузырьков: булл и везикул. Этот вид эритразмы является следствием присоединения вторичной инфекции, аллергии на коринебактерии, излишнее механическое трение пораженных ею тканей.
Для каждого вида эритразмы предусмотрено свое лечение, план и состав которого зависит также от общего состояния, наличия аллергии и хронических заболеваний в анамнезе.
Стадии эритразмы и характерные для них симптомы
В соответствии с характерными симптомами эритразмы выделяют следующие ее стадии.
- Прогрессирование. Для него характерно образование первичных пятен, их медленное разрастание, присоединение других симптомов, побочной инфекции. Пятнистость может наблюдаться в течение нескольких месяцев. Прогрессирование выражается как увеличением площади первого пятна, так и появлением новых.
- Стабилизация. Явный рост ранее появившегося пятна и образование новых отсутствует. На первом возможно легкое, не слишком докучающее шелушение. В таком состоянии симптомы эритразмы (сухие красноватые пятна) могут сохраняться до того момента, пока не изменится микроклимат – не снизится температура окружающего воздуха, влажность и прочие факторы, провоцирующие потоотделение. В жарком южном климате пятнистость может носить постоянный характер. В регионах с явной сезонной разницей в погодных условиях симптомы эритразмы «затихают» до следующего благоприятного для коринебактерий периода.
- Рецидив. Возможен в двух вариантах. Первый имеет сезонный характер – пятна появляются ежегодно при одних и тех же условиях – летом при устойчиво жаркой погоде. Второй характерен для затяжной эритразмы, когда уже заметно побледневшие и уменьшившиеся в размерах пятна начинают опять расти, появляется ззуд, жжение, мокнутие, отечность.
- Ремиссия. Она наступает при изменении микроклимата. Как только снижается температура воздуха, влажность, исключается трение участков кожи друг о друга, воспаление проходит. Бледнеет цвет пораженных участков, сокращается шелушение, уходит отек и постепенно состояние кожи нормализуется. Продолжительность ремиссии зависит не только от погодных условий и микроклимата помещения, но и от соблюдения профилактических рекомендаций.
Чем раньше удается распознать симптомы эритразмы и правильно их интерпретировать, тем эффективнее ее лечение и устойчивее результат.
Диагностика эритразмы
Диагноз «эритразма» ставится на основании данных визуального осмотра, сбора анамнеза и лабораторных исследований.
Осмотр с лампой Вуда
Опытному дерматологу достаточно увидеть не отягощенные другими признаками инфицирования сухие, слегка шелушащиеся желтовато-коричневые или красноватые округлые пятна. Подтвердить выводы позволяет обследование кожных покровов при помощи ламы Вуда.
Под люминесцентным свечением пораженные участки светятся в кораллово-красных оттенках. Так проявляются колонии кринебактрией, выделяющих особый пигмент – копропорфирин, которые и светится красным под лампой Вуда.
Процедура проводится в темном помещении после воздержания от водных процедур в течение 1-2 суток. Копропорфирин смывается водой и не обнаруживается послы мытья рук и других поверхностей.
Лабораторные исследования
Их проводят при сомнении в диагнозе после обследования под люминесцентной лампой.
- Бактериоскопия. С пораженных участков кожи делают соскоб. Со взятым материалом проводят два вида исследования.
- Окрашивание метиленовым синим. Под его воздействием коринебактерии проявляются в виде палочек, похожих на изогнутые одноголовочные булавки.
- Тест с гидроксидом калия. Обработка соскоба этим химикатом позволяет исключить лишай, кандидоз, дерматофиты.
- Бактериологический посев. Подразумевает посев материалов соскоба в специальную благоприятную среду. Колонии коринебактериий растут медленно – от 7 до 14 дней. По причине длительности получения результатов исследования оно редко применяется для подтверждения диагноза «эритразма». Бактериоскопия дает быстрый результат, поэтому более эффективна.
- Гистология. Биопсия взятого на исследование материала – не большого участка воспаленной кожи – позволяет обнаружить и точно идентифицировать колони коринебактерий. В большинстве случаев гистология не проводится ввиду трудоемкости и длительности исследования. Но, она незаменима в сложных, запущенных случаях, отягощенных проявлением других инфекционных поражений кожи и аллергического дерматита.
Симптомы эритразмы схожи с проявлениями черного акантоза, себорейного, контактного и аллергического дерматита, опрелостей и кандидоза складок, цветного лишая, сливного папилломатоза, инверсионного псориаза, микоза. Правильно поставить диагноз и назначить эффективное лечение можно только после всех вышеперечисленных исследований.
Лечение эритразмы
Лечение эритразмы проводится одновременно по нескольким направлениям – его задача заключается в предотвращении дальнейшего инфицирования, устранении его причины и уже проявившихся симптомов.
Медикаментозная терапия
В 2015 году Российским Обществом дерматовенерологов были разработаны и утверждены Федеральные клинические рекомендации по лечению эритразмы. В соответствии с ними пациенту прописывают курс местной и комплексной терапии. Это препараты антибактериального, противогрибкового, антисептического и отшелушивающего действия.
Местное лечение эритразмы
Под местным понимается лечение эритразмы, направленное на обработку только пораженных участков кожи. Это мази с антибиотиком, к которому чувствительна грамположительная коринебактерия и антисептические средства.
- Антибактериальные мази. Как правило, в их состав входит эритромицин. Пользоваться ими и мазать воспаленные места придется не менее 2-х недель. Под воздействием правильно подобранного антибиотика коринебактерия погибает. Пятна сначала теряют интенсивную окраску, уменьшаются в размерах и постепенно исчезают.
- Противогрибковые мази. Это препараты с содержанием кетоконазола, изоконазола или тербинафина. При сильном воспалении назначают мази с глюкокортикоидом. Выбор противогрибковых препаратов оправдан тем, что ее возбудитель по сути, строению и развитию напоминает грибные мицеллы. Недаром этот диагноз именуют псевдомикозом.
- Антисептические средства. Наряду с антибактериальной местной терапией обязательна антисептическая обработка. Она предшествует наложению мази и может повторяться без нее для поддержания сухости кожи на пораженных участках и предотвращения присоединения вторичной инфекции.
С учетом локализации повреждений средства должны быть мягкими, не жгучими и в то же время с высокой интенсивностью. Идеальным вариантом является раствор Риванола 0,1%. Он не вызывает болевых ощущений, хорошо подсушивает, обеззараживает и восстанавливает кожу, особенно при подмышечной и паховой эритразме. Единственный его недостаток – желтый цвет, оставляющий следы на белье, одежде и коже.
- Отшелушивающие средства. В этом качестве прописываются мази с серой, дегтем, салициловым спиртом. Они способствуют быстрому отшелушиванию поврежденной ткани и ее обновлению. Высоким регенерирующим эффектом обладают примочки с Риванолом 0,1%.
ВАЖНО: «Перед применением требуется консультация с врачом»
- Облучение ультрафиолетом. Солнечные и локальные УФ-лучи мягко дезинфицируют кожу и способствует ее регенерации. Больным эритразмой полезно принимать солнечные ванны и физиопроцедуры с ультрафиолетовым облучением.
Обычно при неотягощенных инфекцией случаях для лечения эритразмы достаточно вышеописанного курса местной терапии. При множественных поражениях кожи, особенно при генерализованной форме заболевания проводится системная антибактериальная терапия.
Системное лечение эритразмы
Под системным понимают комплексное воздействие на весь организм: пероральный прием антибиотиков (эритромицинового или азитромицинового ряда), местная противогрибковая, антибактериальная и антисептическая терапия. Плюс антигистаминный комплекс и препараты, обычно применяемые при обострении хронических заболеваний в их активной фазе и для ее предотвращения.
При хроническом течении заболевания пациентам с повышенной потливостью назначают хирургическое иссечение потовых желез на постоянно воспаляющихся участках.
Правильно подобранное лечение помогает полностью избавится от неприятных пятен за 2-4 недели. Главное, строго следовать рекомендациям врача.
Рекомендации и профилактика
Продолжительность борьбы с коринебактериями во многом зависит от соблюдения правил гигиены. Необходимо поддерживать не только чистоту, но и сухость кожных покровов. Очень велик риск самозаражения – частички пораженного эпителия в виде отшелушившихся чешуек оседают на белье, одежде, полотенце, обуви и т.д. При следующем контакте они опять оказываются на коже в качестве и становятся источником нового заражения. Во избежание этого следует строго выполнять следующие рекомендации.
- Одежду, белье и обувь больного эритразмой нужно стирать особо тщательно при высокой температуре с сильно действующим СМС.
- Белье и нательную одежду нужно менять ежедневно, а перед надеванием обязательно утюжить.
- Принимать душ желательно с антибактериальным мылом (ванны пока исключены).
- После душа хорошо высушить все кожные складки.
- После исчезновения пятен еще не менее месяца протирать их места раствором 0,1% Рииванола. Он подсушивает и дезинфицирует кожу.
- Отказ от тесной одежды и белья, подбор вещей строго по размеру с не большим запасом.
- Предпочтение натуральным тканям, хорошо пропускающим воздух.
- Борьба с потливостью при помощи антиперсперантов, антисептиков, дезодорантов.
Особенно внимательными к проявлениям эритразмы нужно быть больным сахарным диабетом, беременным и кормящим женщинам. Первым нужно постоянно контролировать уровень глюкозы в крови и находиться под наблюдением эндокринолога. Беременным и кормящим нужно подобрать курс лечения с минимальным воздействием на плод и состав молока.
Осложнениями эритразмы являются опрелости и вторичные инфекции. Наиболее всего им подвержены пациенты с сахарным диабетом, обездвиженные люди и страдающие гипергидрозом. Еще одна группа риска – слишком следящие за собственной гигиеной. При мытье тела несколько раз в день, постоянном использовании антисептических средств для рук нарушается естественный защитный барьер и появляется повышенная потливость. Избежать ее последствий и вылечить эритразму раз и навсегда позволят наши простые рекомендации.