Анализы перед ЭКО
Перечень необходимых анализов перед ЭКО в клинике «АльтраВита». Для исключения противопоказаний к проведению процедуры ЭКО и вынашиванию беременности проводится обследование супружеской пары.
- Для женщины
- Для мужчины
- Перед хирургическим вмешательством
- Консультация врачей смежных специальностей по показаниям
- Вопрос-ответ
Для женщины
- группа крови, резус-фактор;
- определение антител класса Ig М и Ig G к вирусу краснухи в крови – если Ig G положительный, а Ig M отрицательный, то однократно.
При отсутствии иммунитета к краснухе рекомендуется вакцинация с последующим определением антител для подтверждения выработки иммунитета.
За 7 дней до менструации
Срок действия 2 недели
- УЗИ гинекологическое
Срок действия 1 месяц
- клинический анализ крови;
- клинический анализ мочи;
- гемостазиограмма (протромбиновое, тромбиновое время, АЧТВ, концентрация фибриногена);
- мазок на флору из уретры и цервикального канала и степень чистоты влагалища;
- биохимический анализ крови (общий белок, общий и прямой билирубин, мочевина, креатинин, глюкоза, АЛТ, АСТ).
Срок действия 3 месяца
- анализ крови сифилис (RW), ВИЧ, гепатиты В и С; (соскоб/отделяемое из цервикального канала) на
– Neisseria gonorrhoeae — грамотрицательная бактерия, которая является возбудителем гонореи;
– Trichomonas vaginalis, который вызывает трихомониаз;
– Chlamydia trachomatis — паразитарный микроорганизм, поражающий дыхательные пути (возбудитель респираторного хламидиоза);
– Mycoplasma genitalium — возбудитель урогенитального микоплазмоза, который паразитирует на слизистой оболочке мочеполовых путей.
Срок действия 6 месяцев
- УЗИ гинекологическое экспертное;
- исследование гормонов: ФСГ, АМГ.
Срок действия 12 месяцев
- исследование гормонов: эстрадиол, ЛГ, ТТГ, ТПО, пролактин;
- флюорография или рентгенография грудной клетки с заключением;
- ПЦР ( из цервикального канала) на вирус простого герпеса 1, 2 типа, СМV (соскоб);
- цитологическое исследование мазка из цервикального канала и шейки матки;
- заключение терапевта о состоянии здоровья и возможности вынашивания беременности, ЭКГ; и паращитовидных желез; (до 40 лет), при выявлении патологии — маммография / после 40 лет — маммография.
- исследование проходимости маточных труб;
- заключение онколога-маммолога;
- СА125 перед повторным ЭКО;
- кариотип;
- гистероскопия, биопсия эндометрия ( пайпель-биопсия), с целью оценки эндометрия.
Для мужчины
- группа крови, резус-фактор.
Срок действия 3 месяца
- анализ крови сифилис (RW), ВИЧ, гепатиты В и С.
- молекулярно-биологическое исследование (ПЦР отделяемого уретры или эякулята) на Neisseria gonorrhoeae, Trichomonas vaginalis, Chlamydia trachomatis, Mycoplasma genitalium.
Срок действия 6 месяцев
- спермограмма;
- заключение андролога;
По показаниям
Внимание! Анализы на ВИЧ, гепатит В и С, сифилис сдаются только в клинике «АльтраВита» по предъявлению паспорта.
Перед хирургическим вмешательством
Срок действия 1 месяц
- клинический анализ крови;
- клинический анализ мочи;
- гемостазиограмма (протромбиновое, тромбиновое время, АЧТВ, концентрация фибриногена);
Срок действия 12 месяцев
- флюорография или рентгенография грудной клетки с заключением;
- консультация терапевта, ЭКГ.
Консультация врачей смежных специальностей по показаниям
- генетик;
- онколог-маммолог; ;
- психиатр;
- инфекционист.
Результаты успешно отправлены. Проверьте почту, пожалуйста.
Стоимость услуг
Услуги
Принимаются к оплате наличные и пластиковые карты MasterCard, VISA, Maestro, МИР. Также доступна бесконтактная оплата картами Apple Pay, Google Pay и Android Pay.

Абдуллина Алина Артуровна
- Репродуктолог
- Стаж работы 10 лет.

Барахоева Зарема Бекхановна
- Репродуктолог, к.м.н.
- Стаж работы 22 года.

Ншанян Сона Юрьевна
- Репродуктолог, к.м.н.
- Стаж работы более 22 года.

Литвинов Владимир Валентинович
- Репродуктолог, к.м.н.
- Стаж работы 36 лет.

Хачатурян Джульетта Артавазовна
- Репродуктолог
- Стаж работы 12 лет.

Малахова Виктория Юрьевна
- Репродуктолог
- Стаж работы 8 лет.

Князева Наталия Всеволодовна
- Репродуктолог
- Стаж работы 13 лет.

Шушкова Александра Григорьевна
- Репродуктолог
- Стаж работы 11 лет.

Осина Екатерина Александровна
- Репродуктолог, к.м.н.
- Стаж работы 24 года.

Черемных Екатерина Васильевна
- Репродуктолог
- Стаж работы 5 лет.
Какие анализы нужны для ЭКО?
Обследование перед беременностью должно включать обычный набор диспансерных мероприятий, таких как консультация терапевта, общеклинические исследования и специализированные исследования для женщин и мужчин, например, такие, как мазки на половые инфекции
В случае, если пара страдает бесплодием и планирует использование ВРТ, то обследование перед ЭКО включает в себя более расширенный список. Женщинам зачастую предлагается сдать кровь на ФСГ, АМГ и другие женские половые гормоны. Мужчинам с бесплодием рекомендуется сдать анализы для ИКСИ. Полный список анализов для ЭКО и подготовки к ИКСИ представлен ниже и доступен для распечатки. Получив результаты полного обследования пары, врач определит время, когда можно делать ЭКО. Для исключения противопоказаний к проведению процедуры и вынашиванию беременности проводится обследование супружеской пары.
Прежде всего, пациентам предлагается пройти первичную консультацию врача-репродуктолога, в ходе которой составляется план обследования и коррекции выявленных нарушений в рамках планирования беременности. Также врач определит, какие анализы для искусственной инсеминации нужно сдавать. Выделяют обязательное обследование (соответственно приказу Минздрава РФ от 31 июля 2020 г. № 803н «О порядке использования вспомогательных репродуктивных технологий, противопоказаниях к их применению») и обследование по показаниям.
Следует знать, что некоторые исследования нужно сдавать, учитывая определенные правила. Например, при подготовке к ЭКО анализы на гормоны у женщин нужно сдавать в определенный день цикла — об этом лучше уточнить у специалистов. Кроме того, при некоторых обследованиях необходимо исключить физические нагрузки и сексуальные отношения. Анализы перед искусственной инсеминацией должны сдавать оба партнера. Кроме того, перечень необходимых исследований зависит от возраста пациентов и сопутствующих заболеваний. Например, люди, имеющие среди родственников больных с заболеваниями, передающимися по наследству, должны пройти генетическое обследование. Существует множество нюансов, которые могут повлиять на результат, поэтому перед сдачей анализов следует проконсультироваться со специалистом. Искусственное оплодотворение – процедура довольно сложная, поэтому семейная пара, решившая воспользоваться помощью специалистов клиники, должна основательно подготовиться к зачатию. Для этого, прежде всего, следует сдать анализы на ЭКО.
Записывайтесь на прием к нашим докторам по телефону или отправляйте заявку через форму на этой странице, и мы перезвоним!
Анализы для ЭКО в 2022 году

ЭКО – это зачатие вне организма матери. Специалисты забирают яйцеклетки и сперматозоиды у родителей, а оплодотворение происходит в специальных условиях в инкубаторе. Лишь через несколько дней эмбрионы подсаживаются в матку будущей матери. (1)
ЭКО требует специальной подготовки обоих родителей. Это и посещение специалистов, и сдача анализов мужчиной и женщиной.
Как правильно сдавать анализы перед ЭКО
Все анализы имеют срок годности. Это то время, в течение которого они действительны. Если, например, вы в прошлом году сдали анализ крови или мочи, то для подготовки к ЭКО они уже не пригодны.
Ниже приводим полный список анализов, необходимых для сдачи перед ЭКО согласно приказу Минздрава РФ от 31.07.2020 г. № 803-н «О порядке использования вспомогательных репродуктивных технологий, противопоказаниях и ограничениях к их применению»
Список анализов перед ЭКО для женщин
В обязательный перечень обследований перед ЭКО входят:
- Общий анализ крови (+ тромбоциты) (1 месяц);
- Биохимический анализ крови (глюкоза, холестерин, общий белок, креатинин, билирубин общий, мочевина, АСТ, АЛТ) (1 месяц);
- Коагулограмма (фибриноген, АПТВ, РФМК) (1 месяц);
- Общий анализ мочи (1 месяц);
- Группа крови и резус-фактор (однократно, бессрочно);
- Определение антител к бледной трепонеме в крови (ИФА) (3 месяца);
- Определение антител и антигена к вирусу иммунодефицита человека (ВИЧ) 1 и 2 (3 месяца);
- Определение антител класса M, G к вирусам гепатита В и С (3 месяца);
- Определение антител класса M, G к вирусу краснухи в крови, при отрицательном результате на краснуху обязательна вакцинация с указанием даты вакцинации (однократно);
- Определение антител класса M, G цитомегаловируса и токсоплазмоза в крови (6 месяцев);
- Определение антигенов вирусов простого герпеса в крови (ПЦР) (6 месяцев);
- Определение гормонального профиля натощак на 2-3 день цикла: ФСГ, АМГ (6 месяцев);
- Определение гормонального профиля натощак на 2-3 день цикла: ЛГ, пролактин, ТТГ, свободный Т4, антитела к ТПО (1 год);
- Микроскопическое исследование мазков из цервикального канала и влагалища (на флору, степень чистоты, ГН и трихомонады) (1 месяц);
- Мазок на онкоцитологию (1 год);
- Исследование на урогенитальные инфекции: ПЦР диагностика на Neisseria gonorrhoeae, Chlamydia trachomatis, Trichomonas vaginalis, Mycoplasma genitalium (3 месяца);
- Исследование на урогенитальные инфекции: ПЦР диагностика на Ureaplasma spp. (parvum и urealyticum), Mycoplasma hominis, ДНК HSV I и II типов (кач.), ДНК CMV (кач.) (1 год);
- Флюорография (1 год);
- Электрокардиограмма (ЭКГ) (1 год);
- Трансвагинальное УЗИ органов малого таза (2 недели);
- УЗИ молочных желез на 7-11 день цикла, при выявлении патологии консультация онколога-маммолога (1 год);
- Маммография для женщин старше 40 лет, при выявлении патологии консультация онколога-маммолога (1 год) (2);
- УЗИ щитовидной железы (1 год);
- Консультация эндокринолога по показаниям;
Список анализов перед ЭКО для мужчин
На этапе планирования ЭКО сдать анализы и посетить врача-репродуктолога понадобится не только женщине, но и ее партнеру.
Список анализов для мужчины в 2022 году:
-
Cпермограмма (результат действителен 6 месяцев)Проводится для оценки количества и подвижности половых клеток, исключения мужского фактора бесплодия. Перед исследованием нельзя посещать сауны и бани, употреблять спиртное. Это может повлиять на результативность исследования. Учтите, что возможно потребуется сдача нескольких образцов биоматериала.
Расшифровка анализов ЭКО
— Существует ряд изменений в анализах перед программой ЭКО, на которые необходимо реагировать экстренно, – отмечает врач-гинеколог, репродуктолог Мария Сорвачева, – Повышение уровня ФСГ (фолликулостимулирующего гормона) говорит о преждевременном истощении яичников, снижение уровня АМГ (антимюллерова гормона) о снижении овариального запаса в яичниках. (3) Перед проведением ЭКО гормональный фон необходимо корректировать с помощью лекарственных препаратов. При выявлении отклонений в анализах крови необходимо проводить консультацию с узкими специалистами (кардиолог, терапевт, онколог, нефролог, уролог, андролог, онколог и др). Также из рекомендованного списка анализов требуют обязательного лечения заболевания, передающиеся половым путем (хламидиоз, уреаплазмоз, трихомониаз, микоплазмоз и другие.
Если не удается самостоятельно зачать ребенка, то у граждан России есть возможность сделать ЭКО бесплатно по полису ОМС. Об условиях и подробностях этой процедуры мы узнали у эксперта
Популярные вопросы и ответы
Сдача анализов 一 одна из важных задач перед проведением ЭКО. Отвечаем на актуальные вопросы об этих процедурах.
Где можно сдать анализы?
Все необходимые анализы можно сдать как непосредственно в клинике, так и бесплатно по полису ОМС в вашей женской консультации или поликлинике. Если анализы сдавались в другом медицинском учреждении, клиника ЭКО может затребовать у вас оригиналы результатов с живой печатью учреждения.
Какие применяются новые технологии при анализах?
Сегодня новые технологии позволяют проводить генетическое тестирование эмбриона перед его имплантацией в матку. Техника называется преимплантационным генетическим тестирование (ПГТ). Она позволяет избежать перенос эмбриона с хромосомными нарушениями, которые будут причиной аномалий развития или генетических заболеваний ребенка, например, синдрома Дауна, гемофилии и других.
ПГТ показана к выполнению парам в позднем репродуктивном возрасте (для женщин старше 35 лет). В этот период частота возникновения генетических аномалий резко возрастает. ПГТ также может выполняться у женщин, перенесших самопроизвольные аборты, а также с неудачными попытками ЭКО.
Новые технологии позволяют выбрать наилучший сперматозоид (с наилучшим генетическим материалом) для оплодотворения. Обычный микроскоп не позволяет рассмотреть структуру сперматозоида. С помощью новой техники – высококонтрастной видеомикроскопии, удается рассмотреть поврежденные сперматозоиды. Это увеличивает шансы на успех экстракорпорального оплодотворения, особенно при мужском бесплодии.
Обязательно ли соблюдать срок действия всех анализов?
Каждый из анализов имеет свой срок действия. Этот срок указан в перечне справа рядом с каждым анализом. У каждого анализа он разный. Есть и бессрочные, например, группа крови и резус фактор. Эти показатели не меняются в течение жизни. Просроченные анализы не будут приняты, поскольку они не несут точной информации о вашем текущем состоянии и введут врача в заблуждение. Шансы на успех ЭКО резко снизятся.
ЭКО — один из способов для пары зачать ребенка, если есть сложности или проблемы со здоровьем. В это материале читатель сможет узнать, как эта процедура проходит поэтапно
Какие анализы надо сдать для ОМС?
Для проведения ЭКО по ОМС необходимо сдать все те же самые анализы. Список анализов не зависит от того, платное у вас ЭКО или бесплатное.
Сколько стоят анализы?
Анализы по полису ОМС можно сделать бесплатно в вашей женской консультации или поликлинике. Стоимость анализов в частных клиниках и лабораториях может различаться.
Что делать, если пришли плохие анализы?
— Плохие анализы перед проведением программы ЭКО не являются приговором, – считает врач-гинеколог, репродуктолог Мария Сорвачева, – Причин таких результатов может быть немало. Не все лабораторные показатели указывают на отклонения в работе организма или на наличие патологий. Услышав от врача о “не очень хороших результатах”, многие тут же пугаются. На самом деле, плохой анализ еще не повод паниковать. Причиной плохого анализа может быть, например, неправильная подготовка пациента к его сдаче.
Получив направление на лабораторное исследование, необходимо внимательно выслушать рекомендации врача! Практически любой анализ крови нужно сдавать натощак. Если вам назначили биохимический анализ или тесты на гормоны, необходимо не принимать пищу как минимум за 8-10 часов до похода в лабораторию.
Для сдачи общего анализа крови достаточно ничего не есть последние 3 часа. Вроде это и не еда — печенье или булочка. Однако, надо оставаться непоколебимым, поскольку даже небольшая конфета с чашкой чая может смазать картину.
Нарушения системы кроветворения далеко не всегда связаны с патологиями и «страшными» заболеваниями. Но плохой анализ крови — это повод обязательно обратиться к врачу. Только специалист может расшифровать результаты исследований.
Плохой результат мазка из влагалища не причина для паники или беспокойства. Любое инфекционное заболевание в настоящее время подвергается полному излечению. Именно поэтому “плохой результат” мазка должен рассматриваться в качестве руководства к дальнейшим действиям, а не в виде ужасного известия, которое разразилось буквально грому среди ясного неба.
Если женщина получила плохой результат врач гинеколог назначит антибактериальные препараты, которые полностью устранят инфекцию.
Экстракорпоральное оплодотворение
Суть и технология метода экстракорпорального оплодотворения (ЭКО)
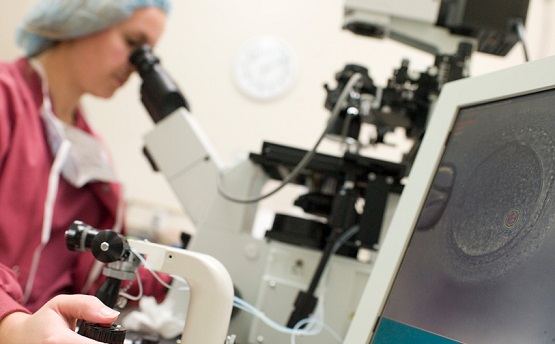
При экстракорпоральном оплодотворении женская яйцеклетка оплодотворяется спермой партнера в лаборатории в определенных условиях – «в пробирке». Эмбрионы, полученные после оплодотворения яйцеклеток, переносят в матку для имплантации и наступления беременности.
В каких случая показано экстракорпоральное оплодотворение?
Мужское бесплодие:
- астенозооспермия (снижение подвижности сперматозоидов);
- олигозооспермия (снижение количества сперматозоидов);
- тератозооспермия (нарушение нормального строения сперматозоидов);
- обструктивная азооспермия (отсутствие сперматозоидов в эякуляте из-за «закупорки» семявыносящих протоков). В этом случае сперматозоиды могут быть получены с помощью пункции придатков яичек и яичек, а при выраженных нарушениях может быть использована сперма донора;
Женское бесплодие
- отсутствие или непроходимость маточных труб;
- ановуляция (недостаточность яичников, выражающаяся в отсутствии созревания фолликулов и овуляции);
- поздний репродуктивный возраст (при истощении функции яичников может потребоваться использовать яйцеклетки донора или донорские эмбрионы);
- во всех случаях безуспешного лечения бесплодия (эндометриоз, нарушения овуляции и т.д.) другими методами (лапароскопия, назначение гормональных препаратов и т.д.). Использование других методов лечения бесплодия до обращения к методу ЭКО не должно затягиваться на годы и превышать 9-12 месяцев с момента установления диагноза;
- при патологии матки, которую нельзя скорректировать (отсутствие матки или выраженные пороки ее развития, нарушение роста слизистой оболочки полости матки) возможно использование суррогатного материнства, когда эмбрион переносится в полость матки не своей «генетической маме», а другой женщине («суррогатной маме»), которая по предварительно заключенному договору его вынашивает и рожает.
- Бесплодие неясного генеза
Генетические нарушения, которые могут быть переданы ребенку при спонтанной беременности или неселективном переносе эмбрионов. В этих случаях проводится ПГД (преимплантационная генетическая диагностика). Яйцеклетки или эмбрионы тестируются на наличие определенного генетического нарушения и переносятся только здоровые.
Подготовка к экстракорпоральному оплодотворению
Хотя экстракорпоральное оплодотворение имеет высокую вероятность успешного исхода, существуют некоторые недостатки:
- высокая стоимость процедуры (но можно сделать ЭКО бесплатно по полису ОМС);
- потенциальный риск развития побочных эффектов и осложнений, связанных с применяемыми лекарственными препаратами и инвазивными процедурами;
- увеличение частоты наступления многоплодной беременности, преждевременных родов;
- существует вероятность внематочной беременности, однако она меньше, чем при других способах лечения бесплодия.
Женщинам, которым предстоит экстракорпоральное оплодотворение, стоит обсудить с лечащим врачом и партнером все возможные риски, преимущества и альтернативы до начала лечения (протокола).
В некоторых случаях, прежде чем перейти к экстракорпоральному оплодотворению, возможно применение менее дорогих и инвазивных методов лечения (например, индукции овуляции, искусственной инсеминации).
Этапы экстракорпорального оплодотворения
Подготовительный этап.
Обследование:
-
;
- исследование уровня гормонов в крови (женщине);
- обследование на инфекции, передающиеся половым путем, в том числе гепатиты В и С, сифилис, ВИЧ (женщине и мужчине);
- анализ крови на так называемые TORCH инфекции (краснуха, вирусы герпеса, цитомегаловирус, токсоплазма), которые могут вызвать пороки развития плода (женщине);
- заключение терапевта об отсутствии противопоказаний к процедуре.
Объем необходимого обследования сообщит лечащий врач. Полный список анализов для ЭКО можно посмотреть здесь.
И обучение пары:
Партнерам разъясняется содержание и последовательность этапов протокола, техника выполнения инъекций препаратов.
Основные этапы протоколов ЭКО:
- стимуляция яичников (стимуляция роста нескольких фолликулов);
- получение яйцеклеток (пункция фолликулов) и спермы;
- оплодотворение яйцеклеток спермой;
- выращивание (культивирование) эмбрионов;
- перенос эмбрионов в полость матки;
- поддержка II фазы (лютеиновой) в стимулированном цикле;
- контроль результатов (наступления беременности).
Часто беременность наступает с первой попытки ЭКО. Иногда требуется более чем одна попытка экстракорпорального оплодотворения прежде, чем наступит беременность.
Первый этап ЭКО: стимуляция яичников
Первый этап экстракорпорального оплодотворения предполагает применение препаратов, стимулирующих рост нескольких фолликулов и позволяющих контролировать время их созревания.
Существуют разные схемы (протоколы) стимуляции, могут быть использованы различные препараты. Режим стимуляции (протокол, препараты, дозы препаратов) подбирается индивидуально.
В некоторых случаях экстракорпоральное оплодотворение возможно и без стимуляции роста нескольких фолликулов (ЭКО в естественном цикле), тогда может быть получен только один фолликул.
Ниже приводятся примеры наиболее часто используемых протоколов стимуляции яичников, которые могут отличаться от того, который будет рекомендован.
1. Иногда, прежде чем начать протокол, назначают оральные контрацептивы. Противозачаточное средство предохраняет женщину от действия собственных гормонов, стимулирующих овуляцию.
В других случаях рекомендуют принимать препараты эстрогенов и/или прогестерона для регуляции менструального цикла и подготовки слизистой оболочки полости матки (эндометрия), или даже препаратов мужских половых гормонов (андрогенов) при сниженном овариальном резерве (генетически заложенного запаса яйцеклеток в яичниках).
Лекарственные препараты индивидуально назначает лечащий врач. В любом случае обоим партнерам рекомендуется начать прием препаратов фолиевой кислоты и других витаминов за три месяца до процедуры.
В так называемом «длинном протоколе», чаще с 21 дня менструального цикла, женщина начинает делать себе подкожные инъекции препаратов агониста (то есть аналога) гонадотропин рилизинг гормона (аГТРГ).
Агонист как бы «занимает место» своего собственного гормона, который отвечает за продукцию других половых гормонов, приводящих к созреванию фолликула и овуляции. Это делается для подавления действия собственных половых гормонов.
С наступлением менструации приступают непосредственно к стимуляции роста фолликулов. На второй-третий день после наступления менструации выполняется УЗИ малого таза для оценки состояния яичников и эндометрия, по показаниям проверяют уровень гормонов в крови.
Нормальные результаты свидетельствуют о готовности к стимуляции. К продолжающимся уколам препаратов аГТРГ добавляют инъекции препаратов фолликулостимулирующего гормона (ФСГ), которые женщина также может делать себе сама.
Через несколько дней стимуляции вновь делают УЗИ, оценивая состояние яичников, рост фолликулов и слизистой оболочки полости матки. В зависимости от результатов доза фолликулостимулирующего гормона может быть изменена. УЗИ, а иногда анализ крови, повторяют несколько раз за время стимуляции.
Цель стимуляции — получить несколько фолликулов диаметром 17-18 мм. Количество фолликулов зависит от ресурса яичников (овариального резерва), уровня гормонов и других индивидуальных особенностей. В большинстве случаев получают более двух фолликулов, иногда больше двадцати.
Когда данные УЗИ свидетельствуют о зрелости фолликулов, назначается инъекция триггера (стимулятора) овуляции, и через 35-36 часов после этого укола производят пункцию фолликулов для забора яйцеклеток.
2. Другая наиболее часто встречающаяся схема стимуляции — протокол с применением антагонистов («противников») гонадотропин рилизинг гормона (антГТРГ), который часто называют «короткий протокол».
Начиная с второго-третьего дня цикла, женщина начинает делать себе уколы препаратов фолликулостимулирующего гормона (ФСГ) для стимуляции роста фолликулов. Аналогично предыдущей схеме проводится УЗИ контроль роста фолликулов и слизистой оболочки полости матки.
При определенном размере фолликулов (или на шестой-седьмой день стимуляции) к уколам ФСГ добавляют инъекции препаратов антагонистов ГТРГ, которые временно блокируют выработку собственного гормона в головном мозге. Это делается для предотвращения преждевременной овуляции.
Дальнейший план действий такой же, как и в «длинном» протоколе: УЗИ-контроль фолликулы, после того как они «готовы», делается инъекция триггера овуляции, а затем пункция яичников и забор яйцеклеток.
Побочные эффекты стимуляции яичников
При проведении стимуляции и росте большого числа фолликулов может возникнуть существенное увеличение яичников, что приводит к вздутию живота и дискомфорту, развитию синдрома гиперстимуляции яичников (СГЯ).Синдром гиперстимуляции яичников в тяжелой форме развивается менее чем в 1% случаев, в основном при количестве фолликулов более двадцати.
Помимо рвоты и болей, в животе, брюшной или плевральной полости скапливается жидкость, кровь сгущается. В такой ситуации может потребоваться госпитализация для интенсивной терапии. Риск синдрома гиперстимуляции яичников можно уменьшить, прервав протокол стимуляции, если уровень эстрогенов в крови слишком высок или при УЗИ видно много фолликулов.
Протокол можно прервать до введения триггера овуляции или после взятия яйцеклеток.
В последнем случае яйцеклетки годны для экстракорпорального оплодотворения. Они могут быть заморожены для использования в последующем или оплодотворены спермой партнера — тогда замораживают полученные эмбрионы. Поскольку симптомы гиперстимуляции яичников достигают максимума на третий-пятый день после пункции фолликулов, решение о заморозке эмбрионов откладывают до этого момента.
Второй этап ЭКО: пункция фолликулов
Через 35-36 часов после инъекции триггера овуляции проводится процедура пункции яичников. Врач вводит во влагалище УЗ-датчик и визуализирует яичники с фолликулами. Затем по специальному проводнику вдоль датчика вводит иглу, которая через задний свод влагалища попадает в каждый фолликул и последовательно забирает (аспирирует) их содержимое вместе с яйцеклетками, которое тут же передается эмбриологу.
Эмбриолог под микроскопом находит в содержимом фолликулов яйцеклетки, оценивает их качество и поддерживает при определенной температуре до начала оплодотворения. В зависимости от количества фолликулов процедура пункции длится 15-30 минут. Женщина все это время находится в состоянии общей анестезии.
После пункции фолликулов женщина несколько часов остается под наблюдением. Могут появиться боли и спазмы внизу живота и кровянистые выделения из влагалища. Если симптомы сохраняются дольше суток, необходимо обратиться к лечащему врачу, поскольку они могут быть связаны с синдромом гиперстимуляции или внутренним кровотечением.
Нежелательно в день пункции управлять автомобилем и выполнять работу, требующую концентрации внимания и физических усилий.
Пока женщине проводят пункцию яичников, ее партнер в специально отведенном помещении путем мастурбации получает в стерильный контейнер сперму. Перед сдачей спермы половое воздержание у мужчины должно быть не менее двух, но не более пяти дней.
Третий этап ЭКО: оплодотворение
После взятия яйцеклеток в лабораторных условиях — «в пробирке» — они смешиваются с определенным образом обработанной спермой партнера. Обычно оплодотворяются более 50% яйцеклеток. В случаях мужского бесплодия может потребоваться проведение процедуры ИКСИ (интрацитоплазматическая инъекция сперматозоида в цитоплазму яйцеклетки), когда сперматозоид вводится внутрь яйцеклетки. Оплодотворение при ИКСИ наступает в 50-70% случаев.
Четвертый этап ЭКО: выращивание (культивирование) эмбрионов.
На следующие сутки после оплодотворения эмбриолог может определить, сколько яйцеклеток оплодотворилось и сколько эмбрионов образовалось. Далее эмбрионы продолжают расти и развиваться в инкубаторе в специализированной эмбриологической среде. За ними наблюдает и « ухаживает» эмбриолог. По мере роста некоторые эмбрионы могут остановиться в развитии или начать отставать от других.
Пятый этап ЭКО: перенос эмбрионов в полость матки
Через два-пять дней после взятия яйцеклеток (день переноса определяется индивидуально) производят перенос эмбрионов в полость матки. Процедура проводится при помощи гибкого катетера через цервикальный канал (канал шейки матки). Она безболезненна, поэтому проводится без обезболивания.
Количество переносимых эмбрионов определяется индивидуально и зависит от качества эмбрионов, возраста женщины, количества неудачных попыток ЭКО, сопутствующих заболеваний, предпочтений женщины и ее партнера.
Молодым женщинам (моложе 35 лет) в первом протоколе экстракорпорального оплодотворения, как правило, переносят один эмбрион. После 40 лет вероятность имплантации снижается, поэтому женщинам в этом возрастном периоде или пациенткам с неудачными предыдущими попытками экстракорпорального оплодотворения переносят два эмбриона. Это делается для повышения вероятности наступления беременности. Однако одновременно растет и вероятность многоплодной беременности.
СОХРАНЕНИЕ ЭМБРИОНОВ
Оставшиеся эмбрионы хорошего качества могут быть заморожены (криоконсервированы) и храниться длительное время. В дальнейшем, при неудаче данной попытки ЭКО или при желании семьи иметь еще ребенка, эмбрионы размораживаются и переносятся в полость матки, минуя этапы стимуляции и пункции яичников. Однако не все эмбрионы переживают процесс криоконсервации и продолжают развиваться после размораживания.
Шестой этап ЭКО: поддержка 2 фазы (лютеиновой, фазы желтого тела) в стимулированном цикле
В обычном естественном цикле после овуляции на месте фолликула образуется желтое тело. Оно вырабатывает прогестерон (гормон желтого тела), необходимый для наступления и дальнейшего прогрессирования беременности. Желтые тела, образовавшиеся в яичнике на месте пропунктированных фолликулов, считаются не совсем полноценными, поэтому после пункции фолликулов в протоколе ЭКО в обязательном порядке назначают препараты прогестерона.
Седьмой этап ЭКО: контроль результатов
Через двенадцать-четырнадцать дней после переноса эмбрионов, кровь или мочу женщины исследуют на содержание ХГЧ (хорионического гонадотропина человека). Это так называемый гормон беременности, который вырабатывается в хорионе — одном из слоев зародыша. Тест полоски для мочи не так чувствительны, как анализ крови.
При положительном ХГЧ необходимо продолжить прием всех препаратов, назначенных врачом после переноса. Начиная с 21 дня после переноса эмбрионов, следует провести УЗИ малого таза — в это время уже можно увидеть плодное яйцо в матке, хотя сердцебиение плода пока может быть не видно. На пятой-шестой неделе беременности (считаем от первого дня последней менструации) виден желточный мешок, который обеспечивает эмбрион питанием до развития плаценты.
Тень плода и его сердцебиение на разных аппаратах УЗИ можно определить в разные сроки, чаще уже на пятой-шестой неделе беременности, иногда позже. Поэтому, если на раннем сроке не удалось отчетливо визуализировать сердцебиение плода, не надо отчаиваться, нужно повторить УЗИ через одну-две недели.
Ведение беременности после ЭКО
Течение беременности после ЭКО отличается от самостоятельно наступившей беременности большей частотой невынашивания (выкидыши, неразвивающиеся беременности), многоплодия, развития токсикоза, преждевременных родов. Хотя в большинстве случаев женщина наблюдается у врача акушера-гинеколога по обычному плану ведения беременности, ведение такой беременности требует более пристального внимания.
ЭКО не является показанием к родоразрешению путем Кесарева сечения, многие женщины рожают через естественные родовые пути. Решение принимается в зависимости от возраста пациентки, течения беременности, сопутствующих заболеваний.
Анализы для ЭКО

Обследование и список анализов для ЭКО регламентированы приказом Минздрава РФ N 803н от 31 июля 2020 г. “О порядке использования вспомогательных репродуктивных технологий, противопоказаниях и ограничениях к их применению”.
Согласно этому документу, перед вступлением в программу ВРТ (ИИ, ЭКО) необходимо провести полное обследование перед ЭКО. Список анализов и исследований мы размещаем на этой странице. Ниже представлен полный перечень обследований перед ЭКО для обоих супругов.
На странице Подготовка к сдаче анализов вы можете найти всю необходимую информацию по правилам подготовки и срокам получения результатов основных анализов при планировании беременности.
Внимание! Исследования свертываемости крови Вы можете сдать в клинике ТОЛЬКО во вт, ср, пт и сб с 9:00 до 11:00.
Список ЭКО анализов для женщин
Наши пациентки часто задают вопрос, какое обследование проходят перед ЭКО и какие анализы нужны для ЭКО женщине. Хотим сразу отметить, что все исследования, которые перечислены ниже, являются обязательными и действительны в течение определенного промежутка времени. Полный список обследований пациенты могут получить на консультации репродуктолога. Перечень обследований может быть расширен в связи с анамнезом пациента.
Итак, какие анализы сдает женщина перед протоколом ЭКО со стимуляцией или перед криопротоколом?
| УЗИ органов малого таза | За 2 нед. перед ВРТ |
| Флюорография легких | 1 год |
| Электрокардиограмма | 1 год |
| Ультразвуковое исследование молочных желез на 6-12 день менструального цикла женщинам до 40 лет | 1 год |
| Маммография (женщинам 40 лет и старше) на 6-12 день м.ц. При выявлении патологии – консультация врача онколога | 1 год |
| Исследование уровня антител классов М и G (IgM, IgG ) к вирусу иммунодефицита человека (ВИЧ 1, 2) и антигена р24 в крови. Только в NOVA CLINIC | 3 месяца |
| Определение антител (М и G) к поверхностному антигену (HBsAg) или определение антигена (HbsAg) гепатита В в крови | 3 месяца |
| Определение суммарных антител классов M и G к вирусу гепатита С в крови | 3 месяца |
| Определение антител (М и G) к бледной трепонеме в крови | 3 месяца |
| Общий (клинический) анализ крови | 1 месяц |
| Анализ крови биохимический общетерапевтический: глюкоза крови, общий белок, креатинин, АСТ, АЛТ, билирубин | 1 месяц |
| Коагулограмма (исследование системы гемостаза): АЧТВ, протромбиновое время, фибриноген, антитромбин III, Д- димер | 1 месяц |
| Общий (клинический) анализ мочи | 1 месяц |
| Определение иммуноглобулинов класса M и G к вирусу краснухи (Rubella ) в крови. При наличии IgМ -1 месяц. При отрицательном IgG показана вакцинация краснухи | При положительном IgG – не ограничен |
| Определение основных групп по системе АВ0 и антигена D системы Резус (резус-фактор) | Не ограничен |
| Микроскопическое исследование мазков из цервикального канала и влагалища | 1 месяц |
| ПЦР из цервикального канала на Chlamydia trachomatis, Mycoplasma genitalium, Trichomonas vaginalis, Neisseria gonorrhoeae | 3 месяца |
| ПЦР из цервикального канала на Herpes simplex 1,2, Cytomegalovirus, Mycoplasma hominis, Ureaplasma spp. | 1 год |
| Цитологическое исследование мазка с шейки матки и цервикального канала | 1 год |
| Исследование уровня ФСГ в сыворотке крови на 2-5 день менструального цикла | 6 месяцев |
| Исследование АМГ (антимюллерова гормона) в крови в любой день цикла | 6 месяцев |
| Заключение врача-терапевта о состоянии здоровья и отсутствии противопоказаний к ЭКО и вынашиванию беременности | 1 год |
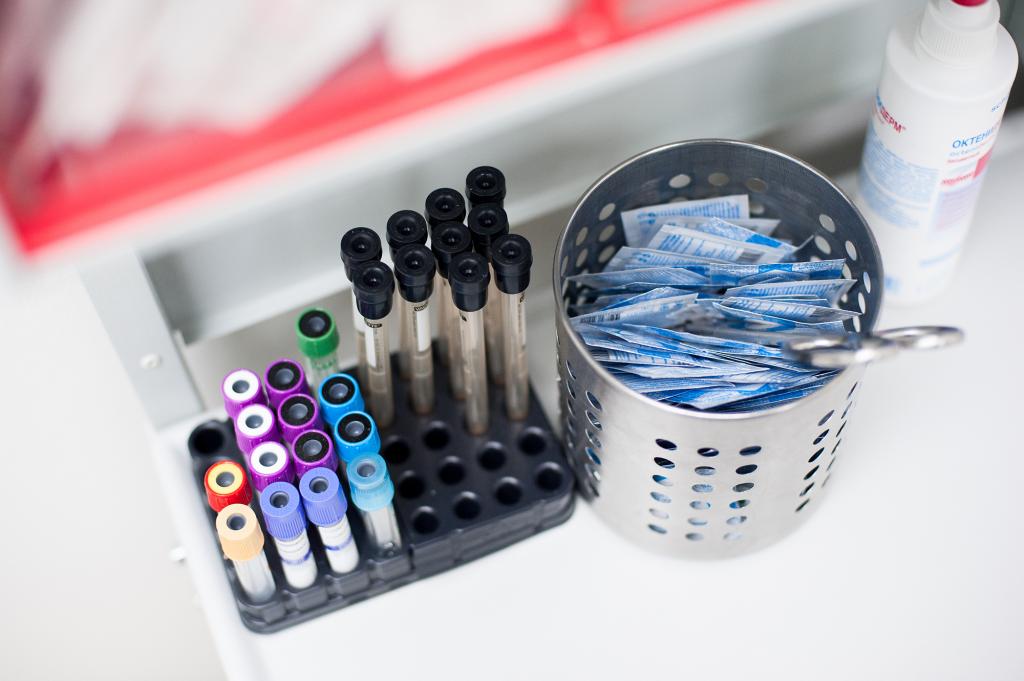
Многие анализы для ЭКО женщине можно сдавать в любой день менструального цикла, однако некоторые исследования следует проводить в определенное время.
Зачем проходить такое серьезное обследование перед ЭКО, результаты которого во многих случаях имеют достаточно короткий срок действия? Дело в том, что все анализы перед ЭКО для женщины необходимы, чтобы оценить состояние ее репродуктивного здоровья на текущий момент времени и исключить вероятность наличия серьезных инфекций, которые могут повлиять как на успех программы, так и на здоровье будущего ребенка.
Список анализов для мужчин
Обследование мужчин перед ЭКО включает в себя целый ряд исследований и анализов. Иногда пациенты интересуются, какие анализы для ЭКО мужчине стоит сдать в первую очередь. Согласно приказу Минздрава, объем обследования должен был полным.
Спермограмма и МАР тест. Только в NOVA CLINIC
Кровь на группу, резус-фактор (печати в паспорте недостаточно)
Исследование крови на определение антител (М и G) к бледной трепонеме в крови, антител классов М и G (IgM, IgG ) к вирусу иммунодефицита человека (ВИЧ 1, 2) и антигена р24 в крови, определение антител (М и G) к поверхностному антигену (HBsAg) или определение антигена (HbsAg) гепатита В в крови, определение суммарных антител классов M и G к вирусу гепатита С в крови. Только в NOVA CLINIC
Мазок из уретры метод ПЦР: Neisseria gonorrhoeae, Trichomonas vaginalis, Chlamydia trachomatis, Mycoplasma hominis, Mycoplasma genitalium, Ureaplasma spp.
Микроскопия мазка из уретры (по назначению уролога-андролога)
Обследование и анализы для ЭКО мужчине могут осуществляться в любое время, однако, например, спермограмма требует специальной подготовки.
Дополнительные анализы для ЭКО
Заключения всех специалистов должно отражать отсутствие противопоказаний к проведению программы ЭКО и вынашиванию беременности. Все результаты лабораторных исследований должны предоставляться в оригинале с синей печатью.
Обследование перед ЭКО включает в себя различные виды исследований, каждое из которых является информативным и необходимым для проведения процедуры. Помимо этого, по показаниям лечащий врач может рекомендовать дополнительные консультации смежных специалистов, например, генетика, а также проведение дополнительных исследований, призванных повысить эффективность программы. Обследование перед ЭКО можно проводить не только в Нова Клиник, но и в любом другом медицинском центре или лаборатории, удобных для вас. Исключение составляют такие анализы перед ЭКО для мужчин и женщин, как, например, определение ВИЧ или маркеров вирусного гепатита В.
ЭКО по полису ОМС
Как сэкономить 140 000 рублей на желании стать родителями
Пройти экстракорпоральное оплодотворение и зачать «ребенка в пробирке» – дорогое удовольствие для будущих родителей и обойдется минимум в 100 тысяч рублей. Однако мало кто знает, что процедуру экстракорпорального оплодотворения (ЭКО) максимальной стоимостью 140 000 рублей граждане России могут получить бесплатно, по полису обязательного медицинского страхования. Кто вправе воспользоваться услугой?

Основания для проведения ЭКО
Диагноз «бесплодие» ставится в том случае, если беременность у женщины не наступает через 12 месяцев активной половой жизни без предохранения. Основанием для проведения искусственного оплодотворения может быть и наличие диагноза, при котором естественное наступление беременности невозможно, например, из-за эндокринных или акушерско-гинекологических заболеваний. При диагнозе «бесплодие» пара имеет право обратиться за получением бесплатной услуги ЭКО по полису ОМС.
История вопроса
Термин ЭКО (экстракорпоральное оплодотворение) стал известен в 1977 году, когда в Англии была проведена первая подобная процедура. В результате на свет появилась Луиза Браун – первый ребенок из пробирки. Сейчас Луизе 42 года, у нее двое сыновей, появившихся на свет естественным образом. В России, точнее, СССР первым ЭКО-ребенком стала Алена Донцова, она родилась в 1986 году. За 42 года существования вспомогательных репродуктивных технологий на Земле появилось свыше 6 млн ЭКО-детей.
Есть ли противопоказания к проведению ЭКО по ОМС?
Если у женщины есть заболевания, при которых ЭКО и следующая за ним беременность невозможны или могут серьезно повлиять на здоровье матери, в ЭКО по ОМС откажут. Эти заболевания перечислены в Приказе Минздрава России от 30.08.2012 №107н. Среди противопоказаний: туберкулез в активной форме, ряд психических заболеваний, онкология.
ВАЖНО:
Зрелый возраст пациентки по закону противопоказанием не является. Но если собственный запас яйцеклеток у женщины истощен, ей может понадобиться донорская – эта услуга платная.
Нужно ли быть замужем, чтобы стать ЭКО-матерью?
Претендовать на услугу могут и пары, не состоящие в официальном браке, и одинокие женщины. Последним придется оплатить услуги донора спермы. Наличие ребенка в семье, желающей пройти бесплатное ЭКО, также не препятствие. Так что, если один ребенок уже есть, а повторная желанная беременность никак не наступает, муж и жена могут обратиться за ЭКО по полису ОМС.
Как получить услугу?
Шаг 1. Обратиться к врачу в поликлинику (женскую консультацию) по месту жительства. Задача врача- обследовать пару и выявить причины бесплодия.
Шаг 2. Сдать анализы и пройти все необходимые исследования.
Шаг 3. Если по результатам обследования пара признана бесплодной, документы передаются в специальную региональную комиссию, которая занимается направлением на лечение с применением вспомогательных репродуктивных технологий.
Шаг 4. Каждая заявка рассматривается комиссией в 10-дневный срок. В случае положительного ответа выдается направление на экстракорпоральное оплодотворение в рамках ОМС и адреса клиник, где его можно провести. Клинику для ЭКО можно выбрать самостоятельно.
Шаг 5. Данные пациентки вносятся в реестр. Проверять, как продвигается очередь на процедуру в листе ожидания, можно на официальном сайте органа исполнительной власти в сфере здравоохранения (Минздрава, Комитета, Департамента) своего региона. Стоит знать, что вместо фамилии искать придется персональный шифр, который присваивается каждой женщине при внесении в лист ожидания. Так что данные абсолютно защищены и анонимны.
Шаг 6. Когда ваша очередь подойдет, и процедура будет сделана, важно следовать рекомендациям своего лечащего врача. При подтвержденной беременности встать на учет в своей женской консультации.
ВАЖНО:
Все исследования, как обязательные, так и дополнительные, по медицинским показаниям, проводятся бесплатно, по полису ОМС.
Что входит в ЭКО по ОМС?
Список бесплатных услуг постоянно пополняется. В 2019 году в него включили криоконсервацию эмбрионов, подсадку размороженных эмбрионов в матку и ИКСИ (инъекция сперматозоида). Между ЭКО и ИКСИ есть различия: в первом случае эмбрион оплодотворяется вне тела женщины, «в пробирке», во втором – сперматозоид подсаживают в яйцеклетку in vivo, то есть в теле женщины.
Также к бесплатным услугам относятся:
• стимуляция суперовуляции. Протоколы и препараты назначаются врачом и также бесплатны,
• мониторинг роста фолликулов,
• пункция (забор) яйцеклетки из фолликула,
• оплодотворение яйцеклетки (in vivo, in vitro) и культивирование эмбрионов,
• подсадка (перенос оплодотворенного эмбриона в матку).
Когда эмбрион окажется в матке, остается только ждать результата – заветных двух полосочек на тесте. «Лишние» эмбрионы можно заморозить, процедура их криоконсервации бесплатна, но вот за хранение или транспортировку придется доплатить.
В бесплатные услуги ЭКО по ОМС также не входят:
• услуги суррогатной матери,
• генетическая диагностика эмбрионов перед подсадкой.
Сколько раз можно пройти процедуру ЭКО по ОМС?
Надо быть готовым к тому, что успехом заканчивается только 30-40% первых попыток. Если первая подсадка беременностью не завершилась, процедуру можно повторить, взяв соответствующее направление. Количество процедур не ограничено, но за год можно пройти только две бесплатные процедуры ЭКО со стимуляцией суперовуляции. Дело в том, что гормональная стимуляция сильно истощает организм женщины, и это ограничение призвано защитить будущую мать от возможных осложнений. Если же при повторных процедурах стимулировать яичники не нужно, количество попыток в год увеличивается до трех-четырех. Это возможно, например, при подсадке замороженных и сохраненных от прежних попыток ЭКО эмбрионов.
Какие анализы нужно сдать для ЭКО
Рождение ребенка – драгоценный дар, всю значимость которого, пожалуй, наиболее глубоко осознают пары, чьи старания зачать малыша долгое время остаются безрезультатными. Бесплодие стало проблемой множества семей во всем мире. Но сильные духом и искренне мечтающие о беременности пары не сдаются, а обращаются за помощью к современной медицине. Экстракорпоральное оплодотворение, или ЭКО, уже подарило жизнь огромному количеству детей. Но процедура ЭКО является довольно дорогостоящей и, к тому же, не гарантирует успех с первой попытки. Насколько реально получить помощь государства в получении столь важной, но дорогой медицинской услуги?
Делают ли ЭКО бесплатно по полису ОМС?
Закон и федеральная программа в 2015 году
Да, ЭКО можно сделать бесплатно. Государственное финансирование ЭКО началось с утверждением Приказа Минздравсоцразвития и РАМН №259/19 «Об организации дорогостоящей (высокотехнологичной) медпомощи за счет средств федерального бюджета в федеральных специализированных медицинских учреждениях, подведомственных Федеральному агентству по здравоохранению и социальному развитию, Федеральному медико-биологическому агентству и Российской академии медицинских наук» от 6 апреля 2005 года.
Однако для получения квоты (прим. квота – это денежные средства, безвозмездно отданные пациенту единовременно на медицинские цели ) из федерального или регионального бюджета еще до недавнего времени паре необходимо было не только соответствовать жестким критериям, но и выстоять огромную очередь, теряя драгоценное время. Единственная, дорого доставшаяся попытка не всегда становилась удачной. Многие семьи оставляли надежду на бесплатное ЭКО и оплачивали процедуры из собственного кармана, нередко залезая в долги и кредиты.
С 2013 года ситуация изменилась – теперь ЭКО перешло из разряда высокотехнологичных услуг в раздел специализированной медицинской помощи. А это значит, что ЭКО сейчас вполне реально сделать бесплатно при наличии показаний и полиса ОМС.
Согласно постановлению «О программе государственных гарантий бесплатного оказания медицинских помощи на 2013 год и на плановый период 2014 и 2015 годов» , подписанному премьер-министром Д.А.Медведевым 22 октября 2012 года, с 1 января 2013 года при наличии медицинских показаний граждане РФ имеют право на бесплатное получение такой медицинской услуги, как экстракорпоральное оплодотворение .
Финансирование бесплатного ЭКО производится из федерального, местного, регионального бюджетов. В 2013 году сумма по квоте, выделяемая государством, составляла 106 253,9 рублей, в 2014 году – 113 109 рублей, в 2015 – 119964,1 рублей. Выплата покрывает расходы как на саму процедуру, так и на лекарства. В программу включены: гормональная стимуляция овуляции, пункция фолликулов, культивация и транспортировка эмбрионов. Не входят в бесплатное ЭКО: донорские услуги, суррогатное материнство, некоторые обследования – лапароскопия, рентгенография. Если лечение потребует дополнительных затрат, они будут возложены на пациента.
Закон предусматривает проведение такого количества попыток ЭКО, которое будет необходимо для достижения беременности (при отсутствии противопоказаний). Это не значит, что после неудачной первой попытки пару сразу же направят на повторное ЭКО. Желающих много, и они проходят процедуру в порядке очереди. При временном отсутствии квот пациенток вносят в «лист ожидания».
Что такое ЭКО?
Экстракорпоральное оплодотворение (от лат. extra — снаружи, вне и лат. corpus — тело, то есть оплодотворение вне тела, сокр. ЭКО́)— вспомогательная репродуктивная технология , используемая в случае бесплодия . ЭКО считается высшей ступенью современного развития вспомогательных репродуктивных технологий.
Во время ЭКО яйцеклетку извлекают из организма женщины и оплодотворяют искусственно в условиях « in vitro » («в пробирке»), полученный эмбрион содержат в условиях инкубатора , где он развивается в течение 2—5 дней, после чего эмбрион переносят в полость матки для дальнейшего развития.
Впервые успешно эта медицинская технология была применена в Великобритании в 1977 году , в результате чего в 1978 году родилась Луиз Браун ( LouiseBrown ) первый человек, «зачатый в пробирке». Первый ребёнок (девочка), зачатый с помощью ЭКО в Советском Союзе , был рождён в феврале 1986 года. Процедура была выполнена в Москве . В 2012 году— на нашей планете насчитывалось свыше 4 млн. детей, зачатых в пробирке Наибольшей интенсивности применения процедура ЭКО достигает в Израиле, где на 1 миллион жителей приходится 3400 процедур ЭКО в год.
Диагноз «бесплодие» врачи ставят 19% пар. В прошлом у бесплодных супругов не было другого выхода, кроме как усыновить ребенка или расстаться и повторить попытку с другим партнером. Сейчас супруги, по той или иной причине не способные зачать ребенка естественным путем, могут осуществить это с помощью метода экстракорпорального оплодотворения
Показания к ЭКО:
Бесплодие вследствие:
-непроходимости или отсутствия маточных труб;
-эндометриоза;
-мужского фактора бесплодия (снижение подвижности сперматозоидов и количества сперматозоидов)
-иммунологического фактора бесплодия
и при условии, что предшествующие попытки преодолеть бесплодие в течение 12-18 месяцев оказались неэффективными, имеет смысл прибегнуть к возможностям, которые предоставляет ЭКО.
Перед процедурой необходимо тщательное обследование супругов — для повышения шансов наступления беременности и уменьшения риска возможных осложнений.
Для женщины предварительное обследование включает:
-первичную консультацию и осмотр гинеколога-эндокринолога;
1. Анализ крови на резус – фактор и группу крови
2. Клинический анализ крови
3. Волчаночный антикоагулянт
4. Гемостазиограмма
5. Анализ крови на сифилис, ВИЧ , гепатиты С и В
6. Биохимический анализ крови (общий белок, общий и прямой билирубин, креатинин, холестерин, глюкоза, АЛТ, АСТ)
7. Анализ крови на антитела к герпесу 1 и 2 типа, токсоплазмозу, цитомегаловирусу, антифосфолипидам (IgG, IgМ)
8. Анализ крови на гормоны: ЛГ, ФСГ-на 2-3 день менструального цикла,
ТТГ, Т4 своб, АТ к ТПО, тестостерон, ДГЭА- сульфат, пролактин-любой день цикла (строго натощак)
9. Общий анализ мочи
10. Кариотип (при отсутствии детей)
МАЗКИ
-
- Мазок на флору и степень чистоты влагалища и цервикального канала
- ПЦР: хламидии, микоплазма, уреаплазма, генитальный герпес
- Цитологическое исследование мазков шейки матки
-Флюорография
-ЭКГ
-УЗИ молочных желез (до 35 лет) или маммография (после 35 лет)КОНСУЛЬТАЦИИ СПЕЦИАЛИСТОВ
1 Терапевт (справка о состоянии здоровья и возможности вынашивания беременности)
2. Эндокринолог (по показаниям)
3. Генетик (по показаниям)
4. Маммолог (по показаниям)Для мужчины предварительное обследование включает:
1. Анализ крови на сифилис, ВИЧ , гепатиты С и В
2. Спермограмма (воздержание от половой жизни 3-4 дня, обязательна запись в регистратуре)
3. Кариотип (при отсутствии детей)
4. Консультация андролога, уролога (по показаниям).При отсутствии противопоказаний, ЭКО может проводиться по желанию супружеской пары (женщины, не состоящей в браке) при любой форме бесплодия.
Противопоказаниями для проведения ЭКО являются состояния женщины, при которых беременность и роды угрожают здоровью матери или ребёнка, а именно:
-
- соматические и психические заболевания, являющиеся противопоказаниями для вынашивания беременности и родов;
- врожденные пороки развития или приобретенные деформации полости матки, при которых невозможна имплантация эмбрионов или вынашивание беременности;
- опухоли яичников;
- доброкачественные опухоли матки, требующие оперативного лечения;
- острые воспалительные заболевания любой локализации;
- злокачественные новообразования любой локализации, в том числе в анамнезе.
Противопоказания для проведения ЭКО со стороны мужчины отсутствуют.
Основные этапы стандартной процедуры ЭКО
1 этап
-Первичная консультация
-Обследование
-Стимуляция овуляции
-УЗ-контроль, наблюдение
Стимуляция суперовуляции и наблюдение за развитием фолликулов при помощи ультразвукового исследования. Цель этапа получение большого числа зрелых ооцитов для повышения шанса наступления беременности.2 этап
– Пункция фолликулов и получение яйцеклетки
– Перенос эмбрионов под контролем УЗИ в матку
Пункция фолликулов производится под внутривенной анестезией и ультразвуковым контролем. Муж пациентки в этот день сдает сперму, которая подвергается специальной обработке перед осеменением или оплодотворением яйцеклеток.
Непосредственно искусственное оплодотворение. Проводится врачами-эмбриологами в условиях эмбриологической лаборатории. Оплодотворение проводят одним из двух способов: инсеминация in vitro, интрацитоплазматическая инъекция сперматозоидов (ИКСИ). При первом, более простом способе к яйцеклеткам, которые находятся питательной среде, добавляют суспензию сперматозоидов. В течение 2-3 часов один из сперматозоидов проникает в яйцеклетку и оплодотворяет ее. При втором способе сперматозоид вводят в яйцеклетку «вручную» с помощью микрохирургических инструментов. После проникновения сперматозоида яйцеклетка считается эмбрионом. Эмбрионы содержат в искусственных условиях от 2 до 5 дней. С помощью современных генетических технологий можно обследовать эмбрион, на возможные генетические заболевания, а также определить пол будущего ребёнка.
Перенос полученных эмбрионов. Перенос эмбрионов осуществляется специальным катетером через шейку матки на 2-й 5-й день после пункции фолликулов. Обычно переносятся 3 эмбриона, при этом остальные эмбрионы подвергаются криозамораживанию и могут быть использованы в последующих попытках ЭКО.
Поддержка лютеиновой фазы. Для уменьшения вероятности спонтанных абортов после переноса эмбрионов на 2 недели назначаются препараты прогестерона .Этап дальнейшего наблюдения
Через 2 недели женщина сдает кровь для подтверждения или исключения беременности. В зависимости от результата исследования определяется дальнейшая тактика ведения пациентки.
Ведение беременности после ЭКО вы можете доверить врачам – гинекологам по месту жительства, которые помогу появиться на свет Вашему долгожданному малышу в роддоме вашего города.
Малыши, для появления которых было использовано ЭКО, ничем не отличаются от остальных. Дети первых поколений ЭКО давно уже стали родителями сами, их потомки не имеют никаких патологий.Главное, помните: бесплодие-это не приговор! Современный уровень медицины позволяет помочь практически всем! Никогда не отчаивайтесь!


