Как принимать пробиотики при приеме антибиотиков?
Антибиотики – мощное оружие против бактерий – возбудителей заболеваний инфекционной природы, которое позволяет устранить причину болезни. При ряде заболеваний они просто жизненно необходимы. От того насколько правильно Вы будете принимать антибиотики, соблюдая все необходимые предписания врача, будет зависеть успех лечения. В противном случае, заболевание может принять затяжное, хроническое течение или перейти в осложненную форму, и потребовать более серьезного, в том числе хирургического лечения.
Как правильно принимать антибиотики?
1. Принимайте антибиотики только в дозе назначенной врачом. Уменьшение дозы приводит к снижению эффективности лечения.
2. Антибиотики нужно принимать через равные промежутки времени. В инструкции к препарату указывается кратность приема. Если указано, что лекарство нужно принимать 2 раза в сутки, значит, что делать это нужно через каждые 12 часов, к примеру, в 8 утра и 8 вечера. Если 3 раза в сутки — значит, через каждые 8 часов, если 4 раза в сутки — через каждые 6 часов. Это нужно для поддержания адекватной концентрации антибиотика, при которой гибнет возбудитель болезни. Это не таблетки от головной боли, которые сегодня можно выпить, а завтра — нет. Однократный прием или пропуски в приеме лекарства не помогут излечить заболевание, но могут способствовать тому, что возбудитель заболевания станет нечувствительным к этому препарату.
NB! Чтобы избежать пропуска приема антибиотика, используйте следующие простые правила:
- принимайте антибиотики в то же время, когда вы выполняете какое-то регулярное действие, например, чистите зубы или едите. При этом следует выяснить, когда нужно принимать лекарство — до или после еды;
- после каждого приема делайте отметку в дневнике или календаре;
- установите напоминание в мобильном телефоне или компьютере.
3. Эффект от приема антибиотика должен появиться в течение 3-х суток. Если после начала приёма антибиотика в течение 3 дней уменьшаются симптомы заболевания: нормализуется температура тела, уменьшается степень слабости, кашель, одышка и т.д., то это означает что АНТИБИОТИК ДЕЙСТВУЕТ на бактерии, и он эффективен. Если состояние не улучшилось, обратитесь к врачу — нужно сменить препарат.
4. Вы должны принять весь курс антибиотиков. Если врач прописал лекарство на 10 дней, то Вы должны принимать его полных 10 дней, даже если почувствовали себя намного лучше, чем в начале лечения. Если прекратить прием антибиотика до срока, некоторые микробы могут выжить в организме и продолжат размножаться. Это может привести к другой инфекции или «мутации» бактерий в новую форму, которая будет устойчива к лечению, и что может привести к развитию осложнений.
5. Если при приеме антибиотика появились побочные эффекты (аллергическая сыпь, тошнота, рвота или что-то другое), обратитесь к врачу, препарат нужно либо заменить, либо дополнительно принимать лекарства, которые бы устранили неприятное состояние (к примеру, противоаллергические препараты).
Антибиотики и кишечник
Антибиотикотерапия, являясь несомненным достижением медицины середины двадцатого века, позволила справиться со многими тяжелыми инфекциями, но оказалась отнюдь не безобидным методом лечения. Терапия антибиотиками может сопровождаться различными побочными реакциями, частота которых зависит от вида антибиотика, длительности курса, наличия сопутствующих заболеваний и др.
Одним из наиболее частых побочных эффектов антибиотиков являются нарушения со стороны кишечника, которые проявляются следующими симптомами:
- неустойчивый стул или диарея,
- боль или дискомфорт в животе,
- вздутие живота.
По данным некоторых исследований диарея, связанная с приемом антибиотиков, может развиться у 35% пациентов.
Симптомы чаще всего появляются на 4-й и 10-й день от начала лечения антибиотиками, а у трети пациентов и спустя 4 недели после отмены антибиотиков.
Факторы риска возникновения симптомов кишечной диспепсии при приеме антибиотиков:
- дети младше 6 лет
- пожилые (старше 65 лет)
- одновременный прием 2-х антибиотиков (например, терапия инфекции H.pylori – Хеликобактер пилори)
- длительный курс (более 3 дней)
- повторный курс (в течение текущего года)
- эпизоды кишечных симптомов, связанных с приемом антибиотиков в прошлом
- хронические заболевания ЖКТ
- тяжелые сопутствующие заболевания.
При сочетании нескольких факторов риск развития кишечных симптомов значительно возрастает.
Наиболее часто в амбулаторной практике встречаются следующие фаткоры риска:
- Пожилой возраст (хроническая ишемия слизистой толстой кишки на фон атеросклроза)
- Применение комбинации 2-х антимибиотиков
- Смена антибиотика (на 2-3 день в случае неэффективности антибиотика первой линии)
- Длительный (более 5 дней) курс
- Частые (2-3 раза в год) курсы антибиотиков
Основными причинами развития кишечных симптомов является влияние антибиотиков на слизистую оболочку толстой кишки и нормальную микрофлору. В недавних исследованиях было показано, что антибиотики уменьшают защитный слизистый барьер толстой кишки.
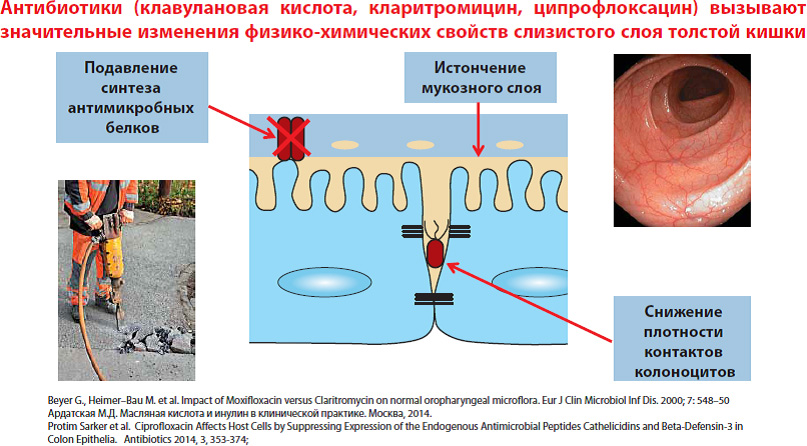
Также происходит уменьшение численности полезной микрофлоры флоры. Наиболее чувствительными к антибиотикам являются микробы, образующие в кишечнике масляную кислоту, кол-во которых, по сравнению даже с биффидо-и лактобактериями значительно снижается.
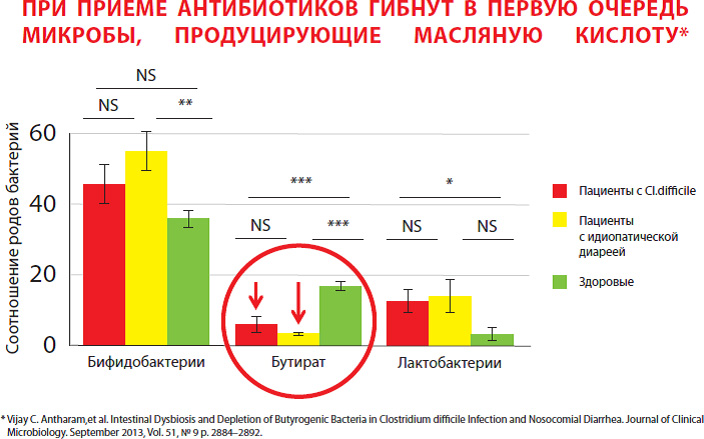
Масляная кислота – основной источник энергии для наших клеток слизистой толстой кишки, регулирует рост и правильное их развитие, и тем самым способствует целостности защитного кишечного барьера. Кроме того, масляная кислота регулирует водно-электролитный баланс, всасывая излишки жидкости из просвета кишки и обладает противовоспалительным действием. Дефицит масляной кислоты приводит к снижению энергообеспечения и нарушению нормального функционирования клеток кишечника и еще больше усугубляет повреждение слизистого кишечного барьера.
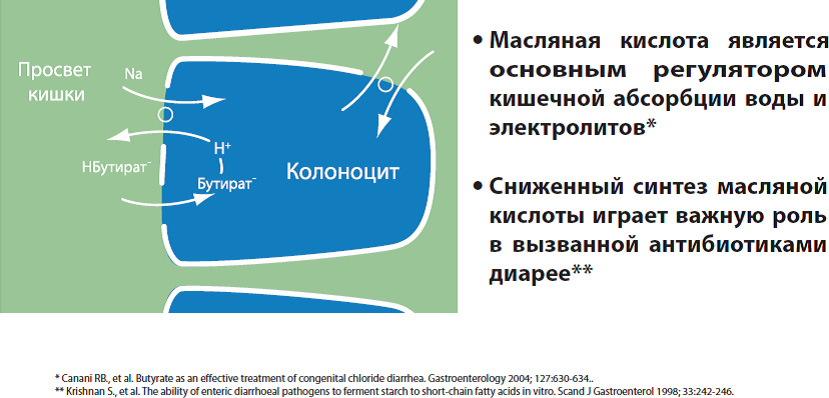
Кроме того, нарушается микробный баланс в толстой кишке и увеличивается количество условно-патогенных микроорганизмов. Особенно опасно в этом случае активное размножение Сlostridium difficile (Клостридиум дефициле). В крайних случаях это может привести к достаточно тяжелому заболеванию кишечника – псевдомембранозному колиту.
Почему важно предотвратить развитие кишечных симптомов при приеме антибиотиков?
Если возникает диарея и другие симптомы кишечной диспепсии врач вынужден будет отменить Вам прием антибиотиков, а это значит цель лечения – уничтожение инфекции – не будет достигнута. В этом случае повышается вероятность перехода заболевания в хроническую форму, снижается чувствительность инфекции к данным антибиотикам, придется принимать еще один курс антибиотиков из группы резерва.
Определите есть ли у Вас риск возникновения симптомов кишечной диспепсии при приеме антибиотиков?
- мне назначили одновременный прием 2-х антибиотиков (например, терапия инфекции H.pylori – Хеликобактер пилори)
- мне назначили антибиотики на курс более 3 дней
- я буду принимать антибиотики уже второй и более раз в течение текущего года
- у меня раньше были проблемы с кишечником (диарея, неустойчивый стул, дискомфорт в животе) во время приема антибиотиков
- у меня есть хронические заболевания ЖКТ (гастрит, СРК, и др.)
- у меня есть атеросклероз
- мой возраст старше 65 лет
NB! При сочетании нескольких факторов риск развития антибиотико-ассоциированных нарушений кишечника при приеме антибиотиков значительно увеличивается!
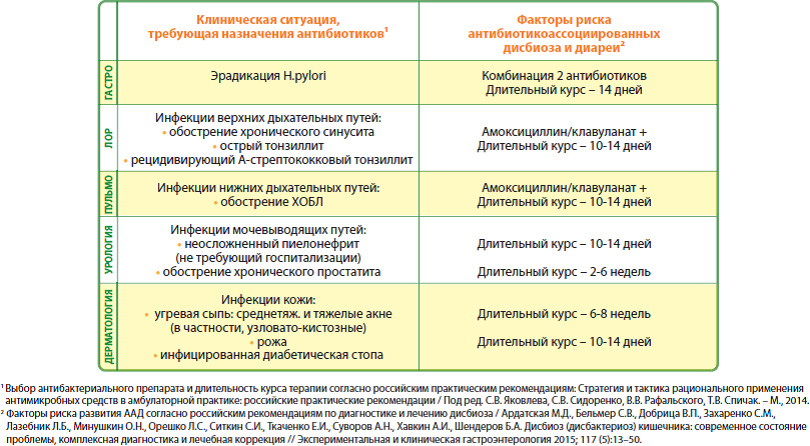
Клинические ситуации, когда возникает максимальный риск антибиотикоассоциированной диареи и требуется ее обязательная профилактика
Как избежать нежелательных явлений со стороны кишечника при лечении антибиотиками?
Древние мудро говорили: «предупрежден, значит вооружен». Чтобы предупредить развитие нежелательных явлений со стороны кишечника традиционно применяются пробиотики и пребиотики.
Пробиотики — это живые культуры бактерий, аналогичные естественной микрофлоре. Казалось бы, что может быть лучше для восстановления баланса микрофлоры?
Однако, не все так просто! Дело в том, что при прохождении через пищеварительный тракт человека большая часть микроорганизмов, входящих в состав пробиотика, гибнет под влиянием кислоты желудочного сока, желчи и пищеварительных ферментов. Из-за чувствительности к большинству антибиотиков, совместный приём живых пробиотических бактерий с последними может привести к гибели пробиотика или к невозможности полезных бактерий из него размножиться после попадания в кишечник. Пробиотики содержат лишь небольшое кол-во штаммов, в основном биффидо- и лактобактерии и не способны восполнить все многообразие микрофлоры (более 10 000 видов), в том числе и важнейших для кишечника бактерий, продуцирующих масляную кислоту, дефицит которой, как уже говорилось выше, является одним из ключевых факторов развития кишечной диспепсии при приеме антибиотиков.
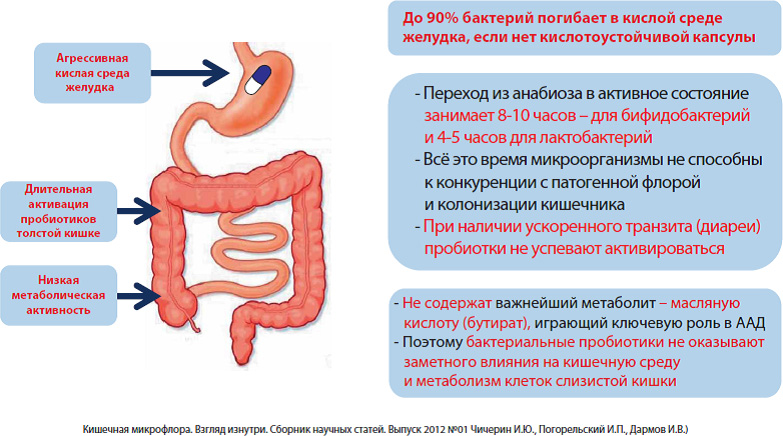
Пребиотики — это пищевые волокна, в основном углеводы, которые не перевариваются человеком, но служат питательной средой для микрофлоры, стимулируя её рост и жизнедеятельность. Однако, пребиотики действуют только в начальных сегментах толстой кишки, и не достигают нижележащих отделов, где микрофлора остается без питательной поддержки.
Появление препаратов нового поколения, позволило решить эти проблемы.
Закофальк содержит готовую масляную кислоту в стандартной дозе, пребиотик инулин, которые заключены в инновационную лекарственную форму, доставляющие активные вещества напрямую в толстую кишку и распределяющие их на всем ее протяжении, вплоть до прямой кишки.
Масляная кислота обеспечивает энергией клетки кишечника, оказывает противовоспалительное действие, и тем самым защищает слизистый кишечный барьер от повреждения. Кроме того, масляная кислота регулирует водно-электролитный баланс в кишке и тем самым противостоит развитию диареи. Поскольку, это метаболит нормальной микрофлоры, то в отличие от пробиотиков, масляная кислота не повреждается антибиотиками.
Инулин стимулирует рост собственной нормальной флоры толстой кишки, в том числе и бактерий образующих масляную кислоту, в результате чего, повышается концентрация и эндогенной масляной кислоты в просвете кишки.
Лекарственная форма таблетка NMX позволяет избежать потерь действующих веществ в желудке и тонкой кишке и благодаря инновационной технологии замедленного высвобождения распределяет их на всем протяжении толстой кишки.
Таким образом, Закофальк восполняя дефицит масляной кислоты в толстой кишке, возникающий при лечении антибиотиками предотвращает развитие симптомов кишечной диспепсии.
Несмотря, на то что Закофальк зарегистрирован как БАД, его эффективность и безопасность подтверждена как зарубежными, так и российскими клиническими исследованиями, которые позволили включить его в рекомендации по лечению дисбиоза, разработанные Научным общество гастроэнтерологов России и Российским научным медицинским обществом терапевтов.
Как принимать Закофальк для предотвращения кишечных симптомов при антибиотикотерапии?
Закофальк принимается с первого дня приема антибиотиков 2 таблетки однократно или раздельно до еды, в течение 14 дней (1 упаковка препарата на курс).
Пройдите тест! Определите есть ли у Вас риск возникновения симптомов кишечной диспепсии при приеме антибиотиков?
Пробиотики: как снизить вред антибиотиков

Разработчик сайтов, журналист, редактор, дизайнер, программист, копирайтер. Стаж работы — 25 лет. Область интересов: новейшие технологии в медицине, медицинский web-контент, профессиональное фото, видео, web-дизайн. Цели: максимально амбициозные.
- Запись опубликована: 26.06.2020
- Время чтения: 1 mins read
Во время приема антибиотиков могут возникнуть побочные эффекты, связанные с разрушением физиологической флоры. Нередко после антибиотикотерапии появляются боли в животе, метеоризм и диарея. Чтобы предотвратить это, необходимо защитное лечение, то есть использование пробиотика.
Чем опасна антибиотикотерапия
Лечение бактериальных инфекций требует применения антибиотика. Цель антибиотикотерапии – уничтожить бактерии или остановить их рост. В дополнение к микроорганизмам, которые отвечают за симптомы инфекции, эти лекарства также убивают и так называемые хорошие бактерии. При длительном применении антибиотики даже стерилизуют организм.
Кроме того, они также обременяют другие органы, в том числе печень. Антибиотики, как и другие лекарства, метаболизируются в этом органе. Поэтому во время терапии необходимо поддерживать работу печени. С этой целью нужно принимать лекарство, сочетающее пробиотический и гепатозащитный эффекты.
Зачем принимать пробиотики с антибиотиками
Цель использования антибиотика – устранение патогенных бактерий. Но во время этого вида лечения меняется физиологическая флора в основном в пищеварительном тракте и влагалище у женщин. Побочные эффекты антибиотикотерапии – боли в животе, вздутие живота, диарея, а у женщин – повышенный риск развития интимных инфекций.
Некоторые пациенты боятся лечения антибиотиками именно из-за побочных эффектов. Пробиотики предотвращают такие нарушения. Поэтому рекомендуется использовать пробиотики во время и после антибиотикотерапии. Но при условии соблюдении правила: пробиотик не следует вводить одновременно с антибиотиком, иначе его действие будет ослаблено.

Пробиотики в продуктах
Что такое пробиотики?
Пробиотики представляют собой отобранные штаммы живых бактериальных или дрожжевых культур, доставляемые в организм в концентрации, позволяющей регулировать микрофлору организма.
Пробиотики содержат в основном бактерии вида Lactobacillus или Bifidobacterium. Их задача – поддерживать физиологическую флору организма, отвечающую за улучшение пищеварительных процессов, обеспечение адекватного рН, защиту от патогенных бактерий, стимулирование иммунной системы.
Хороший пробиотик содержит оптимальную концентрацию полезных бактерий, которая сохраняется на протяжении всего срока годности препарата. Также важным является бактериальный штамм, содержащийся в пробиотике, и его устойчивость к условиям желудочно-кишечного тракта – к кислотному рН желудочного сока.
Пробиотики могут содержать один штамм бактерий или несколько штаммов. Важно, чтобы пробиотик, содержащий ассоциированные штаммы, был тщательно протестирован на взаимодействие между штаммами, поскольку они могут оказаться взаимоисключающими.
Пробиотики из аптеки или пробиотические бактерии в рационе
Какой пробиотик лучше? Врачи рекомендуют во время антибиотикотерапии принимать аптечные пробиотики, а после лечения сочетать прием аптечных препаратов с полезными продуктами.
Хорошие бактерии присутствуют в первую очередь йогурте, кефире, пахте. Чтобы продукт соответствовал требованиям пробиотического средства, он должен содержать в 1 грамме 100 млн единиц Lactobacillus (лактобацилл) или 10 млн единиц Bifidobacterium (бифидобактерий).
Употребление пищевых продуктов, содержащих пробиотики, полезно для здоровья, однако этого недостаточно в ситуации, когда нарушается физиологическая флора, в том числе из-за антибиотикотерапии. Кроме того, использование молочных продуктов во время антибиотикотерапии может препятствовать всасыванию антибиотика, поэтому вовремя лечения предпочтение отдается пробиотикам в форме препаратов.
Женщинам также рекомендуется рассмотреть возможность использования вагинальных пробиотиков, защищающих половую сферу от интимных инфекций.
Пробиотик с антибиотиком – как использовать?
- Для правильного восстановления физиологической флоры пробиотик следует использовать не только во время антибиотикотерапии, но и после нее. Пробиотик после приема антибиотика следует принимать не менее недели, оптимально в течение двух недель после завершения основного лечения.
- Между введением антибиотика и пробиотика должен быть интервал не менее двух часов. Одновременное использование обоих препаратов приводит к тому, что антибиотик также уничтожает бактерии, содержащиеся в пробиотическом препарате.
- Некоторые пробиотики следует хранить в холодильнике.
- Можно использовать пробиотики, требующие самостоятельного приготовления питьевой суспензии.
Синбиотик сильнее пробиотика
В дополнение к пробиотикам можно принимать пребиотики. Они помогут в борьбе против стерилизации организма от полезных бактерий. Эти вещества присутствуют, среди прочего в пищевых продуктах, стимулирующих развитие физиологической флоры пищеварительного тракта. Пребиотик в сочетании с пробиотиком действует как питательное вещество для него.
Такой тандем пребиотика и пробиотика называется синбиотик.
Антибиотики и Пробиотики
10% – клетки макроорганизма
90% – микроорганизмы (бактерии простейшие, вирусы)
Более 60 % микрофлоры заселяет ЖКТ
Кишечная микрофлора (микробиота, кишечный микробиом) – отдельный орган, ответственный за метаболические процессы в организме
Содержание микроорганизмов в различных отделах ЖКТ (на 1 мл (г) содержимого)
Микрофлора тонкой кишки
Микрофлора толстой кишки
Симбионтная микрофлора кишечника
Различия состава микрофлоры тонкой и толстой кишки
Переваривание и всасывание
Различия микрофлоры по характеру метаболизма
Короткоцепочечные жирные кислоты
- Вырабатываются микрофлорой в процессе гидролиза углеводов.
- Обеспечивают до 20% ежедневной энергетической потребности организма, в т.ч., трофику эпителия.
- Стимулируют деление эпителиальных клеток и регулируют их созревание (масляная, пропионовая).
- Создают кислую среду в кишечнике и обеспечивают антимикробное действие (молочная, уксусная, пропионовая).
- Регулируют обмен ионов и липидов (молочная, пропионовая).
Антибиотик (C.difficile)-ассоциированная диарея
Определение: Токсины, продуцирующие C.difficile в ЖКТ, вызывают диарею и в тяжелых случаях – псевдомембранозный колит, обычно после приема антибиотиков. Характерна диарея , в ряде случаев кровавая; возможны всплески и острый живот.
Диагноз – обнаружение токсина C.difficile в кале.
Лечение – оральный прием метронидазола или ванкомицина
Эпидемиология, патогенез (I)
C.difficile – наиболее частая причина антибиотик-ассоциированного колита C.difficile – индуцируемая диарея:
- Причина 8% от всех госпитализированных больных
- Причина 20-30% всех случае госпитальной (нозокомиальной) диареи
- Асимптоматические носители инфекции C.difficile (15-70% новорожденных, 3-8% здоровых взрослых лиц)
Что происходит с кишечной микрофлорой в эру антибиотиков?
Эпидемиология, патогенез (II)
Антибиотик-индуцированное изменение флоры ЖКТ
Антибиотики наибольшего риска
- Пенициллины (ампициллин, амоксициллин)
- Цефалоспорины ( в особенности 3 поколения)
- Клиндамицин
C.difficile продуцирует цитотоксин и энтеротоксин
- Главная мишень – толстая кишка
- Секреция жидкости
- Псевдомембраны (дискретные желто-белые наложения)
- Токсический мегаколон (редко!)
Клиника
Начало заболевания в среднем через 5-10 дней после начала приема антибиотиков (разброс: от 1-го дня до 2 месяцев от начала)
Диарея: между мягкой и полуоформленной до частой и водянистой
Ложные позывы
Боль в животе
Осложнения
- Сепсис
- Острый живот
- Реактивный артрит (синдром Рейтера)
Диагноз, лечение
Диагноз:
- Диарея, возникающая в период двух месяцев от начала приема антибиотиков или в первые 72 часа после госпитализации
- Обнаружение токсина в кале
Лечение
- Метронидазол: 250мг 4 р или 500мг 3 р –10 дней при отсутствии эффекта или рецидива
- Повторить метронидазол в течение 21 дня или
- Ванкомицин:125-500 мг 4 раза – 10 дней
Особенности современной инфекции C.difficile
Заболевание наиболее часто регистрируется у амбулаторных пациентов
Наиболее серьезные исходы – при внутрибольничных вспышках
Дополнительно к штаммам, продуцирующим токсины А и В, все чаще выделяют штаммы, продуцирующие бинарный токсин: актин-специфическую АДФ-рибозилтрансферазу
Повышается резистентность к метронидазолу
Длительное (более 6 мес) применение ингибиторов протонной помпы –фактор риска развития C.difficile-ассоциированного колита
C.difficile представляет угрозу для сотрудников медицинских учреждений
Пути нормализации кишечной микрофлоры: пробиотические препараты
Пробиотики
- Пробиотики – заселение кишечника промышленными пробиотическими штаммами
- Lactobacillus
- Bifidumbacterium
- Escherihia coli
- Bacillus
- Saccharomyces boulardii
Микробы основной популяции: Lactobacillus
- главные обитатели тонкой кишки,
- факультативные анаэробы, Грам+,
- выделено 56 видов,
- сахаролитические («молочнокислые»),
- выраженный антагонизм по отношению к условно патогенной флоре,
- выраженная иммуногенность,
- высокая способность к синтезу витаминов группы В, К, F, РР,
- трофика эпителия.
Микробы основной популяции: Lactobacillus
- L. acidophilus
- L. Plantarum
- L. rhamnosus
- L. сasei
- L. Paraсasei
- L. bulgaricus
- L. reuteri
- L. rhamnosus GG
- L. Salivarius
- L. Fermentum
Микробы основной популяции: Bifidumbacterium
- главные обитатели толстой кишки,
- анаэробы, Грам +,
- выделено 30 видов,
- сахаролитические («молочнокислые»),
- выраженный антагонизм по отношению к условно патогенной флоре,
- выраженная иммуногенность,
- высокая способность к синтезу витаминов группы В, К, F, РР, аминокислот,
- трофика эпителия.
Микробы основной популяции: Bifidumbacterium
- B. breve
- B. longum
- B. infantis
- B. lactis
- B. bifidum
- B. adolescentis
Микробы, не обитающие в кишечнике человека: Saccharomyces boulardii
- Общие характеристики:
- дрожжевые грибки, не способные колонизировать ж.-к.т.,
- генетическая устойчивость к антибиотикам,
- разрушают энтеротоксины (в частности, Clostridium difficile) и блокируют рецепторы к ним,
- антисекреторное действие,
- выраженное иммуностимулирующее действие.
Пробиотики (I)
Saccharomyces boulardii – 1г/сутки:
- Предотвращает антибиотик-ассоциированную диарею у пациентов, находящихся на искусственном питании через катетер
- Механизм: секреция протеазы, гидролизирующей экзотоксины А и В, выделяемые C.difficile
LGG
- Значительное снижение диареи среди 202 госпитализированных взрослых пациентов
S. boulardii +E.faecium или E.faecium SF68:
Эффективные агенты в профилактике антибиотик-ассоциированной диареи
Пробиотики (II)
E.faecium –1*109 КОЕ/сутки:
- Снижает частоту диареи с 27% до 9%
B.longum – 1*109 КОЕ/сутки:
- Предупреждает эритромицин-ассоциированные нарушения ЖКТ
Сравнительная оценка LGG, Saccharomyces boulardii, L.acidophilus, B.lactis:
- Все пробиотики оказались эффективнее плацебо
ФЛОРАСАН А
«А» : восстановление после Антибиотикотерапии
Источник пробиотических микроорганизмов:
1. Лизат Saccharomyces cerevisiae 0,5 гр.
2. Bifidobacterium longum, не менее 1х10 9 КОЕ
3. Bifidobacterium bifidum не менее 1х10 9 КОЕ
4. Lactobacillus rhamnosus не менее 1х10 9 КОЕ*Восстановление нарушенных функций желудочно-кишечных тракта и нормализации микрофлоры кишечника у лиц, имеющих острые расстройства стула, при лечении антибактериальными средствами
Флорасан А
1. Профилактика расстройств пищеварения и нарушения микрофлоры в мочеполовой системе:
ПРИМЕНЯТЬ с 1-ого дня курса антибиотиков Дозировка: Взрослым и детям>12 лет по 1 капсуле 2 раза в день
2. Лечение при возникновении диареи и/или вульвовагинита, уретрита и др. на фоне приёма антибактериальных препаратов:
Дозировка: по 1 капсуле 3-4 раза в день, длительность приёма 5-7 дней, затем по 1 капсуле х 2 р/д
Заключение
- Огромная сложность взаимодействий внутри кишечного микробиома, отношений между микробиомом и макроорганизмом
- При антибиотикотерапии нарушается состав микрофлоры
- Перспективно включение в схемы антибиотикотерапии индивидуальных пробиотических препаратов Флорасан А

Всероссийская Образовательная Интернет-Сессия
Информация и материалы, представленные на настоящем сайте, носят научный, справочно-информационный и аналитический характер, предназначены исключительно для специалистов здравоохранения, не направлены на продвижение товаров на рынке и не могут быть использованы в качестве советов или рекомендаций пациенту к применению лекарственных средств и методов лечения без консультации с лечащим врачом.
Лекарственные препараты, информация о которых содержится на настоящем сайте, имеют противопоказания, перед их применением необходимо ознакомиться с инструкцией и проконсультироваться со специалистом.
Мнение Администрации может не совпадать с мнением авторов и лекторов. Администрация не дает каких-либо гарантий в отношении cайта и его cодержимого, в том числе, без ограничения, в отношении научной ценности, актуальности, точности, полноты, достоверности научных данных представляемых лекторами или соответствия содержимого международным стандартам надлежащей клинической практики и/или медицины основанной на доказательствах. Сайт не несет никакой ответственности за любые рекомендации или мнения, которые могут содержаться, ни за применимость материалов сайта к конкретным клиническим ситуациям. Вся научная информация предоставляется в исходном виде, без гарантий полноты или своевременности. Администрация прикладывает все усилия, чтобы обеспечить пользователей точной и достоверной информацией, но в то же время не исключает возможности возникновения ошибок.
Как принимать пробиотики при приеме антибиотиков?

Для начала важно определиться с тем, что пробиотики —это не вещества или лекарства. Это живые культуры микроорганизмов. Да-да, это десятки и сотни тысяч микроскопических живых существ (преимущественно лакто- и бифидобактерий), от жизнедеятельности которых в составе микрофлоры кишечника и других слизистых зависят:
- состояние здоровья человека,
- его потенциал в борьбе со вторжением инфекций,
- способность усваивать полезные вещества и нутриенты из пищи,
- нейтрализация патогенных микроорганизмов,
- ряд гуморальных эффектов (проявлений местного иммунитета).
Многие нутрициологи рекомендуют употреблять пробиотики в пищу постоянно — в составе продуктов питания, например, таких, как ферментированные овощи (кимчи, квашеная капуста), кефир или простокваша, чайный гриб. Однако, несмотря на то что этот способ является естественным и безопасным, он не так эффективен, как дополнительная защита организма с помощью специально разработанных формул.
Именно поэтому принимать препараты с пробиотиками — важный и порой необходимый этап в терапевтических протоколах для ряда заболеваний и состояний.

Правила приема пробиотиков
Как пить пробиотики? В каждом случае употребление пищевых добавок важно согласовывать со своим доктором. Это всегда индивидуально — начиная от вашего диагноза до особенностей лечения и наличия аллергических реакций. В этом блоке мы собрали самые частые рекомендации по включению пробиотиков в лист назначений от терапевта.
Правила приема пробиотиков целиком зависят от формы их выпуска, диагностированного состояния здоровья пациента, а также наличия/отсутствия непереносимости и аллергии.
Во время лечения хронических заболеваний важно принимать довольно высокую дозу пробиотиков — это может означать даже 2-3 порции препарата в день.
Когда лучше принимать пробиотики? Важно употреблять добавки за 5-10 минут до еды, однако в случае с жидкими пробиотиками можно совместить их с приемом пищи. В какое время лучше пить пробиотики? Главное, чтобы вы не пили их прямо перед сном — чтобы у ЖКТ было время «сообразить» и не мешать вам спокойно спать.
Можно сочетать жидкие формулы с другими продуктами питания и даже готовить блюда на их основе — особенно актуально это для детей, которые часто отказываются пробовать новые для себя вкусы и текстуры.
Когда лучше принимать
Как правильно принимать пробиотики? Учитывая, что в большинстве случаев прием пробиотиков — это не праздное желание что-то «улучшить» в собственном организме, а реальная потребность повлиять на состояние микрофлоры, перечень ситуаций, в которых оправдано лечение с пробиотическими добавками, вполне конкретный. В него входят:
Проблемы с ЖКТ, усваиванием пищи, выделительными процессами. Крайне желательно принимать добавки с полезными бактериями при диарее, запоре, метеоризме и других проявлениях дисбиоза.
В ситуациях, когда пациенту обязательно нужны антибиотики, прием пробиотика помогает свести к минимуму неприятные побочные эффекты.
Когда лучше пить пробиотики при обнаружении Helicobacter Pylori? Их рекомендуется начать до курса антибиотиков (примерно за 2 недели), а закончит на месяц позже. Почему? Дело в том, что антибактериальная терапия в этом случае довольно агрессивна, и микрофлоре точно необходима поддержка.
В ряде случаев аллергия и подобные состояния — тоже признак нарушения баланса микрофлоры. Часто для купирования неприятных состояний (аллергия на коже, аллергический ринит легкой степени).
Зачем пить пробиотики женщинам? Репродуктивная система женщин устроена таким образом, что здоровая микрофлора имеет в ней чрезвычайное значение. Поддержание вагинальной микрофлоры в балансе — залог хорошего самочувствия каждой женщины.
Конечно, при желании можно пить пробиотики постоянно (речь идет именно о живых пробиотиках в формате кисломолочного продукта), но особой надобности в этом нет — как только сбалансированное состояние микрофлоры будет достигнуто, внешнее воздействие на нее с помощью дополнительных вливаний пробиотических добавок становится неэффективным. Все хорошо в меру. Отдельно о важности контролируемого приема пробиотиков мы поговорим в разделе «Противопоказания».
Как часто проводить курс пробиотиков?
Как часто можно пить пробиотики? В инструкции к каждому нашему препарату вы можете увидеть описание рекомендуемого курса приема. Важно придерживаться рекомендаций, если вы хотите ощутить видимый эффект.
Нет никаких ограничений по частоте курсов приема пробиотиков.
Типовые схемы лечения с помощью пробиотиков обычно назначаются пациентам без отягощенного анамнеза, с дисбактериозом или другими умеренными жалобами. Если вы решили добавками с бифидо- и лактобактериями улучшить состояние своей кожи, снизить реакции гиперчувствительности организма или добиться другого важного для вас эффекта, можете инициировать прием препаратов и самостоятельно. Особенно если вы уже принимали один из наших биопродуктов ранее.

В течение какого времени можно принимать пробиотики?

Если вы задаетесь вопросом «как долго можно принимать пробиотики?», то спешим развеять все ваши сомнения насчет ограничений.
Стандартные сроки, в которые укладывается курс приема добавок с пробиотиками, редко превышает 2 месяца. Однако жизнь – вещь непредсказуемая, и потребность в очередном курсе может возникнуть неожиданно. Благодаря тому, что продукция ТМ Лактомир безопасна и эффективна, пробиотики, во-первых, не так часто требуются вам, ведь ранее вы уже привели свою микрофлору в порядок, а во-вторых, их употребление ничем вам не угрожает.
Какой срок годности у препаратов с бактериями?
Важно понимать, что препараты с пробиотиками работают, пока эти самые пробиотики – то есть, бактерии — живут и процветают. У них, как и у любых живых существ, есть отведенный для жизнедеятельности срок. Он и является сроком годности жидких пробиотиков, во время которого прием гарантированно приведет к колонизации ЖКТ полезными бактериями. Он составляет до 3 месяцев, в холодильнике с температурой до +4 градусов. При хранении без холодильника продукты с высокой концентрацией микроорганизмов могут попросту испортиться. При несоблюдении условий хранения рассчитывать на сохранение положительного эффекта от препарата не приходится — поэтому важно относиться к хранению жидких препаратов ответственно.
Если вы перевозите пробиотики из города в город, рекомендуем озаботиться и соблюсти верные условия хранения в поездке. Бытовая термосумка с источниками холода вполне подойдет. Учтите, что если летите на самолете, любые жидкости, кроме детского питания и лекарственных препаратов, нужно сдавать в багаж, поэтому позаботьтесь о соблюдении температурного режима в течение всего полета заранее.
Признаки нарушения срока годности наших формул таковы: чрезмерная газация или резкий хлопок при открытии (они свидетельствуют от чрезмерной активности бактерий во время хранения, а также сокращения количества живых и активных бактерий), резкое изменение вкуса препарата.
Некоторым людям могут не нравиться вкус или запах жидких пробиотиков. Это исключительно особенности индивидуального восприятия — сложно создать продукт, который будет нравиться всем без исключения. В продуктах нет никаких добавок и отдушек — это не предусмотрено нашей щадящей технологией культивирования бактерий. Проверьте срок годности препарата — если он в норме, но вам все еще не хочется принимать препарат из-за неприятия вкуса или запаха, попробуйте один из наших многочисленных рецептов. Либо смешайте препарат с любимым напитком или водой .
Мы говорим исключительно о нарушении сроков в пределах 1-2 дней. Если это не доставляет вам дискомфорта и не сопровождается неприятными ощущениями — да, пейте без сомнений. Ценные метаболиты микроорганизмов сохраняются еще какое-то время после окончания рекомендуемых сроков хранения.
Противопоказания

- В первую очередь, к ним относятся индивидуальные реакции организма и аллергия во всех своих проявлениях. Если вы начали курс пробиотиков и заметили, что ваш организм к ним гиперчувствителен, необходимо прекратить прием препарата, проконсультироваться с аллергологом, выяснить причину появления подобной реакции и способ избавления от нее.
- Бесконтрольное, постоянное применение пробиотиков может привести к значительному накоплению бактерий в тонком кишечнике. Находясь здесь, микроорганизмы могут вырабатывать чрезмерное количество D-молочной кислоты, что впоследствии может приводить к дезориентации мозговой деятельности (симптомы могут трактоваться как затуманенное сознание, усталость).
- Ряд состояний — таких, как ВИЧ-положительный статус пациента, наличие злокачественных новообразований, иммунодефициты — является строгим противопоказанием к приему пробиотиков и любых других не назначенных лечащим врачом препаратов.
Может ли быть передозировка пробиотиков?
Случается ли у людей передозировка пробиотиков? Иногда такое бывает – ведь во всем нужна мера. Проявляется это чаще всего такими состояниями, как метеоризм, вздутие живота, неприятные ощущения в области органов ЖКТ.
Если вы будете соблюдать правила хранения и приема пробиотических добавок, вы добьетесь необходимого терапевтического эффекта без каких-либо побочных действий. Прислушивайтесь к рекомендациям своего доктора, внимательно читайте инструкции к препаратам и будьте здоровы вместе с ТМ Лактомир!
Восстановление микрофлоры кишечника после приема антибиотиков

Статья составлена под редакцией эксперта, профессора ВАК по специальности «Внутренние болезни», Плотниковой Екатерины Юрьевны. Для лечения состояний, описываемых в статье, необходимо обратиться к врачу; информация в статьях не является призывом к самолечению.

Восстановление микрофлоры кишечника после приема антибиотиков
Как восстановить микрофлору кишечника после антибиотиков: советы гастроэнтеролога | Фитомуцил Норм
Применение сильных антибиотиков может негативно влиять на микрофлору (микробиоту) организма. В статье мы рассмотрим основные методы восстановления микрофлоры кишечника после приема антибиотиков и какие нарушения связаны с гибелью полезных кишечных бактерий (дибактериозом). Фитомуцил Норм
Фитомуцил НормАнтибиотики являются основой лечения многих инфекционно-воспалительных заболеваний. В большинстве случаев эти препараты позволяют подавить патогенную флору, обеспечивают быстрое выздоровление и профилактику присоединения инфекции.
Однако такие сильные препараты имеют побочные действия, и во многих случаях антибактериальная терапия нарушает баланс микрофлоры кишечника: полезных бифидобактерий и лактобактерий, сдерживающих рост условно-патогенной флоры, становится меньше.
В результате может развиться антибиотик-ассоциированная диарея, дисбактериоз. Восстановлению микрофлоры кишечника после антибиотиков у взрослых способствуют пробиотики.
Что такое антибиотики
Антибиотики, антибактериальные, или антимикробные препараты, — это группа препаратов, которую широко применяют для лечения и профилактики инфекций. Они эффективны в отношении бактерий, а некоторые обладают также противогрибковым и противопротозойным эффектом.
Антибиотики способны убивать болезнетворные микроорганизмы, останавливать их размножение, чтобы позволить естественным защитным механизмам побороть воспаление и инфекцию.
Реакция микрофлоры кишечника на прием антибиотиков
Реакция на антибактериальную терапию со стороны желудочно-кишечного тракта может быть разной. Так, развитие антибиотик-ассоциированной диареи объясняется нарушением функционирования микрофлоры кишечника: уменьшается количество полезных бактерий, что приводит к увеличению численности условно-патогенной флоры, в частности Clostridium difficile.
В результате развивается опасное заболевание — псевдомембранозный энтероколит. В остальных случаях к диарее может привести изменение микрофлоры кишечника после антибиотиков в виде активного размножения золотистого стафилококка, клебсиеллы, грибков Candida, сальмонелл.
Существуют и другие механизмы развития поноса: из-за снижения числа полезных бактерий нарушаются обменные процессы, в том числе переваривание и всасывание углеводов, клетчатки. Секреция воды в просвет кишки приводит к разжижению стула.
Но уменьшение количества бифидобактерий и лактобактерий не всегда приводит к диарее. Иногда дисбактериоз сопровождается запорами или чередованием задержки стула и диареи. К симптомам дисбактериоза относят также вздутие, урчание в животе, тошноту, потерю аппетита и другие проявления.
Питание и питьевой режим для восстановления микрофлоры
Для восстановления микрофлоры кишечника после антибиотиков, как правило, назначают пробиотики — препараты на основе живых лакто- и бифидобактерий. К тому же наладить функцию пищеварения и восстановить баланс микрофлоры помогут некоторые продукты и напитки:
Йогурты, кисломолочные напитки — это природные источники полезных бактерий, в которых нуждается кишечник.
Ферментированные продукты. Например, квашеная капуста.
Продукты, богатые клетчаткой. Важно помнить, что нерастворимые пищевые волокна служат субстратом для жизнедеятельности и размножения полезных бактерий. К таким продуктам относят свежие овощи, фрукты, чернослив.
При задержке стула, связанной с дисбиозом кишечника, важно придерживаться оптимального питьевого режима. Взрослому требуется в среднем 30 мл жидкости на 1 кг веса в сутки — как правило, эта норма укладывается в рекомендованные 1,5−2 литра. Такое количество воды поможет нормализовать работу кишечника.

Восстановление микрофлоры кишечника с помощью пробиотиков
Восстанавливать микрофлору кишечника после приема антибиотиков, скорее всего, понадобится на фоне следующих заболеваний и состояний:
бактериальные инфекции, требующие антибактериальной терапии, особенно длительной;
реабилитация после оперативных вмешательств, когда рекомендована профилактическая антибиотикотерапия;
перенесенная вирусная инфекция;
комплексное лечение аллергических и дерматологических заболеваний;
синдром раздраженного кишечника.

Избавьтесь от проблем с кишечником
Натуральный британский препарат не вызывает привыкания и действует сразу
Нормализовать микрофлору кишечника помогают пробиотики. Они содержат нормальную кишечную микрофлору, оказывающую терапевтическое действие и устраняющую явления дисбиоза. Принимать такие препараты следует курсом. Полезные бактерии заселяют кишечник и успешно справляются с условно-патогенной микрофлорой.
Чем еще можно восстановить микрофлору кишечника после антибиотиков? Особое значение в этом вопросе имеют пребиотики. Они выступают субстратом для питания и размножения полезной флоры. Бифидобактерии и лактобактерии восстанавливают нормальную работу пищеварительной системы.
Кроме того, пробиотики позволяют укрепить защитные силы организма, улучшить пищеварение, способствуют выработке витаминов В, К и обладают другими терапевтическими эффектами.
Роль слабительных в восстановлении микрофлоры кишечника
Восстановить кишечник после антибиотиков бывает непросто. Дисбактериоз на фоне приема антибактериальных препаратов зачастую сопровождается затяжным запором и сильным вздутием живота. Задержка стула усугубляет проблему нарушения баланса микрофлоры, возникает замкнутый круг.
Важно помочь себе быстро опорожнить кишечник, чтобы не допустить проявлений интоксикации и избавиться от серьезного дискомфорта. Для решения этой задачи используются слабительные препараты, но не все из них можно применять при дисбиозах.
Выбирайте препараты, которые не раздражают кишечник, не вызывают обменных нарушений и привыкания. Лучше отказаться от тех средств, что стимулируют быстрое опорожнение кишечника, поскольку это может усугубить проблему.
Отдайте предпочтение средству, которое мягко и предсказуемо наладит ритм работы пищеварительной системы. Многие врачи рекомендуют препараты на основе клетчатки — растворимых и нерастворимых пищевых волокон, которые способствуют не только мягкому опорожнению, но и нормализации состава кишечной микрофлоры.
Английский препарат «Фитомуцил Норм» не вызывает привыкания, действует мягко, без последствий в виде спазмов и болей, а принимать его можно в течение долгого времени. «Фитомуцил Норм» помогает справиться с запором и наладить работу пищеварительной системы, а также способствует восстановлению нормального количества полезных бактерий в кишечнике.
Препарат содержит оболочку семян подорожника и пектин сливы домашней — это природные пребиотики, которые являются пищей для бифидобактерий и лактобактерий, способствуют их росту и колонизации. При расщеплении пищевых волокон полезные бактерии вырабатывают особые кислоты, которые улучшают микробиом кишечника.
Важно проконсультироваться с врачом по поводу восстановления микрофлоры кишечника после приема антибиотиков. Могут существовать определенные ограничения, и только специалист подскажет, как справиться с проблемой.
Статья имеет ознакомительный характер. Авторы не несут ответственности за качество оказания услуг третьими лицами и за возможные осложнения.
Николаева С. В., Золотарев Ю. В., Горелов А. В. Применение пробиотиков в медицинской практике // РМЖ «Медицинское обозрение». — 2018. — №8(II). — С. 84–87.
Евсютина Ю. В. Пробиотики в профилактике и лечении заболеваний желудочно-кишечного тракта // РМЖ «Медицинское обозрение». — 2018. — №3. — С. 18–22.
Урсова Н. И. Широкий спектр физиологических эффектов пробиотика метаболитного типа и пути его рационального использования в медицинской практике // Регулярные выпуски «РМЖ». — 2015. — №22. — С. 1335–1338.
Лучшие пробиотики для кишечника
Многие знают – если в животе бурлит, есть проблемы с аппетитом или недавно вы пропили антибиотики – нужен курс пробиотиков. Что это за соединения, чем они помогут? И какие из них – лучшие пробиотики для кишечника, по какому критерию их выбирать?


ПРОВЕРЕНО ЭКСПЕРТОМ
Вера Самсонова
Врач-гастроэнтеролог, терапевт
Стаж более 15 лет
Профиль экспертаТолько представьте – примерно 2 кг вашего веса составляют бактерии, обитающие на коже, слизистых оболочках и в кишечнике. Но не стоит сразу волноваться: эти микробы – наши друзья. Миллионы лет они живут с нами, принося ощутимую пользу здоровью. Все сообщество микробов тела ученые называют микробиомом, а конкретно кишечных представителей – нормальной микрофлорой кишечника.
Микробы важны для формирования, развития и укрепления нашего иммунитета, переваривания пищи, синтеза отдельных витаминов (витамин К и часть из группы В), защиты организма от некоторых инфекций, вызванных патогенной флорой. Они вытесняют захватчиков с насиженной территории, активно защищая свое жилище – просвет вашего кишечника.
Но бывают ситуации, когда собственная микрофлора страдает. Это состояние именуют термином “дисбактериоз”. Если говорить просто – это нарушение соотношения полезных микробов и условно-патогенных, а также изменение количества наших дружественных бацилл, их массовая гибель в силу различных влияний. Это некачественная пища, которая не по вкусу микробам, влияние экологии, принимаемых лекарств (особенно – антибиотиков и кишечных антисептиков), частые кишечные инфекции, отравления, стрессы.
Чтобы поддержать наших полезных микробов, нужны пробиотики. Но что это и как выбрать самые полезные?
Рейтинг топ-5 по версии КП
Пробиотики – этот термин вы могли слышать в аптеке, с экрана телевизора или читали о них в статьях. Пробиотиками называют препараты или продукты, в которых содержится полезная для кишечника микрофлора. В составе аптечных пробиотиков содержится полезная микрофлора разных штаммов – бифидобактерии, полезные штаммы кишечной палочки, лактобациллы. Помощь кишечнику также оказывают некоторые дрожжеподобные грибки, сахаромицеты, аэро- или энтерококки.
Препараты могут иметь жидкую форму (преимущественно, с живыми формами микробов) или порошковую (микробы высушены, но при попадании в кишечник – активируются и растут).
Основная функция пробиотиков – это заселение просвета кишки новыми полезными микроорганизмами вместо тех, которые по каким-то причинам погибли. Кроме того, они активно борются с патогенной микрофлорой, которая:
-
провоцирует кишечные инфекции (температура, понос, рвота);

Современный немецкий пробиотик, помогающий восстановить микрофлору кишечника и поддержать здоровье и красоту кожи.
В состав Симбиолакт Плюс входят важнейшие пробиотические бактерии и биотин.
Состав (четыре штамма бактерий Lactobacillus acidophilus, Lactobacillus paracasei, Lactococcus lactis, Bifidobacterium animalis в необходимом количестве) + биотин, сбалансирован таким образом, чтобы действовать сразу на тонкий и толстый кишечник. Эти бактерии в необходимом количестве поддерживают микрофлору кишечника, особенно после курсов антибактериальной терапии, оказываю поддержку печени и иммунной системе, а также коже. А биотин усиливает действие бактерий и дополнительно улучшает состояние кожи.
Упаковка пробиотика рассчитана на месячный курс приема – 30 саше, которого достаточно для восстановления микрофлоры. Содержимое каждого саше не имеет вкуса и запаха, и его можно разводить в воде или соке, добавлять в йогурт или творог.

Еще один хорошо и давно известный препарат как среди специалистов, так и среди пациентов. Основу средства составляют специально высушенные (лиофилизированные) лактобациллы (Lactobacillus) в форме порошка, разводимого водой до суспензии. Лактобактерии при попадании в кишечник активизируются и активно заселяют просвет кишки. Основное их действие – синтез молочной кислоты, которая создает неблагоприятные условия для роста патогенной флоры. Кроме того, лакто-микробы и сами вытесняют неприятеля, подавляя их рост и размножение.
Препарат предназначен для:
-
нормализации работы пищеварительной системы, в том числе у беременных и кормящих;

Этот препарат объединяет в себе преимущества двух предыдущих. Он содержит в своем составе как бифидобактерии (Bifidobacterium), так и лактобациллы (Lactobacillus). Выпускается в форме порошка или капсул, в зависимости от того, как и когда, у кого он будет применяться. За счет комбинированного действия сразу двух видов самых многочисленных кишечных микробов применяется как для профилактики различных проблем со здоровьем, так и в лечебных целях, для коррекции дисбактериоза после приема антибиотиков, кишечных антисептиков и других лекарств. Бактерии в его составе стимулируют синтез интерферона, защитных иммуноглобулинов, помогают в восстановлении слизистой оболочки кишки при воспалительных процессах.
Препарат применяется при:
-
лечении кишечных и острых респираторных инфекций, в том числе у беременных и кормящих;

Этот препарат содержит в своем составе несколько иные, чем предыдущие препараты, культуры – лиофилизированные (высушенные) Saccharomyces boulardii. Эти бактерии проходят через кишечник за 4 – 5 дней транзитом, не нанося вреда нашему организму, но при этом подавляя активность патогенных представителей флоры. Препарат не обладает побочными эффектами, хорошо переносится, стимулирует ферментативную активность кишки, помогает формировать устойчивость к токсинам, но на фоне его приема нужно пить много жидкости.
Энтерол применяется при:
-
инфекционной диарее любого происхождения (в том числе в сочетании с антибиотиками);

Комбинированный препарат, содержащий два вида микробов – бифидобактерии (Bifidobacterium) и энтерококки (Enterococcus faecium). Комбинация двух полезных для нашего кишечника микробов позволяет усилить действие каждого из компонентов. Выпускается в форме капсул либо масляного раствора. Прием Бифиформа помогает в восстановлении естественного соотношения полезных микробов с одновременным вытеснением потенциально опасных и патогенных бактерий. Помогает нормализовать количество полезной флоры до нормативных показателей.
Дополнительно стимулирует синтез защитного иммуноглобулина слизистых (IgA) с выработкой интерферонов.
-
патологиях тонкого кишечника и толстой кишки с признаками несварения (вздутие, спазмы, метеоризм, поносы);
Как выбрать пробиотики для кишечника?
Правильно выбирать пробиотики для кишечника совместно с врачом. Выбор препарата зависит от возраста пациента, целей приема – лечение или профилактика проблем с кишечником, а также конкретных проблем, возникших в пищеварительной системе.
Если это микробные диареи, пищевые токсикоинфекции (отравления пищей) или активация условно-патогенной флоры, идеально подойдут комплексы с лакто- или же бифидофлорой. Если предполагается вирусное поражение – самыми оптимальными будут преимущественно лактобациллы.
Если необходимо лечение инфекционной диареи, нужен комплексный препарат с сахаромицетами и полезными собственными микробами. Хорошо, если в составе препарата будет содержаться еще и среда для приживления микробов (так называемые пребиотики). Если же нет, тогда необходимо дополнительно соблюдать диету, содержащую большое количество пребиотических волокон, чтобы бациллы хорошо прижились.
Важно обратить внимание на форму препарата – удобно ли вам будет ее принимать, а также сроки хранения и годности, условия для хранения. Многие из препаратов с живыми бактериями требуют строго соблюдать условия хранения в холодильнике, при заданной температуре, иначе они просто погибнут.
Кроме того, важно обращать внимание на показатель КОЕ – это колониеобразующие единицы. Он должен быть не менее чем 5 миллиардов, в противном случае препарат не будет высокоэффективным.