Молочница: избавиться или смириться

Молочница или кандидоз относится к числу заболеваний, которые без комплексного подхода и должного лечения могут обостряться снова и снова. Это обусловлено тем, что грибы, которые ее вызывают, являются частью нормальной микрофлоры организма, а развитию воспаления могут способствовать не всегда очевидные обстоятельства.
Обязательно ли лечить молочницу?
В большинстве случаев грамотное лечение молочницы, которая чаще всего вызывается условно-патогенными грибами Candida albicans, приводит к полному выздоровлению. Не смотря на то, что около половины женщин отмечают рецидивирующий характер кандидоза влагалища (молочницы), только 5-8% случаев заболевания переходят в хроническую форму.
Важно! Лечение молочницы должно проводиться в обязательном порядке. Без должной терапии воспаление может распространяться на другие органы, способствуя различным осложнениям.
Без лечения вагинальный кандидоз может осложняться эндометритом и сальпингоофоритом (воспалением слизистой оболочки матки, а также маточных труб и яичников соответственно), что, в свою очередь, может стать причиной бесплодия или эктопической беременности.
Наличие серьезных заболеваний, которые плохо поддаются лечению и серьезно нарушают работу иммунитета, также не является причиной опускать руки. Во-первых, при должном внимании часто удается достичь стойкой ремиссии. Во-вторых, бесконтрольное течение кандидоза в таких случаях может приводить к серьезным, угрожающим жизни осложнениям.

Фото: eddows-animator / freepik.com
Основу лечения молочницы составляют противогрибковые препараты: флуконазол, клотримазол и другие средства из класса азолов. В зависимости от тяжести поражения и индивидуальных особенностей человека они могут назначаться в виде таблеток или капсул для перорального приема или мазей, кремов или вагинальных свечей для местной терапии. Дополнительно применяют антисептики для обработки зоны воспаления, пробиотики – для восстановления нормальной микрофлоры, при сопутствующем нарушении работы иммунной системы – иммуномодуляторы.
Нужно ли лечить партнера? Можно ли заниматься сексом во время лечения молочницы?
Молочница не относится к числу инфекций, передающихся половым путем. Однако грибы могут распространяться от человека к человеку при прямом контакте, в том числе – во время полового акта. Поэтому, при наличии симптомов кандидоза у полового партнера, он также должен пройти соответствующее обследование и лечение.
Интимная близость при активной молочнице должна быть ограничена и по ряду других причин. В первую очередь, механическое воздействие на ткани и контакт с барьерными контрацептивами замедляют процесс восстановления пораженных слизистых и способствуют дальнейшему сохранению воспалительного процесса. Это снижает эффективность местного лечения.
Также секс часто приводит к инфицированию партнера. В одном случае это может спровоцировать молочницу, в особенности если у партнера есть склонность к грибковым инфекциям или имеются нарушения работы иммунитета, обусловленные сахарным диабетом, ВИЧ или другими заболеваниями. В другом – партнер станет бессимптомным носителем грибка. Это значит, что повторные половые контакты с этим человеком в будущем могут стать причиной рецидива заболевания уже после прохождения курса терапии.
Сколько времени нужно на лечение молочницы?
Сроки лечения напрямую зависят от течения заболевания, наличия осложнений, сопутствующих патологий или состояний, а также формы выбранного лекарственного препарата. Большинство случаев острой молочницы требуют проведения местных процедур (спринцевания, нанесения мазей или введения вагинальных свечей) на протяжении 2-3 дней или же 1-2 кратного приема таблеток или капсул антимикотических лекарств. Как правило, ее симптомы проходят спустя этот же промежуток времени либо длятся несколько дольше.

Фото: atlascompany / freepik.com
Терапия рецидивирующего вагинального кандидоза более длительная и занимает от 1 до 2 недель использования вагинальных свечей или мазей. В качестве альтернативы назначается трехкратный прием пероральных средств с интервалом в 3 дня, что суммарно составляет 9 дней. Часто при этом рекомендовано дальнейшее поддерживающее лечение протяженностью до 6 месяцев.
Как долго проходит молочница при беременности?
Симптомы молочницы при беременности практически не отличаются от других этиологических форм заболевания, за исключением нескольких особенностей, например – склонности к рецидивам на фоне ослабления иммунитета.
Во время вынашивания ребенка рекомендуется избегать приема пероральных форм лекарств, поскольку они могут пагубно влиять на внутриутробное развитие плода и даже провоцировать самопроизвольные аборты на ранних сроках. Поэтому рекомендовано использование только вагинальных мазей или свечей, но более длительным курсом – 7-10 дней.
Почему кандидоз возвращается?
Можно выделить целый ряд факторов, которые способствуют повторным обострениям кандидоза. Среди них: неправильное или некачественное лечение, повторное инфицирование и невозможность устранить первопричину патологии.
Хронические или скрытые заболевания
Одним из важных провоцирующих факторов как первичного развития молочницы, так и ее последующих рецидивов являются нелеченные хронические заболевания или бессимптомные патологии. Чаще всего это аутоиммунные и эндокринные заболевания, ВИЧ-инфекция, злокачественные новообразования или прохождение противоопухолевой терапии: курс лучевой терапии, химиотерапии.
Большинство соматических и вялотекущих инфекционных заболеваний негативно сказывается на работе иммунной системы и сопротивляемости организма инфекционным агентам. Вследствие этого условно-патогенный грибок Candida, вызывающий молочницу, получает возможность активного роста и размножения.
В некоторых случаях, в особенности – на фоне иммунодефицитных состояний, молочница развивается сразу в нескольких местах. Помимо половых органов могут поражаться ротовая полость, зоны кожных складок и др. При местном лечении вагинального кандидоза эти участки остаются без должного внимания и становятся причиной повторных обострений, поскольку происходит постоянное реинфицирование.
Устойчивость грибка к медикаментам
Молочница может быть обусловлена не только классической Candida albicans, но и другими разновидностями дрожжевых грибов этого вида: C. glabrata, C. tropicalis, C. parapsilosis, C. crusei, C. lusitaniae. Эти грибы часто оказываются нечувствительными, резистентными к наиболее распространенным и широко используемым противогрибковым препаратам, что делает лечение неэффективным.
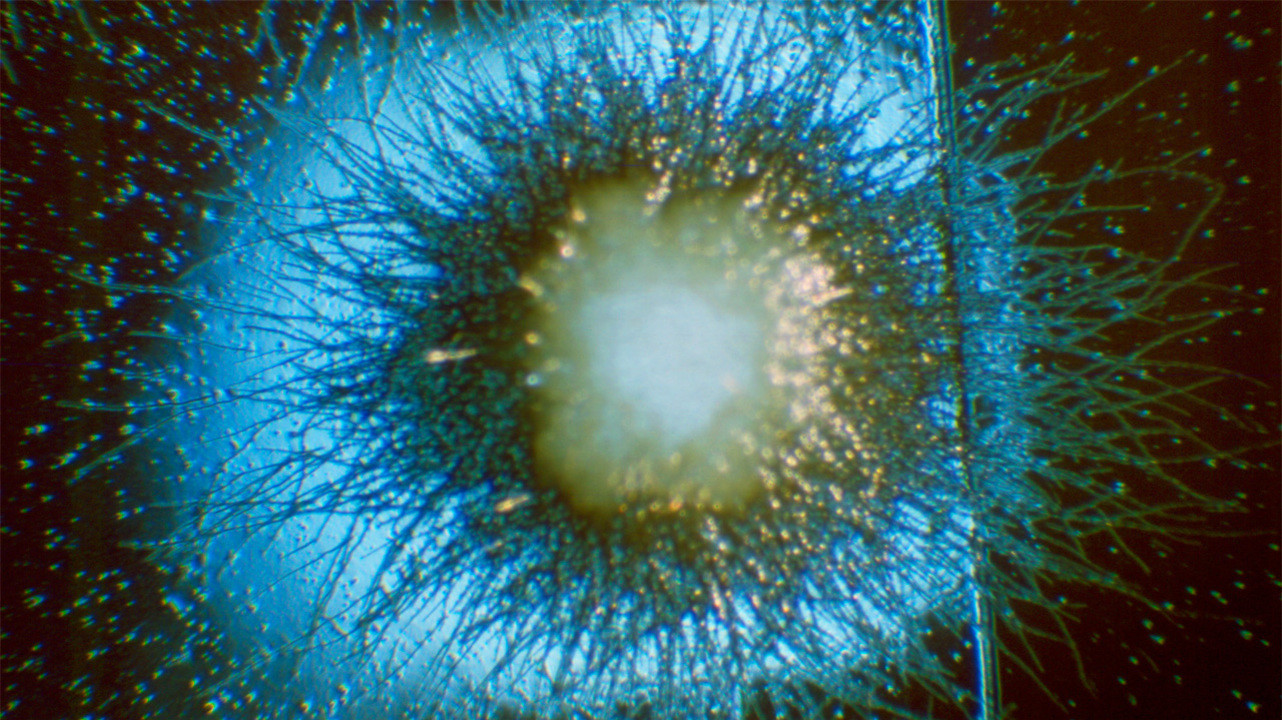
Candida tropicalis. Фото: PHIL CDC
Недостатки лечения
Иногда стандартного лечения может быть недостаточно. Например, при беременности, когда применение пероральных средств ограничено, местная терапия не всегда способна полностью устранить грибковую инфекцию – она всего лишь угнетает ее активность. Поэтому после прекращения стандартного курса терапии через небольшой промежуток времени развивается рецидив молочницы.
Самолечение и нарушение рекомендаций
Повторные эпизоды молочницы могут означать, что инфекция не была полностью пролечена. Это может быть обусловлено несоблюдением рекомендаций лечащего врача, применением неправильных средств или употреблением несоответствующей дозы препарата вследствие самолечения. Также причиной рецидива может быть пренебрежение поддерживающим лечением после устранения острого грибкового воспаления.
Важно! Даже полноценное, правильное лечение не в состоянии предотвратить повторное инфицирование при контакте с грибами сразу после проведения терапии. Поэтому важно ограничить телесный контакт с другими больными людьми или потенциальными носителями. Не следует забывать, что заразиться кандидами можно во время секса, ребенок и мать могут передавать друг другу инфекцию при грудном вскармливании.
Нарушение правил личной гигиены
Несоблюдение правил личной гигиены провоцирует как первичные эпизоды вагинального кандидоза, так и его рецидивы. Регулярное посещение душа и использование средств для интимной гигиены, особенно в восстановительном периоде, играют одну из ключевых ролей.
Дрожжевые грибы, такие как Candida, быстрее развиваются в условиях высокой влажности. Поэтому ношение влажного нижнего белья (например – после посещения бассейна) способствует новым эпизодам молочницы. По этой же причине, с целью профилактики молочницы, рекомендуется избегать синтетической ткани, отдавая предпочтение хлопчатобумажным изделиям.
Неправильный диагноз
Симптомы вагинального кандидоза иногда бывают довольно нечеткими, из-за чего он может имитировать другие заболевания. Наиболее часто схожими клиническими признаками могут обладать:
- Бактериальный вагиноз,
- Герпес половых органов,
- Аэробный вагинит,
- Аллергические реакции,
- Поражения кожи: красный плоский лишай, склеродермия, экзема.
Неправильно установленный диагноз влечет за собой выбор неподходящей тактики лечения, которая никак не повлияет на течение заболевания. В некоторых случаях может наблюдаться кратковременное улучшение, но вскоре возникнет повторный эпизод болезни.
Кто склонен к хроническому кандидозу?
Склонность к хроническому кандидозу отмечается у людей, имеющих нарушения нормального состава микрофлоры организма и так называемые иммунодефицитные состояния. Помимо ранее упомянутых хронических заболеваний и ВИЧ-инфекции повышать риск развития молочницы может (рис. 1):
- Беременность.
- Хронический стресс и эмоциональное перенапряжение.
- Нерегулярное и/или несбалансированное питание, злоупотребление углеводной пищей и «сладким».
- Частый прием антибиотиков, глюкокортикостероидов.
- Активная гормональная контрацепция.
Также группой риска для молочницы являются дети грудного возраста. У них иммунная система еще недостаточно сформирована и адаптирована к взаимодействию со всеми условно-патогенными представителями микрофлоры человека. Из-за этого даже бессимптомное кандидозное носительство у матери может стать причиной молочницы у ребенка.
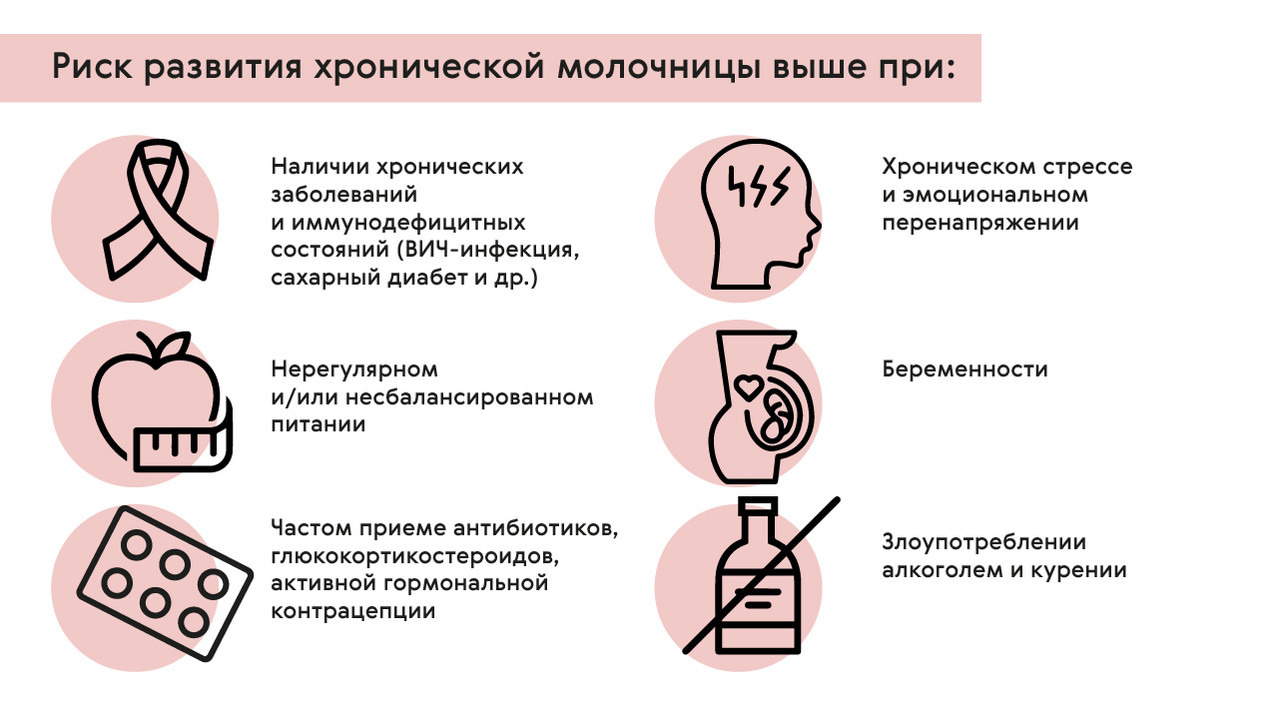
Рисунок 1. Факторы риска развития хронической молочницы. Источник: МедПортал
Что делать, если кандидоз не проходит?
Отсутствие эффектов от правильно проводимого лечения так же, как и частые рецидивы молочницы, – причина повторного обращения за медицинской помощью к специалисту, который сможет подобрать более эффективную схему лечения.
Важно не заниматься самостоятельной коррекцией ранее назначенной терапии, если она оказалось неэффективной. Использование аналогичного лекарства под другой торговой маркой или простое увеличение дозы может быть не только бесполезным с точки зрения лечения, но и опасным для здоровья. Только квалифицированный специалист может оценить взаимодействие нескольких разных медикаментов при их одновременном использовании.
Правильным решением будет повторная консультация и дальнейшее соблюдение всех правил профилактики молочницы. Врач подберет другую, альтернативную схему лечения, а также укажет на вероятные ошибки в поведении или недостатки в образе жизни, которые были не столь очевидны для пациента. Например, порекомендует коррекцию питания с ограничением углеводных продуктов и назначит дополнительные средства для восстановления нормальной микрофлоры.
Как определить победу над молочницей?

Фото: marymarkevich / freepik.com
Полное излечение от молочницы подтверждается несколькими критериями. Первый – клинический. Это означает полное отсутствие каких-либо симптомов кандидоза и его рецидивов на протяжении длительного времени, как правило, не менее 6 месяцев.
Второй критерий – результаты микробиологического исследования влагалища, проводящиеся спустя 14 дней после окончания лечения. Этот анализ нацелен на изучение микробного состава слизистой органа. При эффективном лечении в анализе не будут выявлены кандиды или их соотношение с другими представителями нормальной микрофлоры будет находиться в пределах допустимой нормы.
Заключение
Смириться ли с молочницей при ее частых рецидивах? Ответ – нет. Даже при рецидивирующем, хроническом течении заболевания и наличии серьезных сопутствующих патологий, которые угнетают естественную защиту организма, можно достичь стойкой ремиссии и нормального качества жизни. Ключом к этому являются тщательное соблюдение всех рекомендаций лечащего специалиста и мер профилактики, а также полноценная терапия сопутствующих заболеваний и состояний.
Надоедливая молочница. Почему грибок не хочет покидать хозяйку

Врач акушер-гинеколог. Эксперт по патологиям вульвы и шейки матки, ведущий консультирующий врач в Центре патологии шейки матки в Санкт-Петербурге. Стаж 12+ лет. Принимает в Университетской клинике. Стоимость приема 1400 руб.
- Запись опубликована: 30.05.2019
- Время чтения: 1 mins read
Кандидоз (молочница) стал настоящим бичом женщин всех возрастов. Несмотря на лечение всевозможными средствами, коварный грибок candida (кандида), словно Терминатор, продолжает возвращаться, иногда доводя больных до отчаяния. В чем же причина такой прилипчивости возбудителя?
Грибок, который всегда с тобой
Candida, как и многие другие микроорганизмы, относится к условно патогенной флоре, которая есть в половых путях любой женщины. Однако в норме возбудитель не даёт о себе знать. Ему не позволяет размножаться здоровая флора половых путей – палочки Дедерлейна, вырабатывающие молочную кислоту и обеспечивающие нормальную кислотность среды (рН), составляющую 3,8–4,5.
Но если у женщины возникает воспалительный процесс в репродуктивных органах или падает иммунитет, начинается настоящая война между здоровой микрофлорой и условно-патогенными микроорганизмами. К сожалению, в этой битве чаще побеждает грибок и у женщины возникает молочница. К разросшимся грибковым колониям зачастую присоединяются и другие нежелательные микроорганизмы.
Появляются творожистые выделения из половых путей, возникают зуд, жжение и дискомфорт. Иногда инфекционный процесс переходит на уретру, мочевой пузырь и прямую кишку. Возникают проблемы с мочеиспусканием и боль при дефекации.
Какие же причины провоцируют рост грибковых колоний?
Прием антибиотиков – биологическая катастрофа
В нашей стране антибиотики воспринимаются как панацея, поэтому часто принимаются без необходимости. В ситуацию вмешалась даже Всемирная организация здравоохранения (ВОЗ), представитель которой Макс Шпренгер призвал россиян не принимать для профилактики антибактериальные препараты. Россия, наряду с Турцией, Черногорией, Кипром, Сербией, Италией и Грецией, считается страной, где население злоупотребляет антибактериальными препаратами.
Антибиотики, принимаемые от всего подряд, начиная от насморка и кончая кишечными расстройствами, уничтожают здоровую флору всех органов, в том числе половых путей. Палочки Дедерлейна гибнут, и вместо них пышным цветом расцветает грибок. К сожалению, даже принимаемые параллельно антигрибковые препараты не всегда помогают. Особенно часто такое случается, если женщина пьёт препарат в произвольной дозировке.
Поэтому, чтобы не допустить развития молочницы, антибиотики нужно приобретать только по назначению врача.
Пить их надо строго по установленной схеме, дополняя антигрибковыми средствами, пребиотиками, пробиотиками и другими препаратами.

Колонии молочницы на слизистой
Спринцевания вымывают полезную флору, открывая пути грибку
Постоянные промывания половых путей, которые практикуют наши женщины, в том числе даже в качестве противозачаточного средства, вымывают здоровую микрофлору. Поскольку природа не терпит пустоты, на слизистых быстро разрастается грибок. Его развитию способствует изменение кислотности половой зоны, возникающее при постоянном воздействии растворов.
Спринцевание – крайне ненадежный и устаревший метод контрацепции. Даже при разрыве презерватива рациональнее выпить посткоитальное противозачаточное средство. А еще лучше обратиться к врачу, который подберет современный метод предохранения от беременности.
Повышение уровня сахара в крови – при рецидивирующей молочнице проверьтесь на диабет
Часто в анализах крови у женщин, которых замучила молочница, обнаруживают повышенный уровень глюкозы, свидетельствующий о начале сахарного диабета. В организме сахар превращается в гликоген, являющийся прекрасной питательной средой для кандиды.
Поэтому при повторяющемся кандидозе нужно обязательно сдать кровь на сахар, а при его превышении обратиться к эндокринологу, который назначит сахароснижающие препараты и соответствующую диету. Без нормализации уровня глюкозы молочница будет возникать постоянно.
Грибок также разрастается при преддиабете – пограничном состоянии между здоровьем и сахарным диабетом. Уровень сахара в крови при этой болезни составляет 6,2-6,9 ммоль/л, что не всегда ощущается больными. Но для развития молочницы такой концентрации достаточно.
Снижение уровня глюкозы в крови не только поможет избавиться от молочницы, но и даст возможность избежать поражения почек, глаз и сосудов, вызываемого сахарным диабетом.
От молочницы избавит диета – сладкое и мучное «кормит» грибок
В этой ситуации виновато повышение сахара в крови, вызванное неправильным питанием. Любовь к булкам, конфетам, фастфуду и тортам только на руку коварному грибку.
Высокоуглеводные продукты повышают уровень глюкозы в крови, усиливая выработку гликогена, которым питается candida. Грибок также «любит» шампанское, пиво, газированные напитки с сахаром, поэтому часто дает о себе знать после праздничных застолий. При склонности к молочнице употребление сладкого и мучного может вызвать рецидив болезни.
Гормональные нарушения – неправильно подобранные контрацептивные средства вызывают молочницу
Кандидоз, стабильно возникающий во второй половине менструального цикла, вызван повышением концентрации прогестерона. Гормон изменяет состав выделений, делая их более благоприятными для роста колоний грибка.
Такая же ситуация возникает при приеме гормональных противозачаточных средств, приобретенных наугад. Препараты, продаваемые в аптеке, имеют различную дозу гормонов, поскольку рассчитаны на разных женщин. Поэтому, купив неподходящее средство, можно спровоцировать усиление молочницы.
Приобретать контрацептивы нужно только после врачебного подбора, основанного на результатах анализов.
Молочницей болеют не только женщины. Лечиться нужно обоим партнерам
Существует мнение, что молочница – чисто женская болезнь. На самом деле грибок паразитирует и в мужском организме. Правда, у сильного пола заражение молочницей часто протекает бессимптомно. Поэтому, если не лечить полового партнера, кандидоз будет постоянно обостряться.
Способствует этому и щелочная среда семенной жидкости, попадающей в половые пути женщины при интимном контакте. При падении кислотности выделений грибок начинает размножаться и симптомы заболевания появляются снова.
Молочница и другие возбудители – лечить нужно весь «букет»
Молочница очень часто существует на фоне других инфекций. Более агрессивные и опасные микробы убивают палочки Дедерлейна, способствуя развитию грибка. Поэтому кандида в анализах часто обнаруживается в сочетании с другими условно-патогенными или болезнетворными возбудителями – хламидиями, микоплазмами, уреаплазмой.
Кандидоз часто сочетается с герпесом – вирус ослабляет иммунитет, провоцируя обострение молочницы.
В этом случае нужно лечить весь «букет» и поднимать иммунитет, только тогда можно избавиться от приставучей болезни.
Немного о выборе нижнего белья: при покупке слишком тесной модели – молочница в подарок
При ношении такого белья повышается температура в половой зоне и создаются практически идеальные условия для развития грибковой инфекции.
Еще хуже обстоят дела в зимнее время – синтетическое белье практически не греет, что приводит к переохлаждению и обострению воспалительных процессов, которые сопровождаются молочницей.
Другие причины, вызывающие кандидоз
- Неправильная гигиена – некоторые женщины постоянно пользуются антибактериальными спреями, гелями и мылами, губящими естественную микрофлору и открывающими пути грибку. Поэтому подмываться нужно обычной водой или простым мылом, желательно детским. Плохая гигиена также провоцирует кандидоз.
- Прокладки с отдушками и ароматизаторами – содержащиеся в них химические добавки подавляют рост нормальной микрофлоры, способствуя росту грибковых колоний.
- Гигиенические тампоны – если их менять недостаточно часто, можно заработать молочницу. Скопившиеся выделения служат отличной средой для роста грибка. Поэтому многие гинекологи женщинам, страдающим кандидозом, рекомендуют перейти на обычные прокладки.
Что делать, если замучила молочница
Нужно обратиться к гинекологу и обследоваться. Врач проведет осмотр, оценит состояние слизистой, возьмет мазки из половых путей, уретры и цервикального канала шейки матки.
Молочница часто входит в состав микст-инфекций, при которых половые пути поражаются разными возбудителями. Поэтому для диагностики нужно сдать анализы, выявляющие весь «букет».
Отличный вариант – исследование Фемофлор, разработанное специально для женщин и выявляющее разнообразную патогенную и условно-патогенную флору. Различные варианты анализа выявляют сразу до 16 микробных показателей. Такой подход ускоряет диагностику и позволяет быстрее начать лечение. С помощью Фемофлора можно не только выявить возбудителей, но и определить их концентрацию.
Для полового партнёра подойдет анализ Андрофлор, аналогичный женскому Фемофлору. Скорее всего, в мочеполовом тракте такого мужчины также находятся нежелательные микроорганизмы.
Поскольку молочница и сопровождающие ее инфекции часто переходят на мочевыделительную систему, больной нужно будет сдать анализ мочи.
Назначается УЗИ малого таза, показывающее состояние репродуктивных органов.
Для лечения болезни прописывают антибактериальные препараты, уничтожающие не только молочницу, но и другие сопутствующие инфекции. Для получения эффекта лечиться надо вместе с половым партнером.
Во время терапии нужно повторно сдать анализы, чтобы убедиться в уничтожении колоний грибка и других патогенных микроорганизмов. После лечения надо избегать рецидива болезни, ограничив потребление сладкого, избегая ношения тесной синтетической одежды и соблюдая разумную гигиену.
Почему молочница возвращается после лечения

К.м.н., ассистент кафедры акушерства и гинекологии Лечебного факультета РНИМУ им. Н.И. Пирогова, врач акушер-гинеколог высшей квалификационной категории.
Молочницей в народе называется кандидоз половых органов. Возбудители — дрожжеподобные грибки, относящиеся к условно-патогенным микроорганизмам. В организме человека они постоянно присутствуют, поэтому не совсем верно говорить, что произошло заражение, после которого проявилась болезнь. Современная фармацевтическая промышленность выпускает много противогрибковых препаратов, и они свободно продаются в аптеках. Тогда почему молочница возвращается после лечения? Что заставляет возбудителя вновь активизироваться и вновь вызывать болезнь с поражением на слизистых оболочек и кожи? Отчасти это связано с провоцирующими факторами, а также снижением местного иммунитета.
Что такое рецидивирующий кандидоз и как он проявляется?
Рецидивирующая молочница — это сложная форма кандидоза, протекающая волнообразно с периодами обострения и ремиссии, которые сменяют друг друга. Клинические проявления — это основной признак болезни. Отсутствие симптомов свидетельствует о том, что заболевания нет.
Рецидивирующий кандидоз — серьезное состояние, поскольку возбудитель продолжает паразитировать, приводя к различным осложнениям.
Признаки заболевания в период обострения:
- обильные беловатые выделения, напоминающие творог или скисшее молоко (отсюда произошло название), с характерным кисловатым запахом;
- беловатый налет на воспаленных половых органах и коже, находящейся рядом со слизистыми оболочками;
- навязчивый зуд, который больше беспокоит к вечеру;
- раздражение половых органов, при проведении гигиенических процедур с использованием мыла;
- гиперемия слизистых оболочек;
- дискомфорт при половых контактах;
- если в патологический процесс вовлекается уретра, то беспокоит боль в конце мочеиспускания — таким образом проявляется цистит;
Вместе с местными симптомами женщину может беспокоить общее недомогание, раздражительность, из-за чего снижается качество жизни. Симптомы рецидивирующей молочницы проявляются при снижении иммунных сил организма или действия провоцирующих факторов, например, приема антибактериальных препаратов.
Причины постоянной молочницы
Если после лечения молочница снова появилась, то вероятно причину следует связать с нижеперечисленными факторами:
- Наличие любых хронических заболеваний, даже не связанных с репродуктивной системой, может приводить к нарушению иммунитета и появлению молочницы.
- Когда молочница повторяется, и ее лечат препаратами одной группы, возбудитель может вырабатывать устойчивость к таким средствам. В итоге формируются резистентные микроорганизмы, которые не восприимчивы к данным средствам и являются причиной хронической формы.
- Причиной частых рецидивов может быть сопутствующее вирусоносительство ВПЧ, ВПГ, ЦМВ, которые снижают местный иммунитет, что создает благоприятные условия для активации условно-патогенной флоры.
- Нарушение правил личной гигиены — одна из причин кандидоза. Способствует заболеванию использование мыла с антибактериальным эффектом, частое спринцевание, ношение нижнего белья из синтетической ткани. Проявляется грибок, и когда личная гигиена осуществляется не качественно.
- Неточный диагноз или, если молочница сочетается с другими заболеваниями передающимися половым путем, бактериальным вагинозом или анаэробным вагинитом. В результате происходит развитие патогенной и условно-патогенной микрофлоры, которые снижают местную иммунную защиту.
- Некорректное лечение, когда применяются препараты, которые нейтрализуют друг друга. Другой вариант, когда в связи с другими состояниями применяются медикаменты, которые ослабляют местный и общий иммунитет. К подобным средствам относятся гормоны, включая противозачаточные таблетки.
- Иммунодефицитные состояния, при которых возбудители не встречают полноценного сопротивления со стороны иммунной системы и могут легко вызывать заболевания.
Как победить молочницу навсегда?
Подход в решении проблемы с рецидивирующим кандидозом должен быть комплексным. Это значит, что недостаточно только правильно начать питаться или пройти курс противогрибкового лечения. Чтобы не возникла опять молочница после лечения, следует придерживаться следующих рекомендаций.
- Наличие рецидивирующего кандидоза может свидетельствовать о хроническом заболевании. Без помощи специалистов в данном случае не обойтись. Для выявления причинного фактора понадобиться помощь эндокринолога и некоторых других специалистов.
- Не только молочница, но и другие заболевания, которые передаются половым путем, могут стать причиной зуда, раздражения. При возникновении неприятных симптомов нужно не медлить и записаться на прием к гинекологу. Кроме женщины обследование должен пройти половой партнер.
- Лечение рецидивирующего кандидоза не обходится без противогрибковых препаратов. Эффективность терапевтических мероприятий выше, если предварительно будет сдан мазок из влагалища, с целью определения чувствительности грибка к назначаемым лекарственным средствам. Специалист на основании мазка определится с выбором медикамента.
- Не стоит заниматься самолечением. Препараты должны быть назначены врачом исходя из результатов анализов. Недопустимо самостоятельно отменять, уменьшать или увеличивать дозу. Нарушение режима применения медикамента опасно возвратом симптомов и снижением эффективности противогрибковых средств.
- Немаловажное значение должно уделяться правильному питанию. Имеет смысл ограничить во время лечения сладкие продукты, алкоголь, молоко, бобовые, кофе, фаст-фуд, орехи, растительные масла. Углеводы создают благоприятные условия для роста и размножения грибков рода Кандида.
- Не следует впадать в крайности при личной гигиене. Излишни частые спринцевания, особенно без назначения врача. Не рекомендуется носить синтетическое нижнее белье, а также пренебрежительно относиться к обычными гигиеническими процедурам.
- Назначаются подходящие препараты, подавляющие жизнедеятельность возбудителя молочницы. Необходимо сообщить врачу о медикаментах, которые уже применялись с целью лечения заболевания.
Спрей Эпиген Интим

Спрей Эпиген Интим
Следовательно, устранить активность возбудителя удастся, если грамотно воздействовать противогрибковыми препаратами, активизировать защитные силы организма, сдерживающие рост и размножение возбудителя. Одним из средств, который поможет справиться с заболеванием совместно с противогрибковыми препаратами является спрей Эпиген Интим.
Врачи часто рекомендуют спрей Эпиген Интим в составе комплексного лечения молочницы. Средство помогает устранить зуд, снизить вероятность рецидивов, ускорить наступление выздоровления.
Что делать, чтобы молочница не возвращалась?
Если мучает постоянная молочница, известны ее причины — что делать? Придерживаться рекомендаций врача, правил здорового образа жизни, а также использовать препарат Эпиген Интим для повышения местного иммунитета.
Описание препарата
Эпиген Интим выпускается в виде спрея для наружного и местного применения во флаконах по 15 и 60 мл. Имеет характерный запах и желтоватый оттенок. В комплект входит пластиковая насадка для интравагинального применения. Действующим веществом является активированная глицирризиновая кислота, которую получают из корня солодки.
Препарат оказывает противовирусное и иммуностимулирующее действие и способствует заживлению воспаленной слизистой, которая восстанавливает свою защитную функцию. Иммуностимулирующее действие приводит к увеличению уровня иммунных клеток в очаге воспаления, а также увеличению синтеза интерферонов, улучшается местный иммунный ответ. Противовирусное действие помогает снизить активность вирусов, которые могут постоянно присутствовать во влагалище и способствовать рецидивирующему течению кандидоза. Эпиген Интим способствует уменьшению зуда, улучшению заживления поврежденных тканей. Препарат крайне редко вызывает побочные реакции.
Почему спрей эффективен при кандидозном вагините?
Согласно инструкции, действующее вещество препарата обладает противовирусным действием. Из-за этого возникают сомнения, помогает ли он при молочнице? Условно-патогенные микроорганизмы дрожжеподобные грибки рода Кандида приобретают патогенные свойства при снижении защитных сил организма. Способствуют поддержанию воспаления также вирусно-бактериальные ассоциации. Эпиген Интим способствует снижению активности вирусов, а также используется с целью повышения местного иммунитета в очаге воспаления. Кроме противовирусного свойства для препарата характерны еще иммуностимулирующее, противовоспалительное, противозудное, противовирусное и регенерирующее действия.
Препарат способствует устранению зуда, который нередко при молочнице бывает невыносим. Из-за расчёсов возникают микротрещинки, ранки. Они являются входными воротами для других возбудителей. Эпиген Интим повышает местный иммунитет, влияет на быстрое заживление микроповреждений, предупреждая проникновение микроорганизмов.
Спрей против дрожжеподобной инфекции
Эпиген Интим не применяют самостоятельно для борьбы с грибковой инфекцией. Его эффективность проявляется, когда он используется в комплексном лечении.
Благодаря препарату Эпиген Интим возможно:
- устранить отек от воспаления;
- устранить навязчивый зуд;
- уменьшить воспалительную гиперемию;
- ускорить репаративные процессы, а вместе с этим заживить микротрещины.
В то же время средство можно использовать с профилактической целью при действии провоцирующих факторов, например при приеме антибиотиков, для профилактики рецидивов.
Эпиген Интим стимулирует местный иммунитет и предотвращает активизацию условно-патогенной флоры, поэтому с его помощью удается минимизировать вероятность обострений. Препарат не оказывает влияния на развитие плода — его можно использовать на любом сроке, а так же в период подготовки к беременности.
Способ применения спрея
Эпиген Интим можно использовать:
- наружно;
- интрауретрально;
- интравагинально.
Перед каждым применением необходимо хорошо встряхнуть флакон. Распыляя препарат, флакон следует держать в вертикальном положении. Перед применением спрея Эпиген Интим не нужно обрабатывать другими средствами наружные половые органы или спринцеваться.
Наружное применение подразумевает распыление раствора на расстоянии не менее 4 см. терапевтическая доза приравнивается к двум распылениям.
Для введения раствора во влагалище, следует использовать специальную насадку, которая входит в комплект. Ее следует надеть на флакон, ввести во влагалище и сделать необходимое количество распылений. Рекомендуемая доза составляет 1-2 распыления. После каждого использования насадку следует промывать с мылом. Хранить ее рекомендуется в прилагаемом к препарату зип-лок пакете.
При кандидозном вагините, бактериальном вагинозе препарат назначается интравагинально 3 или 4 раза в сутки. Курс лечения рассчитан на 7-10 дней. Если необходимо, курс лечения повторяют спустя 10 дней, после окончания предыдущего курса. Если присутствует дискомфорт, зуд, сухость слизистой оболочки половых органов, то спрей Эпиген Интим назначается дважды в сутки. Продолжительность курса составляет до 3 недель.
Средство можно использовать с профилактической целью, если для предотвращения обострения кандидоза на фоне лечения антибиотиками или простудных заболеваний.
При применении препарата в редких случаях возможно побочное действие в виде аллергии или дерматита. В подобном случае рекомендуется прекратить применение спрея Эпиген Интим .
Не выявлено взаимодействия спрея Эпиген Интим с антибиотиками, антисептиками, обезболивающими препаратами. Синергизм обнаружен при совместном применении с противовирусными препаратами, в особенности производными ацикловира, интерферона.
Актуальные вопросы о молочнице
Солонович Наталья Геннадьевна, врач-акушер-гинеколог высшей квалификационной категории клиники «Мерси», г. Минск, аспирант ГУ «Республиканский научно-практический центр «Мать и дитя».

Что такое «молочница» у женщин и как она проявляется?
Молочница или кандидоз – это инфекционный процесс, вызываемый дрожжеподобным грибком Candida (Кандида). Возбудитель относится к группе условно-патогенных микроорганизмов и при нормальном состоянии здоровья, присутствуя в нашем организме, ничем не проявляет себя.
При наличии способствующих факторов, таких как прием антибактериальных препаратов, стрессы, ОРВИ, острые пищевые отравления, хронические инфекционные заболевания, передающиеся половым путем, (например, молочница может маскировать трихомониаз или хламидиоз); гормональные изменения (молочница может возникнуть во время беременности, в менопаузе); реакция на тампоны/ прокладки, на средства личной гигиены; эндокринные заболевания (сахарный диабет); нарушение диеты (повышенное количество углеводов в рационе приводит к активации роста дрожжевых грибов и развитию кандидоза) грибок начинает усиленно размножаться и вызывает симптомы болезни.
Самыми частыми и характерными симптомами для кандидоза являются обильные выделения белого цвета, творожистой консистенции. При этом слизистая оболочка влагалища, малых и больших половых губ становится отечной, гиперемированной. Так же характерным является зуд и жжение наружных половых органов, усиливающиеся после мочеиспускания и во время полового акта.
Относится ли молочница к инфекциям, передаваемым половым путем?
Что касается полового пути передачи инфекции, то существуют противоречивые мнения как отечественных, так и зарубежных ученых. Одни считают, что кандидоз не передаётся половым путём и не считается инфекцией, передающейся половым путем (ИППП), при этом не исключают возникновение его на половом члене партнёра после полового акта. Другие- наоборот относят его к ИППП. Но посмотрим на этот вопрос с разных сторон. Во –первых, кандидоз чаще впервые возникает после начала половой жизни, либо со сменой полового партнера. Во- вторых, если мы не лечим одного из партнеров в паре, то эпизоды кандидозного воспаления влагалища повторяются, что подтверждает причастность половой жизни к распространению инфекции.
Надо ли лечить молочницу сразу у пары: мужчины и женщины?
При наличии симптомов кандидоза у одного из половых партнеров в паре, второй обязательно должен пройти соответствующее обследование и лечение, т.к. секс может приводить к инфицированию партнера. В одном случае это может спровоцировать молочницу, в особенности, если у партнера есть склонность к грибковым инфекциям или имеются нарушения работы иммунитета. В другом случае – партнер станет бессимптомным носителем грибка, и в будущем повторные половые контакты с этим человеком могут стать причиной рецидива заболевания уже после прохождения курса терапии.
Важно. Интимная близость при активной молочнице должна быть ограничена по ряду причин. В первую очередь, механическое воздействие на ткани и контакт с барьерными контрацептивами замедляют процесс восстановления пораженных слизистых и способствуют дальнейшему сохранению воспалительного процесса. Это в свою очередь снижает эффективность местного лечения. Заболевание приобретает затяжной характер и нарушает качество жизни не только женщины, но и партнера.
Почему симптомы молочницы могут возвращаться после успешного лечения и даже некоторого периода ремиссии?
Повторные эпизоды молочницы могут свидетельствовать о том, что инфекция не была полностью пролечена. Это может быть обусловлено несоблюдением рекомендаций лечащего врача, применением препаратов, не действующих на молочницу, либо употреблением неэффективной дозы препарата и несоблюдением длительности лечения вследствие самолечения. Также причиной рецидива может быть пренебрежение поддерживающим лечением после устранения острого грибкового воспаления.
(Одной из главных причин рецидива молочницы является несоблюдение режима дозирования препаратов: как только пациентке становится легче, то чаще всего она самостоятельно отменяет все препараты — зачем «травить» организм? В результате симптомы вскоре возвращаются, но это не рецидив, а «недолеченный» первичный эпизод.)
Не смотря на то, что около половины женщин отмечают рецидивирующий характер кандидоза влагалища (молочницы), только 5-8% случаев заболевания переходят в хроническую форму.
Можно ли лечить молочницу только свечами или вагинальными таблетками?
Да, можно, при неосложненных формах молочницы и во время беременности, т.к лечение молочницы у беременных затрудняется запретом на приём антимикотических препаратов внутрь. В данном случае допустимо местное лечение с помощью вагинальных таблеток и свечей.
Если у женщины симптомы молочницы появляются несколько раз в год, и при появлении симптомов молочницы ей помогает прием 1 капсулы Флуконазола 150 мг, то надо ли ей принимать это препарат еще и в 4-й и в 7-й день ?
Если симптомы молочницы появляются несколько раз в год, то мы говорим о рецидивирующей молочнице. И в данном случае однократный прием 1 капсулы Флуконазола 150 мг будет малоэффективен. Следует обязательно продолжить прием данного препарата на 4 и 7 день.
Почему некоторым женщинам врачи рекомендуют длительное использование Флуконазола 150 мг?
Терапия рецидивирующего вагинального кандидоза базируется на трехкратном приеме пероральных средств с интервалом в 3 дня, что суммарно составляет 9 дней. Часто при этом рекомендовано дальнейшее поддерживающее лечение протяженностью до 6 месяцев. Такое лечение помогает устранить скрытые очаги инфекции в организме (например, в кишечнике), которые могут быть причиной возобновления симптомов молочницы во влагалище.
Молочница: как избавиться от кандидоза навсегда

Молочница, или кандидозная инфекция, сопровождающаяся поражением слизистой оболочки влагалища, — проблема для многих женщин. Симптомы этого заболевания настолько неприятны, что полностью выбивают пациентку из ритма: из-за сильного зуда она не может нормально работать, жить половой жизнью и даже спокойно спать.
К сожалению, лекарства от молочницы, рекламируются повсеместно, из-за чего заболев кандидозом, женщины бегут не к врачу, а в аптеку. Через некоторое время болезнь возвращается, что закономерно, ведь одной таблеткой такую инфекцию не вылечишь, нужна комплексная терапия. Вот почему, при первых признаках молочницы нужно записаться к хорошему гинекологу и пройти полноценное лечение. Сегодня мы развеем мифы о терапии молочницы и сформулируем ряд рекомендаций, которые должна знать каждая женщина.

Действительно ли молочница — проблема?
Кандидозом болеют люди разного возраста, пик заболеваемости приходится на 20-40 лет. Согласно статистическим данным, у 60% процентов женщин хотя бы раз в жизни диагностировали молочницу, а у 9% кандидоз имеет рецидивирующее (многократно повторяющееся) течение. В действительности эта цифра выше, так как у многих пациенток болезнь не дает ярких симптомов и грибок обнаруживается только при взятии мазков из влагалища.
Главные проблемы этой патологии — самолечение, приводящее к переходу болезни в хроническую форму, и халатное отношение к своему здоровью. Гинекологи медицинского центра Диана ежедневно сталкиваются со случаями молочницы, тяжесть течения которых обусловлена несвоевременным обращением пациенток за профессиональной медицинской помощью.
Почему развивается молочница: причины кандидоза
Главная причина заболевания – это грибки рода Candida. В норме грибок живет в организме любого человека, но при определенных обстоятельствах — в результате воздействия различных предрасполагающих факторов, начинает активно размножаться. Поэтому такие микроорганизмы называют условно-патогенными.
Нормальная влагалищная микрофлора удерживает грибок от чрезмерного размножения. При ее изменениях (дисбиоз) рост Candida усиливается, и возникает молочница.
Стимулируют активизацию инфекции:
- гормональные изменения в организме: беременность, период критических дней, климакс, заболевания эндокринной системы (диабет, проблемы с щитовидкой), неправильный подбор противозачаточных таблеток;
- нарушение правил личной гигиены и ношение белья из синтетики — грибок обожает сырость, тепло и не любит свежий воздух;
- спринцевания, использование агрессивных средств для подмывания;
- наличие инфекций, передающихся половым путем, воспаления внутренних женских органов, заражение молочницей от партнера;
- заболевания, сопровождающиеся изменением концентрации половых гормонов в крови,
- беременность и хронические очаги инфекции в организме, ослабляющие иммунитет;
- бесконтрольный прием антибиотиков, уничтожающих вместе с паразитической флорой и полезных лактобактерий — защитников слизистой.
Спровоцировать кандидоз легко: достаточно походить в тесных синтетических трусиках в жару. Грибок моментально развивается в таких условиях — он любит влагу, тепло, и ему не нужен воздух.
Заразна ли молочница?
Имейте в виду, что кандидоз — заразное заболевание и легко передается половому партнеру, поэтому лечиться придется вместе. Заболевание часто путают с ЗППП. На самом деле молочница не относится к этой группе, но контакт с мужчиной, болеющим кандидозом, спровоцирует развитие инфекции. Женщина тоже передает Candida партнеру. У мужчин молочница протекает легче, это связано с хорошим доступом воздуха к слизистой головки, но даже не имея очевидных признаков, единожды зараженный мужчина становится носителем инфекции.
Симптомы молочницы: что чувствует женщина при кандидозе
Кандидоз не заметить сложно — это одно из самых неприятных заболеваний. Женщину беспокоит беспрестанный зуд в области половых органов, частое болезненное мочеиспускание (дизурия), боль и неприятные ощущения при половом акте (диспареуния), связанные с сухостью влагалища и травмированием. Главный признак активности грибка — творожистые выделения. На покрасневшей слизистой начинают образовываться беловатые налеты, которые отделяясь, образуют творожистые выделения из влагалища.
У мужчин молочница проявляется покраснением головки, на ней скапливается белый налет, могут образовываться красные пятна.
В запущенных стадиях инфекция с наружных половых органов распространяется на анальную область. Возникают трещины слизистой, сопровождающиеся болезненностью при дефекации. Если молочницу не лечить, она переходит в хроническую форму и мучает женщину постоянно — при переохлаждении, менструации, после купания, при нарушении правил личной гигиены или в предменстуральный период, когда меняется гормональный фон и т.д.
На фоне молочницы, из-за расчесов и ослабления естественной флоры влагалища, может развиваться бактериальная инфекция, приводя к возникновению бактериального вагинита. Вагинит быстро распространяется на матку и ее придатки, что в ряде случаев может привести к снижению фертильности (способности к зачатию), вплоть до бесплодия.
При появлении любых симптомов молочницы, особенно в период беременности или грудного вскармливания, необходимо обратиться к своему лечащему врачу для подтверждения диагноза и назначения своевременного лечения. Доктор ставит окончательный диагноз, получив результат анализа (мазок). Небольшое количество грибка не вызывает болезни и является вариантом нормы.
Диагностика молочницы
Постановка правильного диагноза — не проблема для опытного доктора, но все-таки придется сдать мазок на определение чистоты флоры . Ведь молочница редко бывает единственной проблемой, как правило, анализ выявляет целый букет сопутствующих инфекций. Инфекции, передающиеся половым путем, являются причиной рецидивирующей молочницы в большинстве случаев.
Для определения наилучшего противогрибкового средства проводят посев выделенных грибков и исследуют на них лекарственные препараты, определяя самый действенный.
Лечение молочницы: только комплексная терапия
Вопреки распространенному мнению, молочница не лечится одной таблеткой. Профессиональный подход врача подразумевает комплекс мер.
Доктор подбирает антигрибковые препараты, которые могут приниматься:
- внутрь, чтобы снизить количество грибка во всем организме;
- в виде свечей или мазей местно — они быстро снимают симптомы кандидоза.
Лечение молочницы в обязательном порядке должно включать в себя нормализацию личной гигиены и лечение ИППП, в случае их обнаружения.
Для борьбы с грибами рода Candida, используют противогрибковые препараты, чаще всего в виде свечей или специального влагалищного геля. Вовнутрь также необходимо принимать противогрибковые препараты. Одновременно доктор назначит восстановительную терапию, восстанавливающую иммунитет и нормальную флору влагалища. Пациентке прописывают витамины и иммуностимуляторы, улучшающие иммунитет. После окончания антибактериальной терапии флору восстанавливают лекарствами, содержащими лактобактерии — это важнейшая часть полезной микрофлоры влагалища.
Мужчинам придется также принимать таблетки и ежедневно обрабатывать пенис специальным раствором или мазью, которые назначит врач.
Профилактика заключается в рациональном применении антибиотиков, регулярном посещении гинеколога со взятием мазков на флору, укреплении организма, соблюдении гигиены и отказе от ношения синтетического нижнего белья в жаркую погоду.

Прием гинеколога
Гинекология – сфера медицины, которая занимается изучением полового и репродуктивного здоровья представительниц прекрасного пола, а также помогает женщинам в период вынашивания и рождения ребенка. Прием гинеколога — обязательная часть жизни каждой женщины.
Мифы и правда о лечении молочницы
Миф №1. Молочница — это норма!
Возбудитель молочницы — грибы рода Candida, относящиеся к условно-патогенным микроорганизмам. Это значит, что они в небольших количествах содержатся в микрофлоре организма здоровых женщин. Такой факт наводит некоторых пациенток на мысль, что периодические проявления молочницы не заслуживают внимания.
Это заблуждение, ведь в норме грибковые возбудители не вызывают неприятных симптомов и не приносят своей обладательнице дискомфорт. А вот в больших количествах Candida становится опасной, поэтому молочницу нужно лечить.
Миф №2. Если молочницу не лечить, она пройдет самостоятельно
Это заблуждение пропагандируемое на многих сайтах, и привело к распространению хронической формы молочницы среди молодых женщин.
Первичные симптомы заболевания — сильный зуд и творожистые выделения, характерные для острой фазы болезни, действительно даже без лечения постепенно угасают. Но это ложное ощущение выздоровления. Уже через некоторое время неприятности вернутся снова — в тот момент, когда организм испытает сильную физическую или психологическую нагрузку. Кроме этого, повтору молочницы способствует изменение гормонального фона, что происходит в критические дни и при беременности.
Миф №3. Для лечения молочницы достаточно одной таблетки!
Реклама уверяет, что, приняв одну капсулу чудодейственного препарата, женщина навсегда забудет о симптомах молочницы. Да, молочница, может, и уйдет, но вот на смену ей явятся жесткий дисбактериоз, вагиноз и прочие заболевания, связанные с нарушением микрофлоры влагалища.
Все противогрибковые средства, применяемые в терапии кандидоза (молочницы), представляют собой лекарства, целенаправленно подавляющие патологическую флору. При этом безопасный препарат должен бережно воздействовать на слизистую, не вызывая дисбактериоза. Иными словами, лечить он должен плавно, оставляя время организму на адаптацию. Тогда как «убойная доза» уничтожит и возбудителя молочницы, и все живое, освободив плацдарм для заселения новым грибкам и бактериям.
Кроме этого, молочница редко приходит одна. Анализ (мазок) порой показывает целый букет ЗППП. В этом случае требуется комбинированное лечение.
Миф №4. Местные средства при молочнице бесполезны
Противогрибковые препараты местного действия быстро подавляют размножение грибка и играют важную роль в терапии молочницы. Свечи, крема, гели и спреи не вызывают побочных эффектов и не имеют ограничений по применению. Но местная терапия рассматривается гинекологами исключительно как дополнительная мера, так как она эффективна только на ранних стадиях развития патологии.
В то же время свечи и мази — препараты, подлежащие выбору при лечении кандидоза у беременных и кормящих женщин.
Миф №5. Появление молочницы не зависит от образа жизни
Развитие молочницы всегда имеет конкретную причину. Активируют грибковую флору частые стрессы, неправильное питание и тяжелые физические нагрузки, ослабляющие иммунитет. Оказывает влияние на состояние микрофлоры влагалища также несоблюдение правил личной гигиены, кроме того, болезнь можно получить, меняя партнеров и используя травмирующие секс-игрушки.
Еще одна, пожалуй, значительная причина, — бесконтрольное применение антибиотиков, влияющих на флору организма. Антибактериальные препараты широкого спектра не способны отличать “плохие” бактерии от “хороших”, они убивают все подряд не только во влагалище, но и в желудке, и в кишечнике. Поэтому любительниц самолечения ожидает сюрприз в виде дисбактериоза и сопутствующего ему кандидоза.
Миф №6. Самое эффективное лечение молочницы — народная медицина!
Народные способы лечения кандидоза обычно сводятся к использованию настоев и отваров трав для подмывания и спринцевания влагалища. С этой целью используются травы с антибактериальным и противогрибковым эффектом.
Эти меры хороши только в качестве подспорья к основному лечению, но вылечить молочницу таким образом нельзя. Для качественного лечения вагинального кандидоза нужно принимать противогрибковые препараты, иммуностимуляторы и витамины. Только такой набор лекарств гарантированно снижает вероятность рецидивов заболевания.
Где вылечить молочницу в Санкт-Петербурге
Вылечить молочницу сложнее, нежели предупредить. Ведите здоровый образ жизни, избегайте случайных половых связей и соблюдайте правила личной гигиены — эти нехитрые правила уберегут вас не только от молочницы, но и от других половых заболеваний. А если молочница все же настигла — обратитесь за профессиональной помощью к врачам многопрофильного медицинского центра Диана в СПБ.
Рецидивирующий урогенитальный кандидоз: особенности диагностики и лечения
Раздел только для специалистов в сфере медицины, фармации и здравоохранения!

А.М. САВИЧЕВА, д.м.н., профессор, Е.В. ШИПИЦЫНА, д.б.н., Научно-исследовательский институт акушерства, гинекологии и репродуктологии им. Д.О. Отта, Санкт-Петербург
Кандидозный вульвовагинит является самым распространеннным проявлением урогенитального кандидоза. Заболевание широко распространено среди женщин репродуктивного возраста. В 5-10% случаев заболевание имеет рецидивирующую форму. В статье обсуждаются вопросы диагностики и терапии урогенитального кандидоза, особое внимание уделено проблемам рецидивирующего кандидозного вульвовагинита.
Урогенитальный кандидоз — широко распространенное заболевание, которое может возникать у лиц обоего пола, но наиболее часто поражает женщин репродуктивного возраста. Согласно международной классификации Х пересмотра (2007) выделяют:
• В37.3 Кандидоз вульвы и вагины.
• В37.4 Кандидоз других урогенитальных локализаций.
Эксперты предлагают следующую клиническую классификацию:
• спорадический урогенитальный кандидоз (наблюдается у пациентов с нормальными показателями иммунитета и характеризуется клиническим течением средней тяжести),
• рецидивирующий урогенитальный кандидоз (характеризуется наличием 4 и более эпизодов урогенитального кандидоза в течение 1 года).
Кандидозное поражение слизистой оболочки вульвы и влагалища — кандидозный вульвовагинит (КВВ) — самая распространенная форма урогенитального кандидоза. Частота регистрации КВВ за последние 10 лет почти удвоилась и в настоящее время составляет 30–45% в структуре инфекционных поражений вульвы и влагалища. По данным исследователей, 70–75% женщин в течение жизни имеют хотя бы один эпизод КВВ, при этом в 5–10% случаев заболевание становится рецидивирующим. КВВ редко встречается у девочек до наступления менархе, однако к 25 годам уже около 50% женщин, а к началу периода менопаузы — около 75% женщин имеют хотя бы один диагностированный врачом эпизод заболевания. Также известно, что КВВ почти не встречается в постменапаузе, за исключением женщин, получающих заместительную гормональную терапию [1–3].
Наряду с клинически выраженным заболеванием существует бессимптомная колонизация влагалища дрожжеподобными грибами. Следует подчеркнуть, что около 20% здоровых женщин являются носителями дрожжеподобных грибов во влагалище, что не требует лечения. Возможно также кандидозное поражение органов мочевыделительной системы (уретрит, цистит, пиелонефрит). Согласно современным классификациям, урогенитальный кандидоз не относится к инфекциям, передаваемым половым путем, что, однако, не исключает возможности возникновения кандидозного баланопостита у мужчин – половых партнеров женщин с КВВ [1–3].
Дрожжеподобные грибы рода Candida широко распространены в природе. У людей они часто контаминируют кожные покровы и слизистые оболочки. Факторами риска, способствующими развитию кандидозного воспалительного процесса, являются гормональный дисбаланс, нарушения системного и местного иммунитета, изменения нормального микробиоценоза полостей вследствие нерационального применения антибактериальных препаратов и пр. Грибы рода Candida преимущественно колонизируют органы желудочно-кишечного тракта, в разных отделах которого в 50–60% наблюдений обнаруживаются несколько видов дрожжеподобных грибов. Кандиды обнаруживают в полости рта у 30% взрослых женщин. Считается, что орогенитальные половые контакты способствуют колонизации половых органов мужчин грибами рода Candida [2, 3].
При исследовании вагинального отделяемого больных кандидозным вульвовагинитом наиболее часто обнаруживают вид Candida albicans (около 70–90%). Другие виды рода Candida — C. tropicalis, C. parapsilosis, C. kefir, C. krusei, C. lusitaniae, C. guilliermondii, C. glabrata, C. lambica выделяются в 10–30% наблюдений. В последние годы C. glabrata описан как возбудитель нозокомиальных инфекций. Грибы C. glabrata, характеризующиеся отсутствием способности образовывать псевдомицелий, также могут быть комменсалами слизистых оболочек человека. Доля выделения C. glabrata среди других видов Candida spp. из полости рта, влагалища, кишечника и фекалий достигает 9% наблюдений. Кандидозная инфекции, ассоциированная с C. glabrata, имеет преимущественно эндогенный характер, однако возможно и экзогенное инфицирование из внешней среды: почва, вода, экскременты, некоторые пищевые продукты и др. [2, 3].
Клиническая картина
КВВ характеризуется образованием на гиперемированной слизистой оболочке вульвы и влагалища беловатого налета. Появляются характерные крошковатые «творожистые» белые выделения. Больных беспокоит мучительный зуд и жжение. Возможно жжение вульвы при мочеиспускании и болезненность при половом контакте. Поражение вульвы и влагалища дрожжеподобными грибами отличается большим упорством и склонностью к рецидивам. При рецидивирующем КВВ может наблюдаться сухость, атрофичность, лихенификация в области поражения, скудные беловатые вагинальные выделения.
К осложнениям урогенитального кандидоза у женщин относится развитие ВЗОМТ, возможно вовлечение в патологический процесс мочевыделительной системы (уретроцистит). На фоне урогенитального кандидоза возрастает частота развития осложнений течения беременности, а также увеличивается риск анте- или интранатального инфицирования плода. Кандидоз плода может привести к его внутриутробной гибели и преждевременным родам.
У новорожденных кандидоз может протекать в виде локализованной инфекции (конъюнктивит, омфалит, поражение ротовой полости, гортани, легких, кожи) и диссеминированного поражения, развившегося в результате кандидемии. В послеродовом периоде у женщин возможно развитие кандидозного эндометрита [1–3].
Диагностика
Для диагностики урогенитальной кандидозной инфекции применяют микроскопические и культуральные методы с выделением дрожжеподобных грибов, их видовой идентификацией, определением чувствительности грибов к антимикотическим препаратам, молекулярно-биологические методы (ПЦР) [3]. Необходимо помнить о возможности быстрого размножения гриба и начинать исследование как можно скорее после асептического взятия материала. Для взятия материала используется вагинальный тампон или инокуляционная петля 10 мкл. Забор материала производят из влагалищного свода и боковых стенок влагалища. Для микроскопического исследования материал помещается на два предметных стекла, для культуральной и молекулярно-биологической диагностики — в специальную транспортную среду.
Микроскопический метод предпочтителен для постановки диагноза урогенитального кандидоза, поскольку у 20% здоровых женщин во влагалище присутствуют кандиды, которые дадут рост при культуральном исследовании, что может привести к необоснованной постановке диагноза. Для микроскопии используют неокрашенные препараты, а также препараты, окрашенные по Граму, по Романовскому-Гимзе, метиленовым синим. В основе диагноза лежит обнаружение элементов гриба: единичных почкующихся клеток, псевдомицелия, других морфологических структур (бластоконидии, псевдогифы).
Культуральный метод необходим при хроническом рецидивирующем течении заболевания, для идентификации дрожжеподобных грибов (особенно для выявления видов, не относящихся к C. albicans), при изучении действия лекарственных антимикотических препаратов, при атипичном течении заболевания, когда исключена этиологическая роль других возможных возбудителей. Необходимость видовой идентификации возбудителя в практическом отношении обусловлена устойчивостью некоторых видов Саndidа к антимикотическим препаратам. Для подтверждения диагноза рецидивирующего КВВ необходимо выделение микроорганизма в культуре с идентификацией редких видов, особенно C. glabrata. C. glabrata и другие виды Candidia, не относящиеся к виду C. albicans, выделяются у 10–20% пациентов с рецидивирующим КВВ, при этом C. glabrata не формирует псевдогифы или гифы и поэтому трудно визуализируется при использовании микроскопического метода. Традиционные схемы терапии не так эффективны в отношении этих видов по сравнению с C. albicans [3–4].
Молекулярно-биологические методы (ПЦР) направлены на обнаружение специфических фрагментов ДНК и/или РНК и могут быть использованы для видовой идентификации грибов рода Candida. Необходимость видовой идентификации возбудителя в практическом отношении обусловлена устойчивостью некоторых видов Саndidа к антимикотическим препаратам. Высокочувствительны и специфичны. Имеют ограничения из-за возможного присутствия дрожжеподобных грибов в норме.
Для назначения рационального лечения необходимо учитывать клиническую форму кандидоза, его распространенность и выявленные предрасполагающие факторы (общие и местные). При наличии явных клинических проявлений этого заболевания лечение может быть назначено без дополнительного лабораторного обследования. В случае рецидивирования процесса необходимо проведение лабораторного исследования с определением чувствительности кандид к антимикотическим препаратам.
Принципы лечения урогенитального кандидоза должны быть следующие: эрадикация возбудителя, устранение факторов риска, устранение факторов аллергизации, укрепление неспецифической иммунологической реактивности организма. Схемы терапии урогенитального кандидоза представлены в таблице. При спорадическом КВВ противогрибковые производные азола (флуконазол, клотримазол и др.) и полиеновые антибиотики (натамицин) чаще применяют наружно в соответствующих формах: свечах, вагинальных шариках, вагинальных таблетках и креме со специальным аппликатором [1, 2, 4].
| Таблица. Схемы терапии урогенитального кандидоза | |
| Лечение кандидоза вульвы и вагины | – Натамицин вагинальные суппозитории 100 мг 1 раз в сутки в течение 6 дней или – клотримазол вагинальная таблетка 200 мг 1 раз в сутки перед сном в течение 3 дней или 100 мг 1 раз в сутки перед сном в течение 7 дней или – клотримазол 1% крем 5 г 1 раз в сутки интравагинально перед сном в течение 7–14 дней или – итраконазол вагинальная таблетка 200 мг 1 раз в сутки перед сном в течение 10 дней или – миконазол вагинальные суппозитории 100 мг 1 раз в сутки перед сном в течение 7 дней или – бутоконазол 2% крем 5 г 1 раз в сутки интравагинально перед сном в течение 3 дней или – итраконазол 200 мг внутрь 1 раз в день в течение 3 дней или – флуконазол 150 мг внутрь однократно |
| Лечение кандидозного баланопостита | – Натамицин 2% крем 1–2 раза в сутки в течение 7 дней или – клотримазол 1% крем 2 раза в сутки в течение 7 дней или – миконазол 2% крем 2 раза в сутки в течение 7 дней или – итраконазол 200 мг внутрь 1 раз в день в течение 3 дней или – флуконазол 150 мг внутрь однократно |
| Лечение рецидивирующего урогенитального кандидоза | После основного курса терапии, включающего системный и местный антимикотики, рекомендуется проведение поддерживающей терапии в течение 6 мес. одним из препаратов: – флуконазол 150 мг перорально 1 раз в неделю или – клотримазол 500 мг вагинальная таблетка один раз в неделю- |
| Лечение кандидоза, вызванного не Candida albicans | – Mестная терпия азолами 7–14 дней – борная кислота 600 мг в желатиновых капсулах вагинально 1 раз в день 2 недели – при необходимости — поддерживающая терапия нистатином в вагинальных свечах по 100 000 ЕД 1 раз в день |
| Лечение беременных | Применяют местнодействующие антимикотические средства: – натамицин вагинальные суппозитории 100 мг 1 раз в сутки в течение 3–6 дней (разрешен к применению с 1-го триместра беременности); или – клотримазол вагинальная таблетка 100 мг 1 раз в сутки перед сном в течение 7 дней или 1% крем 5 г 1 раз в сутки интравагинально перед сном в течение 7 дней (разрешен к применению у беременных со 2-го триместра) |
При рецидивирующем КВВ используется более длительный курс интенсивной терапии с применением флуконазола — местная терапия в течение 7–14 дней или 3 дозы по 150 мг перорально с интервалом в 3 дня [1, 2, 4]. Также при рецидивирующем кандидозном вульвовагините рекомендуется проведение поддерживающей терапии в течение 6 мес.: 150 мг флуконазола перорально каждую неделю. Эффективность данного подхода для профилактики рецидивирующего КВВ подтверждена в недавно проведенном метаанализе [5]. Если пероральный прием невозможен, назначают местную терапию перемежающимися курсами. Считается, что у 30–50% женщин возникают рецидивы при прекращении поддерживающей терапии [4].
Для лечения рецидивирующего КВВ, ассоциированного с дрожжеподобными грибами, не относящимися к виду C. albicans, предлагается терапия с использованием борной кислоты [4, 6]. Данные литературы подтверждают, что борная кислота является безопасным недорогим альтернативным препаратом для лечения рецидивирующего КВВ, вызванного кандидами, не относящимися к виду C. albicans [6].
Эффективность рутинного лечения половых партнеров является спорным вопросом. Научными исследованиями, проведенными на основании принципов доказательной медицины, установлено, что частота рецидивов урогенитального кандидоза у женщин не зависит от проведенного профилактического лечения половых партнеров. При развитии у полового партнера женщины явлений кандидозного баланопостита и уретрита целесообразно проведение обследования и при необходимости — лечения [1, 4].
Рецидивирующая форма КВВ встречается в 5–10% случаев. Для подтверждения диагноза рецидивирующего КВВ необходимо выделение микроорганизма в культуре с идентификацией редких видов, особенно C. glabrata, т. к. традиционные схемы терапии не так эффективны в отношении этих видов. При лечении рецидивирующего КВВ требуется более длительный курс интенсивной терапии и проведение поддерживающей терапии.
Литература
1. Российское общество дерматовенерологов и косметологов. Клинические рекомендации по ведению больных инфекциями, передаваемыми половым путем, и урогенитальными инфекциями. Москва: Деловой экспресс, 2012, 112 с.
2. Савичева А.М. Диагностика и лечение урогенитального кандидоза. Трудный пациент, 2006, 4(9): 28-32.
3. Савичева А.М., Кисина В.И., Соколовский Е.В. и др. Кандидозный вульвовагинит. Методические рекомендации для врачей. СПб: Изд-во Н-Л, 2009, 88 с.
4. Centers for Disease Control and Prevention. Sexually Transmitted Diseases Treatment Guidelines, 2010. MMWR, 2010, 59 (RR-12).
5. Rosa MI, Silva BR, Pires PS, et al. Weekly fluconazole therapy for recurrent vulvovaginal candidiasis: a systematic review and meta-analysis. Eur J Obstet Gynecol Reprod Biol., 2013, 167(2): 132-136.
6. Iavazzo C, Gkegkes ID, Zarkada IM, Falagas ME. Boric acid for recurren vulvovaginal candidiasis: the clinical evidence. J Womens Health (Larchmt), 2011, 20(8): 1245-1255.


