Спермограмма, её анализ и что он выявляет?
Исследование эякулята, позволяющее понять возможности мужской спермы и оценить способность спермы к оплодотворению женской яйцеклетки называется спермограммой. Спермограмма — это тот анализ, что выявляет нарушения производящей функции на различных уровнях – субклеточном, клеточном, гистологическом, органном. При помощи спермограммы можно сказать, способен ли мужчина зачать ребенка, и при отрицательном ответе определить причины дисфункции.
Подготовка к проведению спермограммы: правила сдачи биоматериала
Основной способ сбора биологического материала на анализ – мастурбация. Всемирная организация здравоохранения настаивает на том, что данный метод является самым качественным. Если взять сперму в процессе прерванного полового контакта или любым другим способом, показатели могут быть искажены.
Для забора исследуемого материала в лабораториях, где проводят подобный анализ, имеется специальная комната, где мужчина без проблем может расслабиться и провести все необходимые манипуляции. Для создания соответствующего настроения в комнате есть журналы эротического содержания.
Как и любой другой анализ сперму для спермограммы важно сдать правильно, в противном случае реальная картина может оказаться сильно искаженной, и врач не сможет назначить качественное и действенное лечение. Накануне исследования правила сдачи спермограммы разъясняет врач, назначающий анализ.
- За три дня до сдачи анализа происходит полный отказ от спиртных напитков, даже слабоалкогольных;
- На протяжении этого же времени следует полностью исключить половые контакты;
- Следует избегать высоких температур, по этой причине полностью исключают посещение бань, саун, прием горячих ванн;
- Нельзя собирать биоматериал в результате прерванного полового акта – в нем могут находиться клетки женской вагинальной флоры;
- Нельзя собирать сперму в презерватив – в нем присутствует смазка, она также исказит картину;
- При заборе спермы посредством мастурбации запрещено пользоваться смазкой и даже слюной;
- Биоматериал должен собираться непосредственно перед исследованием.
Состав спермы – показатель непостоянный. Для получения качественного исследования сперматозоидов, в полной мере отражающего реальную картину состояния мужского здоровья, потребуется сдать анализ не меньше трех раз с перерывом в десять дней.
Виды анализов спермограммы
Существует несколько видов спермограммы, между собой они отличаются комплексом предполагаемых исследований.
- Базовый – включает в себя стандартные исследования, рекомендованные ВОЗ.
- MAR-тест – помогает выявить наличие антиспермальных тел, своим присутствием разрушающих сперматозоиды.
- Спермограмма по Крюгеру – предполагает определение морфологии сперматозоидов.
Нормы спермограммы
У полностью здорового мужчины в заключение анализа будет значиться – нормоспермия. При этом диагнозе допускается незначительное отклонение спермограммы от средних показателей по вязкости, кислотно-щелочному балансу и времени разжижения. Причиной подобных отклонений от норм спермограммы может стать неправильное питание, несоответствующий нормальным показателям химический состав употребляемой пищи.
На показателях спермы могут отразиться произошедшие сбои в цитологических свойствах материала.
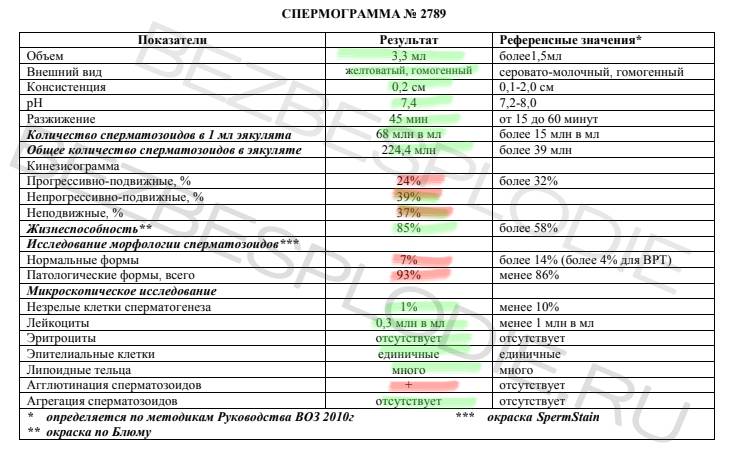
На общий показатель нормы спермы может сказаться даже регион проживания мужчины, климатические условия, образ жизни. ВОЗ не делает подобных разграничений, беря за норму усредненный показатель. Именно поэтому лаборанты, беря за основу показатели от ВОЗ корректируют их с учетом региона проживания пациента.
Расшифровка результатов спермограммы
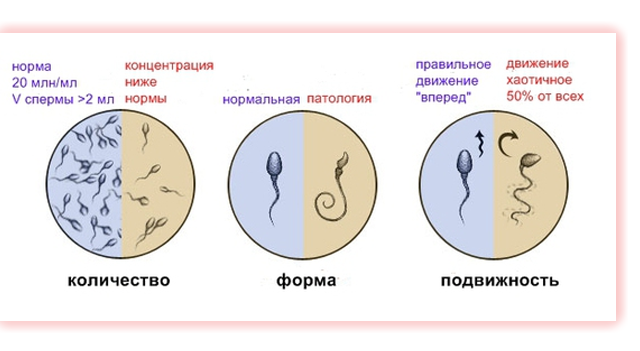
Для получения полной картины важно правильно расшифровать анализ спермограммы. Как расшифровать сперму, знает опытный врач. Делать это самостоятельно нежелательно, из-за наличия многих нюансов, которые нужно уметь правильно трактовать при расшифровке спермограммы.
- Время разжижения спермы. Сперма – вязкая жидкость, но через некоторое время она начинает разжижаться, высвобождая сперматозоиды. Данный процесс не должен наступать раньше 10 минут, но не выходить за пределы часа. Данное нарушение может быть вызвано сбоями в работе предстательной железы, в результате такого процесса снижается подвижность сперматозоидов.
- Уровень кислотности. Микрофлора женского влагалища имеет кислую среду. Попадая в нее сперматозоид погибает, выжить и достичь цели – оплодотворить яйцеклетку ему позволяет семенная жидкость. Если нарушение кислотности – единственное отхождение от нормы, за отклонение это не считают.
- Объем спермы. За показатели нормы берут 2-6 мл жидкости. Слишком маленький объем не позволяет произвести полноценный процесс оплодотворения, так как все сперматозоиды гибнут, попадая в кислую среду влагалища. Большое количество на положительном исходе полового акта никак не сказывается.
- Цвет. Бело-сероватый оттенок – норма, наличие желтоватого, молочного и бело-молочного тона также не считается отклонением.
- Лейкоциты. Их уровень в количестве 1 млн/мл считается нормой.
- Эритроциты. У здорового мужчины быть их не должно совсем, их наличие говорит о серьезных патологиях.
- Слизь. Если расшифровка анализа эякулята выявила ее наличие, значит в организме идет воспалительный процесс.
- Концентрация. Число сперматозоидов в эякуляте уменьшается в результате развития бесплодия. Слишком малое содержание сперматозоидов значительно снижает шансы на оплодотворение.
- Подвижность сперматозоидов. Данный симптом имеет 4 стадии проявления.
- Морфология клеток. Правильность строения сперматозоидов и отсутствие дефектов.
- Агглютинация сперматозоидов. Процесс склеивания клеток между собой. Приводит к малоподвижности.
- АСАТ – иммуноглобулин, его наличие свидетельствует о наличие бесплодия.
Питание для улучшения спермы
Здоровье мужчины напрямую зависит от диеты. Копчености, яйца, мясо, рыба пагубно влияют на качество спермы. Улучшают подвижность клеток регулярно в организм витамины и антиоксиданты. Это избавит от свободных радикалов и улучшит общее состояние спермы. Диета для улучшения качества спермы обязательно должна включать кисломолочные продукты, сладкие приправы, орехи, зелень, фрукты. Это поможет стабилизировать состав спермы и вывести ее на качественно новый уровень.
Что показывает спермограмма и как проводится исследование?
Метод, помогающий определить наличие и причину бесплодия у мужчин, называется спермограммой. Для исследований используется семенная жидкость, эякулят. Когда данные получены, врачи занимаются анализом спермограммы. Мужчина, считающий, что если член может стоять, то никаких проблем со здоровьем не возникнет, сильно заблуждается. Только глубокие клинические исследования позволяют разобраться в причинах, почему мужчина не может стать отцом. Врачи не только сделают все возможное, но и обозначат, сколько стоит анализ спермограммы.

Что такое спермограмма
Спермограмма – метод диагностики, относящийся к микроскопическому и макроскопическому исследованию спермы. Когда речь заходит об анализе спермы, следует помнить, что этот термин содержит в себе многие методы диагностики, среди которых присутствует спермограмма, изучающая качество и объем сперматозоидов. Большинство отечественных урологов, андрологов пользуются терминами, считая их синонимами.
Эякулят и сперма – две субстанции, термины, обозначения которых синонимичны:
- Эякулят – жидкость, выделяемая при оргазме из мужского члена, состоящая из семенных пузырьков, секрета простаты и спермиев.
- Сперма – жидкость, выделяемая при эякуляции, состоящая из концентрированной суспензии спермиев.
Из чего состоит сперма
Состав спермы: вода – 90%, органические вещества – 6%, микроэлементы – 4%.
- Семенной плазмы – смеси, в которую попадают жидкости из простаты, протоков придатка яичек, парауретральных и бульбоуретральных желез , семявыносящих канальцев, яичек, семенных пузырьков;
- Форменных элементов, где сперматозоиды занимают лидирующую позицию, достигая 15-100 млн. на 1 мл эякулята. Сперма содержит примеси, но общий объем прочих компонентов не превышает двух процентов. Состоят примеси из кристаллов Бетхера, призматических кристаллов, осадочных солей фосфорных кислот, спермина, возникающего от испарения влаги из семенной жидкости, пигментных и липидных зерен, белковых гранул, простатических камней, осадочных телец сперматозоидов, лейкоцитов, цилиндрических эпителиев, круглых дегенеративных клеток, появляющихся из выстилки прямых канальцев, сети яичек, герминативного эпителия.
Мужской половой клеткой называют сперматозоид, имеющий существенные отличия от прочих структур в человеческом организме. Состоит из 23 хромосом, 22 из которых являются соматическими, содержат данные о строении тела, а одна половая – для женской Х или для мужской Y.
Сперматогенезом называют возникновение «головастиков» в яичках, длящееся от 65 до 75 суток, а за 24 часа образовывается примерно 3 млн. спермиев.

Головка занимает 51% объема от общей массы, имеет округло-острую форму, ядро, длина достигает 4-5 мкм, ширина 2,5-3.5 мкм, внешняя поверхность имеет акросому, ферменты которой расщепляют яйцеклеточную оболочку. Шейка объединяет шейку сперматозоида и головку, имеет четкие очертания, тонка и обладает шириной менее 1 мкм. Жгутик, отвечающий за движение спермия, отправляет клетку по заданному маршруту к яйцеклетке, имеет длину 45 мкм, ровную поверхность.
Как происходит анализ
- Мужчине необходимо воздерживаться от половых актов, мастурбации в течение 2-7 дней. Исследования, проводящиеся позже, также требуют воздержания на тот же самый период: если срок составил 3 дня, то и для всех последующих исследований перерыв будет таким же;
- Исключены температурные повышения – прием горячего душа, ванны, посещение бани, сауны;
- Запрещено употребление алкогольных напитков на срок до двух недель до начала исследований;
- Врачи исключают употребление препаратов, прием которых сказывается на урогенитальном тракте.
Процесс добычи спермы
- Пациент сдает жидкость в лабораторных клинических условиях, так минимизируется время между получением веществ и диагностированием;
- Мастурбация — способ добычи спермы. Используется стерильный стаканчик из пластика или стекла с широким горлом, приобретается в лабораториях или аптеках. В редких ситуациях применяются презервативы с отсутствующими спермицидами;
- Собирается вся сперма, среди обилия которой значимая часть – первая капля, чья потеря приведет к неверным данным после исследований;
- 20-40 градусов – оптимальная температура посуды;
- Сбор спермы проводится и в условиях дома, если жидкость транспортируют в течение часа, используя светонепроницаемый пакет, при температуре 20-40 градусов.
- Жидкость, извлеченная путем ППА, не годится для изучения, так как в большинстве случаев теряется первая капля, содержащая подробную и важную информацию.
- Простые презервативы не годятся для сбора жидкости, так как латекс оказывает разрушающее воздействие на «головастиков».

По рекомендации Всемирной Организации Здравоохранения исследования эякулята проводятся с применением минимум двух образцов, интервал между которыми составляет от недели до месяца, время воздержания между пробами строго одинаково. Диагностические методы отображают фертильную возможность представителя мужского пола.
Принятые нормы
Когда мужчина сдал анализ спермограммы, важно ознакомиться с указанными нормами в составе, внешнем виде и прочем.
- Однородность жидкости, беловато-сероватый цвет;
- Эякулят в объеме от 1,5 до 6 мл;
- Вязкость ниже 2 см – используя стеклянную палочку, сперму растягивают на эту длину;
- Разжижение менее получаса;
- Показатель рН от 7,2 до 7,8.

- Концентрация спермиев 15 млн/мл;
- Общий объем спермиев в эякуляте свыше 39 млн;
- Отсутствует агглютинация сперматозоидов;
- Жизнеспособные сперматозоиды превышают отметку в 58%;
- Эритроциты отсутствуют;
- Количество лейкоцитов ниже 1 млн на 1 мл.
- Подвижно-прогрессивные свыше 32%;
- Общая подвижность не ниже 40%.
- Цинка: свыше 2,4 мкмоль/пр;
- Лимонной кислоты: 10 мг мкмоль/пр;
- Фруктозы: более 13 мкмоль/пр.
- По MAR-тесту ниже 50%;
- По immunobead-тесту ниже 50%.
Специалист изучает наиболее важные данные: объем спермиев, способность яичек к выработке «головастиков», их транспортировке. Важно количество эякулята, указывающее на возможность желез вырабатывать секрет, обеспечивающий жизнедеятельность спермиев. Если исследования показали плохой результат, вероятность зачатия снижается, но это не свидетельствует о полной неспособности быть отцом.
Расшифровка данных
Расшифровать анализ спермограммы врач может с нескольких вариантов, но наиболее частый – цвет и разжижение. Сперма нормального типа обладает бело-серым цветом, немного опалесцирует, имеет однородную массу, разжижается в условиях помещения в течение четверти часа. Если время разжижения занимает более часа, прибегают к дополнительным мерам, используя ферменты, растворяющие жидкость и дающие возможность дальнейшей проверки.
Сперма не должна содержать кровяных вкраплений, слизи, гноя, а также гематина коричневого цвета, указывающего на случившееся ранее кровотечение. Желтый оттенок эякулята свидетельствует о наличии желтухи, появляется, если мужчина принимает антибиотики или поливитамины. Гелевые зерна, вероятность присутствия которых не исключена, не растворяются во время разжижения.
Сперма, необходимая для обработки в лабораторных условиях, составляет не менее 1 мл, а для оплодотворения яйцеклетки требуется от 1,5 до 5 мл. На объем спермы не влияет число сперматозоидов, имеет значение количество плазмы семени.
Оценка проводится после того, как сперма разжижена. Длина волокон при касании инструментом спермы указывает на вязкость: при повышенной консистенции снижается активность сперматозоидов, говорит о присутствующих антиспермальных антителах.
Кислотность колеблется от 7.2 до 7,8 в норме. Когда уровень кислотности превышает отметку 7,8, указывает на инфекционное заболевание. Обструкция семявыносящего пути либо его врожденное отсутствие приводит к развитию азооспермии, когда сперматозоиды не имеются вовсе, а кислотность снижается до 7,0 и более.
При помощи специальных микроскопов просматривают неокрашенные и окрашенные жидкости. Используя счетную камеру – гемоцитометр, врач ведет подсчет сперматозоидов, проводя расчеты общего количества и объема на 1 мл. Крайне низкое содержание живых организмов в сперме говорит об олигоспермии, требует дополнительной пробы с применением центрифуги, исследования получившегося осадка, криптозооспермии.
Осадок, не содержащий сперматозоидов, зовется азооспермией. В случае, когда после центрифугирования осадок не содержит сперматозоидов, клеток сперматогенеза, речь идет о двусторонней обструкции семявыносящих путей.

Диагностирование активности сперматозоидов проводится дважды с учетом просмотра пяти полей зрения под микроскопом и оценкой минимум двух сотен спермиев. Они подразделяются по критериям подвижности:
- Быстрому прогрессивному движению свойственно 25 и более микрон в секунду при температуре в 37 градусов. Либо 20 или более микрон в секунду при температуре 20 градусов. Известно, что 25 микрон равняются 5 размерам головок спермия. Данные свойственны для более трети спермиев;
- Медленные прогрессивные сперматозоиды, их сравнивают с движением улитки;
- Непрогрессивные «головастики», менее 5 микрон в секунду;
- Обездвиженные сперматозоиды.
Общей подвижностью считают объем 1, 2 и 3 категорий, набравших не менее 40%. Прогрессивная подвижность спермиев – сумма 1 и 2 категорий, не ниже 32%.
Скорость снижается, если у мужчины наблюдаются заболевания инфекционного характера, такие как везикулит, уретрит, простатит. Наличие сперматических антител также снижает подвижность организмов.

Эякулят содержит не только сперматозоиды, но и другие элементы, именуемые «круглыми клетками». Название получили потому, что при многократном увеличении различить и изучить часто не представляется возможным. Идентификация проводится при помощи специальных красителей. Врачи относят к «круглым клеткам» скопления лейкоцитов, сперматогенные, простатические и эпителиальные клетки. Норма эякулята – 5 млн «круглых клеток» на 1 мл.
В нормальном эякуляте содержатся лейкоциты, но их чрезмерное количество (лейкоцитоспермия) свидетельствует о прогрессирующем воспалительном или инфекционном процессе.
При обнаружении большого процента лейкоцитов в жидкости нужно назначать еще одно исследование, состоящее из бактериологического посева секрета простаты, мочи и выделений из гениталий. Отсутствующие лейкоциты свидетельствуют об инфекционном заболевании.
Незрелые клетки в зародышевом состоянии, сперматогонии, сперматоциты, сперматиды, эпителий указывают на нарушения, связанные с созреванием спермиев, гипосперматогенезом, замедленным ростом клеток, клеточной дисфункцией Сертоли, варикоцеле, что приводит к малой доле успешного оплодотворения при помощи пробирки.
К расшифровке анализа спермограммы относится проверка на агглютинацию. Склеенные между собой жгутиками, головками, шейками или всем сразу живые организмы теряют подвижность, что приводит к иммунологическому бесплодию. Для здорового мужчины, не имеющего проблем с половой системой, отсутствует агглютинация. Чтобы диагностировать патологию, применяют immunobead-тест и MAR-тест.
Показатель жизнеспособности сперматозоидов исследуется при наличии 50% и более неподвижных «головастиков». Живые подвергаются окрашиванию, тогда как мертвые организмы, имеющие разрушенную мембрану, не меняют цвет. Сдав необходимый обьем жидкостей, при помощи теста определяют количество живых и неподвижных сперматозоидов. При дефектах структур жгутиков спермии живы, но находятся без движения.
Обилие мертвых «головастиков» говорит о некроспермии, присутствии заболевания яичек. Количество жизнеспособных сперматозоидов не должно быть ниже 58%.

- Эякулят здорового мужчины зовется «нормозооспермией»;
- При общем количеств «головастиков» находящемся ниже планки в 20*106/мл, врач указывает на олигозооспермию;
- Планка ниже, чем 50% сперматозоидов категорий 1 и 2, имеющих прогрессивные движения, либо группы А в 25% свидетельствует об астенозооспермией;
- Нормальное строение сперматозоидов в объеме менее 15% называют тератозооспермией;
- Три скомбинированных между собой состояния,указанных ранее, именуются олигоастенотератоспермией;
- Чаще всего встречается схема объединения с нарушениями сперматозоидов, пониженной подвижностью, сниженным объемом, называемая олигоастенозооспермией;
- При выявлении сперматозоидов исключительно при центрифугировании патология указывает на криптозооспермию;
- Отсутствие живых организмов в проверяемых препаратах свидетельствует о некрозооспермии;
- Лейкоциты, превышающие норму, говорят о пиоспермии;
- Отсутствующие в эякуляте сперматозоиды – признак аспермии/азооспермии.
Как сдавать спермограмму: подготовка к анализу и расшифровка результатов
Каждый мужчина, который заботится о своём здоровье и планирует продолжение рода, должен знать, что такое спермограмма, и когда её нужно проводить. Исследование помогает установить активность сперматозоидов, а также их способность к оплодотворению женской яйцеклетки.
Выявить состояние сперматозоидов помогает спермограмма
Что показывает спермограмма?
Цель исследования – изучение состояния репродуктивной функции мужчины, её фертильности (степень способности сперматозоидов соединяться с яйцеклеткой). Анализ позволяет приводить мониторинг мочеполовой системы в целом на предмет воспалений, инфекций или патологических отклонений.
Спермограмма представляет собой объективный диагностический метод, который показывает:
- подвижность сперматозоидов (нормальная, снижена или отсутствует);
- качество семенной жидкости (цвет, консистенцию, запах, время разжижения, вязкость, кислотность флоры, слизь);
- состояние дополнительных элементов (число лейкоцитов, присутствие красных кровяных телец, слипание сперматозоидов);
- морфологию клеток (количество нормальных клеток, наличие аномальных, присутствие незрелых сперматозоидов, жизнеспособных половых тел).
Микроскопическое исследование семенной жидкости (эякулята) даёт возможность точно определить оплодотворяющую способность мужчины, подтвердить или опровергнуть бесплодие, выявить урологические патологии.
Где сдают анализ?
Анализ спермы можно сдать в учреждениях, которые имеют для этого специальное оборудование и высококвалифицированные кадры.
Чаще всего это:
- государственные или частные клиники;
- центры репродукции (занимаются выявлением и лечением нарушения репродуктивной способности, осуществляют искусственное слияние половых клеток);
- лабораторные центры при научных организациях и медицинских институтах;
- крупные сети диагностических лабораторий, которые имеют все условия, как для изучения биологического материала, так и для его сбора (психологический комфорт при сдаче анализа).
Выбор учреждения остаётся за пациентов.
Стоимость процедуры
На цену анализа спермы влияют несколько факторов:
- быстрота выполнения исследования;
- изучаемые параметры (комплексный мониторинг или выборочное обследование);
- применение конкретных реактивов, оборудования, их качество;
- уровень лаборатории и квалификация специалистов.
Средняя стоимость процедуры, которая включает стандартные параметры диагностики, составляет 1380 р. Результаты можно получить на следующий рабочий день.
Услуги, стоимость которых не входит в стандартную процедуру:
- срочный анализ (в течение 3-4 часов) – от 300 до 500 р.;
- расшифровка специалиста – от 1450 до 2100 р.;
- расширенная спермограмма – 700 р. (биохимия спермы), 2170 р. (МАР-тест).
Показания к сдаче анализа спермы
Исследование спермы является обязательным условием в следующих ситуациях:
- изучение состояния репродуктивной системы мужчины в период планирования парой беременности;
- безрезультатные попытки забеременеть на протяжении 1,5-2 лет, при условии, что супружеская пара в интимной жизни не предохраняется;
- выявление бесплодия у мужчины, который перенёс травмы половых органов, инфекционные или воспалительные процессы, гормональный дисбаланс;
- подготовка семейной пары к искусственному оплодотворению;
- проведение искусственной инсеминации с целью донорства спермы или заморозки половых клеток для оплодотворения яйцеклетки в будущем (когда мужчина решит иметь детей);
- контроль хода лечения урологических заболеваний или бесплодия, мониторинг терапевтического эффекта назначенных препаратов.
Сдать спермограмму мужчина может и в профилактических целях, чтобы исключить возможные патологии в мужской половой системе и оценить состояние репродуктивной функции.

Сдайте анализ спермы перед зачатием ребенка
Подготовка к спермограмме
Важным моментом в анализе спермы является подготовка пациента к сдаче биологического материала. От этого зависит достоверность результатов. Чтобы исследование было точным, нужно за 3–4 дня до процедуры соблюдать определённые условия.
- Воздержание от интимных отношений.
- Не употреблять алкоголь, медикаментозные препараты.
- Исключить использование тепловых процедур (сауны, бани, горячая ванна).
- Избегать переохлаждения.

Нельзя перед сдачей анализов употреблять алкоголь
Для соблюдения всех правил сдачи (температура материала, стерильность), манипуляцию лучше проводить в специализированном учреждении. Не всегда мужчинам удаётся правильно собрать сперму дома и довести её до лаборатории, выдерживав все нюансы транспортировки.
Как проводится исследование?
Изучением эякулята занимается лаборант-сперматолог. Исследование проходит в несколько этапов.
- Визуальный осмотр биологического материала. Специалист анализирует цвет, консистенцию, количество спермы.
- Микроскопическое исследование полученного образца. Проводится фазово-контрастная микроскопия, изучение морфологии семенной жидкости.
- Биохимический анализ спермы – развёрнутая диагностика.
Оценка всех показателей занимает 3–4 часа. Результаты анализов можно получить на следующий рабочий день после сдачи семенной жидкости.
Норма показателей при спермограмме
Сперма здорового человека должна соответствовать установленным референсным значениям – по ВОЗ.
Таблица «Нормальные показатели спермограммы»
| Наименование маркеров | Референсные значения |
| Макроскопическое исследование | |
| Количество собранной спермы | От 2 мл |
| Цвет | Белый, молочный, иногда с желтоватым или серым оттенком |
| Запах | Кисловатый |
| Консистенция | Вязкая |
| Наличие слизи | Отсутствует |
| Время разжижения | От 10 минут до 1 часа |
| Кислотность среды | 7,2–8,0 |
| Изучение под микроскопом | |
| Число половых клеток в 1 мл спермы | Более 20 млн. |
| Общее число половых клеток в семенной жидкости | 40–600 млн. |
| Склеивание сперматозоидов между собой и оседание (агглютинация) | Отсутствует |
| Приклеивание половых клеток к фрагментам эпителия, эритроцитам, лейкоцитам (агрегация) | Отсутствует |
| Эритроциты | Отсутствуют |
| Круглые белые клетки – лейкоциты | Меньше 1 млн в 1 мл спермы |
| Лецитиновые зерна (секрет простаты) | Всегда присутствуют |
| Окраска по Блюму (жизнеспособность) | От 57% |
| Кинезисграмма | |
| Подвижность сперматозоидов | От 32% прогрессивно подвижных половых клеток |
| Морфологические параметры (по Крюгеру) | |
| Форма сперматозоидов | Овальная головка и длинный хвост |
| Клетки сперматогенеза (незрелые сперматозоиды) | 2–4 шт. на 100 сперматозоидов |
| Клетки эпителия канальцев семенных | До 2% |
| Биохимия крови | |
| Лимонная кислота | 2–3 ммоль/л |
| Цинк | 2,08 ммоль/л |
| Фруктоза | От 7 ммоль/л |
| Альфа-гликозидаз | Присутствует |
Спермограмма считается хорошей, если подвижных половых клеток больше 30%. В анализе важно брать во внимание все показатели. Учитывая тот факт, что эякулят полностью обновляется каждые 3 месяца, мужчине нужно уточнить у специалиста, когда правильно сдавать материал и сколько процедур понадобится для постановки диагноза.
Расшифровка результатов
Самостоятельно разобраться в результатах спермограммы невозможно. Интерпретацией занимаются специалисты – уролог или андролог. Есть несколько видов заключения анализа, которые отображают состояние репродуктивной функции мужчины.
- Нормоспермия и нормозооспермия– высокая фертильность, все показатели в норме.
- Аспермия (нет сперматозоидов и незрелых клеток) и азооспермия (секрет простаты и клетки сперматогенеза есть, сперматозоидов нет).
- Олигоспермия и олигозооспермия – недостаточное количество спермы или количество сперматозоидов ниже референсных значений. Может наблюдаться низкий уровень объёма спермы и недостаточное количество нормальных клеток (олиготератозооспермия).
- Астеноозоспермия – низкая подвижность спермиев, увеличение количества неподвижных сперматозоидов.
- Тератоспермия – снижение числа половых клеток с нормальным морфологическим строением.
- Некроспермия – выявление в сперме мёртвых половых клеток.
Наличие в семенной жидкости эритроцитов, превышение лейкоцитов, присутствие слизи указывает на воспалительные процессы в мочеполовой системе.
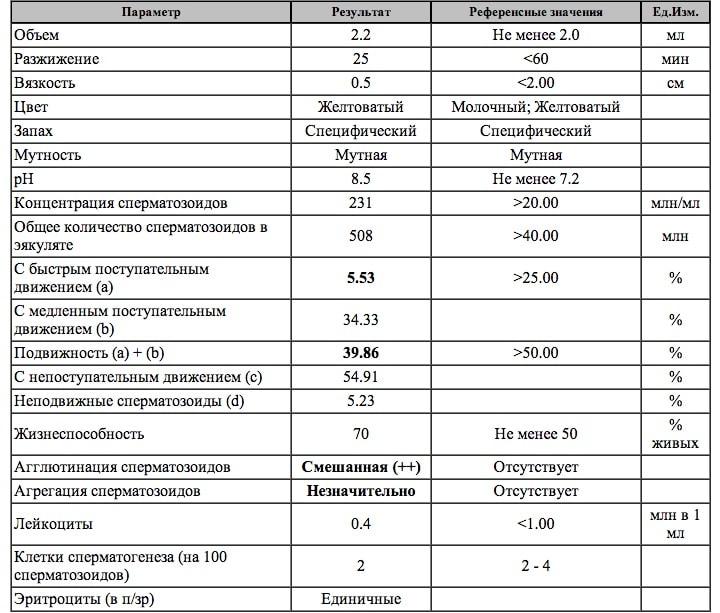
Расшифровка результатов спермограммы
Причины отклонений от нормы
Плохая спермограмма может быть спровоцирована патологическими факторами, такими как:
- наследственные заболевания репродуктивной системы;
- развитие инфекций в органах малого таза;
- воспаление острого или хронического характера;
- интоксикация организма из-за употребления медикаментов или спиртных напитков;
- непроходимость семявыводящих канальцев;
- гормональный дисбаланс.
Что влияет на морфологию спермограммы?
На форму, подвижность и количество сперматозоидов влияют следующие факторы:
- вредная работа (радиационные облучения, влияние ядовитых веществ – свинца, ртути);
- злоупотребление алкоголем, наркотиками, табакокурением;
- проблемы с иммунной системой и гормональным фоном;
- инфекционные и вирусные патологии;
- наличие в сперме антител.

Вредная работа влияет на качество спермы
Улучшение спермограммы
Состояние спермы можно улучшить, если придерживаться рекомендаций врачей.
- Забыть о вредных привычках. Не курить и не пить хотя бы на период созревания сперматозоидов (70–75 дней).
- Вести активный и здоровый образ жизни. С утра принимать прохладный душ, гулять на свежем воздухе, заниматься спортом (бег, плаванье, велоспорт).
- Наладить режим сна. Нужно спать по 8 часов в сутки, избегать переутомлений.
- Минимизировать стрессовые ситуации.
- Сбалансировать питание. В рационе должны присутствовать морепродукты, яйца, мясо, каши, кисломолочные продукты, зелень, овощи, фрукты (бананы, абрикосы, цитрусовые, финики). Исключить вредную пищу (острые соусы, фаст-фуд, газировка) и мучную выпечку.

Для улучшения качества спермы исключите из рациона острую пищу
Спермограмма представляет собой микроскопическое исследование, которое позволяет выяснить состояние репродуктивной способности и мочеполовой системы мужчины в целом. Анализ назначают при подозрении на бесплодие или урогенитальные патологии, но можно его проходить и в целях профилактики. Одним из ключевых этапов спермограммы является подготовка. Не стоит пытаться расшифровать заключение самостоятельно – интерпретацией результатов занимается только специалист.
Оцените статью 



 (1 оценок, средняя 5,00 из 5)
(1 оценок, средняя 5,00 из 5)
Правила сдачи спермограммы

Спермограмма – анализ семенной жидкости с целью выявления патологий половых желез и определения степени фертильности мужчины. Точность результатов напрямую зависит от качества собранного материала. Перед тем как сдавать спермограмму, необходимо соблюсти правила подготовки к процедуре, иначе достоверность будет низкой (нормальные показатели спермограммы). Как ни странно, но в России до сих пор нет четкого регламента действий (которые были бы утверждены на федеральном уровне и обязательны для исполнения) по сдаче спермограммы, а также по трактовке результатов. В связи с этим требования по подготовке и результаты в клиниках могут отличаться.
Особенности анализа, показания к процедуре
Чаще всего спермограмму назначают для выявления причины мужского бесплодия. Задача анализа – обнаружить факторы, негативно влияющие на функционирование спермообразующих клеток. Спермограмму обязательно сдают в рамках предварительного обследования перед искусственным оплодотворением, а также для контроля за результатами лечения бесплодия, простатита. Эякулят также анализируют с целью оценки последствий варикоцеле (варикоз вен яичка), инфекционных заболеваний яичек (орхит, эпидидимит), травм половых органов. Без спермограммы мужчина не может сдать половые клетки на криоконсервацию или стать донором.
Для анализа не подходит сперма, полученная в ходе прерванного полового акта, поскольку в нее могут попасть посторонние включения (смазка, выделения, остатки моющих средств). Первая порция при этом нередко теряется. Для спермограммы подходит только эякулят, полученный путем мастурбации (причем чистыми руками). Анализ сдают минимум дважды. Интервал между исследованиями составляет от недели до трех. Период предварительного полового воздержания при этом должен сохраняться.
Для исследования полученного материала применяются следующие методы:
- Макроскопический анализ: объем, цвет, запах, густота, кислотность, включения слизи.
- Микроскопическое исследование спермы включает определение качества и количества сперматозоидов, наличие лейкоцитов, эритроцитов.
- Морфологический анализ спермограммы выявляет нарушения в функционировании органов репродуктивной системы.
- Иммунологический (MAR-тест) − для выявления антиспермальных антител (веществ, атакующих собственные половые клетки). Данный тип исследования назначают при наличии в эякуляте слипшихся сперматозоидов. Обычная спермограмма не покажет количество недееспособных, покрытых антителами. Если сперматозоидов мало либо вовсе отсутствуют, то анализ не проводится.
- Биохимический анализ спермы определяет качество работы половых желез, обогащающих эякулят микро- и макроэлементами, фруктозой, L-карнитином.
- Анализ спермы на флору (посев) помогает выявить патогены, мешающие нормальному зачатию (например, хламидии).
Стандартная (базовая) спермограмма включает исследование первыми тремя методами и применяется в основном для контроля лечения. Расширенная подразумевает более детальное исследование (биохимия, антитела).
Изучением спермограммы занимается лаборант-сперматолог. Результаты обычно выдают на следующий день, но есть услуга срочной интерпретации анализов – за 3-4 часа. Посев на микрофлору ускорить нельзя, анализ займет 5-6 дней.
По словам андрологов, правильный подсчет результатов спермограммы является слабым местом большинства современных лабораторий. В крупных сетевых этим занимается компьютер, в государственных обычно врач-эмбриолог. Считается, что машина работает точнее.
Подготовка
Подготовка состоит из двух этапов: долгосрочная и непосредственно перед процедурой. Выполнение нижеперечисленных условий важно для максимальной достоверности анализа.
За три недели
На полное обновление сперматозоидов потребуется 3 месяца – именно столько половая клетка полностью вызревает. Если есть желание достигнуть оптимального качества спермы, то подготовку следует начинать за квартал до сдачи спермограммы. Если мужчина принимал стероиды, то для восстановления эндокринной системы потребуется от 6 до 12 месяцев.



На сперматогенез оказывают крайне негативное влияние некоторые медикаменты. К таковым относятся:
- Антибиотики группы тетрациклинов;
- Аллопуринол;
- Колхицин;
- Блокаторы кальциевых каналов.
После приема таких лекарств спермограмму желательно сдавать только через 3 месяца. В инструкциях к препаратам прямого указания на угнетение процесса спермообразования может и не быть по той причине, что данный аспект просто не оценивался.
За 2 недели до сдачи
Основной этап подготовки к сдаче спермограммы начинается за 2 недели. В течение данного периода важно:
- Не перегреваться: отказаться от сауны, бани, горячей ванны, не ставить на область паха ноутбук, избегать длительных поездок на автомобиле с включенным подогревом сидений. В противном случае часть сперматозоидов погибнет, темпы их выработки снизятся. Даже после заболеваний, сопровождающихся повышением температуры, должно пройти не менее 10 дней.
- Не подвергаться интоксикации: вдыхание паров краски, растворителей, газов.
- Не носить тесное белье.
- Не переохлаждаться.
Высокая половая активность перед сдачей спермограммы приведет к снижению общего количества эякулята и концентрации сперматозоидов, а эти показатели важны для общей оценки. Оптимальное количество половых контактов на период подготовки к спермограмме – раз в три дня.
За неделю
Любая интоксикация пагубно влияет на качество спермы, поэтому за неделю до сдачи спермограммы необходимо полностью отказаться от алкоголя (как алкоголь влияет на спермограмму) и максимально сократить количество выкуриваемых сигарет (за пару дней курение лучше исключить).
Период воздержания (абстиненции) перед спермограммой по рекомендациям ВОЗ (5 редакция) составляет от 3 до 5 дней, максимум неделя. Каждый день в пределах недельного срока концентрация сперматозоидов увеличивается примерно на 15 миллионов штук, объем спермы возрастает на 0,4 мл. По истечении недели происходит снижение активности сперматозоидов, возможно негативное изменение их морфологии (структуры). Предпочтительным для сдачи спермограммы считается срок в 3-4 дня. За это время достигается оптимальная концентрация сперматозоидов и не теряется их качество.
Важным фактором является питание. За неделю до спермограммы следует отказаться от жирного мяса, чрезмерно острой и соленой пищи, частого употребления кофе, сладкой газировки. Чипсы и прочий фастфуд также желательно исключить.
Принимать специальные препараты (БАДы для улучшения спермы) без одобрения врача не нужно. Что касается кваса, то врачи пить его не запрещают, но при условии, что это безалкогольный напиток промышленного производства. В домашнем градус алкоголя может быть существенным (вплоть до 5°).
Стрессы
При подготовке к спермограмме особое внимание следует уделить стрессовым факторам. В течение всего периода воздержания от секса рекомендуется избегать физического и психического перенапряжения. Оба этих фактора загоняют организм в состояние стресса, в результате чего выработка сперматозоидов замедляется, снижается их активность, ухудшается морфология. Точный механизм такого влияния неизвестен. По предположению исследователей, стресс запускает процесс выработки гормонов (глюкокортикоидов), которые изменяют метаболизм углеводов, протеинов и жиров, что сказывается на уровне тестостерона и синтезе сперматозоидов.
 Для увеличения нажмите на изображение
Для увеличения нажмите на изображение
Если стресс носит хронический характер (карьера, болезнь), то качество спермы также будет невысоким, поскольку половые клетки в таких условиях постоянно подвергаются окислительному воздействию. На качестве спермограммы положительно скажется предварительный отдых.
Непосредственно перед сдачей
На сдачу спермограммы желательно приходить с опорожненным кишечником. Время процедуры неважно, состав съеденной пищи тоже (кроме запрещенной). С собой можно взять антибактериальные салфетки для интимной гигиены и на всякий случай сменное нижнее белье.
Перед мастурбацией необходимо провести гигиенические процедуры: промыть половой член, головку, крайнюю плоть. Агрессивные средства не использовать. Перед сдачей спермограммы на бакпосев необходимо помочиться, чтобы вымыть содержимое уретры.
Подготовка к сдаче спермограммы с МАР-тестом не отличается от обычной. Для посева на флору воздержание от половых актов не требуется.
 Этапы сдачи анализа
Этапы сдачи анализа
Где сдавать: условия дома и в клинике
Теоретически сперму можно получить в домашних условиях и быстро доставить ее в лабораторию. Врачи такой способ не одобряют, поскольку в таком случае нет уверенности в правильности сбора эякулята: пациенты приносят эякулят в нестерильной или неподходящей емкости, сперма по дороге переохлаждается или перегревается. Речи о достоверном результате уже не идет. Основные правила сдачи спермы в домашних условиях:
- Использовать только специальный контейнер (не под мочу), не использовать презерватив. Емкость и памятку можно получить в клинике;
- Поддержание температуры (некоторые специалисты рекомендуют доставлять контейнер чуть ли не в подмышечной впадине);
- Не подвергать воздействию солнечных лучей;
- Должен быть собран полный объем спермы.
Доставить сперму необходимо в течение 30 минут (в некоторых клиниках время доставки увеличено до часа).
Оптимальным местом для сдачи спермограммы является специальная комната, находящаяся непосредственно в клинике, но не все мужчины психологически готовы пройти процедуру. Некоторым стесняются видео камеры, кто-то просто не может настроиться. В таких случаях можно вызвать курьера из клиники на дом.
Как выглядит комната
Площадь и обстановка комнаты («комната для видеостимуляции») для сдачи спермограммы зависит от класса клиники. Это может быть как обычное тесное помещение со стулом и парой порножурналов, так и уютная комната с видеооборудованием и широким набором DVD с соответствующими материалами, санузлом и предметами гигиены. Дверь запирается изнутри. В некоторых медучреждениях предлагают сдавать сперму в туалете или вообще запрещают делать это в стенах заведения (по отзывам на форумах).
Для обеспечения соответствующего настроя можно пригласить жену или девушку, принести свое «наглядное пособие». По статистике большинство мужчин предпочитают справляться самостоятельно.
Где сдать
Сейчас многие предпочитают услугу «спермограмма на дому». Нужно выбрать клинику, оставить заявку на сайте или по телефону, согласовать с оператором время приезда курьера со специальным термостатом. Процесс наполнения контейнера лучше завершить заранее (минут за 20 до приезда). Сам анализ в Москве стоит примерно 1900 руб., курьерская доставка (в пределах кольца) – 500 руб.
В сети лабораторий «Инвитро» в Москве спермограмма стоит 1540 руб., в СПб – 1650 руб. В сети «Гемотест» (сперму, полученную в домашних условиях, не принимают) цена анализа составит 1480 руб. (Москва). В «СМ-клинике» (СПб) спермограмма стоит 1790 руб. В клинике репродукции Iclinic (СПб) МАР-тест стоит 1500 руб., вместе со спермограммой – 2900 руб. В некоторых государственных больницах по направлению анализы можно сдать бесплатно.
Выбирать медучреждение для сдачи спермограммы лучше по отзывам на форумах, причем не только на мужских, но и на женских, например, https://www.babyblog.ru/theme/spermogramma-v-invitro. Женщины часто записывают своих мужей на эту процедуру, помогают с процессом, а затем активно делятся подробностями обстановки. Эта информация поможет избежать лишнего напряжения и затрат.
Отзывы о сдаче
Марина, 26 лет: «Сдавали с мужем спермограмму в «Гемотесте». Не думали, что будет так тяжело. Комната душная, вентиляции нет, видеооборудование работает плохо, да еще и время ограничено. Не рекомендую эту сеть, хотя может нам просто попался такой неудачный филиал. Из плюсов – дают макроскопическое видео спермы».
Игорь, 31 год: «Приехали с женой сдавать спермограмму в «Инвитро», так нас вместо спецкомнаты отвели в гинекологический кабинет, а затем спросили: «Вы с собой привезли или тут займетесь процессом?» После такого естественно решили сами все сделать в домашних условиях, потом в течение 20 минут доставили баночку в лабораторию».
Наталья, 34 года: «Нам андролог посоветовал сдавать спермограмму в «Лаборатории генетики нарушений репродукции» в Москве. Там можно заодно проверить сперму и на наличие некоторых генетических болезней».
Заключение
Спермограмма в наше время стала очень популярным видом анализа, чем активно пользуются частные клиники. Исследование проводят быстро, но не всегда точно по причине отсутствия соответствующего оборудования и квалифицированного персонала. Андрологи рекомендуют сдавать спермограмму в государственных специализированных учреждениях. Очень важен этап расшифровки. Результаты нельзя трактовать по шаблону, этим занимается специалист, знающий анамнез пациента.
Источники:
http://bezbesplodie.ru/muzhskoe-besplodie/analiz-spermogramma
http://stojak.ru/besplodie/analiz-spermogrammy.html
http://lechusdoma.ru/spermogramma/
http://muzhchina.info/fertilnost/kak-sdavat-spermogrammu
http://muzhchina.info/fertilnost/analizy-pri-planirovanii-beremennosti


