Почему болит косточка на ноге
Чаще всего жалобы на то, что болит косточка на ноге сбоку, поступают от женщин. Это связано прежде всего с пристрастием представительниц слабого пола к обуви на высоких каблуках, которая, к сожалению, со временем деформирует ноги. Однако даже патологическое изменение формы ступни можно вылечить, если вовремя обратиться к врачу.
Причины боли в костях ног
Отмечено, что боль в косточке на ноге сбоку чаще беспокоит людей после 40–45 лет. В этом возрасте ткани уже не такие эластичные и выносливые, поэтому ступня хуже справляется с амортизирующими функциями. Женщины сталкиваются с такой проблемой чаще мужчин, что обусловлено несколькими факторами: повышенной нагрузкой на ноги при беременности, гормональными изменениями во время климакса и ношением неудобной обуви.
Вызвать болевые ощущения могут:
- деформация ступни;
- метаболические отклонения;
- дегенеративно-дистрофические процессы;
- травмы и микротравмы.
Приступы подагры

При подагре косточка на ноге болит и растет, также может измениться форма большого пальца. Из-за обменных нарушений в организме скапливается мочевая кислота, которая откладывается в суставах. Ее кристаллы в первую очередь формируются в нижних конечностях – в мелких суставах ступни, в большом пальце, реже – в коленях. Из-за этого ступня деформируется, на ноге образуется своеобразный нарост.
Для подагры характерны приступы, которые начинаются обычно в ночное время и длятся по 3–7 дней. В это время наблюдаются:
- невыносимая суставная боль давящего, режущего или разрывающего характера;
- повышение температуры до 38 °C, а иногда и выше;
- мышечные судороги, спазмы;
- интоксикация.
Приступы могут появляться после употребления пищи, богатой пуринами (в основном это мясные и рыбные продукты), и приема алкогольных напитков. Постепенно на коже начинают формироваться тофусы – шишки, заполненные густой беловатой массой. Без лечения подагра приводит к деформации и разрушению суставных сочленений, поражению внутренних органов. Лечением этого заболевания занимается ортопед.
Перенесенные травмы
Основной причиной того, почему болят кости на ногах, являются травмы различной степени тяжести: растяжения и разрывы связок, ушибы и другие повреждения.

Что делать, если косточка на ноге болит после ушиба:
- снять обувь и носок;
- приложить холодный компресс;
- наложить давящую повязку из эластичного бинта;
- принять обезболивающее средство.
Эти меры позволят избежать образования отека и снизить боль.
Если болевые ощущения появились после травмы, даже на первый взгляд незначительной, нужна консультация травматолога. Без лечения травмы приводят к воспалительным процессам, разрушению суставов, хромоте и другим осложнениям.
Деформация ступни
Под влиянием лишнего веса или избыточных физических нагрузок ступни нередко начинают деформироваться, а неправильно подобранная обувь ускоряет этот процесс. При плоскостопии и других видах деформации зачастую болит нога внизу, где косточка, или ближе к подъему. Эти нарушения вызывают также быструю утомляемость ног. На ранних стадиях выявить изменение формы ноги можно только с помощью рентгенографии. Со временем деформация становится заметной уже невооруженным глазом, боли усиливаются, появляется хромота. На ранних стадиях эти патологии хорошо поддаются лечению с помощью ЛФК, физиотерапии, ношения ортопедической обуви и правильного питания. В дальнейшем исправить форму ступней становится все сложнее.
Артрит и другие суставные патологии
Дегенеративно-дистрофические заболевания – еще одна возможная причина того, почему опухает и болит косточка на ноге возле большого пальца. Как правило, эти болезни развиваются после 35–40 лет, но при ожирении, нарушении обменных процессов, псориазе или повторяющихся травмах они могут появиться и в молодом возрасте. Некоторые формы артрита возникают вследствие хронических инфекций.

На артрит и другие болезни мелких суставов указывают:
- снижение подвижности пальцев;
- хруст, щелчки при движении;
- появление отеков;
- постоянная ноющая боль, которая нарастает при нагрузке.
Для суставных патологий характерно хроническое развитие. Боль ощущается постоянно и со временем становится все более интенсивной. Хрящевая ткань постепенно истончается, затем практически исчезает, из-за чего сустав деформируется, изменяется форма ступни, страдает связочный аппарат, возможны воспалительные процессы. На поздних стадиях окончательное выздоровление уже невозможно, но при своевременном обращении за врачебной помощью высоки шансы полного восстановления суставов.
Диагностика и лечение при болях в ступне
При этом недомогании можно обратиться за помощью к ортопеду-травматологу или терапевту. Заниматься самолечением опасно, так как неправильная физическая нагрузка и прием неподходящих лекарственных средств могут усугубить состояние и привести к развитию осложнений.
После осмотра и сбора анамнеза врач назначит диагностические процедуры. Это могут быть:
- анализы крови и мочи;
- суставная пункция;
- рентген;
- МРТ;
- КТ;
- и другие.

Комплексное исследование поможет выявить все изменения в тканях ступни и определить причины их развития: инфекционное поражение, метаболические нарушения, последствия травмы и другие. Именно качественная диагностика позволяет врачу правильно ответить на вопрос о том, что делать, если болит кость на ноге. При значительном разрушении тканей ступни или запущенной стадии подагры может потребоваться хирургическое лечение: удаление гноя или устранение кристаллов мочевины. На ранних стадиях болезни стопы лечатся консервативно с помощью:
- ЛФК;
- физиотерапии;
- массажа;
- приема лекарственных средств.
Комплексный подход к лечению позволяет в короткие сроки обеспечить восстановление тканей и остановить развитие осложнений. Массаж и физиотерапия помогают быстро избавиться от боли, остановить воспалительные процессы, улучшить кровоснабжение и ускорить восстановление тканей, снять чрезмерное мышечное напряжение и судороги.
Правильно подобранный курс гимнастики позволяет:
- повысить эластичность связок и тонус сосудов;
- восстановить здоровую анатомию ступни;
- улучшить кровоснабжение тканей;
- вернуть нормальную подвижность;
- устранить хромоту.
Сеть клиник «Здравствуй!» занимается лечением суставных болезней, включая артрит, подагру и многие другие патологии. Все клиники расположены близко к станциям метро, что немаловажно для пациентов, которые столкнулись с трудностями при ходьбе. Опытные врачи практикуют индивидуальный подход к пациентам и комплексное лечение, что дает возможность быстро избавиться от боли и вернуть суставам здоровье.
Боли в больших пальцах и в косточке на ноге (шишки)
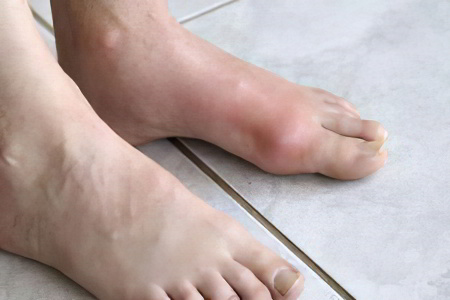
Патология сосудов, артриты, артрозы – наиболее частые причины появления болей в пальцах ног и образования шишек на стопе.
Причины боли в пальцах ног
Как правило, боль в больших пальцах ног сопровождает реактивный или псориатический артриты, а также истинную подагру, которая бывает только у мужчин. У женщин значительно чаще развивается артроз большого пальца стопы, чему виной модные тенденции, заставляющие носить узкую, тесную, неудобную обувь.
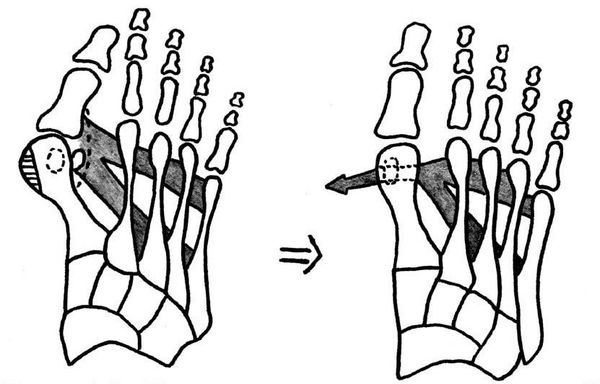
В результате принудительного сдавления большого пальца стопы, он сильно деформируется и отклоняется вовнутрь, тесно прилегая ко второму пальцу. Из-за этого начинает излишне выступать косточка, ещё больше травмируясь во время движения. Постепенно деформация затрагивает весь сустав, он утолщается и заметно расширяется, движение затруднено.
Неврома Мортона – ещё одна достаточно распространенная причина боли в пальцах ног, преимущественно у женщин. В результате постоянного трения и ущемления нервных окончаний нерв воспаляется и начинает болеть, что также обусловлено легкомысленным отношением к своему здоровью и следованием за модными тенденциями в выборе обуви. сахарный диабет тоже может являться причиной возникновения болей в пальцах ног, нарушение нервной активности и кровообращения при этом заболевании провоцирует болевой синдром.
В этиологии появления шишек на ногах выделяют комплекс причин, среди которых преобладают механические факторы и наследственная предрасположенность к деформациям стопы (слабость связочного аппарата). Существует вероятность появления шишек после травм или различных нервно-мышечных нарушений; у людей, страдающих плоскостопием.
Симптомы боли в пальцах ног
При начальной стадии артроза большого пальца стопы все деформации могут носить обратимый характер. Если лечение не начато вовремя, то процесс усугубляется, большой палец оказывается настолько сильно зафиксирован в патологическом положении, что вернуть его в исходное практически невозможно. Присоединяется воспалительный процесс околосуставной сумки, которая подвергается постоянному трению и дополнительному травмированию. В результате сустав краснеет, опухает и при малейшем прикосновении отмечаются периодичные боли.
Постепенно большой палец своим давлением смещает второй палец, а затем и третий палец стопы, развивается комбинированная деформация всей ступни, которая очень тяжело лечится.
При невроме Мортона болят не пальцы ног, а их основания за счет передавленного нерва.
Из-за регулярного травмирования и защемления нерва узкой тесной обувью нерв воспаляется, увеличивается в размерах и начинает болеть. Типичный симптом – боль в основании пальцев, усиливающаяся при долгой ходьбе или поднятии тяжестей.
При дальнейшем развитии заболевания боль может присутствовать в соседних пальцах и икроножных мышцах.
Сахарный диабет постепенно приводит к повышению активности нервных окончаний и нарушению кровообращения, что проявляется сильным жжением в стопе, как правило, ночью. Боли в большом пальце, возникающие во время движения или вследствие переохлаждения, обычно говорят о заболеваниях артерий нижних конечностей. Наиболее высока вероятность обнаружения таких болезней у курильщиков, у тех, кто злоупотребляет алкоголем и у больных с нарушением обмена веществ.
К заболеваниям артерий ног относят облетерирующий эндартериит и атеросклероз артерий нижних конечностей. Нормальное кровообращение нарушается, что приводит к кислородному голоданию и появлению болей в пальцах, стопе.
Диагностика боли в пальцах ног
Алгоритм обследования составляется на основании объективного внешнего осмотра и тщательного сбора анамнеза. При опросе учитываются такие факторы, как наследственность, травмы стопы, заболевания суставов. Кроме стандартных методов исследования назначается рентгенологическое, позволяющее увидеть конкретную патологию. Серологический анализ крови выявляет ревматоидные заболевания. Ангиографическое исследование назначается при подозрении на сосудистую патологию.
Лечение боли в пальцах ног
Как правило, своевременно начатое лечение позволяет значительно уменьшить, или полностью снять болевой синдром. Кроме того, очень важно установить причину, которая может быть обусловлена серьезным заболеванием. Прежде всего, следует обратиться к врачу. Если боли в пальцах ног – это проявление ревматоидных заболеваний, то назначается противовоспалительное лечение, кортикостероидные препараты. Широко применяется мануальная терапия и физиотерапия, включающая лечебный массаж, физкультуру, массаж.
Если боли в пальцах ног – это результат механических факторов или травм, рекомендуется устранить эти причины, например, заменить тесную обувь на более свободную и удобную со специальными ортопедическими вставками. При заболеваниях сосудов или сахарном диабете целесообразно соблюдать диету и контролировать свой вес.

Образование: диплом по специальности «Лечебное дело» получен в 2009 году в медицинской академии им. И. М. Сеченова. В 2012 году пройдена аспирантура по специальности «Травматология и ортопедия» в Городской клинической больнице им. Боткина на кафедре травматологии, ортопедии и хирургии катастроф.
Наши авторы
Вальгусная деформация стопы – симптомы и лечение
Что такое вальгусная деформация стопы? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сакович Н. В., ортопеда со стажем в 9 лет.
Над статьей доктора Сакович Н. В. работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Вальгусная деформация стопы — комплексное заболевание, которое проявляется поперечным и продольным плоскостопием, искривлением первого пальца, образованием костной «шишки» и нарушением собственного мышечно-связочного баланса. [2] [6] [13]
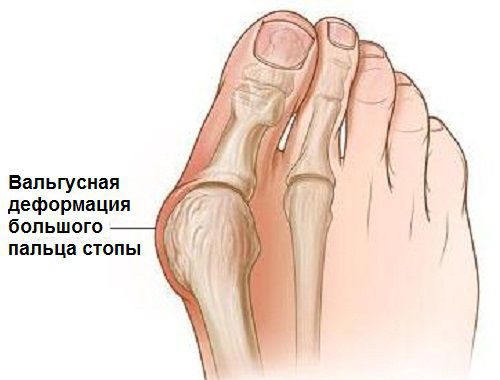
Заболевание сопровождается уплощением стоп и их «заваливанием» на внутреннюю часть.
Согласно статистическим данным, среди многочисленных ортопедических заболеваний стоп ведущее место занимает поперечно-распластанная деформация ее переднего отдела, сопровождающаяся вальгусным (наружным) отклонением І пальца. Впервые патология была описана более 200 лет назад и по сей день составляет около 80% всех вариантов деформаций стоп. В большей степени данная патология касается женщин — около 98%. [3] [8]
В повседневной жизни люди называют это заболевание по разному — галюкс, халюкс, шишка на пальце, искривление первого пальца и т. д. Как ни назови, а суть не меняется: первый палец отклоняется в сторону второго, и происходит деформация в плюснефаланговом суставе (та самая «шишка»). Помимо эстетической составляющей, заболевание причиняет человеку неприятные ощущения и неудобства при ходьбе.
Выделяют множество причин, приводящих к искривлению стопы, но они редко встречаются изолированно:
- плоскостопие: поперечное, продольное, комбинированное; врожденное и приобретенное;
- остеопороз: низкое содержание кальция в костях, что приводит к потере жесткости и изменению формы. Причиной могут быть гормональные сбои и наследственная предрасположенность; [10]
- лишний вес: у стопы есть предельный потенциал давления, который она может выдержать, не деформируясь. При снижении сопротивляемости или увеличении веса связки и мышцы не выдерживают и перерастягиваются;
- генетическая предрасположенность: гиперэластичность стопы может быть врожденной. [15] При этом мышечно-связочный аппарат слабый, и вероятность развития плоскостопия увеличивается;
- ходьба в неправильной обуви. Нежелательно постоянно носить узкую обувь и на высоких каблуках, так как нагрузка на стопу распределяется неправильно – почти весь вес приходится на передний отдел, а именно на плюснефаланговый сустав первого пальца; [13][17]
- эндокринные нарушения: резкие изменения гормонального фона во время беременности, при климаксе и даже просто ежемесячные его колебания, обусловленные менструальным циклом, могут стать причиной ослабления связок; [9]
- травмы стопы: удар или падение тяжелого предмета на ногу могут быть причиной перелома или ушиба, которые провоцируют начало деформации.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы вальгусной деформации стопы
На начальных стадиях появляется утомляемость во время ходьбы, «натоптыши» на стопе и «омозолелость» с внутренней стороны первого плюснефалангового сустава. [13] Появляется боль в суставах, большой палец отклоняется в сторону, появляется «шишка» с внутренней стороны. Вместе с первым пальцем деформируются и остальные, становятся молоткообразными.
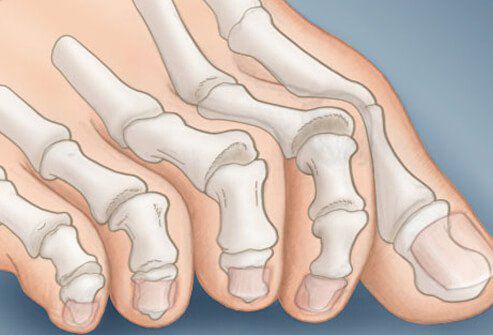
Боль усиливается, прежняя обувь становится узкой, и подобрать удобные туфли практически невозможно. Мозоль и утолщенные мягкие ткани становятся болезненными и воспаляются. Формируется бурсит, который может стать хроническим.
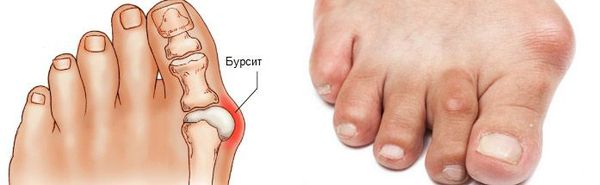
Задний отдел стопы тоже искривляется, что выглядит, как необычная косолапость. [11] [15] Боль усиливается и начинает появляться в подтаранном и голеностопном суставе. При отсутствии лечения перегружаются колени, тазобедренные суставы и позвоночник. [2] [7] Иногда происходит врастание ногтя первого пальца, что создает дискомфорт при ходьбе.
Вначале больных обычно беспокоит лишь косметический дефект — отклонение первого пальца и костный нарост с внутренней стороны сустава. Это особенно заметно при ношении открытой обуви, посещении пляжа или бассейна. Именно это заставляет многих женщин прийти к травматологу-ортопеду.
Патогенез вальгусной деформации стопы
В результате ослабления мышечно-связочного аппарата стопы и неправильной нагрузки происходит изменение точек опоры и уплощение поперечного и продольного сводов.
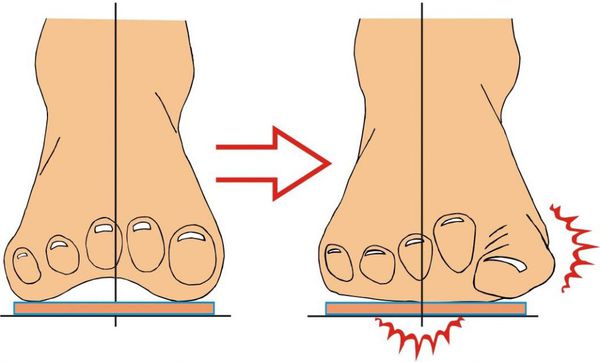
Нагрузка и опора переходит на все плюснефаланговые суставы, что приводит к веерообразному расхождению костей переднего отдела стопы. [4] [15] Происходит дисбаланс мышечной силы, которая держит первый палец ровно, в результате он отклоняется, и искривление прогрессирует.
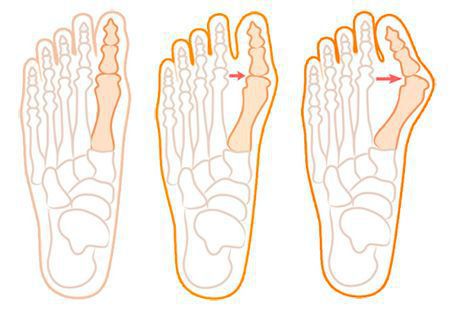
Значимым смещением костей первого пальца кнаружи считается смещение более чем на 10 градусов. Параллельно изменения происходят в капсульно-связочном аппарате — растяжение наружных отделов, смещение сесамовидного гамака. [6] [13]
Еще поперечное распластывание способствует развитию метатарзалгии — болей в области II-IV плюсневых костей из-за избыточной нагрузки, так как в норме в переднем отделе основная опора приходится на головки I и V. [5] [8]
Помимо метатарзалгии формируются молоткообразные второй, третий и даже четвертый пальцы из-за повышенного натяжения сухожилий сгибателей и разгибателей. Это приводит к вывихам и контрактурам в соответствующих суставах. [12]
Деформация (опускание) среднего отдела стопы происходит при ослаблении связочного аппарата Шопарова сустава. [10] Данная патология встречается нечасто и обычно является следствием травм.
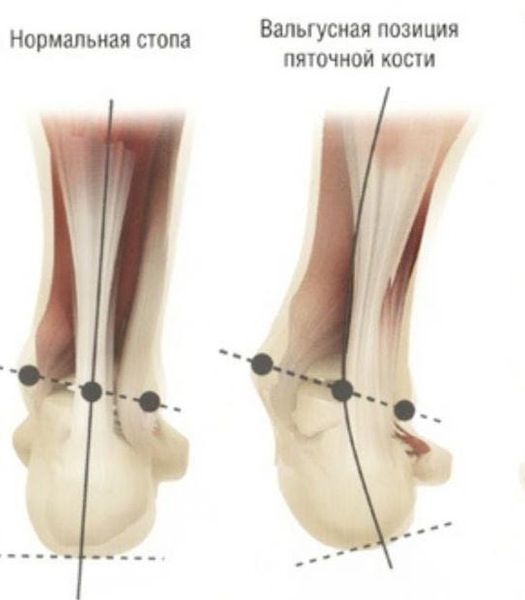
Задний отдел также подвергается изменению: он искривляется в области пяточной кости — происходит ее пронация (внутреннее вращение), при увеличении которой диагностируется подвывих в подтаранном суставе.
Классификация и стадии развития вальгусной деформации стопы
В зависимости от отдела деформации стопы — переднего или заднего, выделяют разные стадии заболеваний. Для определения стадии необходима рентгенограмма в двух проекциях и осмотр травматолога-ортопеда.
В деформации первого пальца выделяют три стадии на основании углов отклонения:
При уплощении продольного свода стопа соприкасается с полом всей поверхностью подошвы. [16] Немного увеличивается длина ступни, так как свод исчезает. В этом процессе выделяют три стадии:
- При первой степени человек, как правило, не чувствует дискомфорта или болей. Однако ноги быстрее устают, длительные нагрузки переносятся уже не так легко. Рентгенографически угол свода 130-140 градусов, а высота 25 мм. [2][14]
- Вторая степень диагностируется увеличением угла до 141-155 градусов и опущением свода от 17 до 25 мм. Появляются боли, усиливающиеся при нагрузке. Прежняя обувь становится тесной.
- Третья степень — стопа совсем уплощается, ее угол свода возрастает более 155 градусов, а высота опускается ниже 17 мм. Постоянные боли в мышцах ног, суставах, спине. [7] Развиваются различные осложнения, привычную обувь невозможно носить, а передвигаться на дальние расстояния невозможно.
При уплощении поперечного свода распластывание характеризуется расхождением пальцев и увеличением ширины стопы. [13] Поэтому определение степени тяжести плоскостопия происходит путем измерения угла между 1 и 2 плюсневыми костями:
- первая стадия: расхождение не более 10-12 градусов;
- при второй степени этот угол увеличивается до 15 градусов;
- третья степень характеризуется расхождением до 19 градусов.
Осложнения вальгусной деформации стопы
Наиболее частым осложнением является воспаление синовиальных сумок (бурс). [12] Проявляется гиперемией, отечностью, болями, которые усиливаются при механическом воздействии.
Другим частым осложнением является формирование артроза первого плюснефалангового сустава — разрушение хряща, появление костных экзостозов (разрастаний), уменьшение подвижности и начало болей.
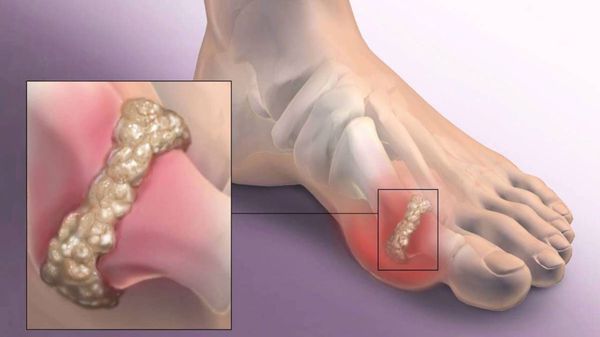
Если обобщить остальные нарушения, то это поражение суставов стопы, и в целом нарушение походки. При запущенных случаях страдают коленные, тазобедренные суставы и позвоночник, что проявляется артрозом и их деформацией. [9] [12]
Распространенным осложнением является «пяточная шпора», которая возникает из-за перерастяжения плантарной фасции. [10] Пациенты страдают при этом резкой болью при ходьбе в области пятки. Иногда возникает ахилобурсит – воспаление в области ахилового сухожилия. Итак, несвоевременное лечение приводит комплекс осложнений, которые требуют дополнительного лечения.
Диагностика вальгусной деформации стопы
Для назначения адекватного лечения и в целях предотвращения прогрессирования болезни необходимо проведение полного обследование пациента, чтобы выявить причины возникновения деформации и определить стадии процесса.
Основные методы диагностики:
- очная консультация ортопеда-травматолога;
- рентгенография стоп в 3-х проекциях — в целях определения стадии заболевания, а также выявления сопутствующих патологий, к которым относятся артроз, подвывих и вывих суставов. Исследование необходимо делать под нагрузкой, так как результат искривления углов может отличаться на 20%. По рентгеновскому снимку проводят все расчеты, необходимые для определения тактики лечения.
- плантография — для определения плоскостопия (отпечатки стоп);
- подоскопия — осмотр подошвенной части стопы в положении стоя;
- при необходимости исключения других заболеваний может быть назначено КТ или МРТ;
- УЗИ необходимо для исследования сосудов при подозрении на нарушение кровообращения.
После обследования необходима дифференциальная диагностика для исключения заболеваний с похожими симптомами (артрит, подагра, деформирующий остеоартроз). Для этого назначаются лабораторные исследования: факторы воспаления, специфические маркеры и общеклинические исследования. [13]
Лечение вальгусной деформации стопы
За последние сто лет хирургия стопы не только не утратила своей актуальности, но и делает постоянные шаги вперед, с появлением более совершенных инструментов и фиксаторов. На данный момент разработано более 400 видов операций и их модификаций с целью коррекции деформации различных отделов стопы. [5] [16]
При начальных изменениях можно обойтись малотравматичной операцией — МакБрайда, метод Сильвера, метод Р.Р. Вредена. [13] При этом кость не распиливается, а меняется место прикрепления сухожилия приводящей мышцы большого пальца. Период восстановления минимальный и составляет 2-3 недели.
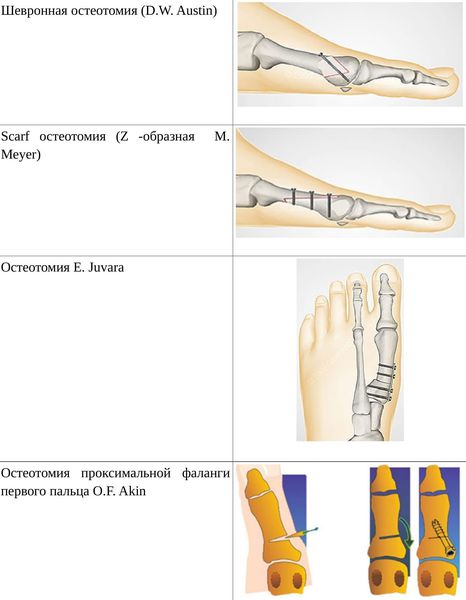
Если диагностируется II и III степень, то выполняется более травматичная операция — остеотомия (перепиливание кости) с выставлением правильного угла и фиксацией винтами либо спицами. [12] [15] Существует множество методик коррекции первого пальца:
• Дистальные (применяются, если угол между 1 и 2 плюсневыми костями не более 14°): операция Шеде — удаление экзостоза («шишки»), подголовчатая клиновидная остеотомия по J. Reverdin, операция T.R. Allen, операция D.W. Austin (шевронная остеотомия);
• Диафизарные (применяется, если угол между 1 и 2 плюсневыми костями от 15° до 22°): Z-образная остеотомия M. Meyer (scarf), операция K. Ludloff, остеотомия C.L. Mitchell;
• Проксимальные (угол между I и II плюсневыми костями более 22°): двойная остеотомия по Logroscino, клиновидная остеотомия M. Loison, E. Juvara, остеотомия по G.W. Patton и J.E. Zelichowski;
Иногда при наличии деформации основной фаланги первого пальца требуется дополнительная остеотомия O.F. Akin (Моберга). [13]
Выбор делает травматолог-ортопед, учитывая локализацию основных изменений, конгруэнтность первого плюснефалангового сустава (сохранение суставных поверхностей) и тяжесть патологии.
Если первый плюснефаланговый или плюснеклиновидный сустав разрушен деформирующим артрозом либо другой патологией, то выполняется артродез (заклинивание, обездвиживание сустава) либо, в редких случаях, — эндопротезирование. [16]
После операции пациент ходит в течение 4 недель в специальной обуви (Барука), которая нужна для разгрузки переднего отдела стопы. После контрольных рентгеновских снимков врач разрешает ходить, нагружая всю стопу, но ограничивая тяжелые и спортивные нагрузки. Как правило, через 2 месяца пациент возвращается к обычному образу жизни. Фиксирующие винты не удаляются и не приносят никакого дискомфорта.
С целью коррекции «малых» лучей стопы (II-IV плюсневые) применяются методики Weil, субкапитальные шарнирные остеотомии, DMMO. [9] [15] Для коррекции деформации Тейлора (V плюсневая) — методики Willson, Bosh и DMMO.
Для коррекции плосковальгусных деформаций применяются следующие методики:
- транспозиция сухожилий;
- медиализирующая остеотомия пяточной кости; операция Коттона;
- удлинение латеральной колонны;
- артродез сустава Лисфранка;
- артроэрез;
- трехсуставной артродез. [1][6]
Основной задачей современных методик лечения является максимально возможное приближение всех анатомо-функциональных параметров к норме. Игнорирование индивидуальных особенностей стопы, выбор неправильной методики лечения ведут не только к рецидиву деформации, но и к ее усугублению. [18] Отказ от хорошо известных и зарекомендовавших себя операций и массовое увлечение новыми, равно как и слепое использование одних и тех же операций на протяжении десятилетий, без учета индивидуальных особенностей каждой стопы, категорически не приемлемы. [13]
Лечение вальгусной деформации большого пальца стопы почти всегда начинают с подбора удобной обуви, не вызывающей трения или нагрузки. Нестероидные противовоспалительные препараты и физиотерапия могут быть назначены, чтобы уменьшить воспалительный процесс и снять боли. [6] Кроме того, возможны инъекции кортикостероидов. [11]
Используются различные ортопедические изделия (супинаторы, корректоры пальцев стопы, межпальцевые валики). Применение ортопедических приспособлений незначительно помогает на ранних стадиях остановить дальнейшую деформацию. [10] При выраженной деформации применение ортопедических изделий может только несколько уменьшить болевые ощущения.
Ортопедические стельки являются неотъемлемой частью лечения деформации стоп. [17] В большинстве случаев стандартные стельки не эффективны, поэтому лучше использовать индивидуальные, изготовленные именно для вашей стопы. [12] Обязательное условие: если вы носили ортопедические стельки до операции, после их нужно менять на новые, так как исправленная стопа меняет свои характеристики.
Прогноз. Профилактика
При правильно выбранном лечении прогноз положительный. Боли прекращаются, достигается удовлетворительный косметический результат, и ходьба становится комфортной. Важным моментом является соблюдение всех рекомендаций врача, что обеспечит гладкий послеоперационный период и снизит риск рецидива. [13] И, конечно, чем раньше обратиться к травматологу-ортопеду, тем меньше будет объем оперативного вмешательства и короче сроки реабилитации.
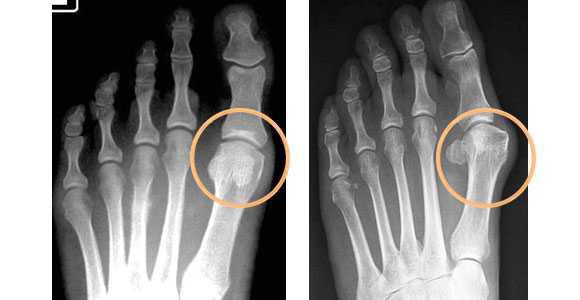
Болит косточка на большом пальце ноги и растет — что делать, причины, лечение
Косточка на большом пальце ноги чаще появляется у женщин в возрасте старше 30 лет. Она доставляет не только косметический, но и физический дискомфорт. На нее редко обращают внимание, пока шишка не начинает расти и болеть. Именно когда она достигает внушительных размеров, мешает при выборе обуви или воспаляется, пациент обращается за лечением к врачу. Но нужно понимать, чем раньше начать лечение, тем лучших результатов удастся достичь.

Что собой представляет косточка на большом пальце?
Косточка или, как ее еще принято называть в народе, шишка — это искривление большого пальца ноги. В медицине она имеет название вальгусная деформация. Это заболевание, при котором происходит деформирование сустава. Сначала в патологический процесс вовлекается только большой палец, но по мере прогрессирования патологии страдают и другие.
Примечание! Вальгусная деформация стопы — одна из самых распространенных ортопедических патологий. Шишка на стопе у основания большого пальца встречается у 60% взрослых, причем у женщин эту проблему диагностируют в 10 раз чаще, чем у мужчин.
Появление вальгусной деформации (халюс вальгуса) сопровождается дискомфортными ощущениями, интенсивность которых возрастает по мере роста косточки, а точнее по степени искривления пальца.
На ранних стадиях, помимо визуального дефекта, появляется покраснение и отек. Уже на этом этапе стоит обращаться в больницу. Консервативное лечение позволяет остановить рост болезненной шишки. Если же бездействовать, то сустав продолжит деформироваться, как результат появятся такие симптомы:
- возникает постоянная боль ноющего характера, которая усиливается во время ходьбы и становится просто невыносимой;
- сустав воспаляется, припухает;
- шишка на пальце становится еще больше, из-за чего ранее удобная обувь начинает давить.
В запущенных случаях косточка сильно болит даже в состоянии покоя, деформация затрагивает другие пальцы.
Стадии вальгусной деформации:
- I — угол искривления составляет не более 20⁰, помимо проблем эстетического плана, есть небольшая припухлость и покраснение;
- II — смещение достигает 20-30 ⁰, во время длительной ходьбы появляются болевые ощущения;
- III — угол деформации увеличивается до 30-50 ⁰, шишка болит не только во время движения, но и в состоянии покоя, она увеличивается, поэтому возникают трудности при выборе обуви;
- IV — происходит смещение более чем на 50 ⁰, последней стадии присущи следующие симптомы: усталость в стопах, быстрый рост косточки, сильная боль, воспаление, деформация суставов на других пальцах.
На последней стадии боль и дискомфорт во время ходьбы настолько выражены, что пациент просто вынужден обратиться за медицинской помощью. Однако в запущенных случаях консервативное лечение не поможет, требуется хирургическое вмешательство.
Причины появления косточки на большом пальце
Чтобы навсегда избавиться от данной ортопедической патологии, следует понять почему она появилась и исключить действие провоцирующего фактора в будущем.
Основная причина халюс вальгуса — это неправильно подобранная обувь. Слишком высокий каблук, узкая передняя часть, жесткий материал, неподходящий размер способствуют деформации стопы и выпиранию фаланга большого пальца наружу.
Другие причины возникновения шишки:
- плоскостопие;
- остеопороз;
- рахит;
- артроз, артрит;
- подагра;
- травмы стопы;
- эндокринные заболевания;
- гормональные нарушения;
- аутоиммунные заболевания: ревматоидный артрит, системная красная волчанка;
- наследственная предрасположенность;
- лишний вес;
- профессиональная деятельность, связанная с ежедневной большой нагрузкой на ноги.
В группе риска находятся женщины в преклонном возрасте, поскольку из-за возрастных изменений хрящевой ткани они подвержены заболеваниям суставов.
Почему косточка растет и болит?
Говорить, что косточка у основания большого пальца растет, не совсем правильно. На самом деле никакого костного нароста нет. Шишка является следствием смещения первой плюсневой кости во внутреннюю сторону. Чем больше степень деформации, тем сильнее выпирает косточка.
Когда возникают болевые ощущения, то нужно понимать, что болит не шишка на пальце, а сам плюснефаланговый сустав. Из-за повышенной нагрузки и трения он воспаляется.
Если косточка растет и болит, значит болезнь прогрессирует, приобретает более тяжелое течение. Необходимо как можно быстрее начать лечение, пока оно еще эффективно.
Лечение шишки на большом пальце
Методы лечения подбирает врач-ортопед, в зависимости от степени вальгусной деформации. Можно предположить, что косточку легко убрать на начальной стадии, просто удалив ее. Но это не так. Как уже говорилось выше, косточка — это не лишнее костной образование, а часть плюсневой кости, которая выпирает наружу. Процедура хирургического иссечения кости достаточно сложная, требует длительного периода восстановления.
Лечение может быть консервативным или оперативным.
Консервативная терапия
В арсенале медиков есть огромное количество эффективных методов лечения шишки на большом пальце без операции:
- Медикаменты. Для уменьшения боли и воспаления назначают нестероидные противовоспалительные средства, обезболивающие препараты. При артрозе сустава требуются хондропротекторы.
- Физиотерапия, массаж. Эффективны в сочетании с медикаментозным лечением и ЛФК.
- Лечебная физкультура. Комплекс упражнений помогает разгрузить сустав, избавиться от боли.
- Ношение ортопедической обуви, стелек. С их помощью правильно распределяется нагрузка на стопу, снимается напряжение с суставов.
- Использование ортопедических приспособлений. На начальных стадиях применяют бандаж, специальные пластины, корректоры. Ортопедические приспособления не воздействуют на причину, но могут остановить прогрессирование деформации.
Консервативная терапия наиболее эффективна на ранних стадиях. Однако пациенту следует набраться терпения, поскольку лечение длительное и непростое. Обязательно нужно соблюдать профилактические мероприятия по недопущению увеличения угла деформации.
Некоторые пациенты пытаются избавиться от косточки на большом пальце с помощью средств народной медицины, смазывают ее йодом, прикладывают картофельный или капустный компресс. Однако такие методы лечения эффективны лишь в отношении боли и воспаления, саму деформацию с их помощью невозможно устранить.
Операция
Хирургическое вмешательство требуется в запущенных случаях. В ходе операции удаляют часть кости, производят пластику сухожилий и связок вокруг сустава, по необходимости фиксируют пораженное суставное сочленение специальными металлическими пластинами. После вмешательства пациента ожидает длительный период реабилитации, который может длиться до полугода.
Даже после операции существует вероятность рецидива, поэтому нужно обязательно соблюдать меры профилактики. Необходимо носить только ортопедическую обувь, правильно питаться, поддерживать нормальный вес, отказаться от вредных привычек, контролировать уровень физической активности в течение дня, делать упражнения лечебной гимнастики для стоп.
Чем снять боль в косточке на ноге
Боль косточки возле большого пальца ноги — один из первых симптомов, который вынуждает больных обратиться к врачу.
Увеличение шишки в размерах, появление отечности и воспаления на внутренней стороне стопы в районе плюснефалангового сустава, искривление большого пальца сопровождаются резкой или постоянной ноющей болью.
Почему болит косточка на ноге около большого пальца
Если у вас есть проблема со стопой, вы можете спросить о ней врача на форуме. Вам ответят опытные практикующие ортопеды.
Боль в косточке на ноге возле больших пальцев возникает по нескольким основным причинам:
- Воспалительный процесс в суставной полости;
- Изменение физиологического строения стопы с искривлением основной оси;
Бурсит
Воспаление суставной сумки происходит не сразу. Причина развития процесса заключается в постоянной травматизации сустава.
При искривлении костных структур, сумка растягивается и деформируется. Появляется шишка, которая теперь постоянно трется о поверхность обуви. Появляются микротрещины на кожных покровах. Расслабленная и негерметичная бурса (сумка) сустава не защищает синовиальную жидкость и хрящевые структуры от чужеродных микроорганизмов.
Ослабленные барьеры легко пропускают бактерии, которые попадают в синовиальную жидкость. Сразу процесс никак не проявляется, ведь иммунные клетки не видят через специальный синовиальный барьер.
После размножения и достижения нужного количества, патогенные микроорганизмы выходят в окружающую среду и мягкие ткани. Начинается воспалительный процесс.
Организм видит чужеродных «агентов» и направляет все иммунные силы на борьбу.
Кровь приносит пирогены — противовоспалительные ферменты, которые обеспечивают все симптомы воспаления:
- боль;
- отеки;
- покраснение;
- местное повышение температуры.
Изменение физиологического положения костей
Основной причиной появления косточки на внутренней стороне стопы является поперечное плоскостопие. Сама болезнь возникает в результате неправильной нагрузки на пальцы и плюснефаланговые суставы.
Каждая стопа имеет свою основную ось. Она должна проходить без заломов и искривлений, чтобы точка опоры распространялась на всю поверхность.

Тесная обувь, высокий каблук, отложения солей в суставных сумках, врожденные изменения строения стопы меняют эту ось, направляя основную нагрузку на пальцы ног и плюснефаланговые суставы.
Боль в косточке большого пальца ноги наступает из-за смещения костных структур и сдавливания ими окружающих тканей. Так, смещенная дистальная часть плюснефалангового сустава, изворачиваясь кнутри, давит на нервные рецепторы мягких тканей. Болевые окончания с мышечных фасций надкостницы передают нервные импульсы в кору головного мозга, где генерируется ощущение боли.
Потерянная искаженная ось ставит основной точкой опоры первый плюснефаланговый сустав, поэтому раздражение рецепторов постоянно усиливается.
Что делать, если косточка на ноге болит
Что делать, если болит косточка на ноге? Существует множество методов обезболивания, которые можно применить в качестве симптоматической терапии в домашних условиях до похода к врачу.
Среди них выделяют:
- таблетированные препараты;
- мази для наружного применения;
- ванночки с травами;
- компрессы;
- массаж.
Обратите внимание Каждый метод хорош индивидуально, но можно использовать и комплексный подход — применять несколько методов одновременно
Массаж

Если в доме нет никаких лекарств, а косточки на ногах болят, можно воспользоваться подручными средствами. Массаж обезболит пораженную зону.
Движения должны быть мягкими, круговыми. Нужно массировать большой палец, как бы втирая в кожу мазь.
Достаточно ежедневно растирать ногу 15 минут и боль утихнет. Эффективность метода объясняется усилением притока крови к пораженному месту, что увеличивает выброс эндогенных анальгетиков. Также становятся на место смещенные структуры. Они не давят на окружающие ткани, поэтому болевая импульсация исчезает.
Таблетки
Это самый распространенный метод обезболивания . Если болят косточки больших пальцев ног, люди всегда обращаются к аптечке.
В данном случае помогут 2 группы таблеток:
- анальгетики наркотические и ненаркотические;
- нестероидные противовоспалительные препараты.
Как действуют препараты Действие НПВС полностью оправдано. Они купируют все 4 признака воспаления, которое возникает в суставной сумке и окружающих тканях. Если болит косточка на ноге сбоку, а воспалительный процесс не наблюдается, то действие препарата будет снижено. Непосредственный обезболивающий эффект выражен слабо.
Нестероидные противовоспалительные препараты снимают отечность сустава и окружающих тканей, блокируют выброс медиаторов воспаления, улучшают приток крови к органу за счет проявления антиагрегантных свойств. Снижается местная температура и исчезает эритема (покраснение). За счет купирования симптомов воспаления, НПВС убирают боль.

В качестве подобной терапии можно применять следующие виды нестероидных противовоспалительных средств:
- Диклофенак;
- Доларен;
- Фаниган;
- Панангин;
- Спазмалгон и др.
Среди общих обезболивающих средств, наркотические анальгетики используют крайне редко. Это возможно лишь в раннем послеоперационном периоде. Организм человека быстро привыкает к экзогенному опию, поэтому развивается зависимость. Во избежание подобного синдрома, при сильной боли косточки на большом пальце ноги, их используют с осторожностью.
Ненаркотические анальгетики действуют на болевые рецепторы. Лекарство блокирует их, не давая импульсу попасть в кору головного мозга. Поэтому человек под действием препаратов абсолютно не чувствует боли.

- Анальгин;
- Пенталгин;
- Кетанов;
- Кетофен.
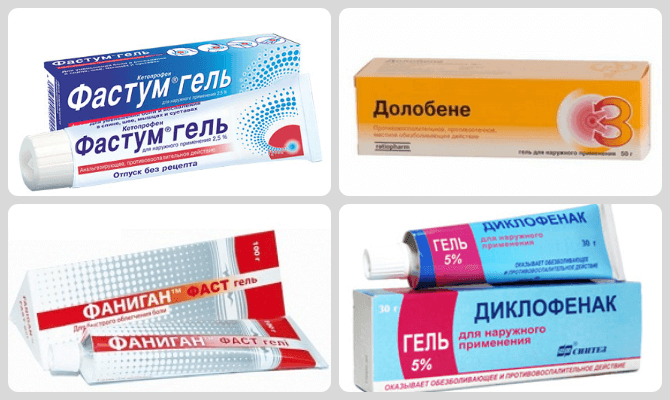
Если болит шишка на ноге, быстро помогут мази из группы нестероидных противовоспалительных препаратов и ненаркотических анальгетиков:
- Диклофенак;
- Фаниган;
- Долобене;
- Фастум-гель.
Снимают боль и мази, направленные на восстановление хрящевой ткани. Эти препараты длительно применяются и помогают не сразу. Лекарство работает на отдаленный эффект, его цель не обезболить и снять воспаление, а помочь восстановиться разрушенным клеткам. Примеры:
- Акулий жир;
- Хондроитин;
- Хондроксид;
- Детралекс.
Ванночки и компрессы
В домашних условиях можно воспользоваться и народной мудростью. Многие травы имеют обезболивающий и успокаивающий эффекты с противовоспалительным действием.
Можно использовать как ванночки, так и компрессы.
В горячую воду добавить йод, эфирные масла пихты, можжевельника, лаванды. Полезны цветки ромашки, одуванчиков. Хорошо снимает отек и боль морская соль. Ванночки делают в вечернее время на протяжении 20-40 минут.
Компрессы делают преимущественно на ночь. Нужно иметь согревающую повязку. Ее можно заменить двойным слоем марли с ватой и полиэтиленовым пакетом.
Марлевая салфетка хорошо смачивается в приготовленном растворе и накладывается на пораженную поверхность под повязку на несколько часов. Хорошо помогают компрессы димексида с ингалиптом, эфирным пихтовым или эвкалиптовым маслом.
К какому врачу обратиться, если косточка все еще болит
Если болит косточка на ноге около большого пальца, нужно немедленно обратиться к врачу. Любое заболевание нужно лечить не только симптоматически, но пробовать искоренить причину.
В борьбе с шишкой на ноге помогут следующие специалисты:
- ортопед;
- хирург;
- травматолог;
- семейный врач.
Обратите внимание Врач проведет необходимые лабораторные и инструментальные исследования, после чего поставит верный диагноз. Семейный врач лечит только консервативно, поэтому он может помочь исключительно на ранних этапах.

К травматологу и ортопеду можно обращаться в любой период болезни. Специалисты подберут оптимальное лечение, которое имеет комплексность, то есть обязательно используются медикаментозные и немедикаментозные методы. Лекарственная терапия направлена на устранение симптомов, а немедикаментозные методы (упражнения, массажи, тейпирование) — на устранение причины развития болезни.
А вот обращение к хирургу свидетельствует о крайней степени болезни. Оперативные инвазивные вмешательства проводятся при неэффективности вышеуказанных методов. Основным показанием к проведению операции — постоянная боль, которая не купируется медикаментозным путем.
Боль в пальцах ног: причины, диагностика, лечение боли в суставах пальцев ног
Пальцы ног могут болеть после долгой ходьбы в неудобной обуви. Такая боль обычно быстро проходит. Постоянная боль в пальцах ног появляется из-за различных заболеваний. Чаще всего это признак артритов, артрозов или нарушений кровообращения. Точную причину установит врач-ортопед.

Боли в пальцах ног в большинстве случаев бывают вызваны такими заболеваниями как артрит, артроз или нарушение кровообращения.
Артрит
Признаком артрита различного характера являются периодические боли, возникающие по ночам (чаще всего в 3-4 часа). У каждого артрита есть «свои» определённые пальцы. Для псориатического и реактивного артрита, а также при подагре (чаще встречающейся у мужчин) наиболее характерны боли в большом пальце ноги. Остальные пальцы ноги могут воспаляться при ревматоидном артрите.
Артроз
Артроз большого пальца стопы развивается чаще у женщин. Причина тому — длительное ношение обуви с узким мыском, при этом большой палец сильно отклоняется вовнутрь, прижимается ко второму пальцу стопы. Выпирающая косточка получает дополнительную травматизацию (натирается обувью) во время ходьбы и постепенно деформируется. Позднее деформируется не только выпирающая косточка, но и весь сустав. Он становится значительно шире, чем был раньше. Движение в таком суставе резко ограничивается. При далеко зашедшем артрозе деформация обычно настолько сильно фиксирует палец в неправильной позиции, что его практически невозможно вернуть в нормальное положение.
Нарушение кровообращения
При нарушении кровообращения в стопах, а также при гиперактивности нервных окончаний ног можно заметить такие симптомы: боли в пальцах ног, жжение в ступнях, потеря чувствительности. Существует два заболевания с подобным набором признаков: это атеросклероз артерий ног и облитерирующий эндартериит. При этих недугах нарушается кровообращение в артериях ног, к тканям поступает недостаточное количество кислорода. В результате появляются боли в большом пальце ноги, болят остальные пальцы, стопа, голень, становится бледной и суховатой кожа, нарушается рост ногтей (они делаются ломкими и нездоровыми), выпадают волосы на ногах, нижние конечности часто мерзнут.
Другие причины появления болей
Подошвенный фасцит (неврома Мортона) возникает из-за повышенного давления на нерв и отличается болезненными ощущениями у основания пальца.
Причиной могут быть и хронические травмы в этой области.
Вследствие сахарного диабета могут появляться онемения в стопе и пальцах.
Нарост омертвевших клеток, так называемые затвердения, на подушечках пальцев ног нередко имеют корень (ядро), особенно часто возникают при большом и продолжительном давлении на пальцы ног.
Очень неприятен вросший в кожу ноготь. Чтобы минимализировать дискомфорт, следует осторожно подстригать ногти. В противном случае может развиться сильная боль или инфекция.
Ещё одной причиной боли в пальцах ног может быть плоскостопие.
Больным рекомендуют такие виды лечения:
Боли в пальцах ног могут оказаться симптомами следующих заболеваний:
Отзывы о лечении
В декабре 2020 г. после травма позвоночника не могла передвигаться. По вызову из клиники Баратов В.В. приехал на дом с медсестрой. После осмотра поставил диагноз компрессионный перелом определенных позвонков и нашел дополнительные грыжи позвоночника. Назначил обследование и комплексное лечение, организовал привоз корсета, медсестра сделала блокаду и капельницу. В январе 2021 г. сделала МРТ позвоночника и диагноз полностью подтвердился. Это высокий профессионализм , что уже нечастое явление. Другие врачи утверждали что нельзя поставить диагноз без МРТ. Я очень благодарна Валерию Владимировичу за реальную помощь и желаю ему ЗДОРОВЬЯ !


