Синдром Шегрена – что это такое? Причины, симптомы и лечение у опытных врачей медицинской Клиники МЕДСИ
Синдром Шегрена – аутоиммунное системное поражение соединительной ткани. Патология отличается тем, что в нее вовлечены железы внешней секреции (преимущественно слезные и слюнные). Вследствие развития заболевания появляется выраженная сухость кожи, носоглотки, глаз, рта, трахеи и влагалища. Также сокращается выработка пищеварительных ферментов. Патология может развиваться как самостоятельная или сопровождать склеродермию, дерматомиозит и другие заболевания. Лечение симптома Шегрена следует начинать после обнаружения первых же признаков.
Патоморфология
На раннем этапе в процесс вовлекаются мелкие протоки желез. При развитии заболевания железистая ткань атрофируется и замещается соединительной. Это приводит к нарушению функций пораженного органа. Нередко даже при отсутствии других выраженных симптомов синдрома Шегрена у пациентов отмечаются признаки воспаления слюнных желез.
Причины развития
Причины возникновения патологии в настоящий момент до конца не установлены.
Наиболее вероятной считают теорию о патологической реакции иммунной системы, которая развивается в ответ на повреждение клеток ретровирусом (герпесом, ВИЧ и др.). Как вирусы, так и клетки эпителия, измененные под их воздействием, воспринимаются иммунной системой человека как чужеродные. Иммунная система защищает организм и вырабатывает антитела. Это и приводит к разрушению тканей железы. Нередко синдром Шегрена передается по наследству, встречается у родителей и детей, у близнецов.
Спровоцировать развитие патологии могут следующие факторы (нередко их комбинации):
- Стрессовые ситуации
- Вирусы
- Гормональные изменения
Симптомы синдрома Шегрена
Симптомы синдрома Шегрена во много зависят от причин заболевания, но всегда требуют устранения (лечения), так как существенно снижают уровень качества жизни пациента.
К основным железистым признакам относят:
- При патологии слезных желез: жжение, ощущение «песка» в глазах, покраснение, зуд, отеки, боли, точечные кровоизлияния, повышенная чувствительность к свету. Пациенты могут страдать от снижения зрения
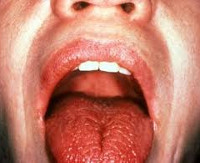
- При повреждении слюнных желез: увеличение в размерах околоушных желез, сухость слизистой оболочки рта и изменение ее цвета (на ярко-розовый), затрудненное глотание
- При поражении слизистой носа: сухость в носу, появление корочек, воспалительный процесс
- При кожных нарушениях: сухость эпидермиса
- При повреждениях дыхательных путей: воспаление трахеи, бронхов и легких
К внежелезистым проявлениям патологии относят:
- Кашель и одышку
- Увеличение лимфатических узлов
- Боли в мышцах и суставах
- Повышение общей температуры тела
- Поражения щитовидной железы
- Неприятные ощущения (жжение, покалывание) в теле
- Воспаление сосудов
- Сыпь на теле с жжением и зудом
Нередко пациенты жалуются на повышенную чувствительность к ряду медикаментозных препаратов (нестероидным противовоспалительным средствам, антибиотикам и др.).
Если у вас появилась сыпь на теле, повысилась температура, пересыхают слизистые или обнаруживаются другие симптомы, и вы не знаете, что это, но хотите начать лечение, следует обратиться к специалисту: только он может провести диагностику и выявить синдром Шегрена или другую патологию.
Диагностика
Такие симптомы, как жжение и сухость глаз, например, не всегда свидетельствуют о синдроме Шегрена, но становятся причиной обращения к врачу с целью профилактики и лечения. Профессионалу очень важно точно распознать заболевание.
Диагностировать синдром Шегрена можно при наличии воспалительного процесса. Но в некоторых случаях воспаление провоцируется другими патологиями (например, сахарным диабетом). Для этого заболевания также характерно снижение секреции слюны. По этой причине диагностика должна быть максимально точной.
Наиболее информативным методом является биопсия слюнных и слезных желез с последующей гистологией полученного материала. Она проводится быстро и не доставляет пациентам выраженного дискомфорта. Фрагменты слизистых оболочек исследуются под микроскопом. Благодаря этому специалистам удается зафиксировать поражение желез.
Осложнения
К основным осложнениям синдрома Шегрена относят:
- Васкулит – воспалительные процессы в сосудах
- Онкологические заболевания (в том числе лимфомы)
- Угнетение процессов кроветворения
- Вторичные инфекции
Патология прогрессирует как без лечения, так и в том случае, если терапия проводится неправильно. Именно поэтому следует обращаться только к высококвалифицированным врачам, располагающим опытом работы с пациентами с синдромом Шегрена.
Лечение заболевания
Основными задачами в терапии синдрома Шегрена являются снятие воспаления пораженных органов и устранение симптомов слизистых оболочек.
Для устранения воспалительного процесса назначаются:
- Цитостатики
- Гормональные препараты
- Мононуклеальные антитела
В ходе подготовки к лечению пациентам проводят плазмаферез, позволяющий очистить кровь.
Для профилактики сухости конъюнктивы назначают препараты искусственной слезы и мази. Уход за полостью рта заключается в тщательном полоскании после каждого приема пищи.
Важно! Лечение синдрома Шегрена всегда проводится только под контролем врача-ревматолога.
Прогноз
Синдром Шегрена опасен тем, что может приводить к повреждению жизненно важных органов, постепенно прогрессировать. Бывают и случаи длительных ремиссий, когда патология никак не проявляет себя и больному кажется, что он полностью излечился, но болезнь внезапно возвращается. Одним пациентам помогает только симптоматическое лечение, другие долгое время борются с постоянным дискомфортом. Качество жизни многих больных существенно снижается. Пациенты страдают от суставных болей, сухости слизистых, упадка сил.
Важно! Пациенты с синдромом Шегрена подвержены высокому риску неходжкинской лимфомы. У некоторых больных развиваются другие онкологические заболевания, которые могут стать причиной не только снижения качества жизни, но и смерти.
При правильном и комплексном лечении пациенты могут рассчитывать на длительную и стойкую ремиссию. Но терапия должна быть комплексной и начаться как можно раньше – после обнаружения первых же признаков патологии.
Синдром Шегрена — все особенности успешного лечения

Синдром Шегрена — это аутоиммунная болезнь, которая вызывает системное поражение соединительных тканей. От патологического процесса больше всего страдать приходится экзокринным железам — слюнным и слезным. В большинстве случаев заболевание носит хроническое прогрессирующее течение.
Синдром Шегрена — что это за болезнь?
На комплекс симптомов сухого синдрома впервые внимание обратил шведский врач-офтальмолог Шегрен чуть меньше ста лет назад. Он обнаружил у большого количества своих пациентов, которые приходили к нему с жалобами на сухость в глазах, пару других одинаковых симптомов: хроническое воспаление суставов и ксеростомию — сухость слизистой ротовой полости. Наблюдение заинтересовало и других докторов, ученых. Выяснилось, что это патология распространенная и для борьбы с нею требуется специфическое лечение.
Синдром Шегрена — что это такое? Эта хроническая аутоиммунная болезнь появляется на фоне сбоев в работе иммунной системы. Организм отдельные собственные клетки принимает за чужеродные и начинает активно вырабатывать к ним антитела. На фоне этого развивается воспалительный процесс, который приводит к снижению функции желез внешней секреции — как правило, слюнных и слезных.
Синдром Шегрена — причины
Сказать однозначно, почему развиваются аутоиммунные заболевания, медицина пока что не может. Потому и то, откуда берется сухой синдром Шегрена — загадка. Известно, что в развитии болезни участвуют генетические, иммунологические, гормональные и некоторые внешние факторы. В большинстве случаев толчком к развитию недуга становятся вирусы — цитомегаловирус, Эпштейн-Барра, герпеса — или такие болезни, как полимиозит, системная склеродермия, красная волчанка, ревматоидный артрит.
Первичный синдром Шегрена
Есть два основных типа болезни. Но проявляются они приблизительно одинаково. Высушивание слизистых в обоих случаях развивается по причине лимфоцитарной инфильтрации экзокринных желез по ходу желудочно-кишечного тракта и дыхательных путей. Если заболевание развивается как самостоятельное и появлению его ничего не предшествовало, то это первичная болезнь Шегрена.
Вторичный синдром Шегрена
Как показывает практика, в отдельных случаях болезнь возникает на фоне других диагнозов. По статистике, вторичный сухой синдром обнаруживается у 20 — 25% пациентов. Ставится он, когда заболевание удовлетворяет критериям таких проблем, как ревматоидный артрит, дерматомиозит, склеродермия и прочих, связанных с поражениями соединительных тканей.
Синдром Шегрена — симптомы

Все проявления болезни принято разделять на железистые и внежелезистые. То, что синдром Шегрена распространился на слезные железы, можно понять по ощущению жжения, «песка» в глазах. Многие жалуются на сильный зуд век. Часто глаза краснеют, а в уголках их скапливается вязкое белесое вещество. По мере прогрессирования заболевания возникает светобоязнь, глазные щели заметно сужаются, острота зрения ухудшается. Увеличение слезных желез — явление редкое.
Характерные признаки синдрома Шегрена, поразившего слюнные железы: сухость слизистой во рту, красной каймы, губ. Часто у пациентов образуются заеды, и, помимо слюнных, увеличиваются еще и некоторые близлежащие железы. Поначалу болезнь проявляет себя только при физических нагрузках или эмоциональных перенапряжениях. Но позже сухость становится постоянной, губы покрываются корочками, которые трескаются, из-за чего повышается риск присоединения грибковой инфекции.
Иногда из-за сухости в носоглотке корки начинают формироваться в носу и слуховых трубах, что может привести к отиту и даже временной потере слуха. Когда сильно пересушивается глотка и голосовые связки, появляется сиплость и хрипотца. А бывает и так, что нарушение глотания приводит к атрофическому гастриту. Диагноз проявляется тошнотой, ухудшением аппетита, тяжестью в подложечной области после приема пищи.
Внежелезистые проявления симптомокомплекса синдром Шегрена выглядят так:
- суставные боли;
- скованность мышц и суставов по утрам;
- мышечная слабость;
- мелкая кровянистая сыпь, возникающая на фоне поражения сосудов;
- неврит лицевого или тройничного нервов;
- геморрагическая сыпь на туловище и конечностях;
- сухость влагалища.
Синдром Шегрена — дифференциальная диагностика
Определение заболевания главным образом опирается на наличие ксерофтальмии или ксеростомии. Последняя диагностируется при помощи сиалографии, сцинтиграфии околоушных и биопсии слюнных желез. Для диагностики же ксерофтальмии проводится тест Ширмера. Один конец полоски фильтрованной бумаги закладывается под нижнее веко и оставляется на время. У здоровых людей через 5 минут промокнет около 15 мм полоски. Если же подтверждается синдром Шегрена, диагностика показывает, что намокло не более 5 мм.
При дифференциальной диагностике важно помнить, что СШ может развиваться параллельно с такими диагнозами, как аутоиммунный тиреоидит, перцинозная анемия, лекарственная болезнь. Определению первичного сухого синдрома существенно способствует выявление антител SS-B.Сложнее всего диагностировать болезнь Шегрена с ревматоидным артритом, потому что поражение суставов начинается задолго до появления признаков сухости.

Синдром Шегрена — анализы
Диагностика заболевания предполагает проведение лабораторных исследований. При диагнозе болезнь Шегрена, анализы показывают приблизительно такие результаты:
- В общем анализе крови определяется ускоренная СОЭ, анемия и низкий уровень лейкоцитов.
- Для ОАМ характерно наличие белка.
- Белок повышен и в биохимическом анализе крови. Кроме того, в исследовании выявляются максимальные титры ревматоидного фактора.
- Специальный анализ крови на наличие антител к тиреоглобулину в 35% показывает повышение их концентрации.
- Результаты биопсии слюнных желез подтверждают симптомы синдрома Шегрена.
Синдром Шегрена — лечение
Это серьезная проблема, но она не смертельная. Если вовремя обратить внимание на ее признаки и при диагнозе болезнь Шегрена лечение начать, с нею можно жить, вполне комфортно себя при этом чувствуя. Главное для пациентов — не забывать о важности здорового образа жизни. Это поможет укрепить иммунитет, не позволит активно развиваться патологическому процессу и значительно снизит риск развития осложнений.
Можно ли вылечить синдром Шегрена?
Как только диагноз подтверждается, пациент получает терапевтические рекомендации. Синдром Шегрена на сегодня лечится успешно, но избавиться от болезни полностью пока не представляется возможным. По этой причине проводится только симптоматическая терапия. Критериями оценки качества лечения считается нормализация клинических проявлений недуга. Если все терапевтические назначения помогают, лабораторные показатели и гистологическая картина улучшаются.
Синдром Шегрена — клинические рекомендации
Терапия сухого синдрома предполагает облегчение симптоматики и при необходимости борьбу с фоновым аутоиммунным заболеванием. Пред тем как лечить синдром Шегрена обязательно проводится диагностика. После, как правило, используются такие средства:
- глюкокортикоид Преднизолон (схема и дозировка определяется индивидуально в зависимости от тяжести синдрома и выраженности его симптомов);
- ангиопротекторы — Пармидин, Солкосерил;
- иммуномодулятор Спленин;
- антикоагулянт Гепарин;
- Контрикал или Трасилол — препараты, приостанавливающие выработку протеолитических ферментов;
- Циостатики — Хлорбутин, Азатиоприн, Циклофосфан (в основном рекомендуют принимать вместе с глюкокортикоидами).
Чтобы избавиться от сухости во рту, назначают полоскания. Синдром сухого глаза лечится закапыванием физраствора, Гемодеза. Пересушенным бронхам и трахее может помочь препарат Бромгексин. С воспалением желез борются аппликации с Димексидом, Гидрокортизоном или Гепарином. Иногда сухость во рту при диагнозе синдром Шегрена приводит к развитию стоматологических болезней. Чтобы предупредить их, нужно позаботиться о максимальной гигиене ротовой полости.

Болезнь Шегрена — лечение народными средствами
Сухой синдром — целый комплекс симптомов и признаков. Со всеми ними лучше бороться традиционно. Но иногда при болезни синдром Шегрена народные методы, применяемые параллельно, помогают улучшить состояние пациента. Некоторые больные, например, отмечают, что капли для глаз из сока укропа и картофеля действуют значительно эффективнее аптечных слезных жидкостей.
Травяной отвар для полоскания
- цветы ромашки — 1 ст.л.;
- листья шалфея — 1 ст. л.;
- вода — 1 стакан.
Приготовление и применение:
- Травы смешать и слегка измельчить.
- Воду закипятить и залить в сухую смесь.
- Лекарству нужно настояться минут 40.
- После процеживания оно готово к применению.
Синдром Шегрена — прогноз
Эта болезнь протекает без угрозы для жизни. Но из-за нее качество жизни пациентов заметно ухудшается. Лечение помогает предотвратить осложнения и сохраняет трудоспособность взрослых — синдром Шегрена у детей встречается крайне редко. Если же терапию не начать, заболевание может перерасти в тяжелую форму, которая при присоединении вторичных инфекций, таких как бронхопневмония, синусит или рецидивирующий трахеит, иногда приводит к инвалидизации.
Болезнь Шегрена
Болезнь Шегрена – аутоиммунное системное поражение соединительной ткани, характеризующееся экзокринными железистыми и внежелезистыми проявлениями. Наиболее частым железистым проявлением болезни Шегрена служит снижение секреции слезных и слюнных желез, сопровождающиеся жжением в глазах и сухостью носоглотки. К внежелезистым проявлениям относятся миалгии, мышечная слабость, артралгии, геморрагии, увеличение лимфоузлов, невриты и пр. Диагноз болезни Шегрена ставится с учетом комплекса клинических и лабораторных признаков, функциональных тестов. Лечение проводят кортикостероидными гормонами и цитостатиками; течение заболевания чаще доброкачественное.
Общие сведения
Болезнь Шегрена лидирует среди коллагенозов по частоте встречаемости и значительно чаще развивается у женщин возрастной группы от 20 до 60 лет; у мужчин и в детском возрасте заболевание встречается реже. Причины болезни Шегрена неизвестны. Наиболее вероятными предопределяющими факторами служат наследственность и аутоиммунный ответ на вирусную (предположительно ротавирусную) инфекцию.
Патогенетический механизм болезни Шегрена заключается в развитии иммуноагрессивной реакции с образованием антител к собственным тканям и лимфоплазматической инфильтрации протоков желез внешней секреции – слюнных, слезных, ЖКТ и др. При генерализованной форме болезни Шегрена у трети пациентов развивается поражение мышц (миозит), почек (интерстициальный абактериальный нефрит), сосудов (продуктивно-деструктивный, продуктивный васкулит), легких (интерстициальная пневмония) и др. Болезнь Шегрена часто протекает вместе с ревматоидным артритом, тиреоидитом Хасимото, системной красной волчанкой.

Классификация
Течение болезни Шегрена может быть подострым и хроническим. С учетом клинических проявлений и осложнений выделяют начальную (раннюю), выраженную и позднюю стадии заболевания. Патологические процессы при болезни Шегрена могут протекать с различной степенью воспалительной и иммунологической активности. Для высокой степени активности болезни Шегрена характерны клинически выраженные явления паротита, кератоконъюнктивита, стоматита, артрита; генерализованная лимфаденопатия, гепатоспленомегалия, лабораторные признаки активного воспаления.
Умеренно активному течению болезни Шегрена свойственно уменьшение воспаления и иммунологической активности с одновременной тенденцией к деструктивным изменениям в секретирующих эпителиальных железах. При минимальной активности процессов отмечается преобладание функциональных, склеротических, дистрофических изменений в слюнных, слезных, желудочных железах, что проявляется тяжелыми формами ксеростомии, кератоконъюнктивита, гастрита. В лабораторных тестах – слабо выраженные признаки воспаления.
Симптомы болезни Шегрена
Появление глазных симптомов при болезни Шегрена обусловлено сниженной секрецией слезы (слезной жидкости). При этом пациенты ощущают жжение, «царапанье» и «песок» в глазах. Субъективные симптомы сопровождаются зудом и покраснением век, скоплением вязкого секрета в уголках глаз, сужением глазных щелей, снижением остроты зрения. Развивается сухой кератоконъюнктивит – воспаление роговицы вместе с конъюнктивой глаза.
Слюнные железы при болезни Шегрена увеличиваются в размерах. У трети пациентов в результате увеличения парных околоушных желез отмечается характерное изменение овала лица, получившего в литературе название «мордочки хомяка». К числу типичных симптомов болезни Шегрена также относятся сухость губ и слизистой рта, стоматит, заеды, множественный кариес зубов (чаще пришеечной локализации). Если в ранней стадии болезни Шегрена сухость слизистых отмечается только во время физической нагрузки и волнения, то в выраженном периоде ощущение сухости отмечается постоянно, заставляя пациента часто увлажнять рот и запивать пищу.
При осмотре выявляется ярко-розовая окраска слизистых, их легкое травмирование при контакте, сухость языка, малое количество свободной слюны пенистого или вязкого характера. На таком фоне присоединение вторичной (вирусной, грибковой, бактериальной) инфекции ведет к развитию стоматита. Для поздней стадии болезни Шегрена характерны резкая сухость полости рта, ведущая к расстройствам глотания и речи, трещины губ, ороговение участков слизистой рта, складчатый язык, отсутствие свободной слюны в полости рта.
Отмечается гипофункция других экзокринных желез с явлениями сухости кожи, носоглотки, вульвы и влагалища, развитием трахеита, бронхита, эзофагита, атрофического гастрита и т. д. При болезни Шегрена могут отмечаться суставной синдром по типу полиартралгий или полиартрита, нарушение чувствительности стоп и кистей, невропатии тройничного нерва и лицевого нерва, геморрагические сыпи на конечностях и туловище, лихорадка, миозиты, гепато- и спленомегалия.
Диагностика болезни Шегрена
Из методов лабораторной диагностики проводится исследование общего анализа крови, показывающее умеренную лейкопению, анемию, ускорение СОЭ. В биохимии крови при болезни Шегрена определяется повышение уровня γ-глобулинов, общего белка, фибрина, серомукоида, сиаловых кислот, обнаружение криоглобулинов. Иммунологические реакции выявляют повышение уровня иммуноглобулинов IgG и IgM; наличие антител к ДНК, LE-клеток, антител к эпителию экзокринных желез, мышцам, коллагену и пр.; увеличение количества В-лимфоцитов, уменьшение Т-лимфоцитов.
При болезни Шегрена отмечается специфическая реакция на тест Ширмера – определяется уменьшение слезной продукции в ответ на стимуляцию нашатырным спиртом. При маркировании роговицы и конъюнктивы красителями выявляются эрозии и дистрофические очаги эпителия. При болезни Шегрена проводится контрастная рентгенография (сиалография), биопсия слюнных желез, УЗИ слюнных желез, МРТ слезных/слюнных желез. Для выявления осложнений со стороны других систем выполняется рентгенография легких, гастроскопия, ЭХО-КГ.
Лечение болезни Шегрена
Ведущая роль в терапии болезни Шегрена отводится гормональным (преднизолон) и цитостатическим препаратам иммуносупрессивного действия (циклофосфамид, хлорбутин) и их комбинациям (преднизолон+хлорбутин, преднизолон+циклофосфан). Сочетание методов экстракорпоральной гемокоррекции (плазмафереза, гемосорбции, двойной фильтрации плазмы) с медикаментозной терапией при лечении болезни Шегрена показано в случаях язвенно-некротического васкулита, гломерулонефрита, цереброваскулита, полиневрита и др. поражений.
Симптоматическая терапия при болезни Шегрена направлена на устранение сухости слизистых и предупреждение вторичного инфицирования. При сухости глаз назначается искусственная слеза, ношение мягких контактных линз, промывание глаз растворами антисептиков. Для нормализации слюноотделения проводятся новокаиновые блокады, назначаются препараты Ca; при воспалении околоушных желез используются местные аппликации димексида, системные антибиотики и антимикотики.
Пораженные слизистые полости рта при болезни Шегрена нуждаются в смягчении и стимуляции регенерации с помощью аппликаций масел облепихи и шиповника, обработки мазями (метилурациловой и солкосериловой). При секреторной недостаточности желудка проводится длительная заместительная терапия соляной кислотой, натуральным желудочным соком, пепсином; при недостаточности поджелудочной железы назначается ферментная терапия: прием панкреатина и др.
Прогноз и осложнения болезни Шегрена
Течение болезни Шегрена не носит жизнеугрожающий характер, однако значительно ухудшает качество жизни. Своевременно начатая терапия замедляет прогрессирование патологических процессов и сохраняет трудоспособность пациентов. При отсутствии лечения нередки осложнения, приводящие к инвалидизации.
К первичным поражениям при болезни Шегрена нередко присоединяется вторичное инфицирование с развитием синуситов, рецидивирующих трахеитов, бронхопневмоний. При системных поражениях возможно развитие почечной недостаточности, нарушений кровообращения головного и/либо спинного мозга.
Как жить и бороться с синдромом Шегрена
Большинство нарушений работы живого организма спровоцированы конкретными внешними раздражителями, но существует отдельная категория болезней, когда наш иммунитет начинает масштабно уничтожать нормальные клетки. Это говорит о сбое непосредственно в процессе распознавания родных и чужеродных клеток. Защитные силы работают против клеток соединительной ткани, вызывая сбои в работе многих органов — это и есть синдром Шегрена.

Что такое синдром Шегрена
Болезнь или синдром Шегрена – аутоиммунное заболевание, поражение соединительной ткани в разных системах организма. Синдром относится к группе коллагенозов. Это однотипные функциональные и морфологические изменения ткани, преимущественно ее коллагеновых волокон. Для коллагенозов характерно постоянное прогрессирование и вовлечение органов, структур опорно-двигательного аппарата, кожного покрова и сосудов. Болезнь Шегрена признана самой распространенной среди всех коллагенозов.
Чаще всего болезнь Шегрена выявляют у женщин 20-60 лет, хотя преимущественно после 40, когда гормональный фон меняется в силу климакса. Конкретные причины аутоиммунного сбоя не выяснены, но из самых вероятных врачи выделяют наследственную предрасположенность и агрессивный ответ на появление инфекции.
Читайте также: При воздействии аппарата Визотроник на все органы глаза изменения в их работе происходят на рефлекторном уровне, независимо от сознания пациента.
Существует теория, что причиной уничтожения иммунитетом родных клеток становятся различные вирусы. Они действуют бессимптомно, встраивая свои белки в клеточные мембраны здоровых клеток, заставляя защитную систему воспринимать их чужеродными и атаковать. Этот механизм является основой многих болезней, но системные расстройства работы соединительной ткани имеют больше всего аутоиммунных факторов.
Соединительная ткань выступает «фундаментом» для всех органов, через нее обеспечиваются многие обменные и иммунные процессы. Поэтому болезни соединительной ткани относят к ряду очень тяжелых, которые сильно влияют на жизнь человека. Если артрит локализуется в суставах, ревматизм в сердце, а болезнь Бехтерева в позвоночнике, то при синдроме Шегрена страдают железы лимфатической системы и слизистые оболочки.
Болезнь начинается с агрессивного ответа иммунитета, когда появляются антитела к нормальным клеткам и начинается инфильтрация железистых протоков. Затрагиваются преимущественно железы внешней секреции (слюнные, слезные, вагинальные). Когда болезнь распространяется на весь организм, у трети пациентов выявляют миозит (воспалительное поражение мышечной ткани), нефрит (воспалительное разрушение почек), васкулиты (продуктивный или продуктивно-деструктивный), воспаление легких. Болезнь Шегрена могут выявить при обследовании на предмет артрита, тиреоидита Хасимото и системной волчанки.
Формы и стадии синдрома Шегрена
Различают подострую и хроническую формы заболевания. Для подострой больше характерны внежелезистые симптомы: ревматологические нарушения, васкулиты и соответствующие кожные поражения, сбои в работе почек и ПНС. Хроническая отличается преобладанием железистых отклонений: неправильная работа желез, заболевания ЛОР-органов.
По степени выраженности симптомов выделяют раннюю, выраженную и позднюю стадии. Негативные изменения в соединительной ткани происходят с разной интенсивностью. При высокой степени интенсивности отмечаются симптомы паротита, стоматита, конъюнктивита и артрита. В тяжелых случаях диагностируют генерализированную лимфаденопатию (увеличение узлов лимфатической системы) и гепатоспленомегалию (увеличение селезенки и печени). По результатам лабораторных анализов выявляют бурный воспалительный процесс.
Умеренная интенсивность выражается в уменьшении иммунного ответа, имеется обширная деструкция эпителия желез. Низкая степень интенсивности вызывает ксеростомию (дефицит слюны), кератоконъюнктивит (воспалительное повреждение конъюнктивы и роговицы) и гастрит (воспаление слизистой желудка).

Симптоматика болезни Шегрена
Сперва человек ощущает только сухость глаз и эпизодическую расплывчатость зрения. Со временем к этим симптомам присоединяется сухость во рту, появляется необходимость запивать пищу. Возможно образование маленьких язв в ротовой полости и множественного кариеса. Без лечения симптоматика усугубляется, затрагиваются половые органы, пищеварительная и дыхательная системы. Проявляются симптомы гастрита, колита, бронхита, а также мышечный дискомфорт. В запущенной стадии возможно повреждение нервов и синдром Рейно, когда человек страдает от зябкости, ощущения мокрых конечностей и мурашек.
- Офтальмологические симптомы. Недостаточность лимфатической системы выражается в снижении выработки слезной влаги. Пересыхание слизистой сопровождается жжением и зудом. Возможно покраснение век, накопление выделений, ухудшение зрения. При длительном течении болезни развивается конъюнктивит или сухой кератоконъюнктивит. Осложнением может выступать перфорация роговицы при наличии язвы. Постепенно начинается дистрофия роговицы и конъюнктивы, развивается нитчатый кератит или ксероз (высыхание слизистой глаза).
- Симптомы ЛОР-органов. Характерные признаки синдрома Шегрена: выраженный окрас слизистой рта, пересыхание языка, заеды, недостаточность свободной слюны, стоматит, обширное поражение зубов. Вначале дискомфорт ощутим только после физических нагрузок, позже он сохраняется постоянно. Возникают расстройства глотания, язык покрывается складками, на слизистой видны очаги ороговения. Вторичное инфицирование приводит к развитию тяжелого вирусного, грибкового или бактериального стоматита. Также возможен хейлит и сухой ринофаринголарингит. Вовлечение органов дыхания сопровождается изменением голоса и появлением охриплости.
- Лимфатические симптомы. Недостаточная функциональность эндокринных желез вызывает сухость кожи, носовых проходов, глотки, вульвы и влагалища. Возможно развитие трахеита, бронхита, эзофагита и гастрита.
- Неврологические симптомы. При поражении соединительной ткани возможна невропатия тройничного и лицевого нервов. Развитие генерализированного васкулита отражается на работе периферической нервной системы, что выражается в полинейропатии, мононевропатии, мононеврите, радикулоневропатии.
- Ревматологические симптомы. Суставной синдром протекает по типу полиартралгии или полиартрита. Отмечаются регулярные рецидивы припухания и болезненности суставов. У 70% пациентов с синдромом Шегрена имеется артралгия, а у 30% – неэрозивный артрит мелких суставов кистей рецидивирующего характера. Возможно поражение мышц (миозиты) и нарушение чувствительности конечностей.
- Кожные симптомы. Геморрагическая сыпь, повышенная сухость кожи, трещины (при снижении температуры воздуха). У 30% пациентов наблюдается пурпура (гипергаммаглобулинемическая при лимфоцитарном васкулите и криоглобулинемическая при деструктивном). На фоне деструктивного васкулита также возникают изъязвления на голенях.
- Другие симптомы. К проявлениям синдрома относят гепатомегалию (увеличение и уплотнение печени) и спленомегалию (увеличение селезенки). У многих диагностируют интерстициальный нефрит или гломерулонефрит с нефротическим синдромом.
Поражение слюнных желез при данной болезни соединительной ткани происходит по типу сиаладенита или паротита, реже симптоматика напоминает субмаксиллит или сиалодохит. Иногда отмечается увеличение малых желез, гораздо чаще затрагиваются околоушные или поднижнечелюстные, что заметно меняет овал лица.

Диагностика синдрома Шегрена
Обследование начинают с осмотра пациента. Специалист должен выявить пересыхание кожного покрова и языка, наличие язв на слизистой рта и множественный кариес, воспаление глаз и снижение слезоотделения. Системное поражение соединительной ткани вызывает припухание околоушных желез. Возможна периодическая отечность суставов, а при пальпации – болезненность. Рекомендуется дополнительно выслушивать легкие на предмет хрипов.
При диагностике синдрома Шегрена нужна консультация терапевта, ревматолога, окулиста, стоматолога и других специалистов. Стоматолог может уточнить характер повреждения слюнных желез, исключив похожие по симптоматике заболевания. Офтальмолог проводит пробу Ширмера, чтобы оценить функциональность слезных желез: воздействие нашатырного спирта сокращает выработку слезной влаги. Маркирование глазных структур позволяет выявить эрозии и дистрофию.
- Общий анализ крови. Для данного синдрома характерна выраженная лейкопения, то есть сокращение количества лейкоцитов. Лейкопения указывает на повышенную активность иммунитета и присутствие антилейкоцитарных антител. Почти у всех больных выявляют легкую или умеренную анемию, у половины – увеличение СОЭ. Это обусловлено диспротеинемическими расстройствами. Увеличение СРБ для синдрома Шегрена не характерно (исключая выпотной серозит, гломерулонефрит, деструктивный васкулит, демиелинизирующую невропатию, интеркуррентную инфекцию).
- Общий анализ мочи. Когда болезнь Шегрена сочетается с мочекаменной болезнью или хроническим пиелонефритом, присоединение вторичной инфекции вызывает лейкоцитурию (наличие лейкоцитов в моче). К характерным признакам поражения почек можно причислить наличие в моче белка, глюкозы, эритроцитов, цилиндров, а также снижение удельного веса и повышение кислотности мочи.
- Биохимический анализ крови. Отмечается высокая концентрация γ-глобулинов, переизбыток белков, фибрина, сиаловых кислот и серомукоида. Усиление активности аминотрансфераз и холестаз на раннем этапе развития болезни может указывать на сопутствующий вирусный или аутоиммунный гепатит, холангит, патологии печени или поджелудочной железы. Если повышается концентрация общего белка и обнаруживается М-градиент, необходима дополнительная диагностика на предмет плазматических дискразий.
- Иммунологические реакции. У всех больных выявляют ревматоидный фактор, а его высокие титры указывают на наличие криоглобулинемического васкулита и формирование MALT-ткани. У 1/3 больных выявляют криоглобулины. Синдрому Шегрена характерна такая картина: избыток антител IgG/IgA и IgM, наличие антител к ДНК, коллагену и эпителию, присутствие волчаночных клеток, переизбыток В-лимфоцитов и нехватка Т-лимфоцитов. Почти у всех обнаруживаются аутоантитела к ядерным антигенам (Ro/SS-A и La/SS-B).

К неблагоприятным признакам при синдроме Шегрена относят снижение комплемента С4, что сигнализирует об активном развитии криоглобулинемического васкулита. Резкое повышение концентрации иммуноглобулинов IgM может быть указывать на сопутствующее развитие лимфомы. Если у пациента обнаруживаются аутоантитела к тиреоглобулину и тиреопероксидазе, необходимо провести диагностику аутоиммунного тиреоидита. При хроническом нарушении работы печени в анализах выявляют антимитохондриальные антитела, а также антитела к гладкой мускулатуре и микросомам (тканей печени и почек).
- сиалография или контрастная рентгенография;
- биопсия и УЗИ слюнных желез;
- МРТ желез;
- рентген легких;
- гастроскопия (проверка работы пищевода и желудка);
- эхокардиография (проверка работы сердца).
Ультразвуковое обследование слюнных желез дает возможность оценить их объем и структуру, а также выявить воспаление, кисты и камни в протоках. Наибольшее количество информации о работе слюнных желез дает магнитно-резонансная томография. Рентген грудной клетки часто оказывается неинформативным. Компьютерная томография грудной клетки эффективна лишь на раннем этапе развития болезни, когда в воспалительный процесс вовлечены органы дыхания. Ультразвуковое обследование органов брюшной полости позволяет выявить причины сухости во рту и в горле.
Пациентам с синдромом Шегрена следует регулярно посещать ревматолога, окулиста и стоматолога. Желательно наблюдаться у гастроэнтеролога, поскольку 80% людей с этим заболеванием страдают также от нарушений работы ЖКТ. В группе риска люди с большим стажем болезни Шегрена и сопутствующим диффузным атрофическим гастритом.
Основное и симптоматическое лечение синдрома Шегрена
Обследованием пациентов и назначением терапии при синдроме Шегрена занимается врач-ревматолог. В процессе может потребоваться консультация нефролога, окулиста, гинеколога, гастроэнтеролога, пульмонолога и других специалистов. В основе терапии – гормоны и цитостатические средства с иммуносупрессивным воздействием. Эффективна комбинация Преднизолона с Хлорбутином или Циклофосфаном.
Симптоматическое лечение при болезни Шегрена заключается в профилактике вторичного инфицирования и устранении излишней сухости. Большинству людей с данным заболеванием удается жить нормально, лишь изредка оно проявляется сильнее и может быть причиной гибели человека. При выраженном системном проявлении синдрома в назначение добавляют глюкокортикоиды, иммунодепрессанты и другие препараты.

- Экстракорпоральная гемокоррекция для лечения сопутствующих васкулитов, цереброваскулита, полиневрита или гломерулонефрита. По обстоятельствам проводят плазмаферез, гемосорбцию или фильтрацию плазмы.
- Искусственная слюна и масляные растворы для увлажнения и восстановления слизистой рта. Эффективны блокады с новокаином, препараты кальция и мази (Метилурацил, Солкосерил).
- Искусственная слеза и регулярное промывание глаз антисептическими средствами. Возможно использование мягких контактных линз для профилактики дистрофии.
- Лекарственные аппликации с антимикотиками (противогрибковые препараты) или антибиотиками против воспаления в околоушных железах.
- Терапия ферментами при неправильной работе поджелудочной железы. Адекватная профилактика сахарного диабета.
- Применение соляной кислоты и желудочного сока при желудочной недостаточности. Также используют Пепсин.
- Диета и дополнительное употребление йогуртов с лактобациллами для профилактики стоматита, вагинита и подобных осложнений.
- Ежедневное применение фторсодержащий гелей для защиты зубной ткани.
Для увлажнения глаз можно использовать препараты (капли и гели), продаваемые в аптеках без рецепта. Комфорт глаз также обеспечивается за счет повышения влажности в домашних и рабочих помещениях. Больному не рекомендуется сидеть возле обогревателей и кондиционеров. На улице нужно ходить в очках и всячески защищать глаза от солнечного излучения.
Чтобы увлажнять ротовую полость, необходимо пить много чистой воды или распылять в рот раствор глицерина (на 1 л воды 20 мл средства). Стимулировать выработку слюны можно при помощи воды с соком лимона, леденцов или обычной жевательной резинки. Важно, чтобы эти средства не содержали сахар и вредные компоненты. Безболезненно увлажнить и очистить носовые ходы помогают теплые солевые растворы.
Для устранения сухости влагалища существуют различные гипоаллергенные свечи, мази и гели. Рецепт на препарат лучше попросить у своего гинеколога на плановом осмотре, чтобы не усугубить положение. При повышенной чувствительности кожного покрова не рекомендуется принимать горячий душ или ванну и насухо вытираться грубым полотенцем. После водных процедур на кожу можно нанести увлажняющее средство или специальное масло, чтобы сохранить влагу.

Прогноз и возможные осложнения
Синдром Шегрена не несет серьезной угрозы, если правильно осуществлять лечение, но его проявления могут усложнить жизнь человека. Необходимо вовремя устранять симптомы и осуществлять поддерживающие процедуры, чтобы человек не стал инвалидом из-за тяжелых осложнений. Только благодаря комплексному лечению удается замедлить разрушение соединительной ткани и сохранить работоспособность человека.
- вторичное инфицирование;
- паротит;
- синусит;
- блефарит;
- бронхит;
- бронхопневмония;
- трахеит;
- сахарный диабет;
- недостаточность работы почек;
- дисфункция щитовидной железы;
- нарушения кровообращения в мозге.
Профилактика болезни Шегрена
Специфической профилактики от болезней соединительной ткани не существует, поскольку медицина не выяснила точные причины развития болезни. Врачами предложен список общих мер, которые помогут снизить риск развития болезни или выявить ее на ранней стадии. Главная роль в этом списке отведена профилактике инфицирования, в особенности ротавирусными инфекциями. Всерьез заняться профилактикой нужно женщинам после 40 лет и людям, у которых синдром Шегрена есть в семейном анамнезе.
Основные профилактические меры:
- регулярное посещение специалистов, обращение к врачам по симптоматике;
- профилактика и лечение инфекционных заболеваний, в особенности ЛОР-инфекций;
- лечение и контроль всех сопутствующих нарушений;
- прием всех препаратов по назначенной врачом схеме;
- повышение стрессоустойчивости, избегание эмоциональных перегрузок;
- ограничение нагрузок на зрительную систему, органы речи и пищеварения;
- своевременное обращение в больницу при обострении;
- отказ от любого вида загара и лучевой терапии;
- физиотерапевтические процедуры и вакцинация только после одобрения лечащих врачей.
Синдром Шегрена распространен и опасен. Заболевание сопровождается множеством неприятных симптомов и требует постоянного лечения препаратами, которые угнетают работу иммунной системы. Только совместные усилия ревматолога, стоматолога, окулиста и гастроэнтеролога позволяют сохранять стабильное состояние и работоспособность при болезни Шегрена.
Болезнь и синдром Шегрена
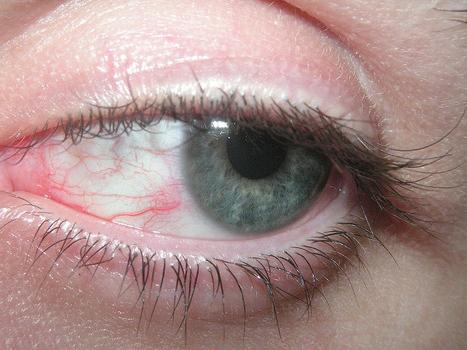
Сегодня поговорим о болезни и синдроме Шегрена, вы еще могли слышать такое название как «сухой синдром». Но некоторые до сих пор путают болезнь и синдром Шегрена.
Болезнь Шегрена – это системное заболевание, характерной чертой которого является хроническое аутоиммунное поражение слюнных и слезных желез.
Синдром Шегрена – аналогичное болезни Шегрена поражение слюнных и слёзных желёз, развивающееся у 5-25% больных с системными заболеваниями соединительной ткани, чаще ревматоидным артритом, у 50-75% больных с хроническими аутоиммунными поражениями печени (хронический аутоиммунный гепатит, первичный билиарный цирроз печени) и реже при других аутоиммунных заболеваниях.
Заболевание считается довольно редким, заболеваемость колеблется от 4 до 250 случаев на 100000 населения. Пик заболеваемости приходится на 35-50 лет. Женщины болеют в 8-10 раз чаще мужчин.
Диагноз болезни Шегрена устанавливается на основании жалоб, данных истории болезни, клинико-лабораторного и инструментального обследования пациента, и обязательно при исключении других заболеваний, о которых речь пойдет дальше.
Клинические признаки, повышающие вероятность болезни Шегрена.
Поражение секретирующих эпителиальных желёз (аутоиммунный эпителиит).
- Слюнные железы: сиаладенит (чаще паротит), субмаксиллит или постепенное увеличение околоушных/поднижнечелюстных слюнных желёз, редко — малых слюнных желёз слизистой полости рта.
- Сухой коньюнктивит/кератоконъюнктивит наблюдается у всех больных в зависимости от длительности течения и стадии развития заболевания.
- Поражение красной каймы губ — хейлит, рецидивирующий стоматит, сухой субатрофический/атрофический ринофаринголарингит.
- Поражение эпителия желчевыводящих путей и канальцевого аппарата почек.
Внежелезистые системные проявления
- Боли в суставах (артралгии) наблюдаются у 70% больных. У трети больных встречается рецидивирующий неэрозивный артрит, преимущественно мелких суставов кистей.
- Васкулит: язвы, преимущественно на голенях, реже на верхних конечностях и слизистой оболочке полости рта.
- Поражение почек: интерстициальный нефрит, гломерулонефрит, нефротический синдром.
- Поражение периферической нервной системы: полинейропатия, множественная мононевропатия, мононеврит, радикулоневропатия, туннельная невропатия.

Методы диагностики.

Для диагностики поражения слюнных желез используют:
- сиалографию околоушной слюнной железы с омнипаком,
- биопсию малых слюнных желёз нижней губы,
- биопсию увеличенных околоушных/поднижнечелюстных слюнных желез,
- сиалометрию (измерение стимулированной секреции слюны),
- УЗИ и МРТ слюнных желез.
Для диагностики поражения глаз (сухого кератоконъюнктивита) используют:
- тест Ширмера (снижение слёзовыделения после стимуляции нашатырным спиртом),
- окрашивание эпителия конъюнктивы и роговицы флюоресцеином и лиссаминовым зеленым,
- определение стабильности слезной пленки по времени образования «сухих пятен» на роговице (в норме составляет более 10 сек).
- Снижение уровня лейкоцитов (лейкопения) — является характерным признаком заболевания, часто связано с высокой иммунологической активностью болезни.
- Повышение СОЭ — выявляются примерно у половины больных.
- Увеличение СРБ — НЕ характерно для болезни Шегрена. Высокие цифры наблюдаются при тяжелом течении болезни и развитии осложнений.
- Ревматоидный (РФ) и антинуклеарный фактор (АНФ) определяются у 95-100% больных.
- Антитела к Ro/SS-A и La/SS-B ядерным антигенам при использовании иммуноферментного метода выявляются у 85-100% больных. Одновременное обнаружение Ro и La антител наиболее специфично для болезни Шегрена, но наблюдается только у 40-50% больных. La антитела более специфичны для заболевания.
- Криоглобулины выявляются у трети больных.
- Снижение С4 компонента комплемента является неблагоприятным признаком, влияющим на выживаемость больных при этом заболевании.
- Увеличение IgG и IgA, реже IgM.
Критерии диагноза болезни Шегрена:
- Поражение глаз — сухой кератоконъюнктивит
- Поражение слюнных желез — паренхимотозный сиаладенит
- Лабораторные признаки: положительный ревматоидный фактор или положительный антинуклеарный фактор (АНФ) или наличие анти-SSA/Ro и (или) анти-SSB/La антиядерных антител
Диагноз определенной болезни Шегрена может быть поставлен при наличии первых двух критериев (1 и 2) и не менее одного признака из 3 критерия, при исключении аутоиммунных заболеваний (СКВ, ССД, РА, аутоиммунных гепатобилиарных заболеваний).
Синдром Шегрена может быть поставлен при наличии чётко верифицированного аутоиммунного заболевания и одного из первых двух критериев.
Дифференциальная диагностика

Симптомы болезни Шегрена не уникальны: сухость глаз и полости рта могут встречаться при различных заболеваниях и состояниях.
Сухость глаз: сухой кератоконъюнктивит, гиповитаминоз А, химические ожоги, блефарит, поражение V черепного нерва, ношение контактных линз, врожденные и приобретенные заболевания слезных желез, саркоидоз, ВИЧ-инфекция, реакция «трансплантат против хозяина», паралич лицевого нерва и др.
Сухость рта: лекарственные препараты (диуретики, антидепрессанты, нейролептики, транквилизаторы, седативные, антихолинергические), тревожное состояние, депрессия, саркоидоз, туберкулёз, амилоидоз, сахарный диабет, панкреатит, лимфомы, дегидратация, вирусные инфекции, облучение, постменопауза и др.
Лечение.

Цели лечения: достижение ремиссии заболевания, улучшение качества жизни больных, предотвращение развития опасных для жизни проявлений заболевания.
Нефармакологические подходы к «сухому» синдрому:
- Избегать ситуаций, усиливающих сухость слизистых оболочек: сухой или кондиционированный воздух, сигаретный дым, сильный ветер, длительная зрительная (особенно компьютерная), речевая или психоэмоциональная нагрузка.
- Ограничить применение препаратов, усиливающих сухость и определенных раздражающих веществ (кофе, алкоголь, никотин).
- Частое употребление небольших количеств воды или не содержащей сахара жидкости облегчает симптомы сухости рта.
- Полезна стимуляция выделения слюны с использованием жевательной резинки и леденцов без сахара.
- Тщательная гигиена полости рта, использование зубной пасты и ополаскивателей с фторидами, тщательный уход за зубными протезами, регулярное посещение стоматолога.
- Терапевтические контактные линзы для дополнительной защиты эпителия роговицы, однако их ношение должно сопровождаться адекватным увлажнением.
Лечение железистых проявлений болезни Шегрена.
- Для замещения объема слезы пациентам следует 3-4 и более раз в день использовать «искусственные слезы». При необходимости интервал между закапыванием слез может быть сокращен до 1 часа. Для усиления эффекта возможно использование препаратов искусственной слезы большей вязкости, но такие препараты лучше применять на ночь из-за возникновения эффекта помутнения зрения.
- Обязательно использование антибактериальных капель.
- Использование препаратов-заменителей слюны на основе муцина и карбоксиметилцеллюлозы восполняет её смазывающие и увлажняющие функции, особенно во время ночного сна (Oral balance гель, Biotene ополаскиватель, Salivart, Xialine).
- Учитывая высокую частоту развития кандидозной инфекции при наличии «сухого синдрома», показано локальное и системное противогрибковое лечение.
- Офтальмологическая эмульсия Циклоспорина А (Restasis) рекомендуется для лечения сухого кератоконъюнктивита.
- Локальное применение НПВП уменьшает дискомфортные ощущения в глазах, однако, может провоцировать повреждения роговицы.
- Приемлемым считается местное применение глюкокортикостероидов короткими курсами (до двух недель) при обострении сухого кератоконъюнктивита.
- Для стимуляции секреции слюнных и слезных желез применяются пилокарпин (Salagen) или цевимелин (Evoxac).
- Облегчение сухости верхних дыхательных путей (ринит, синусит, ларингит, бронхит) достигается при приеме бромгексина или ацетилцистеина в терапевтических дозах.
- При возникновении болезненных ощущения во время полового акта (диспареунии) рекомендуется местное использование лубрикантов, а в постменопаузальном периоде показано локальное и системное применение эстрогенов.
Лечение внежелезистых системных проявлений болезни Шегрена.
Для лечения системных проявления болезни Шегрена используются глюкокортикоиды, алкилирующие цитостатические (лейкеран, циклофосфан) и биологические (ритуксимаб) препараты.
- Больным с минимальными системными проявлениями назначают глюкокортикоиды в малых дозах либо НПВП.
- При значительном увеличении больших слюнных желёз (после исключения лимфомы), отсутствии признаков тяжёлых системных проявлений, умеренных и значительных сдвигах показателей лабораторной активности необходимо назначение малых доз глюкокортикоидов в сочетании с лейкераном в течение нескольких лет.
- При лечении васкулита назначается циклофосфан.
- Тяжелые системные проявления требуют более высоких доз глюкокортикоидов и цитостатических средств в сочетании с интенсивными методами терапии.
Интенсивная терапия должна использоваться при тяжелых и угрожающих жизни проявлениях болезнью с целью купирования высокой иммуновоспалительной активности, изменения характера течения и улучшения прогноза заболевания.
Применение генно-инженерных биологических препаратов позволяет контролировать системные внежелезистые проявления болезни и уменьшать функциональную железистую недостаточность.
Профилактика.
Первичная профилактика невозможна ввиду неясной этиологии заболевания. Вторичная профилактика направлена на предупреждение обострения, прогрессирования заболевания и своевременное выявление развивающихся лимфом. Она предусматривает раннюю диагностику и своевременно начатую адекватную терапию. Некоторые больные нуждаются в ограничении нагрузки на органы зрения, голосовые связки и исключении аллергенов. Больным противопоказана вакцинация, лучевая терапия и нервные перегрузки. С большой осторожностью должны применяться электропроцедуры.
Современный взгляд на синдром Шегрена у детей
Синдром Шегрена является редким заболеванием в детском возрасте. Сведения о его распространенности у детей фактически отсутствуют. В Японии, согласно данным S. Fujikawa et al. (1997), заболеваемость синдромом Шегрена составляет 0,04 на 100 тыс. детск

Синдром Шегрена является редким заболеванием в детском возрасте. Сведения о его распространенности у детей фактически отсутствуют. В Японии, согласно данным S. Fujikawa et al. (1997), заболеваемость синдромом Шегрена составляет 0,04 на 100 тыс. детского населения.
Описанные в литературе начиная с 50-х гг. ХХ в. наблюдения охватывают лишь несколько десятков человек, в основном взрослых. В одном из наиболее крупных исследований A. A. Drosos и соавторов (1997) описано течение синдрома Шегрена у 16 детей.
Этиология заболевания неизвестна, но особое значение придают ретровирусам. Предполагается генетическая детерминированность патологического процесса. Основой механизмов развития болезни считаются аутоиммунные нарушения.
Согласно современным воззрениям болезнь Шегрена, или первичный синдром Шегрена, является системным аутоиммунным заболеванием, характеризующимся лимфоплазмоклеточной инфильтрацией секретирующих эпителиальных желез с наиболее частым поражением слюнных и слезных желез. Выделяют первичный и вторичный синдром Шегрена. Первичный синдром Шегрена — это самостоятельная нозологическая единица, которая в используемой классификации ревматических болезней (1988) включена в группу диффузных болезней соединительной ткани. Вторичный синдром Шегрена сопутствует другим аутоиммунным заболеваниям, прежде всего ревматическим.
Заболевание верифицируется в соответствии с принятыми критериями: сухой кератоконъюнктивит (снижение лакримации после стимуляции — тест Ширмера, 10 мм/мин; окрашивание эпителия конъюнктивы и роговицы бенгальским розовым или флюоресцином с последующей биомикроскопией), паренхиматозный паротит хронический (полости >1 мм при сиалографии; снижение саливации после стимуляции аскорбиновой кислотой < 2,5 мл/5 мин; очагово-диффузная, диффузная лимфоплазмоклеточная инфильтрация в биоптатах слюнных желез нижней губы), лабораторные признаки системного аутоиммунного заболевания (ревматоидный фактор, антинуклеарные антитела, Ro-/La-антитела).
Болезнь Шегрена классифицируют, определяя особенности течения (подострое и хроническое), стадию развития (начальная, выраженная и поздняя), степень активности (минимальная, умеренная и высокая) и характер клинико-морфологических изменений.
Основу настоящего исследования составили наблюдения за 17 детьми в возрасте от 7 до 16 лет, находившимися на стационарном лечении в клинике на протяжении последних 15 лет.
Как показали наши данные, большинство пациентов — девочки (≈80%). Первые признаки заболевания, как правило, возникают в дошкольном или младшем школьном возрасте. Дебют синдрома Шегрена относительно стереотипен, у отдельных детей малозаметен, связан с симптомами рецидивирующего паротита. Вторичный синдром Шегрена в детском возрасте наиболее часто формируется при наличии системной красной волчанки или ювенильного ревматоидного артрита.
Характер клинических проявлений у ребенка, даже при достаточно выраженном поражении слюнных и слезных желез, различен как по спектру признаков, так и по их выраженности. Дети нечасто предъявляют жалобы на ощущение сухости в полости рта, в том числе при наличии выраженных сиалографических и гистологических (исследование биоптата малых слюнных желез) данных, у некоторых отмечаются непостоянные и незначительные ощущения «песка в глазах».
Наблюдающийся у взрослых так называемый облик «хомячка» для детей не характерен. В ряде случаев обращает на себя внимание довольно выраженная сухость кожи рук и ног. Явных изменений при осмотре слизистой полости рта обычно не выявляется, однако может иметь место довольно выраженный кариес зубов.
Одним из ярких компонентов клинической картины болезни, хотя и неспецифическим, является поражение опорно-двигательного аппарата в виде артрита, а также миалгий и артралгий. Артрит может иметь как стойкий, с достаточно выраженными экссудативными проявлениями и формированием контрактур, так и непостоянный характер. При этом объяснением стойкого, нередко генерализованного поражения суставов с формированием контрактур служит наличие у ребенка ювенильного ревматоидного артрита, который сочетается с синдромом Шегрена (вторичный синдром Шегрена). Между тем нестойкий артрит может относиться к проявлениям болезни Шегрена или системной красной волчанки с синдромом Шегрена.
У детей с наличием болезни Шегрена отчетливых признаков поражения внутренних органов не выявляется. Вместе с тем при наличии синдрома Шегрена на фоне системной красной волчанки могут отмечаться такие проявления, как нефрит, плеврит, перикардит.
Особую настороженность следует проявлять в отношении возможности развития лимфопролиферативного процесса, что нередко имеет место у взрослых. В детском возрасте подобные ситуации не известны, однако при малейшем подозрении необходимо проведение дополнительных исследований и обсуждение ситуации с онкологом.
При адекватном комплексном стоматологическом обследовании, которое обязательно включает сиалографию околоушных желез и биопсию малых слюнных желез, выявляются довольно специфические изменения, которые, равно как и офтальмологические признаки, имеют диагностическое значение. У детей нарушения могут определяться на любой стадии — от начальной до поздней — в зависимости от степени поражения слюнных желез. Фактически у всех пациентов обнаруживаются офтальмологические изменения в виде субъективных расстройств (ощущение «песка в глазах», чувство утомляемости), объективных признаков сухого кератоконъюнктивита различной степени выраженности.
Наиболее значимыми лабораторными показателями болезни являются высокие и стойко повышенные значения ревматоидного фактора, антинуклеарных антител, скорости оседания эритроцитов, γ-глобулинов.
У исследователей, занимающихся изучением синдрома Шегрена у детей, отсутствует единый подход к лечению этого состояния. В нашей практике мы используем модифицированную применительно к детям методику лечения взрослых больных. Основу терапии составляют глюкокортикоиды (обычно в начальной дозе не выше 0,3 мг/кг/сут) в сочетании с хлорамбуцилом (в дозе 0,5–1,0 мг/сут). Этот комплекс используется длительно, на протяжении нескольких лет. В дополнение к этому применяются локальная офтальмологическая («искусственная слеза») и стоматологическая терапия (гигиена полости рта, лечение кариеса).
С целью формирования более наглядного представления о синдроме Шегрена, развивающемся в детском возрасте, вышеизложенные сведения мы дополняем выписками из историй болезни пациентов.
Пример 1. Девочка в возрасте 8 лет с диагнозом «ювенильный ревматоидный артрит» поступила в нашу клинику с целью коррекции проводимой терапии.
Первые признаки ювенильного ревматоидного артрита выявлены в возрасте 5 лет (генерализованное поражение с вовлечением шейного отдела позвоночника) с нередкими рецидивами. При дополнительном расспросе выяснилось, что у ребенка с 3-летнего возраста 1–3 раза в год возникают эпизоды припухания в околоушных областях, расцениваемые врачами как рецидивирующий паротит.
При физикальном обследовании отмечались симметричные изменения крупных и мелких суставов конечностей, ограничение функции шейного отдела позвоночника, височно-нижнечелюстных суставов; также обращала на себя внимание довольно выраженная сухость кожи. В периферической крови: СОЭ–30 мм/ч, g-глобулины — 44%, ревматоидный фактор — 1/1280, антинуклеарные антитела — 1/80 (крапчатое свечение). Учитывая анамнестические сведения о рецидивирующем припухании в околоушных областях и высокое значение ревматоидного фактора, ребенок был направлен на консультацию к стоматологу и офтальмологу.
В результате всех проведенных исследований было установлено, что девочка страдает ювенильным ревматоидным артритом (суставная форма, полиартикулярный вариант, рентгенологическая стадия II, функциональная недостаточность I–II) с синдромом Шегрена (хронический паренхиматозный паротит, выраженная стадия, ксеростомия 1-й степени; сухой хронический кератоконъюнктивит, гиполакримия 1-й степени).
Назначена терапия: преднизолон (2,5 мг/сут), хлорбутин (0,5 мг/сут), лакрисин («искусственная слеза»).
В результате последующего наблюдения, проводившегося в течение 4 лет, отмечено постепенное уменьшение проявлений заболевания: артрологических (уменьшение частоты и выраженности рецидивов полиартрита, улучшение функции), стоматологических (отсутствие припухания околоушных слюнных желез, увеличение саливации, сокращение изменений на сиалограммах околоушных слюнных желез и в биоптатах малых слюнных желез), офтальмологических (уменьшение проявлений сухого кератоконъюнктивита, увеличение лакримации), аутоиммунных показателей (нормализация величин ревматоидного фактора и антинуклеарных антител).
Пример 2. Девочка 14,5 лет, диагноз — болезнь Шегрена, подострое течение, поздняя стадия, активность 2-й степени, с поражением слюнных желез (хронический паренхиматозный паротит, поздняя стадия; гипофункция слюнных желез 3-й степени), носоглотки (субатрофический ринофарингит), глаз (2-я степень сухого кератоконъюнктивита, гипофункция слезных желез 2-й степени), суставов (артралгии), желудочно-кишечного тракта (гастрит с секреторной недостаточностью).
Беременность у матери ребенка протекала без осложнений. Девочка росла и развивалась нормально. В семейном анамнезе отсутствовали значимые сведения.
До 7-летнего возраста отмечались частые конъюнктивиты, припухание околоушных желез. С 10 лет появились жалобы на постоянную сухость во рту, потребность запивать сухую пищу. В школьном возрасте обострения паротита имели место 4–5 раз в год.
При обследовании в детском отделении Института ревматологии РАМН больная предъявляла жалобы на сухость во рту, в горле и носу, отсутствие слез, при этом нарушения общего состояния не отмечались. Кожный покров — в норме. ЭГДС — распространенный гастрит, нормхлоргидрия. Осмотр ЛОР-врача: хронический субатрофический ринофарингит. Обзорная рентгенография органов грудной клетки: небольшое усиление легочного рисунка в прикорневом отделе; в остальном внутренние органы без патологических отклонений. Лейкоциты — 4,2 х х109 , СОЭ — 20 мм/ч; ревматоидный фактор — 1/160, АНФ — 1 /32 (sp), умеренное увеличение g-глобулинов, антитела к Ro, La, РНП — отрицательны. Осмотр окулиста: сухой кератоконъюнктивит (эпителиальная дистрофия роговицы 2-й степени), гиполакримия 2-й степени. Осмотр стоматолога: правая околоушная железа незначительно увеличена; из протоков левой околоушной и подчелюстных желез слюна не выделяется; слизистая оболочка полости рта гиперемирована; количество свободной слюны в полости рта уменьшено; число малых слюнных желез — 11; имеются кариозные зубы, в том числе с пришеечной локализацией, эмаль зубов тусклая; на сиалограмме имеются изменения, характерные для паренхиматозного паротита. На фоне терапии преднизолоном, хлорбутином, симптоматическими средствами отмечена положительная динамика, выражающаяся в уменьшении и исчезновении обострений паротита, нормализации самочувствия, нивелировании жалоб на сухость во рту, улучшении зрения.
Как видно из приведенных историй болезни, основными признаками, позволяющими выделять пациентов, страдающих синдромом Шегрена, можно считать рецидивирующее припухание околоушных слюнных желез, повышенные значения СОЭ, γ-глобулинов, ревматоидного фактора. Все это является основанием для проведения углубленного обследования, включая стоматологическое и офтальмологическое.
Полученные нами и другими исследователями данные позволяют сделать вывод, что проблема синдрома Шегрена применительно к детскому контингенту больных является более актуальной, нежели принято считать в настоящее время. Трудности в распознавании синдрома Шегрена у детей могут быть связаны как с особенностями клиники болезни в детском возрасте, большими компенсаторными резервами ребенка, так и с недостаточной информированностью врачей относительно этого заболевания.
Последующие наблюдения обеспечат возможность полнее описать клиническую картину синдрома Шегрена у детей, внести необходимые коррективы в существующие диагностические критерии (адаптировав их применительно к детскому возрасту), уточнить тактику ведения заболевания и, наконец, установить значимость синдрома Шегрена, развивающегося в детском возрасте.
Н. Н. Кузьмина, доктор медицинских наук, профессор
Д. Л. Алексеев, кандидат медицинских наук
В. И. Васильев, кандидат медицинских наук
М. В. Симонова, кандидат медицинских наук
Т. Н. Сафонова


