Синдром резистентных яичников
В гинекологической практике большое количество женщин обращается за медицинской помощью по поводу проблем с овариально-менструальным циклом, а также с отсутствием наступления беременности (бесплодием).
Существует несколько причин, которые приводят к формированию таких патологических состояний, одним из которых является синдром резистентных яичников.
Стаж работы 22 года.
- Резистентные яичники: что это
- Причины развития синдрома
- Симптомы
- Диагностика
- Лечение
- Нет времени читать?
Данная статья не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.
Резистентные яичники: что это?
Синдром резистентных яичников — это патологическое состояние, которое характеризуется ановуляцией (отсутствием овуляции в яичниках у женщин), а также бесплодием, связанное с отсутствием чувствительности придатков матки к гонадотропным гормонам.
СРЯ — это состояние, при котором у женщины макроскопически и микроскопически яичники не имеют никаких патологических изменений, присутствуют нормально развитые вторичные половые признаки, однако, имеется гормональный дисбаланс, который характеризуется повышенным уровнем гонадотропинов.
Существует своеобразный каскад регуляции овариально-менструального цикла.
- Первый уровень — кора головного мозга. Именно отсюда импульсы идут на следующий уровень.
- Гипоталамус. Тут синтезируются гонадолиберины и статины, которые контролируют следующий уровень регуляции. Гонадолиберины стимулирует работу следующего уровня в виде увеличения синтетической активности гормонов, а статисты, наоборот, снижают ее.
- Гипофиз. Что касается женской репродуктивной системы, то в гипофизе синтезируются такие стероидные вещества, как фолликулостимулирующий гормон (ФСГ) и лютеинизирующий гормон (ЛГ). Именно эти гормоны влияют на следующий уровень – яичники.
- На уровне яичников ФСГ и ЛГ стимулируют выработку женских половых гормонов (эстрогенов и прогестерона).

Гормональная регуляция овуляции
Именно на этом уровне при синдроме резистентных яичников происходит сбой. Рецепторы яичников не воспринимают воздействие ФСГ и ЛГ. По системе обратной связи происходит такая реакция: если при нормальном уровне гонадотропинов не происходит увеличение уровня эстрогенов и прогестерона, гипофиз начинает все больше и больше вырабатывать тропных гормонов.
Именно поэтому при этой патологии наблюдается очень высокий уровень фолликулостимулирующего и лютеинизирующего гормона.
Причины развития синдрома
Точный этиопатогенез синдрома резистентных яичников в настоящее время не выяснен.
Однако, есть гипотезы в формировании этого патологического процесса:
- Генетический фактор. Есть предположения, что данный синдром формируется при наличии генетического дефекта в рецепторном аппарате придатков матки (яичниках).
- Аутоиммунный характер синдрома. При изучении крови женщин с синдромом резистентных фолликулов обнаружены специфические антитела, которые блокируют рецепторный аппарат яичников.
- Ятрогенная причина. Воздействие рентгенотерапии, влияние цитостатиков может привести к рецепторным нарушениям.
- Довольно часто такая патология возникает у женщин, у которых в анамнезе были случаи заболеваний эпидемическим паротитом, туберкулезом.
Симптомы
Синдром резистентных яичников имеет характерные клинические симптомы, которые могут указать на наличие этой патологии.
- Нарушения овариально-менструального цикла, которые поначалу характеризуются редкими и нерегулярными менструациями. Впоследствии менструации могут и вовсе пропасть.
- Вторичная аменорея. Это состояние, которое характеризуется отсутствием овуляции в том случае, когда ранее овуляция присутствовала.
- Бесплодие. Именно ановуляция приводит к невозможности наступления беременности.
- Характерными симптомами для резистентности яичников является то, что при отсутствии менструаций у женщины не присутствует признаков вегетососудистой дисфункции (приливов, чувства жара, потливости).
Диагностика
- Консультация акушера-гинеколога с гинекологическим исследованием. При его проведении наблюдается истончение слизистой влагалища, наружных половых органов. Эти нарушения характерны для состояния гипоэстрогении (снижения уровня эстрогенов).
- УЗИ. При проведении ультразвукового исследования наблюдается тонкий эндометрий (гипоплазия эндометрия), а также мультифолликулярные яичники.
- Проведение исследования уровня гормонов в крови. При проведении анализов наблюдается высокий уровень ФСГ и ЛГ, а также низкие показатели эстрогенов и прогестерона. Также наблюдается повышенный уровень простагландина Е2, кортизола, тестостерона.
- Гормональные пробы. При синдроме резистентных яичников наблюдается положительная эстрогеновая и прогестероновая проба.
- Диагностическая лапароскопия.
- При необходимости возможно проведение КТ и МРТ.
Лечение
При диагнозе синдром резистентных яичников лечение имеет несколько направлений:
- Коррекция гипоэстрогении. Для коррекции эстрогенового дефицита назначаются гормональные препараты, заместительная гормональная терапия. Это основное направление терапии, целью которого является восстановление овариально-менструального цикла.
- Могут использоваться немедикаментозные методы терапии в виде акупунктуры в проблемных областях.
Зачастую восстановить овуляцию полностью, полноценно восстановить нормальное функционирование менструального цикла не удается. Поэтому наиболее частым решением в выполнении репродуктивной функции является проведение экстракорпорального оплодотворения (ЭКО) с использованием донорских яйцеклеток или же донорских эмбрионов. Современные центры репродуктологии имеют большую базу донорского материала, в которой удастся подобрать яйцеклетки такой женщины, которая будет фенотипически (внешне) схожа с пациенткой.
Однако, редко встречаются случаи, в которых женщине все же удается забеременеть самостоятельно.
Женщины после 40 лет нуждаются в регулярной диагностике в виде проведения ультразвукового исследования органов малого таза, проведении маммографии, а также проведении денситометрии, так как состояние гипоэстрогении может характеризоваться наличием остеопороза.
Так как в настоящее время этиопатогенез такой патологии до конца не изучен, не существует действительно эффективных профилактических мер, способных уменьшить риск развития синдрома. Рекомендовано по мере возможности исключение воздействия на организм облучения, токсичных лекарственных препаратов, инфекций.
Ультрафонофорез с витамином Е, который может проводиться как интравагинально, так и через переднюю брюшную стенку.
У вас есть вопросы? Проконсультируйтесь с нашими опытными врачами и эмбриологами.
Синдром резистентных яичников и дозревание ооцитов в пробирке
Синдром резистентных яичников (СРЯ) является редкой эндокринной патологией, характеризующейся наличием гипергонадотропного гипогонадизма, первичной или вторичной аменореи, как правило, нормального числа антральных фолликулов в яичниках, резистентности к эндогенным и экзогенным гонадотропинам, нормального хромосомного набора и правильно развитых вторичных половых признаков. Пациентки с данным синдромом входят в третью группу классификации хронической ановуляции ВОЗ. Преодоление бесплодия у таких пациенток возможно с использованием как донорских программ, так и собственных ооцитов в программах вспомогательных технологий с применением метода созревания in vitro (IVM). В настоящем обзоре приведен мировой опыт применения технологии IVM с рождением здоровых детей у женщин с СРЯ.
Первое известное описание синдрома резистентных яичников (СРЯ) сделано в 1969 г. пионером овариальной стимуляции гонадотропинами Джоржианой Джонс. Этот синдром также известен по имени пациентки этого доктора как синдром Сэвидж (Сэвидж-синдром) [1].
Основная характеристика СРЯ – резистентность антральных фолликулов как к эндогенным, так и экзогенным гонадотропинам у пациенток с нормальным женским фенотипом и кариотипом. Отсутствие селекции доминантного фолликула, обусловленное резистентностью фолликулов к гонадотропинам, приводит к снижению секреции эстрадиола и ингибина Б и, как следствие, к гипергонадотропному гипогонадизму. СРЯ характеризуется как гипергонадотропное состояние. Это состояние развивается на фоне наличия сверхвысокого, нормального или даже сниженного количества антральных фолликулов, нормального количества примордиальных фолликулов в яичнике и различных значений антимюллерова гормона (АМГ) [1–3].
Наличие гипергонадотропного гипогонадизма на фоне различного числа антральных фолликулов и показателей АМГ при СРЯ указывает на его гетерогенность. Гетерогенность проявляется и в характеристике менструального цикла. Пациентки с СРЯ, как правило, имеют первичную аменорею. Однако ряд авторов в своих публикациях отмечают наличие вторичной аменореи и полностью не исключают присутствия регулярных менструаций [3]. Кроме того, гетерогенность может быть в размере или стадии остановки развития антральных фолликулов. Это могут быть как малые антральные фолликулы диаметром 2–3 мм, так и фолликулы диаметром 5–9 мм. Гетерогенность по овариальному резерву, косвенно оцениваемая по АМГ, важна для прогноза лечения в совокупности с возрастом пациентки. В то же время пока не ясно, какая подгруппа имеет лучший прогноз лечения данного заболевания, поскольку количество рожденных детей при помощи дозревания ооцитов в пробирке (in vitro maturation (IVM)) у пациенток с СРЯ в мире в целом не превышает и 10.
Этиология синдрома чаще остается невыясненной [4]. Причиной могут быть инактивирующие полиморфизмы генов гонадотропиновых рецепторов [2, 5, 6] или пострецепторных гормональных сигнальных путей [4, 7–9]. Имеются также данные о том, что этиология данного гетерогенного состояния может быть обусловлена иммунологическими нарушениями, связанными с наличием антител к эндогенным и перекрестно-реактивным экзогенным гонадотропинам [7, 10]. Последнее актуально для случаев вторичной аменореи у женщин, имеющих беременности и детей, и для случаев, совпадающих с системными аутоиммунными реакциями.
В третью группу хронической ановуляции ВОЗ (гипергонадотропной ановуляции) входят формы преждевременной недостаточности яичников, которые сопровождаются олигоменореей или аменореей, повышением уровней гонадотропинов и снижением концентрации эстрадиола в сыворотке крови [11, 12]. Условно СРЯ по признаку гипергонадотропности попадает в третью группу классификации ВОЗ. Высокие уровни гонадотропинов, характерные для менопаузального периода, ановуляция и аменорея наблюдаются как при СРЯ, так и у пациенток с преждевременным истощением яичников (ПИЯ). До 2013 г., так же, как и при первичной овариальной недостаточности, тактика преодоления бесплодия у пациенток с СРЯ заключалась в использовании донорских ооцитов. После 2013 г. можно говорить о революционном решении применения метода IVM при СРЯ, который дал возможность пациенткам с данной патологией иметь генетически своего ребенка [13]. Подходы к дальнейшей тактике преодоления бесплодия при этих состояниях с 2013 г. могут принципиально отличаться. Изменение тактики для пациенток диктует возможность их разграничения и дополнения классификации ВОЗ.
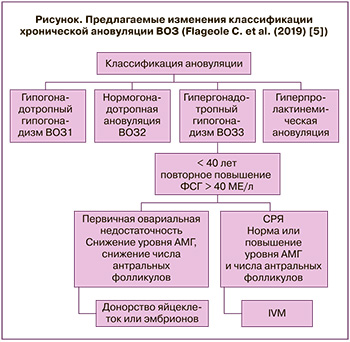
По мнению Flageole C., главное отличие СРЯ от ПИЯ состоит в наличии нормального овариального резерва при СРЯ, в то время как при ПИЯ он снижен или отсутствует [5]. Различие овариального резерва и возможность применения IVM у пациенток с СРЯ позволили Flageole C. в 2019 г. предложить дополнение к класси.
Синдром резистентных яичников
Синдром резистентных яичников – патологический симптомокомплекс, развивающийся вследствие нечувствительности яичников к гонадотропной стимуляции. Для синдрома резистентных яичников характерна вторичная аменорея и бесплодие у женщин младше 35 лет. В диагностике синдрома резистентных яичников важны данные гинекологического анамнеза и осмотра, гормональных исследований и проб, УЗИ, биопсии яичников. Лечение синдрома предполагает проведение эстрогензаместительной гормонотерапии; беременность возможна с помощью методик ВРТ.
Общие сведения
Синдром резистентных яичников – малоизученная патология, при которой аменорея и бесплодие развиваются при нормально сформированных вторичных половых признаках, маро- и микроскопически неизмененных гонадах и высоком уровне гонадотропинов. В гинекологии среди различных форм аменореи на синдром резистентных яичников приходится от 1,9 до 10% всех случаев. Синонимами синдрома резистентных яичников в литературе являются Сэвидж-синдром, синдром рефрактерных, парализованных, «немых», отдыхающих или нечувствительных яичников.
Причины синдрома резистентных яичников
Этиопатогенз синдрома резистеных яичников до конца неясен. Не исключается, что его развитие может быть обусловлено генетическими дефектами в рецепторном аппарате фолликулов. Приводятся данные, свидетельствующие об аутоиммунном характере патологии – при синдроме резистентных яичников в сыворотке обнаруживаются антитела, блокирующие чувствительность ФСГ-рецепторов в яичниках. Кроме того, по клиническим наблюдениям синдром Сэвиджа довольно часто сочетается с такими нарушениями, как тиреоидит Хашимото, миастения, сахарный диабет, гипопаратиреоидит, тромбоцитарная пурпура, алопеция, аутоиммунная гемолитическая анемия и др.
Также доказана роль ятрогенных факторов в вероятности развития синдрома – проведения радиорентгенотерапии, применения иммунодепрессантов и цитостатиков, выполнения резекции яичников. Нередко синдром резистентных яичников бывает обусловлен поражением овариальной ткани при эпидемическом паротите, туберкулезе, актиномикозе, саркоидозе.
Симптомы синдрома резистентных яичников
Типичным проявлением синдрома резистентных яичников служит нерегулярность, а затем прекращение менструаций у женщин в возрасте до 35 лет (вторичная аменорея). В анамнезе нередко отмечается наследственная отягощенность в отношении менструальной и репродуктивной функций, наличие аутоиммунной патологии, частые инфекции. Началу заболевания, как правило, предшествует перенесенная тяжелая вирусная инфекция, стрессовое воздействие, прием больших дозировок сульфаниламидов или других препаратов и т. д.
Становление менархе у пациенток с синдромом резистентных яичников своевременное, в прошлом нередко отмечаются роды и аборты. Нарушение менструальной функции по типу олигоменореи может существовать от 3 до 10 лет. Важным информативным признаком, характеризующим синдром Сэвиджа, служит отсутствие вегетососудистых нарушений (приливов, сердцебиения, потливости и пр.), типичных для климакса или синдрома истощенных яичников.
Пациентки с синдромом резистентных яичников имеют женский тип телосложения, правильно развитые вторичные половые признаки. Развитие молочных желез нормальное, довольно часто у женщин выявляется фиброзно-кистозная мастопатия. Крайне редко отмечаются эпизодические спонтанные менструальноподобные кровотечения.
Диагностика синдрома резистентных яичников
Только комплексное изучение инструментальных и лабораторных данных позволяет дифференцировать синдром резистентных яичников от сходной по симптоматике патологии: дискезии гонад, синдрома истощения яичников, пролактиномы и др. При гинекологическом исследовании выявляются признаки гипоэстрогении – истончение и гиперемия слизистых вульвы и влагалища, слабоположительный симптом «зрачка».
По данным УЗИ малого таза определяется матка нормальных или несколько уменьшенных размеров с тонким слоем эндометрия; размеры яичников не изменены, в них визуализируются множественные фолликулы до 5–6 мм диаметром (феномен мультифолликулярных яичников). Исследование гормонов характеризуется высокими показателями ЛГ и ФСГ, нормальным уровнем пролактина и низкой концентрацией эстрадиола в плазме крови. Характерными гормональными показателями при синдроме резистентных яичников служит повышение уровня простагландина Е2 в 3-4 раза, кортизола – в 2 раза, тестостерона в 3-10 раз.
Высокую диагностическую информативность при синдроме резистентных яичников представляет проведение гормональных тестов. Первая гестагеновая проба, как правило, положительная, последующие тесты демонстрируют отрицательный результат. Для синдрома резистентных яичников характерен всегда положительный ответ на эстрогенгестагеновую пробу в циклическом режиме, что свидетельствует о сохранности механизмов обратных связей между гипоталамо-гипофизарной областью и яичниками.
Проведение диагностической лапароскопии позволяет увидеть в яичниках просвечивающие фолликулы; биопсия овариальной ткани и последующее гистологическое исследование подтверждает наличие примордиальных и преантральных фолликулов в биоптате. С целью исключения аденомы гипофиза производится рентгенография турецкого седла, КТ или МРТ гипофиза.
Лечение синдрома резистентных яичников
Поскольку этиопатогенез синдрома резистентных яичников в большинстве случаев остается неясным, лечение бывает крайне затруднительно.
При синдроме резистентных яичников назначается двух- или трехфазная ЗГТ, направленная на коррекцию состояния эстрогенного дефицита, нормализацию менструального цикла, снижение уровня гонадотропных гормонов. В режиме контрацепции молодым пациенткам назначаются эстрадиол с дидрогестероном, норэтистероном, медроксипрогестероном или ципротероном. Женщинам после 50 лет ЗГТ проводится в непрерывном режиме ( тиболон, эстрадиол с диеногестом или норэтистероном).
Из немедикаментозных методов при синдроме резистентных яичников показана акупунктура на рецепторные области яичников, проведение интравагинального и брюшностеночного ультрафонофореза с витамином E, курортотерапия.
Так как восстановления нормального овуляторного менструального цикла не происходит, реализация генеративной функции у женщин с синдромом резистентных яичников возможна только путем ЭКО с использованием яйцеклетки донора. Сообщения о самостоятельном наступлении беременности и родах после лечения эстрогенами единичны.
После 40 лет пациенткам требуется ежегодное проведение маммографии, УЗИ малого таза, денситометрии для исключения остеопороза, исследование холестерина крови и липопротеидов.
Профилактика синдрома резистентных яичников
В связи со сложностью и недостаточной изученностью механизмов развития синдрома резистентных яичников современная гинекология пока не может выделить специфические меры его профилактики. Рекомендуется исключение неблагоприятных ятрогенных воздействий – инфекций, облучения, лекарственной интоксикации и др. Целесообразно своевременное обращение к гинекологу при нарушениях менструальной функции с проведением полного обследования.
Синдром резистентных яичников
Синдром резистентных яичников — это заболевание, суть которого заключается в нечувствительности яичников к гонадотропной стимуляции. Для этого синдрома характерны аменорея и бесплодие у женщин младше 35 лет. Диагностика синдрома резистентных яичников основывается на данных гинекологического осмотра и анамнеза, гормональных исследованиях и пробах, биопсии яичников, УЗИ. Синдром резистентных яичников лечится за счет проведения эстрогензаместительной гормонотерапии. Довольно часто беременность возможна только с помощью методик ВРТ.
Что это такое?
Синдром резистентных яичников считается малоизученной патологией. Основная ее особенность заключается в аменореи и бесплодии, которые возникают при нормально сформированных вторичных половых признаках, высоком уровне гонадотропинов и макро- и микроскопически неизмененных монадах. Стоит отметить, что 1969 год стал роковым, ведь тогда впервые было исследовано и описано синдром резистентных яичников. Но даже в наше время эта тема еще недостаточно освещена.
Данный синдром составляет 1,9-10% случаев среди различных форм аменореи. Синдром резистентных яичников — фолликулярный, специфический тип недостаточности яичников, который отличается от фолликулярной аменореи. Резистентные яичники характеризуются тем, что каждый фолликул очень медленно движется. Вследствие такой малоподвижной активности возникает ановуляция, что в дальнейшем провоцирует бесплодие. Синдром резистентных яичников по-другому называют еще Сэвидж-синдром и синдром «немых», отдыхающих, парализованных, нечувствительных или рефрактерных яичников.
Причины возникновения синдрома резистентных яичников
На сегодняшний день причины развития синдрома резистентных яичников изучены недостаточно. Существует высокая вероятность того, что его развитие обусловлено генетическими дефектами в рецепторном аппарате фолликулов.
Также приводится большое количество данных, которые свидетельствуют о том, что данная патология имеет аутоиммунный характер. Синдром резистентных яичников приводит к появлению в сыворотке антител, которые блокируют чувствительность ФСГ-рецепторов в яичниках. Как показывает практика, этот синдром часто протекает параллельно с такими заболеваниями, как тиреоидит Хашимото, сахарный диабет, гемолитическая анемия миастения, гипопаратиреоидит, алопеция, тромбоцитарная пурпура и др.
Свое влияние на развитие синдрома резистентных яичников имеют ятрогенные факторы: применение цитостатиков и иммунодепрессантов, проведение резекции яичников, проведение радиорентгенотерапии. При туберкулезе, актиномикозе, саркоидозе, эпидемическом паротите поражается овариальная ткань, что также может спровоцировать развитие такого заболевания, как синдром резистентных яичников.
Симптомы синдрома резистентных яичников
Нарушение менструального цикла, а затем прекращение месячных — характерный признак синдрома резистентных яичников у женщин, которым не более 35 лет. Довольно часто, как показывает практика, данная патология носит наследственный характер нарушений менструальной и репродуктивной функции. Кроме этого, синдром может возникнуть после перенесенной тяжелой вирусной инфекции, приема больших дозировок сульфаниламидов, стрессовом воздействии и т.д.
Довольно часто синдром резистентных яичников сопровождается олигоменореей, которая может длиться от 3 до 10 лет. Еще один характерный признак патологии — это отсутствие вегетососудистых нарушений (потливости, сердцебиения, приливов и пр.), которые являются типичными для синдрома истощенных яичников и климакса.
Обычно пациентка с диагнозом резистентных яичников имеет правильный женский тип телосложения и хорошо развитые вторичные половые признаки. Каждая женщина должна быть осторожной, ведь данная патология провоцирует развитие фиброзно-кистозной мастопатии.
Диагностика синдрома резистентных яичников
Следует понимать, что диагностика синдрома резистентных яичников должна обязательного включать лабораторные и инструментальные исследования. Только благодаря комплексному подходу удастся отличить данный синдром от других похожих по симптоматике заболеваний.
Гинекологическое исследование позволяет выявить признаки гипоэстрогении —гиперемия и истончение слизистых влагалища и вульвы. Также при этом наблюдается симптом «зрачка».
Проведение УЗИ малого таза позволяет определить размеры матки, эндометрия и яичников. Ультразвуковое исследование прекрасно подходит для того, чтобы осмотреть фолликул до 5-6 мм.
Диагностика синдрома резистентных яичников невозможна без проведения исследования гормонов, ведь так можно увидеть какое-то нарушение. В норме в плазме крови содержится невысокий уровень пролактина и эстрадиола. Для этого заболевания также характерен повышение уровня простагландина Е2 в 3-4 раза, тестостерона в 3-10 раз, кортизола — в 2 раза.
Наибольше информации при синдроме резистентных яичников дают гормональные тесты. Проводится гестагеновая проба, первый результат которой практически всегда положительный, а уже следующий носит негативный характер. Для данной патологии характерен именно положительный результат в циклическом режиме. Данный факт свидетельствует о том, что остались обратные связи между яичником и гипоталамо-гипофизарной областью.
Проведение диагностической лапароскопии идеально подходит для того, чтобы увидеть в яичниках просвечивающиеся фолликулы. В свою очередь биопсия и гистологическое исследования позволяют выявить наличие преантральных и примордиальных фолликулов в биоптате.
Лечение синдрома резистентных яичников
Лечение синдрома резистентных яичников — сложный и трудоемкий процесс, поскольку его этиопатогенез в большинстве случаев остается неясным.
Первое, что назначается при данной патологии это двух- или трехфазная ЗГТ, которая призвана ликвидировать эстрогенный дефицит, нормализовать менструальный цикл и снизить уровень гонадотропных гормонов. Молодая пациентка, которая находится в режиме контрацепции, должна принимать такие препараты, как трисеквенс, климен, фемостон, климонорм, премелла-цикл и т.д. Если женщина старше 50 лет, то в ее случае ЗГТ носит непрерывный характер (климодиен, клиогест, ливиал).
При синдроме резистентных яичников из немедикаментозных методов показано проведение брюшностеночного и интравагинального ультрафонофореза и курортотерапической акупунктуры, которая действует исключительно на рецепторные области яичников.
В случае, когда нормальная овуляторная функция не восстановляется, используется метод ЭКО с донорской яйцеклеткой. Женщинам после 40 лет рекомендуется ежегодное прохождение маммографии, денситометрии для исключения остеопороза, УЗИ малого таза, а также исследования липопротеидов и холестерина крови. Лечение должно проходить под наблюдением гинеколога и других врачей. Также важно соблюдать все их рекомендации и показания.
Профилактика синдрома резистентных яичников
На сегодняшний день гинекология через недостаточную изученность и сложность процесса развития синдрома резистентных яичников не может выделить конкретные способы профилактики этого заболевания. Единственное, что рекомендуется — это исключить неблагоприятные ятрогенные воздействия: облучения, инфекции, лекарственную интоксикацию.
В любом случае при появлении нарушений в менструальном цикле следует обратиться к врачу и пройти полное гинекологическое обследование. Своевременное выявление синдрома резистентных яичников позволит предупредить его развитие и минимизировать негативное влияние на репродуктивное здоровье женщины. Помните об этом, в противном случае состояние здоровья может резко ухудшиться.
Синдром Сэвижда, или резистентных яичников
Что такое синдром резистентных яичников (СРЯ), как «это» работает в организме женщины, что значит «резистентный»? Говоря о женской половой системе, проще всего объяснять принцип её работы под влиянием сильнодействующих факторов. Поэтому рассмотрим реакцию на сексуальное возбуждение у здоровой женщины, когда эндокринная и репродуктивная системы работают согласованно и синхронно.

Описание синдрома
Получая сигналы от рецепторов на коже (скажем, во время ласк), мозг формирует сигналы, идущие далее в гипоталамус. Который начинает вырабатывать гонадотропин-ризилинг. Это гормон, запускающий генерацию уже в гипофизе, «соседе» гипоталамуса, фолликулостимулирующих и лютеинизирующих гонадотропных гормонов, сильно влияющих на рецепторы яичников. Те возбуждают яичники, которые запускают уже синтез прогестерона и эстрогенов. Круг замыкается: ласка эрогенных точек делает женщину способной к соитию и зачатию.
Выделенные вещества действуют на матку, фолликулы эндометрия, молочные железы, у которых ткани твердеют, а соски эрегируют, ткани кости и сердце, стимулирую его более интенсивную работу по прокачке крови в органы.
Несмотря на то, что связка гипофиз-гипоталамус располагаются в толще головного мозга, акт управления гормонально-половой сферой ни в коем случае не является сознательным.
В долгосрочной же перспективе, начиная с возраста пубертации, именно прогестерон и эстрогены запускают циклы месячных и формируют существенные морфологические отличия женского облика от мужского.
Но иногда яичники, вследствие прекращения выработки половых, возбуждающих работу яичников, гормонов, перестают реагировать на стимуляцию со стороны гонадотропов.
Именно это и называется спящими яичниками. А само слово «резистентный» в данном контексте означает «неуправляемый, нечувствительный».
В гинекологической литературе у названия болезни есть синонимы: Сэвидж-синдром, синдром рефрактерных, «немых», парализованных, или нечувствительных, отдыхающих, спящих яичников. Патологий с задействованием гипофиза и гипоталамуса нет. Отрицательная обратная связь также задействована. Получается, всё дело в периферии, которая обязана реагировать на выбросы стимулирующих гормонов, но она не реагирует.

Причины синдрома
Эта патология женского организма пока малоизучена – в силу её небольшого распространения. Изучение осложняется тем, что следствия этой болезни, такие, как аменорея или бесплодие, часто развиваются на фоне ничем не отличающихся от здоровых женщин вторичных половых признаков. А углублённые обследования между тем выявляют неизменённые гонады и высокий, ничем не отличающийся от нормы, уровень гонадотропинов!
- Миастения, или аутоиммунно-ослабленные мышцы.
- Облысение.
- Воспалительные состояния щитовидки (зоб Хашимото).
- Тромбоцитопеническая пурпура, или разрушение собственной аутоиммунной системой организма тромбоцитов, которые принимают участие в свёртывании крови.
- Иммунные факторы организма, запускающие распад собственных здоровых эритроцитов, или гемолитическая анемия.
Таким образом, причиной возникновения заболевания может быть молекулярные изменения в структуре фолликулостимулирующих гормонов, снижающие их биоактивность. Четвёртая и пятая причина в приведённом списке неплохо укладывается в рамки аутоимунной гипотезы возникновения синдрома Сэвиджа. Получается, что антитела организма действуют направленно против собственных же его тканей блокируют действия рецепторов яичников, нейтрализуя гонадотропные гормоны.
Наследственность
- Наследственная, или мутационная.
- Воздействия на яичники внутриорганного ингибитора.
Против генетической гипотезы говорит факт появления синдрома у женщин, уже перенёсших беременность, а бывает – и не одну. Последователи же ингибиторной теории утверждают, что индифферентность яичников, показывающей невосприимчивость к гормонам связана с тем, что пучок рецепторов вырабатывает частицы-ингибиторы, нейтрализующие гормональные атаки, связанные с половыми инстинктами или повышенным эмоциональным фоном.

Внешние факторы
- Проведённые гинекологические операции, затрагивающие и яичники.
- Длительный приём цитостатиков, антидепрессантов.
- Гамма-лучевая радиотерапия при онкологии.
- Инфекции, поразившие репродуктивную систему в предыдущие годы.
Получается, что при резистенции поражается рецепторный аппарат репродуктивной системы с возникшей невосприимчивостью к регуляторным воздействиям гонадотропов, несмотря на то, что в условиях синдрома резистентных яичников гипофиз эти гормоны вырабатывает в усиленном режиме.
Цель такой выработки – стремление организма к запуску стимуляции работы яичников по принципу «не получается качеством – взять количеством» Увы, количеством тоже не получается. Нечувствительность тканей яичников к даже усиленной стимуляции вызывает в дальнейшем нарушения пролиферации и своевременного, в соответствии с месячным циклом, отторжения эндометрия стенок матки. Следующий шаг после этого – яичниковая аменорея.
Недостаточно гонадотропинов – нет выработки прогестерона и эстрогенов. Нет выработки прогестеронов и эстрогенов – нет созревания фолликул. Нет этого созревания – не будет овуляции. И, как следствие последнего, без циклического отслаивания старого эпидермиса после лютеинового цикла, пропадают менструации.

Признаки болезни
Синдром Сэвиджа поражает женщин в самом фертильном возрасте, до 35 лет. При двух главных признаков этой болезни – отсутствии менструаций и бесплодии, – при микроскопических и внешних исследованиях яичников не выявляется никакой патологии. Ожирения или, напротив, истощения не наблюдается.
Такие признаки, как приливы жара, характерные для более старшего возраста в период менопаузы, не наблюдаются или выражены слабо, и при этом нет вегетативных проявлений в виде тошноты, головокружения и низкого мышечного тонуса ). В этом коренное различие синдрома Сэвиджа от синдрома истощения яичников или наступивших раньше срока климактерических изменений..
Появление менархе, если смотреть ретроспективно, было своевременным. Сами пациентки часто связывают появление синдрома Сэвиджа с перенесёнными в юности инфекциями, серьёзными простудами, затронувшими репродукционную сферу, или стрессом. В анамнезе – ослабление и прекращение менструаций спустя короткое время после менархе. Вторичная аменорея как следствие СРЯ может сопровождаться скудными менструальноподобными выделениями, носящими как регулярный, так и нерегулярный характер.
До начала полового созревания синдром резистентных яичников зафиксирован в единичных случаях. У таких девочек вторичные не сформированы груди, отсутствует оволосение на лобке, менструации не возникают.
И всё же зачатие возможно, оно наблюдалось примерно в 5% случаев такого диагноза. Беременность при таком зачатии протекала без особых осложнений и завершалась родами без выкидышей или кесарева сечения. Но для этого весь период беременности был под неусыпным наблюдением врача и с гормонально-замещающей поддержкой.
Во время визитов км гинеколога при осмотре фиксировалось уменьшение слоя слизистых и покраснение внешних тканей вульвы и половых губ, что является признаками эстрогенодефицита, или гипоэстрогении. При анализе крови отмечают избыток фолликулостимулирующих и лютеинезирующих гормонов, нормальное содержание пролактина, а эстрадиол обычно снижен.

Диагностика
- Простагландин Е2 повышен до 4 раз;
- Кортизол – в 2 раза;
- Тестостерона больше нормы от 23 до 10 крат.
Анализами, несущими больше всего информации для врача, бывают гормональные тесты. Во время их проведения первая гестаген-проба оказывается положительной, а все последующие – отрицательными. Сделанная в циклическом режиме эстагенгестагеновая также всегда будет положительной, что демонстрирует устойчивые и неразрывные обратные связи гипоталамусового и гипофизного отделов головного мозга с яичниками в матке.
Применение метода диагностической лапароскопии может позволить увидеть созревающие фолликулы в яичниках. Важный момент: размеры фолликулов не превышают обычно 6 мм, а из полупрозрачность является самым надёжным свидетельством патологической незрелости. Доминантных и зрелых обнаружить, как правило, не удаётся. Таким образом диагностическая лапароскопия среди аппаратных методов — самая надёжная методика определения синдрома.
Овариальная ткань после биопсии и проводимого после неё гистологического исследования подтверждает нахождение на месте и нормальное функционирование преантральных и премордиальных фолликулярных образований в клетках, полученных путём биопсии. Чтобы полностью исключить при диагностировании из анамнеза аденому гипофиза, делают магнитно-резонансную или компьютерную томографию с послойной развёрткой 3D.
Но, в дополнение к аппаратной (лапароскопической) методике самой надёжной и обеспечивающей почти 100% правильность определения болезни является гормональный метод. Он полностью исключает пипофизарно-гипоталамическую причину возникновения патологии и подтверждает её периферийную, яичниковую, причину.

Лечение «синдрома Сэвиджа»
Использование эстрогенов и их аналогов в некоторых, весьма редких, случаях способно снять блокировку с нервных окончаний на фолликулах и запустить фолликулярный и лютеиновый механизм созревания и нормальной работы всех компонентов матки. Так что восстановление способности к деторождению при синдроме РЯ проблематично и получается примерно в 5% случаев.
- Терапия глюкокортикоидными гормонами;
- Плазмафарез, т. е. очистка плазмы, направляемой к яичникам, от антител;
- Эстрагенная терапия.
Эти мероприятия дополняются витаминной и антиоксидантной терапией, физиопроцедурами, акупунктурой, воздействующей на рецепторные области яичников, интравагинальный и брюшностеночный ультрафонофорез с инвазией витамина Е, лечение на бальнеологических курортах с умеренно-радоновыми ваннами (Баден-баден, Крым, Камчатка с её озерновскими, паратунскими и кошелевскими источниками). Не меньший положительный эффект могут принести аутотренинги и как индивидуальные, так и групповые занятия с психотерапевтом.
А пока что самым действенным способом забеременеть на фоне продолжающегося СРЯ является ЭКО – экстракорпоральное оплодотворение. Он делается после проведённого подготовительного гормонального курса после мер стимуляции и установления нормального для беременности, хотя и искусственного, гормонального фона.
Заключение
Профилактики синдрома Сэвиджа не существует в силу невыработки единой теории причин возникновения этой болезни. Главная рекомендация, которую врачи в один голос говорят своим пациенткам – прислушиваться к своему организму, вовремя реагировать на неблагоприятные и тревожные сигналы и неукоснительно следовать предписаниям.
Синдром резистентных яичников
Синдром резистентных яичников – это патологическое состояние, развивающееся в результате их недостаточной или полном отсутствии чувствительности к гонадотропным гормонам. Заболевание приводит к нарушению менструальной функции и бесплодию.
Причины синдрома резистентных яичников

Точная причина развития подобного состояния остаётся неизвестной. Предполагается, что ведущая роль связана с генетическими нарушениями, приводящими к повреждению рецепторного аппарата.Кроме того, заболевание может быть вызвано развитием аутоиммунного процесса, сопровождающегося накоплением антител к ФСГ-рецепторам.
Приобретённые формы синдрома резистентных яичников связывают с воздействием токсических факторов, например, лучевой терапии, приемом цитостатиков.
Кроме того, к факторам риска относят:
- Перенесенную резекцию яичников.
- Наличие туберкулеза.
- Тиреоидит Хашимото.
- Наличие в анамнезе перенесённого эпидемического паротита.
Симптомы синдрома резистентных яичников
К характерным признакам заболевания относят нарушение менструальной функции или ее полное прекращение у пациенток, возраст которых более 35 лет. При этом в анамнезе существуют данные об отягощенной наследственности или перенесённых инфекциях.
Пусковым фактором к появлению аменореи относят сильный стресс, тяжелую вирусную инфекцию или приём антибиотиков на протяжении длительного времени. При патологии женщина не отмечает вегетососудистых нарушений, которые развиваются при климаксе.
У пациенток с вторичной аменореей в анамнезе отмечают наличие беременностей или родов. Тип телосложения у них преимущественно по женскому типу.
Диагностика синдрома резистентных яичников
Постановка диагноза начинается с консультации гинеколога. В ходе беседы врач уточняет информацию о жалобах, данных анамнеза, характере репродуктивной функции, перенесённых заболеваниях и приеме лекарственных средств.
Выполняется внешний осмотр и двуручное влагалищное исследование. Заподозрить наличие заболевания можно по признакам гипоэстрогении в виде тонкой и сухой слизистой, а также слабого симптома зрачка.
Из дополнительных методов обследования назначают:

- Ультразвуковое исследование органов малого таза, молочных желёз и щитовидной железы. Эндометрий у женщин становится тонким и незрелым, при этом яичники увеличены в размерах с большим количеством мелких фолликулов. . При заболевании повышается уровень ФСГ, ЛГ, Пролактина сохраняется в пределах нормы, а эстрадиол снижается. Кроме того, значительно увеличивается концентрация кортизола, тестостерона и простагландина Е2.
- Проведение гормональных тестов, среди которых первая гестагеновая проба положительная, а последующие отрицательные. Эстрогенгестагеновая проба положительная.
- Диагностическую лапароскопию.
- Биопсию эндометрия и ткани яичников.
- Рентгенографию, компьютерную или магнитно-резонансную томографии турецкого седла с гипофизом.
Лечение синдрома резистентных яичников
Из-за недостаточной информации о этиологии заболевания, лечение может быть затруднительным.
Среди методов лекарственной терапии назначают двух или трехфазную заместительную гормональную терапию. Дополнительно применяют акупунктуру и ультрафонофорез с витаминами.
Для реализации репродуктивной функции показано проведение ЭКО с донорскими яйцеклетками.
Профилактика синдрома резистентных яичников
Специфических мер профилактики не разработано. Для снижения риска развития заболевания рекомендовано предупредить воздействие ятрогенных факторов и в ранние сроки обратиться к врачу при нарушении менструальной функции.


