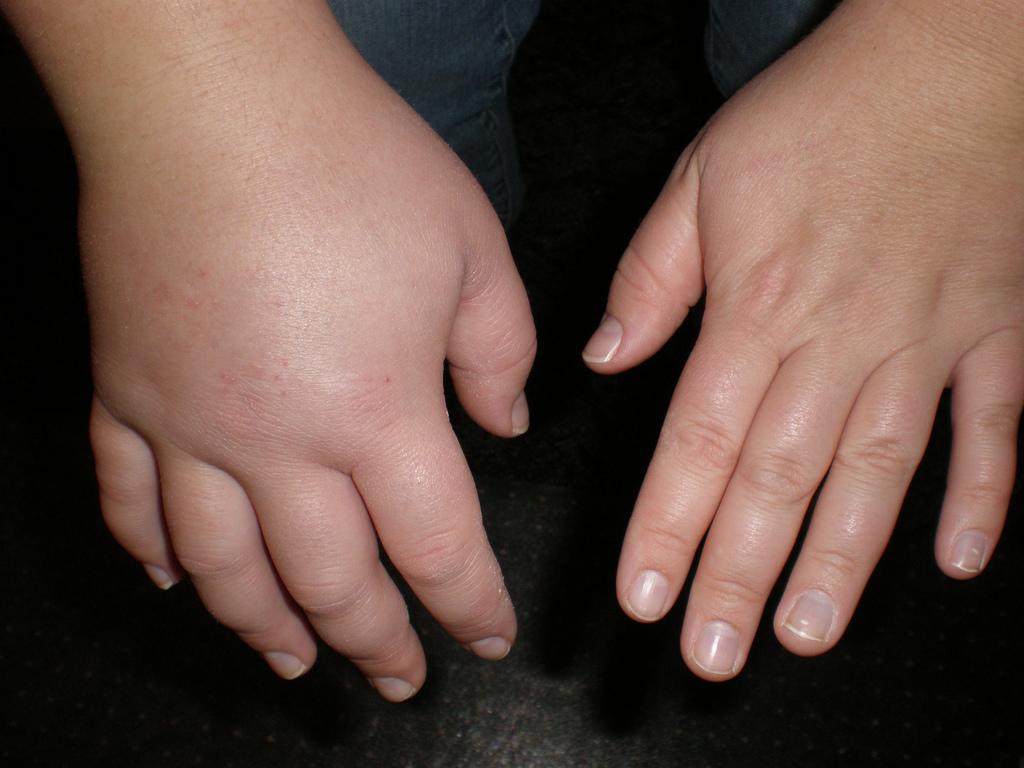
Нефротический синдром
Нефротический синдром — это повреждение функциональной работоспособности почек, что характеризуется генерализованными (по всему телу) или периферическими (стопы и кисти) отеками и сопутствующими лабораторными отклонениями:
- протеинурия (содержание белка в моче);
- гипопротеинурия (недостаток белка);
- гипоальбумия (низкий уровень альбумина в крови);
- повышенная свертываемость крови.
Основой для формирования данного синдрома будет нарушенный обмен жиров и белков, что выражается их увеличенным содержанием в моче. Они проникают сквозь стенку канальцев поверхности почек и вызывают нарушения обмена в тканях.
Почки выполняют такие функции:
- защитная — выведение из организма токсичных веществ;
- выделительная — контроль за количеством жидкости в организме;
- кроветворная — стимулирование выработки эритроцитов;
- регулирование артериального давления;
- участие в процессе гомеостаза (поддержка внутреннего микроклимата организма).
Выделяют такие виды нефротического синдрома:
- первичный нефротический синдром, что формируется впоследствии заболевания, поражающего в первую очередь почки. Он бывает приобретенным и врожденным;
- вторичный нефротический сидром — это вторичное поражение почек;
- идиопатический нефротический синдром, причину возникновения которого определить невозможно.
Причины нефротического синдрома
Распространена иммунологическая концепция развития нефротического синдрома, что обусловлено возникновением синдрома в результате аутоиммунных заболеваний и аллергических реакций. Связь антител с внутренними или внешними антигенами способствует образованию в крови циркулирующих иммунных комплексов, оседание которых приводит к воспалительному процессу и нарушению циркуляции в капиллярах.
Существует два вида антигенов — экзогенные (вирусы, бактерии) и эндогенные (генетическая наследственность). Выраженность разрушения почек зависит от структуры и длительности влияния на организм. Активированные процессы на фоне иммунных реакций провоцируют формирование воспалительных процессов и негативное влияние на базовую мембрану капиллярных клубочков, что приводит к повышенной их проницательности.
На первичном этапе протекания нефротического синдрома действуют механизмы, что вызывают травмирование мембран и клеток клубочков, воспалительные процессы и имунноаллергические реакции. Причины нефротического синдрома:
- комплексные заболевания (поражение всего организма):
- ревматоидный артрит — воспаление соединительной ткани (суставы);
- красная волчанка — это патология, при которой поражаются внутренние органы и кожа человека;
- гранулематоза — заболевание, которое способствует образованию узелков.
- инфекционные заболевания:
- источник гноения, что долгое время не диагностируется;
- туберкулез;
- эндокардит — воспаление оболочки сердца изнутри, что прогрессирует в результате перенесения инфекции;
- вирус иммунодефицита человека (ВИЧ) — вирусное поражение элементов иммунной системы.
- заболевания печени (гепатит В и С);
- рак крови — нарушение функций работы костного мозга, что приводит к увеличению количества клеток в крови;
- сахарный диабет — неправильный обмен сахара, что становится причиной увеличения его концентрации в крови;
- сердечная недостаточность — повреждение кровотока в почках, вызванное неумением сердца перекачивать кровь в нужном количестве;
- прием антибиотиков, противосудорожных и противовоспалительных медикаментов;
- аллергия, отравление тяжелыми металлами;
- опухоли (лимфома, меланома);
- хронические патологии;
- смешанные заболевания.
Симптомы нефротического синдрома
Признаки нефротического синдрома обусловлены формой, особенностями и характером заболевания, что послужили причиной появления данной патологии.
Наблюдаются следующие симптомы нефротического синдрома:
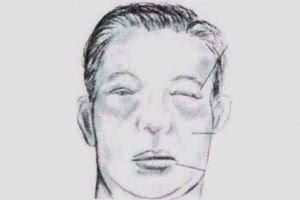
- Отек, специфика которого заключается в сосредоточенности большого количества жидкости в тканях. Изначально он формируется на лице (щеки, вокруг глаз), спустя время распространяется на другие части тела. Чрезмерная отечность может стать причиной формирования анасарки (отек всего тела) и асцита (жидкость в брюшной полости).
- Изменение кожи и структуры волос, в результате чего наблюдается ломкость и сухость.
- Анемия — нарушение обмена эритропоэтина, что способствует выработке в костном мозге эритроцитов. Характерными признаками анемии могут быть одышка, головокружение, бледность и слабость.
- Расстройство общего состояния организма. В совокупности отек и анемия приводят к нарушению активности человека, что может вызвать сильную головную боль.
- Диспептические симптомы (нарушение нормальной работы желудка) — выделение через слизистую оболочку кишечно-желудочного тракта продуктов азотистого обмена, особыми приметами которых могут быть вздутие живота, отсутствие аппетита и тошнота.
- Изменение объема мочи, вызванное нарушением кровотока в почках, что приводит к снижению количества выделяемой мочи, это может спровоцировать развитие почечной недостаточности. За счет изобилия белка и жиров, моча приобретает мутный окрас.
Диагностика нефротического синдрома
Диагностика нефротического синдрома базируется на симптомах и клинико-лабораторных исследованиях, которые состоят из ряда мероприятий и процедур:
- анамнез — это сбор информации, путем беседы с пациентом в ходе медицинской консультации, где выясняются данные о наличии инфекционных и хронических заболеваний, наличии патологий почек среди родственников, когда и какие появились первые признаки заболевания, болел ли ранее пациент данным заболеванием;
- обследование состояния больного методом осмотра и пальпации (состояние кожи, суставной системы, характер и наличие отеков);
- исследование крови, которое состоит из такого комплекса анализов:
- общий анализ крови, который поможет определить содержание лейкоцитов и тромбоцитов, уровень гемоглобина и эритроцитов (характерно для анемии);
- биохимический анализ крови: позволяет изучить функционирование внутренних органов и процессы обмена в организме. В ходе исследования можно диагностировать изменение показателей работы почек, холестеринового и белкового обменов;
- иммунологический анализ крови помогает определить количество, объем и активность иммунных клеток, а также наличие в крови антител. Перед сдачей этого анализа пациенту не рекомендуется употребление спиртных напитков и физические нагрузки.
- общий анализ мочи: позволяет определить синтетический состав и физические свойства мочи;
- бактериологический анализ: изучает микрофлору мочи и присутствующие в ней бактерии;
- проба Реберга-Тареева: дает возможность определить клубочковую фильтрацию и выделительную функцию почек;
- проба Нечипоренко — это диагностирование скрытого процесса воспаления в почках и количества лейкоцитов и эритроцитов;
- проба Зимницкого: даст возможность определить количество мочи, что выделяется человеком за сутки.
- рентген легких;
- электрокардиограмма (ЭКГ), что позволит определить частоту сердечного ритма, так как при нефротическом синдроме он уменьшается;
- биопсия почек — изучение почечной ткани с помощью пункции;
- внутривенная урография: позволит определить способность почек выводить контрастное вещество, что было заранее введено внутривенно в организм человека;
- УЗИ почек.
Лечение нефротического синдрома
Лечение нефротического синдрома зависит от того, что стало причиной данного заболевания. Кроме основных препаратов, что предназначены для устранения синдрома, назначается лечение, которое сконцентрировано на устранении причины заболевания.
В процессе лечения нефротического синдрома пациенту могут назначить такие препараты:
- Глюкокортикостероиды, они обладают противоаллергическим, противоотечным и противовоспалительным действием. Принимая такие лекарства, у пациента может нарушиться сон, увеличиться аппетит, появиться приступ психоза.
- Цитостатики могут назначаться как автономно, так и одновременно с глюкокортикостероидами. Данный препарат назначается при не результативности гормональной терапии, а также людям с противопоказаниями к применению глюкокортикостероидов.
- Иммунодепрессанты — это принужденное подавление иммунитета при заболеваниях аутоиммунного характера, которое направлено на выработку антител.
- Диуретики: направленны на уменьшение отеков за счет увеличения выработки мочи.
- Инфузионная терапия — внутривенное вливание в кровоток специальных препаратов, что нормализует обмен веществ и циркуляцию крови.
- Антибиотики: способствуют устранению развития вирусов и инфекции.
- Соблюдение диеты, строгость которой зависит от особенности отеков, способности почек выводить азотосодержащие остатки и уровня белка в крови.
Прогноз и профилактика при нефротическом синдроме
В случае поздней диагностики и неправильно подобранного лечения, нефротический синдром может спровоцировать различного рода осложнения. Это может быть: задержка роста, недостаток белка в организме, ломкость ногтей и волос, боль и слабость в мышцах, а также облысение.
Главной угрозой нефротического синдрома будет увеличенная чувствительность организма к воспалительным процессам, что обусловлено вирусами, бактериями и микроорганизмами. Это связано с пониженной защитой организма в результате потери иммуноглобулинов.
Нефротический синдром может спровоцировать такие заболевания:
- гипертония, в случае задержки жидкости в организме и нарушения работы почек;
- анорексия — это потеря аппетита, что вызвана отеком брюшной полости (асцит);
- хронические отеки;
- гипокальцемия, которая наступает в результате приема большого количества стероидных препаратов;
- венозный тромбоз;
- атеросклероз;
- гиповолемия — это уменьшение плазменной жидкости в тканях. Она сопровождается болью в животе и холодными конечностями.
В случае поздней диагностики и неправильно подобранного лечения, нефротический синдром может спровоцировать различного рода осложнения. Это может быть: задержка роста, недостаток белка в организме, ломкость ногтей и волос, боль и слабость в мышцах, а также облысение.
Главной угрозой нефротического синдрома будет увеличенная чувствительность организма к воспалительным процессам, что обусловлено вирусами, бактериями и микроорганизмами. Это связано с пониженной защитой организма в результате потери иммуноглобулинов.
Нефротический синдром может спровоцировать такие заболевания:
- гипертония, в случае задержки жидкости в организме и нарушения работы почек;
- анорексия — это потеря аппетита, что вызвана отеком брюшной полости (асцит);
- хронические отеки;
- гипокальцемия, которая наступает в результате приема большого количества стероидных препаратов;
- венозный тромбоз;
- атеросклероз;
- гиповолемия — это уменьшение плазменной жидкости в тканях. Она сопровождается болью в животе и холодными конечностями.
Профилактика
Главной профилактической мерой нефротического синдрома будет своевременная диагностика заболевания и квалифицированное лечение почечных осложнений и системных заболеваний организма, которые способствуют формированию данной патологии. При лечении очень важно соблюдать назначение и рекомендации доктора, в которые входит соблюдение диеты, отказ от алкоголя и ограничение физических нагрузок.
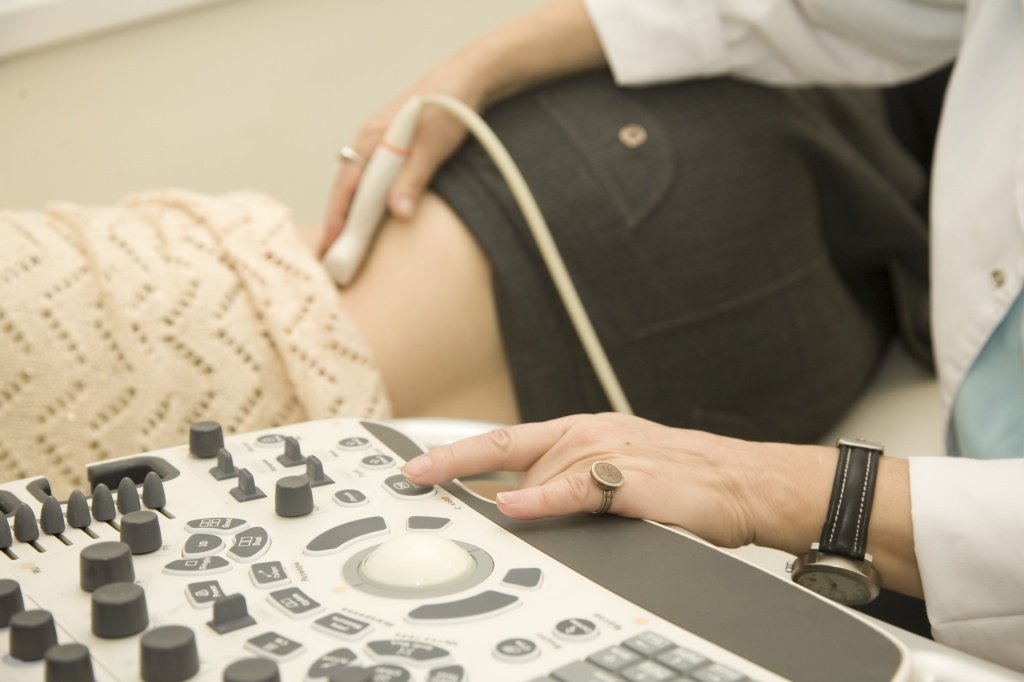
Женщине в положении, в семье которой были случаи нефротического синдрома, рекомендуется пройти антенатальную диагностику для определения врожденной патологии плода.
Нефротический синдром
Нефротический синдром (код по МКБ10 – N04) – это клинический синдром, который характеризуется тяжелой протеинурией (высоким уровнем белка в моче), гипоальбуминемией (снижением уровня альбуминов в крови), гиперлипидемией (повышенным содержанием липидов в крови) и отеками.
Нефритический синдром представляет собой комплекс признаков, проявляющихся на фоне воспалительного процесса в клубочках почек. Поражение данного почечного аппарата сопровождается рядом осложнений, таких как недостаточное выведение солей и повышение артериального давления, отёчность и появление в моче крови и белка. Отличительной особенностью нефритического синдрома является то, что он представляет собой совокупность признаков, указывающих на патологические изменения в почках.
Специалисты Юсуповской больницы внимательно изучают клиническо-лабораторные признаки, имеющиеся у пациентов, и проводят высокоточную диагностику. При нарушении функции почек может развиться почечная недостаточность, которая представляет опасность для жизни пациента. Опытные специалисты Юсуповской больницы выбирают для пациентов методы, позволяющие не только устранить нефритический синдром, но и сопутствующие патологии, и возможные последствия.

- болезнь минимальных изменений;
- мембранозная гломерулопатия;
- фокально-сегментарный гломерулосклероз;
- мембрано-пролиферативный (мезангиокапиллярный) гломерулонефрит;
- другие пролиферативные гломерулонефриты.
- Инфекций (инфекционного эндокардита, сифилиса, лепры, гепатитов В и С, мононуклеоза, цитомегаловирусной инфекции, ветряной оспы, ВИЧ, малярии, токсоплазмоза, шистосомиаза);
- Применения медикаментов и наркотических средств (препаратов золота, пеницилламина, препаратов висмута, лития, пробенецида, высоких доз каптоприла, параметадона, героина);
- Системных заболеваний (системной красной волчанки, синдрома Шарпа, ревматоидного артрита, дерматомиозита, пурпуры Шенлейн-Геноха, первичного и вторичного амилоидоза, полиартериита, синдрома Такаясу, синдрома Гудпасчера, герпетиформного дерматита, синдрома Шегрена, саркоидоза, криоглобулинемии, язвенного колита;
- Нарушений обмена веществ (сахарного диабета, гипотиреоза, семейной средиземноморской лихорадки);
- Злокачественных новообразований (болезни Ходжкина, неходжкинской лимфомы, хронического лимфолейкоза, множественной миеломы, злокачественной меланомы, карциномы легких, толстой кишки, желудка, молочных желез, шейки матки, яичников, щитовидной железы и почек);
- Аллергических реакций (укуса насекомых, поллиноза, сывороточной болезни);
- Врождённых заболеваний (синдрома Альпорта, болезни Фабри, серповидно-клеточной анемии, дефицита альфа1-антитрипсина).
Нефротический синдром иногда может развиваться у пациентов, страдающих преэклампсией, IgА-нефропатией, стенозом почечной артерии.
- незначительные гломерулярные нарушения;
- очаговые и сегментарные гломерулярные повреждения;
- мембранозный гломерулонефрит;
- мезангиальный пролиферативный гломерулонефрит;
- диффузный эндокапиллярный пролиферативный гломерулонефрит;
- диффузный мезангиокапиллярный (мембранопролиферативный) гломерулонефрит;
- болезнь плотного осадка;
- диффузный серповидный гломерулонефрит;
- амилоидоз почек.
Определение состояния функции почек при нефротическом синдроме основано на 2 показателях: скорости клубочковой фильтрации и признаках почечного повреждения. Повреждение почек – это структурные и функциональные изменения почек, которые выявляют в анализах крови, мочи или при визуальных обследованиях.
Причины
Некоторые люди подменяют понятия нефротический и нефритический синдром. В медицине данные понятия разделяют. Так, нефротический синдром характеризуется поражением почек. При нефритическом синдроме развивается воспалительный процесс и другие сопутствующие признаки.
Развитие нефритического синдрома связано с проникновением антигенов из крови в почечные структуры. После их проникновения в почки активизируются иммунные механизмы, происходит иммунный ответ на чужеродное тело. Нефритический синдром может развиваться вследствие следующих причин:
вирусная или бактериальная инфекция;
действие радиационного излучения;
после введения вакцины или сыворотки;
токсическое воздействие после употребления алкоголя или приема наркотических веществ;
поражение сосудов вследствие диабета;
интоксикация организма химическими веществами различных классов;
хронические патологии мочевыводящих путей;
повышенная физическая активность;
резкие изменения температуры воздуха.
Нефритический синдром может развиваться как на фоне воспалительного процесса, так и неинфекционных нарушений – в зависимости от этого разрабатывается тактика лечения. В многопрофильной Юсуповской больнице работают опытные специалисты, которые сопровождают пациента в процессе лечения. Так, при аутоиммунной природе данного синдрома необходима консультация врача-ревматолога.
Симптомы
- появление в моче крови;
- изменение цвета мочи – он приобретает багровый оттенок;
- образование отеков, наиболее выраженной является отечность лица, век, ног в вечернее время;
- чувство жажды и медленное образование мочи.
- Патологический процесс в почках может вызывать у больных следующие симптомы:
- слабость, тошнота;
- боли в области поясницы, появляющиеся в ночное время;
- головные боли, появляющиеся при ослаблении организма;
- признаки инфекционных заболеваний дыхательных путей;
- температура тела повышается крайне редко.

Диагностика
- клинический анализ крови;
- общий анализ мочи;
- биохимический анализ крови (общий белок, альбумин, мочевина, креатинин, К, Na, Ca, уровень глюкозы и холестерина в сыворотке крови);
- расчет скорости клубочковой фильтрации по формуле Кокрофта-Голта;
- иммуноферментный анализ на вирусный гепатит В и С;
- анализ крови на ВИЧ;
- ультразвуковое исследование почек и органов брюшной полости.
- биопсию почки;
- общий анализ крови (до и после биопсии почки);
- общий анализ мочи (до и после биопсии почки);
- суточную протеинурию или протеин/креатининовый, альбумин/креатининовый коэффициенты;
- ультразвуковое исследование почек (после биопсии);
- коагулограмму;
- морфологическую диагностику биоптата ткани почки;
- иммуногистохимию.
По показаниям выполняют компьютерную томографию, ультразвуковое допплеровское сканирование сосудов почек, определяют уровень онкомаркеров в биологических жидкостях. При подозрении на токсическое происхождение нефротического синдрома определяют наличие и концентрацию висмута, лития, параметадона, героина в крови.
- онколог – при подозрении на паранеопластическую нефропатию;
- фтизиатр – при подозрении на специфический процесс;
- ревматолог – при подозрении на системное заболевание.

Лечение
Лечение нефритического синдрома преследует следующие цели:
достижение ослабления или исчезновения признаков заболевания;
ликвидация внепочечных симптомов (артериальной гипертензии, отеков) и осложнений (электролитных нарушений, инфекции, нефротического криза);
замедление прогрессирования хронической болезни почек и отдаление ее терминальной стадии с помощью диализа, трансплантации почки.
Пациенту в зависимости от тяжести нефротического синдрома рекомендуют свободный или постельный режим (при тяжелом состоянии пациента и наличии осложнений). Физическая активность дозированная – по 30 минут 5 раз в неделю. Пациентам врачи рекомендуют отказаться от курения и употребления алкоголя. Диета сбалансированная, с адекватным количеством белка (1,5-2г/кг), калоражем по возрасту. При наличии артериальной гипертензии и отеков ограничивают употребление поваренной соли (менее 1-2г в сутки).
Патогенетическую терапию после установки морфологического диагноза начинают в клинике терапии и продолжают в амбулаторных условиях. Лечение значительных отеков проводят диуретиками. Мочегонные препараты не назначают при диарее, рвоте, гиповолемии. При длительно сохраняющихся отеках назначают фуросемид внутривенно однократно болюсно или торасемид внутрь. Для лечения пациентов с рефрактерными отеками используют комбинацию петлевых и тиазидоподобных или калийсберегающих диуретиков. При высоком риске развития нефротического криза применяют комбинацию альбумина и диуретиков.
Если у пациента наблюдаются резистентные отеки в сочетании с почечной недостаточностью в остром периоде нефротического синдрома, проводят гемодиализ с ультрафильтрацией до выхода из критического состояния почечной недостаточности и появления диуреза.
Кардиологи Юсуповской больницы дифференцированно подходят к выбору метода терапии у пациентов с нефритическим синдромом. При отсутствии симптомов острого почечного повреждения с антигипертензивной целью назначают ингибиторы АПФ или блокаторы АТ1-рецепторов ангиотензина, но не в комбинации. При сохраняющемся высоком артериальном давлении применяют блокаторы кальциевых каналов. Если у пациента регистрируется частый пульс или присутствуют признаки хронической сердечной недостаточности, дополнительно назначают бета-блокаторы.
Патогенетическая терапия нефритического синдрома зависит от морфологического варианта. Ее назначают только после проведения биопсии почки и уточнения морфологического диагноза.
При терапии болезни проводят также лечение заболевания, которое вызвало нефротический синдром. При обнаружении паразитов, гельминтов назначают антипаразитарные (противогельминтные) препараты. Пациентам с новообразованиями проводят химиотерапию, лучевое лечение, выполняют оперативное вмешательство. При диабетической нефропатии эндокринологи проводят лечение сахарного диабета, нефрологи назначают препараты, оказывающие нефропротекторное действие.
В дебюте нефротического синдрома пациентам назначают метилпреднизолон или преднизолон. По достижению полной или частичной ремиссии постепенно снижают дозы преднизолона.
Пациенты, у которых после приема полной дозы преднизолона в течение 16 недель не наступает полной или частичной ремиссии, определяются как стероид-резистентные. Им проводится комбинированная терапия циклоспорином-А и минимальной дозой преднизолона.
У 50-75% пациентов с нефротическим синдромом, которые ответили на стероидную терапию, встречаются рецидивы. При повторном возникновении нефротического синдрома назначают преднизолон. Если рецидивы наступают три и более раз в течение одного года или имеет место стероид-зависимая форма, используют комбинированную терапию низкими дозами преднизолона в сочетании с одним из препаратов следующих групп:
Пациентам с нефротическим синдромом и хронической болезнью почек назначают статины. При резистентном нефротическом синдроме используют ритуксимаб. Лечение нефротического синдрома при системной красной волчанке проводят в зависимости от класса волчаночного нефрита.
Начатое в клинике терапии патогенетическое лечение продолжают в амбулаторных и домашних условиях пациента под ежемесячным контролем результатов лабораторных данных (клинического анализа крови, общего анализа мочи, биохимического анализа крови). Проводят мониторинг уровня протеинурии по тест-полоскам 1 раз в 1-2 недели, пациенты регулярно измеряют артериальное давление. При нарастании количества протеинов в моче определяют протеин/креатининовый коэффициент и проводят коррекцию иммуносупрессивной терапии. Если пациент не отвечает на проводимую иммуносупрессивную терапию, выполняют повторную биопсию почки в условиях клиники терапии.
Если причиной нефротического синдрома являются инфекционные заболевания, проводят антибактериальную терапию. Препараты подбирают каждому пациенту индивидуально в зависимости от вида возбудителя инфекции. При высоком риске артериальных и венозных тромбозов подкожно вводят низкомолекулярные гепарины в течение длительного времени.
Преимущества лечения в Юсуповской больнице
Для лечения пациентов с нефротическим синдромом все условия созданы в Юсуповской больнице:
Палаты с европейским уровнем комфорта;
Новейшее диагностическое оборудование и инновационные методы лабораторной диагностики;
Обеспечение пациентов качественным диетическим питанием, индивидуальными средствами личной гигиены;
Внимательное отношение медицинского персонала к пожеланиям пациентов и их родственников.
Нефрологи придерживаются отечественных и европейских клинических рекомендаций по лечению нефротического синдрома. Врачи индивидуально подходят к выбору метода терапии каждого пациента.
При наличии признаков нефротического синдрома звоните по телефону контакт-центра Юсуповской больницы и записывайтесь на прием к нефрологу. Госпитализация в Юсуповскую больницу пациентов с острым нефротическим синдромом или его осложнениями проводится круглосуточно в любой день недели.
Нефротический синдром

Он включает обширную протеинурию, нарушения процесса обмена белков и липидов, отеки. Отдельно отмечается рост гипоальбунемии и гиперлипидемии во время нефротического синдрома. Также наблюдаются массивные отеки, выражающиеся в распространении на самые разнообразные полости, включая анасарку и водянку серозных полостей. Таким образом, нередко при нефротическом синдроме проявляется дистрофия кожного покрова и слизистых оболочек. Если симптоматика нефротического синдрома не выявляет нескольких характерных признаков болезни, диагностируется неполный или редуцированный нефротический синдром.

Причинами для развития нефротического синдрома чаще всего являются заболевания урологии, а также — системные, нагноительные, воспалительные и хронические инфекции, на фоне которых проявляется и развивается нефротический синдром. Специалисты-урологи отмечают, что каждый пятый случай заболевания почек осложняется данным синдромом. Присутствует и возрастная подверженность данному заболеванию: чаще этот синдром сопровождает взрослых (в возрасте около 30-40 лет), намного реже он проявляется у детей или пожилых людей.
Диагностика нефротического синдрома должна проводиться с рассмотрением клинико-лабораторной картины больного. Отслеживаются изменения, происходящие в результатах биохимических анализов крови и мочи. Анализируется ренальная и экстраренальная симптоматика. Отдельно изучаются данные, полученные с помощью биопсии почек.
Лечение нефротического синдрома включает широкий спектр медицинских методов. Назначается диета, прием диуретиков, антибиотиков, стероидов и цитостатиков. Проводится инфузионная терапия.

Профилактика и прогноз нефротического синдрома
Как будет развиваться и протекать нефротический синдром, часто зависит от того, какое именно первичное заболевание присутствует у пациента. Если говорить о прогнозе нефротического синдрома в целом, то стоит отметить, что лечение, назначенное верно и вовремя, способно полностью восстановить функцию почек, а также добиться полноценной ремиссии, стабильной по состоянию.
Если причина развития нефротического синдрома не установлена, есть опасность того, что заболевание примет иной ход течения: персистирующий или рецидивирующий. В конечном итоге это приводит к появлению хронического заболевания почечной недостаточности.
Профилактика нефротического синдрома — это, прежде всего, ранняя диагностика заболевания, после которого наступает тщательное и усиленное лечение почечной и внепочечной патологии. Любое заболевание почек должно быть пролечено препаратами, прием которых ведется аккуратно и под контролем врача, особенно над теми, что вызывают побочное нефротоксическое и аллергическое действие. Запущенное течение заболевания почек, неверное назначение препаратов, несвоевременное обращение к врачу — все это способно привести к развитию нефротического синдрома.
Причины развития нефротического синдрома
Разделяют типы нефротического синдрома, поскольку берут во внимание происхождение заболевания. Таким образом, нефротический синдром может быть:
- Первичным. Он сопровождает самостоятельные, отдельные заболевания почек. Развивается при таких болезнях, как гломерулонефрит, пиелонефрит, амилоидоз, опухолях почек, нефропатии беременных.
- Вторичным. Синдром является следствием тех заболеваний, которые вовлекают в процесс заражения почки. Развивается и сопровождает множество состояний, например, коллагенозы, узелковый периартериит, гемморагический васкулит, ревматизм, артрит, склеродермию, т.е. широкий спектр ревматических поражений. Кроме того, может сопровождать лимфому или лимфогранулематоз, инфекционные, паразитарные, лекарственные, аллергически болезни. Нередко появляется при отравлении тяжелыми металлами или укусах ядовитых змей.
Отдельно выделяют идиопатический тип нефротического синдрома, который означает, что причину его появления выявить не удалось. Такая форма постановки диагноза чаще всего сопровождает заболевание нефротическим синдромом в детском возрасте.
Существует несколько теорий, рассматривающих, анализирующих и объясняющих причины появления и развития заболевания. Среди них наиболее вероятной является иммунологическая концепция патогенеза нефротического синдрома. Ее правильность подтверждает высокая частота проявления заболевания у тех пациентов, которые уже страдают от аллергических и аутоимунных болезней. Также иммунологическая теория подтверждается высоким количеством положительных реакций на лечение иммуносупрессорами. В процессе развития заболевания в крови пациента образуются иммунные комплексы. Они являются прямым результатом взаимодействия внутренних (белки, ДНК, криоглобулины) и внешних (вирусы, бактерии) антигенов с антителами.
Образованные иммунные комплексы могут оседать в почечных тканях, что приводит к ответной воспалительной реакции. Нарушается микроциркуляция крови в клубочковых капиллярах. Повышается внутрисосудистая коагуляция.
Клубочковый фильтр таким образом изменяет свою проницаемость. В свою очередь, это приводит к нарушениям в процессе обмена белка, и он попадает в мочу, что выводит его из организма. Большая потеря белка, как известно, приводит к развитию заболеваний гипопротеинемии, гиперлипидемии и т.д.
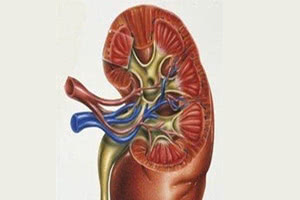
Нефротический синдром изменяет внешний вид почек. Она будет увеличена в размерах, иметь гладкую, ровную поверхность. На разрезе почки будет видно, что мозговой слой отличается красным оттенком, а корковый — серым.
Микроскопическое исследование почки служит не только для того, чтобы определить наличие и степень развития нефротического синдрома. Также оно показывает степень распространения патологии на ткани и организм человека. Патологии здесь включают амилоидоз, коллагенозы, туберкулез. Сам же по себе нефротический синдром характеризуется нарушениями в структуре клеток капсулы клубочков и базальных мембран кровеносных сосудов.
Симптомы нефротического синдрома
Нефротический синдром, симптомы которого относительно однотипны, проявляется примерно одинаково, независимо от причины, его вызвавшей.
Главным симптомом является протеинурия, которая означает выведение из организма большого объема белка. Достигать она может 3-3,5 грамма в сутки, 90% этой массы составляют альбумины. Соответственно, с процессом потери белка в организме пациента снижается общий уровень сывороточного белка: до 60-40 грамма/литр и меньше.
Задержка жидкости в организме пациента проявляется в периферических отеках, асците, генерализированном отеке подкожной клетчатки.
Дальнейшее развитие нефротического синдрома также характеризуется множеством симптомов: проявляется общая слабость организма, потеря аппетита, жажда и постоянное ощущение сухости во рту. Кроме того, пациент ощущает тяжесть в поянице и вздутие живота. Могут быть рвота и понос.
Возможны проявления нефротического синдрома в форме судорог, миалгии, парестезии. Развивается гидроперикард и гидроторакс, это сопровождается одышкой как в состоянии покоя, так и движения. Появление и развитие периферических отеков, безусловно, сковывает движения пациента, поэтому больные часто малоподвижные и бледные, неактивные и вялые. Появляется шелушение кожи, сухость покрова. Становятся ломкими волосы и ногти.
Развитие нефротического синдрома может быть постепенным, медленным или же бурным и активным. Симптоматика проявляется по-разному и не всегда выявляет себя в полном спектре.
По ходу клинического течения заболевания разделяют на:
- чистый нефротический синдром (без гематурии и гипертензии);
- смешанный нефротический синдром, протекающий в нефротически-гематурической или нефротически-гипертонической форме.
Осложения заболевания включают вирусные, грибковые, бактериальные инфекции, а также отек мозга, сетчатки, гиповолемический шок.
Дигностика нефротического синдрома
Для диагностики нефротического синдрома используются методы лабораторного и клинического анализа.
Осмотр выявляет изменения кожного покрова, который становится бледным, холодным и сухим. Доктор может обнаружить обложенность языка, увеличенный живот, отеки.

Если присутствует гидроперикард, то это проявляется в расширении границ сердца, приглушении тонов. Присутствие гидроторакса выражается в слабом дыхании, мелкопузырчатых хрипах, укорочении перкуторного звука.
Общий клинический анализ мочи определяет повышенную плотность, наличие в осадке капель нейтрального жира и холестерина.
При исследовании периферической крови выявляют увеличенное значение СОЭ (60-80), количества тромбоцитов, сниженный уровень эритроцитов и гемоглобина. Проявляется ДВС-синдром, который обнаруживается во время проведения коагулограммы — проверки свертываемости крови.
Биохимия крови во время нефротического синдрома проявляет гипопротеинемию, а также гипоальбунемию.
При диагностике нефротического синдрома широко применяется ультразвуковая методика исследования, назначаемая для осмотра почек, сосудов. Также проводится нефросцинтиграфия.
Безусловно, из-за необходимости определить причину развития нефротического синдрома, проводится углубленное изучение заболевания. Для этого назначаются иммунологические и ангиографические анализы, биопсии почек, десны, прямой кишки. Материал, полученный после биопсии, подлежит морфологическому анализу.
Лечение нефротического синдрома
Лечение нефротического синдрома проводится под наблюдением врача в условиях стационара. Лечебные методики включают применение широкого спектра инструментов. На первом этапе назначается бессолевая диета, ограниченный прием жидкости, соблюдение постельного режима. Также проводится терапия медикаментами: прием диуретиков, калия, витаминов, антибиотиков, сердечных средств, антигистаминов, гепарина. Отдельно вводится альбумин и реополиглюкин – инфузионным способом.
Если причину развития болезни выявить не удалось, или же она состоит в поражении почек токсинами, аутоиммунным синдромом, тогда проводится лечение стероидами, например, преднизолоном. Такая иммуносупрессивная терапия нацелена на подавление процесса создания антител, улучшение кровообращения в почках, клубочковую фильтрацию.
Цитостатическая терапия, заключающаяся в приеме циклофосфамида и хлорамбуцила, проводящаяся специфическими пульс-курсами, показывает хороший результат при лечении устойчивого к гормонам нефротического синдрома.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.
Нефротический синдром
Нефротический синдром – это симптомокомплекс, развивающийся на фоне поражения почек, включающий массивную протеинурию, нарушения белково-липидного обмена и отеки. Патология сопровождается гипоальбуминемией, диспротеинемией, гиперлипидемией, отеками различной локализации (вплоть до анасарки и водянки серозных полостей), дистрофическими изменениями кожи и слизистых. В диагностике важную роль играет клинико-лабораторная картина: изменения в биохимических анализах крови и мочи, ренальная и экстраренальная симптоматика, данные биопсии почки. Лечение нефротического синдрома консервативное, включающее назначение диеты, инфузионной терапии, диуретиков, антибиотиков, кортикостероидов, цитостатиков.
МКБ-10
Общие сведения
Нефротический синдром может развиваться на фоне широкого круга урологических, системных, инфекционных, хронических нагноительных, метаболических заболеваний. В современной урологии данный симптомокомплекс осложняет течение заболеваний почек примерно в 20% случаев. Патология чаще развивается у взрослых (30-40 лет), реже у детей и пожилых пациентов. Наблюдается классическая тетрада признаков: протеинурия (свыше 3,5 г/сут.), гипоальбуминемия и гипопротеинемия (менее 60-50 г/л), гиперлипидемия (холестерин более 6,5 ммоль/л), отеки. При отсутствии одного или двух проявлений говорят о неполном (редуцированном) нефротическом синдроме.
Причины
По происхождению нефротический синдром может быть первичным (осложняющим самостоятельные заболевания почек) или вторичным (следствием заболеваний, протекающих с вторичным вовлечением почек). Первичная патология встречается при гломерулонефрите, пиелонефрите, первичном амилоидозе, нефропатии беременных, опухолях почек (гипернефроме).
Вторичный симптомокомплекс может быть обусловлен многочисленными состояниями: коллагенозами и ревматическими поражениями (СКВ, узелковым периартериитом, геморрагическим васкулитом, склеродермией, ревматизмом, ревматоидным артритом); нагноительными процессами (бронхоэктазами, абсцессами легких, септическим эндокардитом); болезнями лимфатической системы (лимфомой, лимфогранулематозом); инфекционными и паразитарными заболеваниями (туберкулезом, малярией, сифилисом).
В ряде случаев нефротический синдром развивается на фоне лекарственной болезни, тяжелых аллергозов, отравлений тяжелыми металлами (ртутью, свинцом), укусов пчел и змей. Иногда, преимущественно у детей, причину нефротического синдрома выявить не удается, что позволяет выделить идиопатический вариант заболевания.
Патогенез
Среди концепций патогенеза наиболее распространенной и обоснованной является иммунологическая теория, в пользу которой свидетельствует высокая частота возникновения синдрома при аллергических и аутоиммунных заболеваниях и хороший отклик на иммуносупрессивную терапию. При этом образующиеся в крови циркулирующие иммунные комплексы являются результатом взаимодействия антител с внутренними (ДНК, криоглобулинами, денатурированными нуклеопротеидами, белками) или внешними (вирусными, бактериальными, пищевыми, медикаментозными) антигенами.
Иногда антитела образуются непосредственно к базальной мембране почечных клубочков. Осаждение иммунных комплексов в ткани почек вызывает воспалительную реакцию, нарушение микроциркуляции в клубочковых капиллярах, развитие повышенной внутрисосудистой коагуляции. Изменение проницаемости клубочкового фильтра при нефротическом синдроме ведет к нарушению абсорбции белка и его попаданию в мочу (протеинурия).
Ввиду массивной потери белка в крови развивается гипопротеинемия, гипоальбуминемия и тесно связанная с нарушением белкового обмена гиперлипидемия (повышение холестерина, триглицеридов и фосфолипидов). Появление отеков обусловлено гипоальбуминемией, снижением осмотического давления, гиповолемией, уменьшением ренального кровотока, усиленной продукцией альдостерона и ренина, реабсорбцией натрия.
Макроскопически почки имеют увеличенные размеры, гладкую и ровную поверхность. Корковый слой на разрезе бледно-серый, а мозговой – красноватый. Микроскопическое изучение тканевой картины почки позволяет увидеть изменения, характеризующие не только нефротический синдром, но и ведущую патологию (амилоидоз, гломерулонефрит, коллагенозы, туберкулез). Собственно нефротический синдром в гистологическом плане характеризуется нарушениями структуры подоцитов (клеток капсулы клубочков) и базальных мембран капилляров.
Симптомы
Признаки нефротического синдрома однотипны, несмотря на различие вызывающих его причин. Ведущим проявлением служит протеинурия, достигающая 3,5-5 и более г/сутки, причем до 90% выводимого с мочой белка составляют альбумины. Массивная потеря белковых соединений вызывает снижение уровня общего сывороточного белка до 60-40 и менее г/л. Задержка жидкости может проявляться периферическими отеками, асцитом, генерализованным отеком подкожной клетчатки (анасаркой), гидротораксом, гидроперикардом.
Прогрессирование нефротического синдрома сопровождается общей слабостью, сухостью во рту, жаждой, потерей аппетита, головной болью, тяжестью в пояснице, рвотой, вздутием живота, поносом. Характерным признаком служит олигурия с суточным диурезом менее 1 л. Возможны явления парестезии, миалгия, судороги. Развитие гидроторакса и гидроперикарда вызывает одышку при движении и в покое. Периферические отеки сковывают двигательную активность больного. Пациенты вялые, малоподвижные, бледные; отмечают повышенное шелушение и сухость кожи, ломкость волос и ногтей.
Нефротический синдром может развиваться постепенно или бурно; сопровождаться менее и более выраженной симптоматикой, что зависит от характера течения основного заболевания. По клиническому течению различаются 2 варианта патологии – чистый и смешанный. В первом случае синдром протекает без гематурии и гипертензии; во втором может принимать нефротически-гематурическую или нефротически-гипертоническую форму.
Осложнения
Осложнениями нефротического синдрома могут стать периферические флеботромбозы, вирусные, бактериальные и грибковые инфекции. В отдельных случаях наблюдается отек мозга или сетчатки, нефротический криз (гиповолемический шок).
Диагностика
Ведущими критериями распознавания нефротического синдрома служат клинико-лабораторные данные. Объективный осмотр выявляет бледные («перламутровые»), холодные и сухие на ощупь кожные покровы, обложенность языка, увеличение размеров живота, гепатомегалию, отеки. При гидроперикарде отмечается расширение границ сердца и приглушение тонов; при гидротораксе – укорочение перкуторного звука, ослабленное дыхание, застойные мелкопузырчатые хрипы. На ЭКГ регистрируется брадикардия, признаки дистрофии миокарда.
В общем анализе мочи определяется повышенная относительная плотность (1030-1040), лейкоцитурия, цилиндрурия, наличие в осадке кристаллов холестерина и капель нейтрального жира, редко – микрогематурия. В периферической крови – увеличение СОЭ (до 60-80 мм/ч), преходящая эозинофилия, увеличение числа тромбоцитов (до 500-600 тыс.), небольшое снижение уровня гемоглобина и эритроцитов. Нарушение свертываемости, выявляемые с помощью исследования коагулограммы, могут выражаться в небольшом повышении или развитии признаков ДВС-синдрома.
Исследование биохимического анализа крови подтверждает характерную гипоальбуминемию и гипопротеинемию (менее 60-50 г/л), гиперхолестеринемию (холестерин более 6,5 ммоль/л); в биохимическом анализе мочи определяется протеинурия свыше 3,5 г в сутки. Для выяснения степени выраженности изменений почечной ткани может потребоваться проведение УЗИ почек, УЗДГ почечных сосудов, нефросцинтиграфии.
С целью патогенетической обоснованности лечения нефротического синдрома крайне важно установление причины его развития, в связи с чем требуется углубленное обследование с выполнением иммунологических, ангиографических исследований, а также биопсии почки, десны или прямой кишки с морфологическим исследованием биоптатов.
Лечение нефротического синдрома
Терапия проводится стационарно под наблюдением врача-нефролога. Общими лечебными мероприятиями, не зависящими от этиологии нефротического синдрома, служат назначение бессолевой диеты с ограничением жидкости, постельного режима, симптоматической лекарственной терапии (диуретиков, препаратов калия, антигистаминных средств, витаминов, сердечных средств, антибиотиков, гепарина), инфузионное введение альбумина, реополиглюкина.
При неясном генезе, состоянии, обусловленном токсическим или аутоиммунным поражением почек, показана стероидная терапия преднизолоном или метилпреднизолоном (перорально или внутривенно в режиме пульс-терапии). Иммуносупрессивная терапия стероидами подавляет образование антител, ЦИК, улучшает почечный кровоток и клубочковую фильтрацию. Хорошего эффекта лечения гормонорезистентного варианта патологии позволяет добиться цитостатическая терапия циклофосфамидом и хлорамбуцилом, проводимая пульс-курсами. В период ремиссии показано лечение на специализированных климатических курортах.
Прогноз и профилактика
Течение и прогноз тесно связаны с характером развития основного заболевания. В целом устранение этиологических факторов, своевременное и правильное лечение позволяет восстановить функции почек и достичь полной стабильной ремиссии. При неустраненных причинах синдром может принимать персистирующее или рецидивирующее течение с исходом в хроническую почечную недостаточность.
Профилактика включает раннее и тщательное лечение почечной и внепочечной патологии, которая может осложниться развитием нефротического синдрома, осторожное и контролируемое применение лекарственных средств, обладающих нефротоксическим и аллергическим действием.
Нефротический синдром – сигнал о нарушении в работе почек
Нефротический синдром – состояние, характеризующееся богатой клинической картиной. Синдром свидетельствует о нарушении работы почек и мочевыделительной системы, требует основательной диагностики. Сопровождает большинство хронических и острых почечных заболеваний.

Нефротический синдром – причины
Состояние провоцируют инфекционные и системные заболевания, патологии внутренних органов. К нефротическому синдрому приводит:
- гранулематоз – воспаления гранулем;
- ревматоидный артрит – повреждение соединительной ткани и суставов;
- красная волчанка – заболевание соединительной ткани, кожи, внутренних органов;
- ВИЧ;
- туберкулез;
- инфекционное воспаление сердечной оболочки;
- гнойные очаги;
- отравление тяжелыми металлами;
- аллергические реакции;
- сахарный диабет; ; .
Состояние проявляется при лечении некоторыми медикаментами: антибиотиками, противосудорожными. При наличии хронических патологий важно отслеживать свое состояние и сразу обращаться к врачу, обнаружив изменения.

Симптомы нефротического синдрома
Для нефротического синдрома характерна достаточно яркая симптоматика, чтобы обнаружить его в домашних условиях и обратиться к врачу своевременно:
-
век, одутловатость лица;
- землистый цвет кожи, бледность;
- отеки половых органов, поясницы;
- шелушение кожных покровов, сухость и микротрещины.
Из трещинок может сочиться жидкость. Отеки распространяются по всему телу, если вовремя не начать лечение. Самый опасный признак – скопление жидкости во внутренних органах: перикарде, плевральной и брюшной полости.
Во время лабораторной диагностики определяется низкое содержание белка в крови и высокое – в моче. Характерна повышенная свертываемость крови и низкая концентрация альбумина. Если вы обнаружили у себя один или несколько симптомов, запишитесь на прием к урологу, чтобы не допустить осложнений.
Формы патологии
Хронический и острый нефротический синдром не считаются отдельными типами заболеваний. Классификация создана на основе первопричин заболевания:
- первичный – результат заболевания почек, приобретенный или врожденный нефротический синдром;
- вторичный – сначала развиваются заболевания, не касающиеся почек, и только затем поражается мочевыделительная система;
- идиопатический – при котором определить первопричину невозможно.
Лечение нефротического синдрома и чувствительность состояния к терапии определяют еще несколько групп – гормоночувствительные и гормонорезистентные. Первый диагноз устанавливается, если ощутим прогресс от применения гормонов, второй – если состояние не изменяется при назначении гормонотерапии.
Диагностика
Опытный врач начинает диагностику нефротического синдрома со сбора анамнеза. Для установки диагноза показаны такие исследования:
- пальпация печени;
- анализ крови с исследованием концентрации С-реактивного белка, лейкоцитов, гемоглобина, холестерина – общий и биохимический анализы;
- анализ мочи на концентрацию белка, присутствие крови, плотность;
- УЗИ для визуализации патологии почек;
- допплер сосудов мочевыделительной системы;
- ЭКГ для определения поражения сердца.
При подозрении на новообразования показана биопсия для дифференциальной диагностики.
Сотрудники Клиники урологии имени Р. М. Фронштейна Первого Московского Государственного Медицинского Университета имени И.М. Сеченова специализируются на диагностике и лечении нефротического синдрома. Врачи высшей категории готовы прийти на помощь в терапии первичных и вторичных синдромов. Диагностика и прием в одной клинике для экономии вашего времени – не откладывайте лечение, позаботьтесь о здоровье всего организма!
Акопян Гагик Нерсесович – врач уролог, онколог, д.м.н., врач высшей категории, профессор кафедры урологии ФГАОУ ВО Первый МГМУ им. И.М. Сеченова
Нефротический синдром

Образование: 2009 г. – Сибирский федеральный университет, специальность «Психология» 2012 г. – Красноярский государственный медицинский университет имени профессора В.Ф. Войно-Ясенецкого, специализация по клинической психологии. Професиональные навыки: Специализируется на дифференциальной диагностике психических расстройств, коррекционной работе с детьми с расстройствами аутистического спектра. Владеет навыками проведения психодиагностики, психологического консультирования, психокоррекции. О себе: В своей работе придерживаюсь принципов открытого диалога и разделения ответственности. Считаю, что достижение положительного результата в диагностике, консультировании или терапии возможно только при сотрудничестве врача и пациента.
Описание
Нефротический синдром –патологическое состояниепочек, которое характеризуется отеками, потерей белка вместе с мочой. Возникает при первичных и вторичных нефропатиях. Код в МКБ-10 – N04.
Нефротический синдром развивается при многих не похожих друг на друга заболеваниях. Он диагностируется у пациентов, имеющих аутоиммунное, иммуновоспалительное, инфекционное, токсическое, метаболическое или наследственное поражение почек. Синдром бывает первичным и вторичным. Распространенность первичного варианта – 1 случай на 6 тысяч человек. Его причинами являются:
- идиопатический гломерулонефрит;
- врожденное поражение почек;
- наследственная предрасположенность;
- первичный амилоидоз (нефротическая форма).
Вторичный нефротический синдром – более распространенный вариант. Диагностируется чаще у взрослых. Его причины:
- системные заболевания соединительной ткани;
- ревматоидый артрит;
- геморрагический васкулит;
- инфекционный эндокардит;
- хронические нагноительные заболевания;
- туберкулез;
- сифилис;
- паразитарные болезни;
- нефропатии беременных;
- диабетический гломерулонекроз.
Конечная моча образуется благодаря сложному комплексу процессов в почках – фильтрации, реабсорбции, концентрирования и секреции. Фильтрация происходит в клубочках, которые представляют собой разветвления приносящих артериол. Основой нефротического синдрома является нарушение функции клубочкового фильтра: его стенки становятся чрезмерно проницаемыми для белков плазмы крови вследствие повреждения капиллярных стенок. Наиболее типичны иммунные патологические механизмы. Другими словами, клубочек повреждается из-за активации системы комплемента, взаимодействия антигена с антителом, осаждения на базальной мембране иммунных комплексов. Развивается иммунное воспаление, массивная протеинурия (потеря белка с мочой).
Еще одни вариант повреждения почечного клубочка – микроангиопатия. Это нарушение развивается из-за расстройства нервной регуляции, проявляется, например, при диабетическом гломерулосклерозе. Также причиной патологии почечной клубочковой фильтрации могут стать: отложения амилоида, токсическое воздействие лекарств и солей металлов, инфекции.
Симптомы

Основное проявление нефротического синдрома – отеки. Они могут образоваться за один день или нарастать постепенно, в течение нескольких недель. Их выраженность колеблется от едва заметных до тяжелых с большим скоплением жидкости в подкожной клетчатке, полостях внутренних органов. Жалобы больных в основном связаны с симптомами, которые вызваны отеками. Места скопления жидкости под кожей рыхлые, перемещаются под давлением. Нажатие пальцем на отечную область оставляет ямку.
Длительное наличие отеков приводит к изменению кожи. У больных она бледная, сухая, атрофичная, с белыми полосами растяжения. Если жидкость скапливается в брюшной полости, то самочувствие человека резко ухудшается, его мучает тошнота, рвота, вздутие живота и понос. При скоплении жидкости в плевральной и перикардиальной полостях развивается одышка (даже в покое). Из-за отека в области глаз появляется слезотечение, ухудшается зрение. Трудности мочеиспускания возникают при отечности наружных половых органов.
Из-за большой потери белка развивается мышечная атрофия, которая становится заметна при устранении отеков. Артериальное давление часто нормальное или пониженное, но на фоне приема глюкокортикостероидов может повыситься. Развития выраженной артериальной гипертензии считается плохим прогностическим признаком.
Симптоматика нефротического синдрома зависит не только от его тяжести, но и от продолжительности. Чем дольше длится заболевание, тем сильные выражены признаки ухудшения самочувствия:
- сонливость;
- быстрая утомляемость;
- усталость;
- отсутствие аппетита;
- диарея;
- онемение конечностей;
- выделение пенистой мочи.
Клинические признаки нефротического синдрома могут быть более или менее выраженными в зависимости от характера его течения. Выделяют три варианта заболевания:
- Эпизодический. Возникает на непродолжительное время как осложнение другой патологии. Полностью проходит после медикаментозного лечения. Не возобновляется никогда или рецидивирует спустя несколько лет. Продолжительность ремиссии – от 7 до 20-25 лет. Сопровождается минимальными изменения в почечных клубочках.
- Персистирующий. Длится от 5 до 8 лет даже при активной терапии. Завершается формированием хронической почечной недостаточности.
- Прогрессирующий. Продолжительность – от 1 года до 3 лет. В результате развивается хроническая почечная недостаточность. Сопровождается артериальной гипертонией.
Диагностика

Диагноз нефротического синдрома предполагается, если у пациента есть жалобы на отеки и/или заболевания, которые провоцируют нарушение клубочковой фильтрации (системные патологии, инфекции, диабет, амилоидоз) и/или наследственные патологии почек. После клинического опроса и осмотра врач подбирает дальнейшие диагностические процедуры:
- Общий клинический анализ мочи. Характерные отклонения в результате исследования: высокое содержание белка, следы крови в биоматериале, эритроцитарные или зернистые цилиндры. Потеря белка с мочой составляет более 3,5 г/сут, при норме до 150 мг/сут.
- Биохимический анализ крови. Выявляется пониженное содержание альбумина (менее 30 г/л), повышение концентрации α2– и β-глобулина, отклонение уровня IgG, снижение количества кальция, избыток холестерина и глицеридов.
- Исследование гемостаза крови. Определяется повышение показателя фибриногена, снижение количества антитромбина III, увеличение концентрации тромбоцитов.
- УЗИ внутренних органов. Всем пациентам показано исследование почек с допплерографией внутрипочечных сосудов. Диагностируется увеличение размеров парных органов и изменения в клубочках. Эхо-КГ, УЗИ легких и области брюшины необходимо при выраженных отеках для выявления скопления жидкости в перикарде, плевральной и брюшной полости.
- Биопсия почек. Дополнительное исследование, которое позволяет определить причину нефротического синдрома. Показано в случая, когда другими методами выяснить этиологию поражения клубочков невозможно.
Диагноз подтверждается при наличии протеинурии (больше 3 г/сут), гипоальбуминемии (меньше 25 г/л) и гиперлипидемии.
Лечение

Терапия нефротического синдрома проводится комплексно. Она направлена на устранение симптомов, причин и осложнений патологии. Включает в себя медикаментозные и немедикаментозные методы. Помимо регулярного приема лекарств пациентам необходимо:
- Соблюдение диеты. Ограничивается потребления натрия, поэтому разрешено принимать не более 1-3 г поваренной соли в сутки. Содержание белков в рационе составляет 1-2 грамма на килограмм массы тела плюс то количество граммов, которое каждые сутки теряется с мочой. Чтобы понизить содержание холестерина и насыщенных жиров общая калорийность питания понижается на 30%.
- Режим физической нагрузки. Большинству больных рекомендуется дозированная физическая активность по 30 минут 4-5 раз в неделю. При тяжелом течении синдрома и развитии осложнений может потребоваться постельный режим.
- Отказ от курения, алкоголя, наркотических веществ.
Лекарства

Медикаментозная терапия проводится под строгим контролем самочувствия пациента и мониторинге лабораторных показателей. Помимо лекарств, направленных на лечение болезни, вызвавшей нефротический синдром, больным назначают:
- Мочегонные препараты. Диуретические средства подбираются в зависимости от тяжести нарушения функции почек. При легких симптомах показаны тиазиды. Если они оказываются неэффективны, то заменяются петлевыми диуретиками. Во время лечения контролируется содержание альбумина и калия, уровень артериального давления, скорость клубочковой фильтрации.
- иАПФ и БРА. Ингибиторы ангиотензин-превращающего фермента и блокаторы рецепторов ангиотензина II снижают давление внутри почечных клубочков, уменьшая потерю белка с мочой на 50%. Терапия начинается с низких дозировок, которые постепенно увеличиваются до максимума. Выполняется регулярный мониторинг концентрации креатинина и калия в крови. Терапия данными лекарствами имеет высокий риск побочных эффектов, поэтому целесообразность ее применения определяется индивидуально.
- Гиполипидемические лекарства. Чтобы снизить уровень липидов в крови необходимо при тяжелом нефротическом синдроме, когда не удается замедлить потерю белка с мочой. Первично назначаются статины в низкой дозировке.
- Ингибиторы АПФ. Данные препараты показаны при артериальной гипертензии. Они могут быть заменены ингибиторами БРА, а при отсутствии положительного эффекта – блокаторами кальциевых каналов. Бета-блокаторы используются для устранения тахикардии.
Народные средства

Применение народных методов терапии возможно вне периодов обострения, после завершения лекарственного лечения и выписки из стационара. Важно помнить, что растительные компоненты могут усилить действие некоторых медикаментов, например, диуретиков, и привести к осложнениям, поэтому использование трав допустимо лишь по завершению приема лекарств!
Восстановить работу почек помогут ягоды брусники, шиповника и клюквы, плоды можжевельника и фенхеля, листья петрушки и березы, березовые почки, трава хвоща полевого. Из ягод можно делать морсы. Также полезными будут тыквенный и огуречный соки. Их принимают на голодный желудок несколько раз в день. При отсутствии противопоказаний допустимо принимать настои и чаи из аптечных почечных сборов.
Все народные средства стоит использовать после консультации с врачом.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.