Нестабильная стенокардия
Нестабильная стенокардия – период острого течения ишемической болезни сердца. На фоне патологии могут развиваться тяжелые осложнения, включая некротические изменения миокарда. Некоторые пациенты сталкиваются с фибрилляцией желудочков, что приводит к внезапной сердечной смерти. Страдающие от нестабильной стенокардии лица испытывают систематические боли за грудиной, жалуются на нарушения сердечного ритма, одышку.
Причины развития патологии
Симптомы нестабильной стенокардии формируются на фоне постепенного сужения просвета коронарных артерий. Это явление становится причиной некроза кардиомиоцитов. Липидные отложения на коронарных сосудах приводят к формированию атеросклеротических бляшек. Пациент страдает от снижения кровотока в коронарных артериях.
Значительное количество липидных отложений может стать причиной образования тромбов. Поврежденные сосуды становятся чрезмерно восприимчивыми к выделяемым тромбоцитами веществам. Это явление провоцирует дальнейшее сужение артериального просвета.
Формы патологии
Используемая кардиологами классификация нестабильной стенокардии учитывает сроки проявления первичных симптомов заболевания.
Болевой синдром развивается на фоне многолетнего бессимптомного течения болезни. Боль возникает в периоды физической активности пациента. С течением времени растут частота и интенсивность приступов
В течение месяца отмечается резкое увеличение числа приступов. Болевой синдром развивается в состоянии покоя. Течение болезни осложняется аритмией и функциональным расстройством левого желудочка
Характеризуется единичными приступами, которые не связаны с физической активностью пациента. Продолжительность острой фазы составляет не менее 15 минут. ЭКГ позволяет выявить признаки ишемии, но некроз кардиомиоцитов не развивается
Нестабильная стенокардия проявляется при нахождении пациента в состоянии покоя. Приступы длятся более 10 минут. Кардиалгия проявляется регулярно, в одинаковый временной интервал. Между приступами пациент может осуществлять любую физическую активность без последствий
Развивается спустя несколько дней после инфаркта миокарда. Характеризуется обширной зоной некроза при неблагоприятном течении. Нестабильная стенокардия этой формы требует оказания неотложной помощи
Признаки патологии
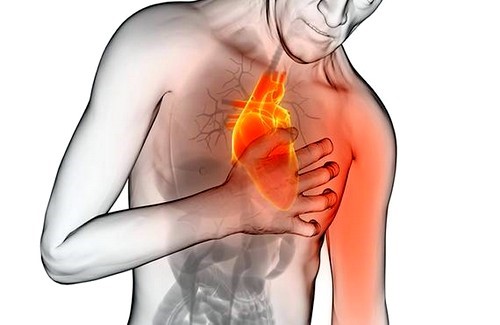
Основным симптомом нестабильной стенокардии становится интенсивная давящая боль за грудиной. Приступ может длиться 10-15 минут. Боль иррадиирует в левую руку, плечо, лопатку, шею и челюсть. Прием пациентом нитроглицерина не позволяет полностью купировать симптоматику. С течением времени частота и интенсивность приступов увеличиваются.
Проявления нестабильной стенокардии развиваются на фоне:
- физической активности;
- стрессовых состояний;
- изменчивой погоды;
- чрезмерного употребления пищи.
Пациенты могут ощущать перебои сердечного ритма, возникающие при минимальной двигательной активности (перемещение по квартире, выполнение ежедневных домашних дел). Позднее к перечисленным симптомам присоединяется одышка, человек сталкивается с нехваткой воздуха.
Диагностические процедуры
Отсутствие специфической симптоматики не позволяет кардиологу подтвердить диагноз при физикальном осмотре. Врач осуществляет дифференциальную диагностику для исключения из анамнеза пациента инфаркта и неишемических патологий сердца. Клинические рекомендации предполагают проведение следующих исследований для подтверждения нестабильной стенокардии:
- электрокардиографии;
- общего и биохимического анализов крови;
- эхокардиографии;
- коронарографии.
Кардиологи выявляют изменения состояния коронарных артерий и снижение функции левого желудочка. На основании этих данных осуществляется подтверждение диагноза.
Осложнения на фоне заболевания
Наиболее опасным осложнением рассматриваемого заболевания остается инфаркт миокарда. Растет риск внезапной сердечной смерти. Часто люди сталкиваются с кардиальными аритмиями (тахикардией, брадикардией, экстрасистолией). Патология оказывает влияние на состояние миокарда, провоцируя возникновение хронической сердечной недостаточности. При отсутствии лечения страдающий от стенокардии пациент может столкнуться с отеком легких.
Терапевтические мероприятия
Консервативное лечение предполагает назначение пациенту препаратов нескольких групп. Антиангинальные средства купируют симптомы стенокардии. При острых приступах, сопровождающихся интенсивными болями, выполняется внутривенное вливание обезболивающих препаратов.
Тромболитические средства снижают вероятность образования тромбов. Аналогичная цель преследуется при назначении пациенту прямых антикоагулянтов.
Неотъемлемой составляющей при медикаментозном лечении нестабильной стенокардии остаются гиполипидемические препараты. Они способствуют нормализации уровня холестерина в крови пациента. Постоянный прием подобных средств снижает вероятность развития осложнений и возникновения повторных приступов.
При низкой эффективности консервативного лечения пациенту назначается операция. Тип хирургического вмешательства определяется кардиологом на основании данных коронароангиографии. Визуализация позволят понять объем поражения коронарных артерий. Наиболее распространенными методами хирургического лечения стенокардии остаются коронарное шунтирование и коронарная ангиопластика.
Прогноз и профилактические меры
Своевременное начало терапии позволяет врачам формировать благоприятный прогноз для пациентов с легким течением заболевания. Профилактические меры предполагают отказ от курения и употребления алкоголя, предотвращение ожирения, соблюдение диеты. Представителям старшей возрастной группы стоит исключить вероятность возникновения стрессовых ситуаций.
Вопросы и ответы
Наследуется ли нестабильная стенокардия детьми?
Болезнь не обладает генетическим механизмом наследования, но врачи рекомендуют проходить регулярные кардиологические осмотры всем людям с отягощенным ишемиями семейным анамнезом.
Способствует ли физическая активность снижению вероятности развития симптомов стенокардии?
Да, физический труд или активные упражнения благоприятно воздействуют на состояние пациентов. Если вы входите в группу риска, получите консультацию кардиолога перед началом занятий в спортзале.
Вы можете бесплатно получить медицинскую помощь в АО «Медицина» (клиника академика Ройтберга) по программе Государственных гарантий ОМС (Обязательного медицинского страхования) и ВМП (высокотехнологичной медицинской помощи).
Чтобы узнать подробности, позвоните, пожалуйста, по телефону +7 (495) 775-73-60 , или можете прочитать более подробно здесь ВМП по ОМС
Нестабильная стенокардия
Нестабильная стенокардия — это период обострения ишемической болезни сердца, сопровождающийся высоким риском развития некротических изменений миокарда и внезапной кардиальной смерти. Пациенты отмечают сильные загрудинные боли, нарушения ритма, одышку и генерализованные отеки. План диагностических мероприятий включает кардиографию, Эхо-КГ, лабораторные методы и ангиографию. Лечение базируется на комплексной медикаментозной терапии. При неэффективности консервативных мероприятий или обширном характере повреждения кардиальной мышцы применяются инвазивные методы (реваскуляризация).
МКБ-10
Общие сведения
Нестабильная стенокардия является актуальной проблемой современной кардиологии из-за наличия плохо контролируемых клинических проявлений. Согласно последним рекомендациям, данная патология вместе с мелкоочаговым и крупноочаговым инфарктом миокарда входит в понятие острого коронарного синдрома, соответственно, представляет серьезную угрозу для жизни и здоровья пациента. В 25% наблюдений заболевание завершается некротическим процессом в миокарде, 80% из них — в первые семь дней с начала обострения. Летальность составляет около 15%, наиболее высокий уровень смертности наблюдается у лиц с массивной гибелью кардиомиоцитов, поражающей все кардиальные стенки.

Причины
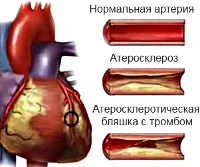
К настоящему времени установлено, что основным этиологическим фактором прогрессирующего течения ишемической болезни в целом и нестабильной стенокардии в частности является постепенное сужение просвета коронарных артерий. Это создает предпосылки для некроза кардиомиоцитов, ухудшает прогноз для пациента. Основной причиной патологического процесса считается атеросклероз. Отложение липидов на эндотелии коронарных сосудов ведет к формированию бляшки, способной значительно снизить объем кровотока по артерии.
Размер образования имеет второстепенное значение, на первый план выходит наличие большого липидного ядра и тонкой покрышки, при разрыве которых начинают формироваться тромбы. Одновременно с этим поврежденные сосуды становятся чрезмерно восприимчивыми к сосудосуживающим веществам, выделяемым тромбоцитами, что влечет за собой дополнительное сужение просвета артерий.
Патогенез
Основные патогенетические механизмы дестабилизации стенокардии связаны с формированием тромбоцитарного агрегата. Развитию тромбоза коронарной артерии предшествует поражение сосудистой стенки атеросклеротическими бляшками с их последующим разрывом. Чаще ему подвергаются липидные образования, которые обладают обширным подвижным растущим ядром, занимающим более половины их объема, и тонкой соединительнотканной оболочкой. В такой бляшке обычно присутствует значительное количество лимфоцитов и макрофагов, способных быстро инициировать воспалительную реакцию.
Надрыву способствует критическая масса бляшки, окисление ее содержимого, высокое артериальное давление и физические нагрузки. Затем начинается процесс тромбообразования с активацией факторов свертывания крови. Сформированный агрегат состоит из фибрина, эритроцитов и лейкоцитов, обычно имеет протяженность около 1 см. Нестабильная стенокардия также может развиваться на фоне коронароспазма, обусловленного нарушением функции эндотелия и повышением его чувствительности к вазоконстриктивным веществам.
Классификация
В практической медицине часто используют классификацию, согласно которой патология делится на три класса в зависимости от скорости формирования болевого синдрома: дебютная (1 класс), развившаяся в течение месяца (2 класс) и за последние 48 часов (3 класс). Однако эта номенклатура не учитывает этиологические и клинические особенности заболевания. Поэтому общепризнанным среди практикующих кардиологов считается выделение следующих форм нестабильной стенокардии:
- Впервые возникшая. Приступы загрудинных болей появились впервые либо после длительного (до нескольких лет) бессимптомного периода. Обычно пациенты ощущают боли на фоне активной физической нагрузки, выявляется тенденция к увеличению частоты и интенсивности пароксизмов.
- Прогрессирующая. За последние 30 дней больной отмечает значительное увеличение частоты приступов (в том числе появление боли в покое), их продолжительности, потребности в нитратах. Обычно он может указать точную дату начала негативных изменений. Патология нередко сочетается с аритмиями и снижением функции левого желудочка.
- Спонтанная. Стенокардия с возникающими единичными приступами, не зависящими от физической активности, продолжительностью более 15 минут. Нитроглицерин недостаточно эффективен, наблюдаются признаки ишемии на ЭКГ, однако некроз не развивается.
- Вариантная (стенокардия Принцметала). Болевой синдром возникает в покое, имеет высокую интенсивность, длится более 10 минут. Особенность данной формы — появление кардиалгии в одно и то же время суток, наличие выраженного подъема сегмента ST на кардиограмме. В межприступный период заболевание себя никак не проявляет, пациент может выполнять любую физическую работу без последствий.
- Постинфарктная. Появление, учащение и усиление приступов через 1-10 дней после перенесенного инфаркта миокарда. Этот вариант болезни представляет опасность из-за возможного расширения зоны некроза, значительного ухудшения работы левого желудочка.
Симптомы нестабильной стенокардии
Клиническая картина включает несколько обязательных признаков. Основной симптом – боль средней или высокой интенсивности сжимающего либо давящего характера длительностью от 10-15 минут, которая локализуется за грудиной, по левому ее краю, отдает в левую руку, плечо, лопатку, левую часть шеи или нижнюю челюсть. Кардиалгия слабо купируется нитроглицерином, часто требует неоднократного приема, имеет тенденцию к прогрессированию — увеличению частоты приступов.
Выделяются провоцирующие боль факторы: физическая активность, эмоциональные потрясения, неблагоприятный тип погоды, обильный прием пищи. Особенностью нестабильной формы патологии является невозможность установления четкой закономерности между интенсивностью воздействий и развитием симптома. Кардиалгия часто наблюдается в покое или при минимальной нагрузке (наклоны тела, ходьба по дому). К другим признакам относят нарушения ритма и проводимости — увеличение частоты кардиальных сокращений, ощущение перебоев в работе сердца. На этом фоне возможно развитие одышки, чувства нехватки воздуха.
Осложнения
Из-за прогрессирующего течения нестабильная стенокардия часто становится причиной развития осложнений. Основными неблагоприятными последствиями являются инфаркт миокарда и увеличение вероятности внезапной сердечной смерти. Возможны кардиальные аритмии: патологическая тахикардия, брадикардия, экстрасистолии, блокады проведения импульса. Постоянный характер процесса сказывается непосредственно на миокарде, что приводит к развитию хронической сердечной недостаточности по обоим кругам кровообращения. В тяжелых случаях исходом ХСН становится отек легких и гибель пациента.
Диагностика
Нестабильная стенокардия имеет достаточно неспецифические признаки, поэтому физикальное обследование дает крайне скудные данные. Помимо боли могут отмечаться симптомы сердечной недостаточности и нарушений гемодинамики: генерализованные отеки, одышка, быстрая утомляемость. Уточняются предрасполагающие факторы риска, семейный анамнез. На первом этапе диагностики основной задачей является исключение инфаркта, затем – внесердечных причин кардиалгий и неишемических патологий сердца. В клинической практике используются следующие методы:
- Электрокардиография. Типичными признаками на ЭКГ являются ишемические изменения – элевация сегмента ST и инверсия зубца Т в двух последовательных отведениях. Важно отслеживание признаков в динамике, сравнение текущей картины с предшествующими записями. Полностью нормальная ЭКГ при наличии симптомов не исключает ОКС и стенокардию, однако вынуждает расширить диагностический поиск.
- Лабораторные методы. В общем анализе крови обнаруживаются признаки воспаления — лейкоцитоз, повышение СОЭ. В биохимическом анализе определяется количество холестерина, липидных фракций, глюкозы. Это необходимо для оценки риска атеросклеротического поражения коронарных сосудов. Важнейшее значение имеет уровень тропонинов, позволяющий с точностью установить наличие инфаркта, глубокого ишемического повреждения кардиомиоцитов.
- Эхокардиография. УЗИ сердца выполняется для уточнения размеров камер, миокардиальной структуры, внутрикардиальной гемодинамики и состояния клапанной системы. Возможно выявление нарушений сократимости. Процедура может проводиться в стресс-режиме с физической нагрузкой для установления функционального класса патологии. Нормальная картина Эхо-КГ не исключает наличия нестабильной стенокардии.
- Коронарография. Это инвазивное рентгенологическое исследование коронарных сосудов дает возможность определить степень сужения артерий и причину данного явления — спазм, наличие атеросклеротических бляшек с оценкой их состояния, тромбы в просвете. На основе полученной информации можно решить вопрос о необходимости оперативного лечения.
Дифференциальная диагностика проводится с некоронарными причинами болезненных ощущений в области сердца, способными имитировать инфаркт миокарда. Чаще всего заболевание дифференцируют с гипертрофической кардиомиопатией, пороками, миокардитом, перикардитом и кардиальной аневризмой. Необходимо исключить сосудистые патологии: тромбоэмболию легочной артерии, расслоение стенки аорты. В последнюю очередь рассматривают внесердечные причины кардиалгии: межреберную невралгию, плеврит и пневмонию.
Лечение нестабильной стенокардии
Диагностированная патология требует скорейшей госпитализации для наблюдения и лечения. Назначается строгий постельный режим, бессолевая диета, проводится весь спектр необходимых клинических исследований. Обязательной является запись ЭКГ в динамике. Основные цели включают предотвращение развития инфаркта, уменьшение симптоматики, улучшение качества жизни и прогноза пациента. При адекватной терапии, благоприятном течении заболевания стабилизация наступает через одну-две недели. Основным методом остается медикаментозное воздействие, которое предполагает использование средств нескольких основных фармакологических групп:
- Антиангинальные препараты. Необходимы для купирования непосредственно стенокардии. Назначаются нитраты, способствующие расширению просвета сосудов и улучшению кровоснабжения сердечной мышцы, уменьшающие преднагрузку. Также используются кардиоселективные бета-блокаторы, антагонисты кальциевых каналов, уменьшающие частоту сердечных сокращений и потребность миокарда в кислороде. В экстренных случаях может применяться нейролептаналгезия путем внутривенного введения сильных обезболивающих средств.
- Тромболитические препараты. Обязательными составляющими лечебной программы являются дезагреганты (аспирин, клопидогрель, тиклопидин) и прямые антикоагулянты (гепарин), которые препятствуют тромбообразованию. При отсутствии явных противопоказаний требуется длительный прием препаратов данных групп.
- Гиполипидемические препараты. В долгосрочной перспективе применяются статины, способствующие нормализации уровня холестерина и назначаемые независимо от его исходного уровня. Постоянный прием достоверно снижает общую смертность, вероятность повторных приступов и осложнений. Обычно используется аторвастатин или симвастатин. Возможна комбинация с никотиновой кислотой.
Сохранение кардиалгии, несмотря на проводимую терапию, наличие обширной зоны ишемии с прогрессирующим характером процесса и поражение крупных коронарных артерий являются показаниями для назначения инвазивных методов воздействия. Выбор способа реваскуляризации зависит от данных коронароангиографии. Осуществляют транслюминарную коронарную ангиопластику, коронарное шунтирование. Эти оперативные вмешательства лишь в незначительной степени улучшают отдаленный прогноз пациента, однако значительно повышают качество его жизни и практически полностью устраняют симптоматику.
Прогноз и профилактика
При своевременной госпитализации, адекватно проведенном лечении и соблюдении врачебных рекомендаций прогноз относительно благоприятный. Эффективной профилактикой является предотвращение ожирения, отказ от вредных привычек (прежде всего – курения), минимизация стрессовых воздействий. Существенную роль играет регулярная физическая активность, степень которой зависит от возможностей больного. Это может быть ходьба, бег, катание на велосипеде или лыжах, плавание. Необходимо контролировать артериальное давление, рационально и сбалансировано питаться.
2. Клинические рекомендации (протокол) по оказанию скорой медицинской помощи при остром коронарном синдроме без подъема сегмента ST/ Общероссийская общественная организация «Российское общество скорой медицинской помощи» – 2014.
3. Нестабильная стенокардия и коморбидность/ Беляков Ф.И., Мальцева Л.Е., Ягудина Р.Н.// Сибирский медицинский журнал. – 2010 – №6.
Ишемическая болезнь сердца – симптомы и лечение

Ишемическая болезнь – это наиболее распространённое заболевание сердца, которое приводит к преждевременной смерти более 10 миллионов людей каждый год и проявляется загрудинными болями при физической нагрузке. ИБС развивается при снижении притока крови к сердечной мышце из-за разрастания атеросклеротических бляшек в артериях сердца, участвующих в кровоснабжении миокарда. Общий симптом ишемии сердца в большинстве случаев это боль в груди или дискомфорт, который может отдавать в плечо, руку, спину, шею или челюсть. Иногда стенокардия может ощущаться как изжога. Обычно симптомы возникают при физической нагрузке или эмоциональном стрессе, длятся менее нескольких минут и улучшаются с отдыхом. Одышка может быть единственным симптомом ИБС без боли. Нередко первым признаком ИБС является сердечный приступ.
Определение ИБС
Чтобы разобраться, как проявляется ишемическая болезнь сердца воспользуемся определением ВОЗ:
- Внезапная коронарная смерть (первичная остановка сердца)
- Внезапная коронарная смерть с успешной реанимацией
- Внезапная коронарная смерть (летальный исход)
- Стенокардия
- Стенокардия напряжения
- Впервые возникшая стенокардия напряжения
- Стабильная стенокардия напряжения с указанием функционального класса
- Нестабильная стенокардия
- Вазоспастическая стенокардия
- Инфаркт миокарда
- Постинфарктный кардиосклероз
- Нарушения сердечного ритма
- Сердечная недостаточность
Факторы риска
Ишемическая болезнь сердца имеет ряд чётко определённых факторов риска:
- Высокое кровяное давление.
- Курение – связано с 36% случаев поражений коронарных артерий, нужно знать, что курение даже одной сигареты в день удваивает риск инфаркта.
- Диабет – до 40% пациентов являются диабетиками.
- Ожирение – отмечено у 20% случаев ИБС
- Высокий уровень холестерина в крови — предиктор заболевания у 60% пациентов
- Семейный анамнез – около половины случаев связаны с генетикой.
- Чрезмерное употребление алкоголя – фактор риска острого коронарного синдрома.
Что такое ишемическая болезнь сердца (ИБС)?
Сердце – мышечный орган, который должен постоянно работать, чтобы обеспечивать организм кровью, без которой он погибает. Сердце не останавливается ни на минуту, на протяжении всей жизни. По этой причине сердце должно постоянно получать кислород и питательные вещества с кровью. Кровоснабжение сердца происходит через мощную сеть коронарных артерий. Если в этих артериях развиваются сужения или закупорки, то сердце не может справляться со своей работой. В острых случаях часть мышечной ткани сердца гибнет и развивается инфаркт миокарда.
С возрастом у многих людей начинают развиваться атеросклеротические бляшки в артериях. Бляшка постепенно суживает просвет артерии, вследствие чего уменьшается доставка кислорода к сердечной мышце и развивается боль в области сердца (стенокардия). Сужение просвета и воспаление вокруг бляшки может привести к тромбозу артерии и полному прекращению кровотока в определённой зоне миокарда. Мышечная ткань сердца может погибнуть. Это сопровождается болью и снижением сократительной функции сердца. Развивается инфаркт миокарда, который почти в 50% случаев сопровождается летальным исходом.
По мере развития бляшек в венечных сосудах повышается и степень сужения их просвета венечных артерий, во многом определяющая тяжесть клинических проявлений и прогноз. Сужение просвета артерии до 50 % часто протекает бессимптомно. Клинические проявления заболевания обычно возникают при сужении просвета до 70 % и более. Чем ближе к устью коронарной артерии расположен стеноз, тем большая масса миокарда подвергается ишемии в соответствии с зоной кровоснабжения. Наиболее тяжёлые проявления ишемии миокарда наблюдаются при сужении основного ствола или устья левой коронарной артерии.
В происхождении ишемии миокарда большую роль играет резкое повышение его потребности в кислороде, ангиоспазм или тромбоз артерий сердца. Предпосылки для тромбоза могут возникнуть уже на ранних стадиях развития атеросклеротической бляшки, из-за повышенной активности системы тромбообразования, поэтому важно своевременно назначить антитромбоцитарную терапию. Тромбоцитарные микротромбы и микроэмболии могут усугубить нарушения кровотока в поражённом сосуде.
Формы ишемической болезни сердца
Стабильная стенокардия – это классический симптом ИБС означающий боли в области сердца и за грудиной, развивающиеся после физической нагрузки. В зависимости от этой нагрузки определяют функциональный класс стенокардии.
Стабильная стенокардия развивается при:
- Физических упражнениях или других нагрузках
- Приёме пищи
- Волнении или стрессе
- Замерзании
Нестабильная стенокардия
Ишемическая болезнь сердца может развиться до такой степени, что боль в сердце возникает даже в полном покое. Это показание (нестабильная стенокардия) к неотложной медицинской помощи и может привести к инфаркту.
Инфаркт миокарда
Форма ишемической болезни сердца, при которой наступает внезапное прекращение кровотока по какой-либо венечной артерии с развитием ограниченного участка гибели сердечной мышцы. Инфаркт без срочной операции приводит к летальности у половины пациентов. Инфаркт и внезапная коронарная смерть являются главными аргументами в понимании чем опасна ишемическая болезнь сердца. Каждый пациент должен знать, что затянувшийся приступ стенокардии может быть признаком начала инфаркта.
Прогноз при ишемической болезни сердца
Без своевременной реваскуляризации миокарда ИБС имеет плохой прогноз. Внезапная коронарная смерть развивается у 10% пациентов, инфаркт миокарда почти у 50% больных. Ожидаемая продолжительность жизни у пациентов, которые не лечатся с диагностированной ИБС составляет не более 5 лет. Своевременная реваскуляризация (стентирование коронарных артерий или аортокоронарное шунтирование) значительно улучшает качество и продолжительность жизни у этих больных, снижая риск инфаркта и внезапной коронарной смерти в десятки раз.
Лечение ИБС в Инновационном сосудистом центре
В нашей клинике создана мощная кардиологическая служба, где используются современные методы диагностики и лечения. Наши специалисты каждый год оперируют не менее 1000 пациентов с ишемической болезнью сердца с помощью эндоваскулярной хирургии. Используются современные стенты и баллоны с лекарственным покрытием. Мы имеем лучшие результаты у пациентов с осложненной формой ИБС и минимальную летальность.
Преимущества лечения в клинике
Диагностика

Осмотр у грамотного кардиолога – самый важный метод диагностики поражения коронарных артерий. Доктор тщательно соберет анамнез, выслушает жалобы и определит план обследования.
Своевременная диагностика ишемической болезни сердца и правильная интерпретация симптомов позволяют назначить адекватное лечение.
Симптомы ишемической болезни сердца
Наиболее частым симптомом является стенокардия или боль в груди. По этому признаку определяются функциональные классы заболевания. Обычно больные описывают следующие симптомы:
- Тяжесть в груди
- Ощущение давления в сердце
- Ломота в груди
- Жжение
- Сжимание
- Болезненные ощущения
- Одышка
- Сердцебиение (нерегулярное сердцебиение, пропущенные удары)
- Быстрое сердцебиение
- Слабость или головокружение
- Тошнота
- Потливость
Стенокардия обычно ощущается как боль за грудиной, но может отдавать в левую руку, шею, под лопатку, в нижнюю челюсть.
Врач-кардиолог может определить диагноз после:
- Тщательного расспроса
- Физикального осмотра.
- Электрокардиографии
- Эхокардиография (УЗИ сердца)
- Суточного мониторирования ЭКГ (холтеровское исследование)
- Контрастной коронарографии (рентгеновского исследования сосудов сердца)
Каким пациентам проводится диагностика с нагрузочными тестами?
- С несколькими факторами риска атеросклероза и сердечно-сосудистых заболеваний
- С сахарным диабетом
- С полной блокадой правой ножки пучка Гиса неясного происхождения
- Со снижением сегмента ST менее 1 мм на ЭКГ покоя
- С подозрением на наличие вазоспастической стенокардии
Когда следует проводить нагрузочный тест в сочетании с визуализирующими методиками?
- при наличии изменений на ЭКГ покоя (блокада левой ножки пучка Гиса, феномен WPW, постоянный искусственный водитель ритма, нарушения внутрижелудочковой проводимости),
- при наличии на ЭКГ покоя снижения сегмента на 1 мм и более, вызванной любыми причинами,
- определить жизнеспособность поражённого участка сердечной мышцы с целью решения вопроса о целесообразности проведения оперативного вмешательства на коронарных сосудах (стентирование, аортокоронарное шунтирование).
 Кому следует проводить холтеровское мониторирование ЭКГ?
Кому следует проводить холтеровское мониторирование ЭКГ?
С развитием компактных записывающих устройств в 1970-е и 1980-е годы появилась возможность регистрации данных ЭКГ в течение длительного периода времени в условиях повседневной активности. Так появилось холтеровское мониторирование ЭКГ, названное так в честь его изобретателя доктора Норманна Д. Холтера.
Главное показание для его выполнения — обследование больных при обмороках и сердцебиении, особенно неритмичном, возможно также выявить ишемию миокарда, как при наличии, так и при отсутствии клинических проявлений ИБС, то есть называемую «немую ишемию» миокарда. Приступы стенокардии, возникающие один раз в день или не каждый день лучше всего выявлять с помощью изменений на холтере. Исследование можно проводить в стационаре и в домашних условиях.
 В каких случаях следует проводить ЭхоКГ у больных с ИБС?
В каких случаях следует проводить ЭхоКГ у больных с ИБС?
- У больных с перенесённым инфарктом миокарда
- С симптомами ухудшения работы сердца – периферические отёки, одышка
- Пациентам с подозрением на хроническую сердечную недостаточность
- Определить наличие патологии клапанного аппарата сердца
Показания к проведению коронароангиографии:
тяжёлая стабильная стенокардия (класс III или больше), несмотря на оптимальное лечение
больные, пережившие остановку сердца
опасные для жизни нарушениями желудочкового ритма
больные, ранее подвергшиеся хирургическому лечению ИБС (стентирование коронарных артерий, либо аортокоронарное шунтирование), у которых рано развивается рецидив средней или тяжёлой стенокардии
Лечение
 Общие принципы
Общие принципы
Изменение образа жизни: если вы курите, откажитесь от этого, чаще прогуливайтесь на свежем воздухе, снижайте избыточную массу тела. Избегайте опасности употребления жирных продуктов и придерживайтесь диеты с низким содержанием соли и сахара. Тщательно контролируйте уровень сахара, если страдаете диабетом. ИБС не лечится только приёмом нитроглицерина. Чтобы продолжать активную жизнь необходимо наладить контакт с кардиологом и следовать его указаниям.
Лекарства при ИБС
Кардиолог может посоветовать лекарственную терапию, если изменения образа жизни ему покажется недостаточным. Препараты назначает только лечащий врач. Чаще всего назначаются препараты, снижающие риск тромбозов (аспирин, плавикс). Для снижения уровня холестерина могут длительно назначаться статины. Сердечную недостаточность следует лечить препаратами, улучшающих функцию сердечной мышцы (сердечные гликозиды).
У тех, у кого в анамнезе не было сердечных заболеваний, аспирин снижает вероятность инфаркта миокарда, но не изменяет общий риск смерти. Он рекомендуется только для взрослых, которые подвергаются опасности образования тромбов, где повышенный риск определяется как “мужчины старше 60 лет, женщины в постменопаузе и молодые люди с фоном для развития ИБС (гипертония, диабет или курение).
- Антитромбоцитарная терапия
Клопидогрель плюс аспирин (двойная антитромбоцитарная терапия, DAAT) больше уменьшает вероятность сердечно-сосудистых событий, чем только приём аспирина. Данный препараты противопоказаны пациентам имеющим желудочно-кишечные язвы или желудочное кровотечение в анамнезе. Антитромбоцитарная терапия должна проводится пожизненно.
- β-адреноблокаторы
Адреноблокаторы снижают частоту сердечных сокращений и потребление миокардом кислорода. Исследования подтверждают увеличение продолжительности жизни при приёме β-адреноблокаторов и снижение частоты сердечно-сосудистых событий, в том числе и повторных. β-адреноблокаторы противопоказаны при сопутствующей лёгочной патологии, бронхиальной астме, ХОБЛ.
- β-адреноблокаторы с доказанными свойствами улучшения прогноза при ИБС:
- Карведилол (Дилатренд, Акридилол, Таллитон, Кориол).
- Метопролол (Беталок Зок, Беталок, Эгилок, Метокард, Вазокардин);
- бисопролол (Конкор, Нипертен, Коронал, Бисогамма, Бипрол, Кординорм);
Препараты этой группы, снижают уровень холестерина в крови за счёт уменьшения его синтеза в печени, либо угнетают усвоение холестерина, поступающего с пищей, влияя на причины возникновения атеросклероза. Медикаменты применяются с целью снижения скорости развития существующих атеросклеротических бляшек в стенке сосудов и профилактики возникновения новых. Отмечается положительное влияние на степень прогрессирования и развития симптомов ИБС, на продолжительность жизни, также эти препараты уменьшают частоту и тяжесть сердечно-сосудистых событий, возможно способствуя восстановлению просвета сосуда. Целевой уровень холестерина у больных с ИБС должен быть ниже, чем у лиц без ИБС, и равняется 4,5 ммоль/л. В анализах крови целевой уровень ЛПНП у больных ИБС должен составлять не более 2,5 ммоль/л. Определение уровня липидов необходимо проводить каждый месяц. Основные препараты: ловастатин, симвастатин, аторвастатин, розувастатин.
Относятся к классу препаратов, повышающих антиатерогенную фракцию липопротеидов — ЛПВП, при снижении которой возрастает смертность от ИБС. Применяются для лечения дислипидемии IIa, IIb, III, IV, V. Отличаются от статинов тем, что снижают триглицериды и могут повышать фракцию ЛПВП. Статины преимущественно снижают ЛПНП и не оказывают значимого влияния на ЛПОНП и ЛПВП. Поэтому максимальный эффект проявляется при комбинации статинов и фибратов.
- Препараты нитроглицерина
Нитроглицерин является основным препаратом, купирующим загрудинные боли в области сердца. Нитраты преимущественно действуют на венозную стенку, уменьшая преднагрузку на миокард (путём расширения сосудов венозного русла и депонирования крови). Неприятным эффектом нитратов является снижение артериального давления и головные боли. Нитраты не рекомендуется использовать при артериальном давлении ниже 100/60 мм рт. ст. Современными исследованиями доказано, что приём нитратов не улучшает прогноз пациентов с ИБС, то есть не ведёт к увеличению выживаемости, и поэтому используются как препарат для купирования симптомов ИБС. Внутривенное капельное введение нитроглицерина, позволяет эффективно бороться с явлениями стенокардии, преимущественно на фоне высоких цифр артериального давления. Каждый пациент с ИБС должен знать, что если приём нитроглицерина в домашних условиях не снял боль за грудиной, то необходимо вызывать скорую помощь, так как возможно развился инфаркт.
Коронарная ангиопластика и стентирование
Это современная технология восстановления проходимости коронарных артерий при ИБС. Смысл заключается в раздувании атеросклеротической бляшки специальным баллоном и укреплении сосудистой стенки металлическим каркасом – стентом. Коронарная ангиопластика проводится без разрезов у пациентов с тяжёлой стенокардией или инфарктом миокарда.
Аортокоронарное шунтирование
Открытая операция при сужениях коронарных артерий. Смысл заключается в создании обходного пути для крови. В качестве обхода применяются собственные вены или артерии пациента. Операция может проводиться с искусственным кровообращением или без него. Из-за развития технологии коронарной ангиопластики аортокоронарное шунтирование отступает на второй план, так как является более травматичным и используется только при обширных поражениях коронарного русла.
Профилактика
До 90% сердечно-сосудистых заболеваний можно предотвратить, если избежать установленных факторов риска. Профилактика включает в себя адекватные физические упражнения, снижение ожирения, лечение высокого кровяного давления, здоровое питание, снижение уровня холестерина и прекращение курения. Лекарства и физические упражнения примерно одинаково эффективны. Высокий уровень физической активности снижает вероятность ишемической болезни сердца примерно на 25%.
При сахарном диабете жёсткий контроль сахара в крови уменьшает сердечный риск и другие проблемы, такие как почечная недостаточность и слепота.
Всемирная организация здравоохранения (ВОЗ) рекомендует “низкое или умеренное употребление алкоголя” для снижения вероятности развития ишемической болезни сердца, в то время как злоупотребление является для сердца очень опасным.
Диета
Диета с высоким содержанием фруктов и овощей снижает опасность развития сердечно-сосудистых заболеваний и смерти. Вегетарианцы имеют более низкий риск сердечных заболеваний из-за их большего употребления фруктов и овощей. Было показано, что потребление трансжиров (обычно содержащихся в гидрогенизированных продуктах, таких как маргарин) вызывает атеросклероз и увеличивает риск развития ишемической болезни сердца.
Вторичная профилактика
Вторичная профилактика-это предотвращение дальнейших осложнений уже существующих болезней. Эффективные изменения образа жизни включают:
- Контроль веса в домашних условиях
- Отказ от вредных привычек – прекращение курения
- Избегать потребления трансжиров (в частично гидрогенизированных маслах)
- Уменьшение психосоциального стресса
- Регулярное определение уровня холестерина в крови
Физическая активность
Аэробные упражнения, такие как ходьба, бег трусцой или плавание, могут снизить риск смертности от ишемической болезни сердца. Они уменьшают кровяное давление и количество холестерина в крови (ЛПНП), а также увеличивают холестерин ЛПВП, который является “хорошим холестерином”. Лучше лечиться физкультурой, чем подвергать себя опасности хирургических вмешательств на сердце.
Как проявляется нестабильная стенокардия

При ишемической болезни сердце испытывает кислородное голодание и возникает такой синдром как стенокардия. При недостаточном снабжении кровью в области грудины появляются острые боли. Однако симптомы нестабильной стенокардии легко спутать с признаками других заболеваний. Иногда боли в груди вовсе не связаны с ССЗ и указывают на болезни желудочно-кишечного тракта или позвоночника. Поэтому при болевом синдроме требуется тщательная диагностика и консультация специалиста.
Что такое нестабильная стенокардия сердца
Нестабильная стенокардия — это приступы, возникающие на фоне возрастающей потребности миокарда в кислороде. Нестабильной называют либо впервые проявившуюся стенокардию, либо нетипичное проявление болевого синдрома, отличающееся от привычного. Есть несколько факторов, влияющих на развитие такого состояния.

Причины нестабильной стенокардии:
- Повышение артериального давления из-за стресса или возросших физических нагрузок.
- Тахиаритмия, тахикардия.
- Разрыв атеросклеротической бляшки.
- Повышенная свертываемость крови.
- Тромбозы.
- Сужение просвета сосуда.
Анемия, вредные привычки (курение), ожирение, сахарный диабет 2 типа, дисбаланс в обмене холестерина, малоподвижный образ жизни способствуют проявлению стенокардии.
Если приступ боли длится несколько минут и проходит сам или после приема нитроглицерина – подозревают стабильную стенокардию. При высоком риске для здоровья и жизни приступ длится более 10 минут, возможен отек легких и появление влажных хрипов. Последствия такого состояния – инфаркт миокарда и летальный исход. К любым изменениям самочувствия стоит относиться особенно внимательно пациентам старше 55 лет.
Нестабильная форма стенокардии: симптомы
Жгучая острая боль может настигнуть больного как в состоянии покоя, так и после физической нагрузки. Симптомы, наиболее характерные для нестабильной формы стенокардии, появляются после поднятия по лестнице, курения, перенесенного потрясения, принятия спиртного, переедания. Душный воздух в помещении в том числе способен спровоцировать приступ стенокардии, но многие заболевшие также реагируют на холодную погоду. Если стабильная стенокардия легко устраняется при помощи медикаментов, то признаки НС плохо купируются, а сами приступы становятся более длительными и интенсивными.
Нестабильная стенокардия — это самый тяжелый период в течении ИБС, характеризующийся вероятным развитием инфаркта миокарда. Наибольшая опасность НС — внезапный летальный исход до приезда бригады врачей. Поэтому любые боли в груди требуют медицинского наблюдения.
Постинфарктная стенокардия, встречающаяся приблизительно у 40 % больных, перенесших инфаркт, опасна развитием некроза.
То, как проявляется нестабильная стенокардия, во многом определяется типом синдрома, поскольку НС может быть впервые возникшей, прогрессирующей, спонтанной, вариантной, постинфарктной. Класс тяжести можно выявить на обследовании.
Пациенту, не обладающему медицинскими знаниями, невозможно самостоятельно выставить диагноз. Однако нужно обратить внимание на следующие симптомы:
- Давящие боли в области грудины с отдачей в одну или обе руки, челюсть, шейный отдел позвоночника.
- Одышка с приступами.
- Ощущение нехватки воздуха.
- Боли, усиливающиеся при рядовых действиях вроде бритья или домашней работы.
- Испарина.
- Слабость.
- Учащение пульса.
- При прогрессировании — отсутствие реакции на нитроглицерин, усиление симптомов даже в состоянии покоя и ночью.
Переносимость физических нагрузок при НС резко снижается. Но главный симптом — отсутствие обезболивания после препаратов. В этом случае обращение ко врачу должно быть незамедлительным. Основная опасность стенокардии в возрастающем риске инфаркта, острой левожелудочковой недостаточности и внезапной коронарной смерти.
Что надо делать при симптомах нестабильной стенокардии?
При приступе НС важно не оставлять больного в одиночестве. Порядок действий должен быть следующим:
- Отмечается начало приступа (это в дальнейшем поможет лечащему врачу с тактикой лечения).
- Больного усаживают или укладывают, приподняв голову.
- Нужно позаботиться о поступлении кислорода: расстегнуть воротник, тесную одежду, открыть окно.
- Дать больному нитроглицерин.
- Если приступ длится более 5 минут, настоять на госпитализации.
Эти простые действия не только облегчат самочувствие, но и помогут сохранить жизнь больному. Вызов скорой помощи обязателен, если на повторный прием лекарств нет никакой реакции и симптомы остаются такими же острыми.
Как лечить нестабильную стенокардию
После оказания срочной помощи, доктор назначает ряд обследований для выбора тактики лечения. К методам диагностики относятся:
- ЭКГ – делает прибывшая бригада скорой помощи, в дальнейшем повторяется несколько раз, в том числе с нагрузкой, если состояние пациента позволяет;
- лабораторная диагностика (анализы крови);
- суточное мониторирование;
- эхокардиография;
- коронарная ангиография;
- МСКТ.
Лечебная тактика включает купирование болевого синдрома и предупреждение развития инфаркта. Больному назначают аспирин для устранения тромбов, бета-блокаторы от липидных бляшек, гепарины, нитраты, антагонисты кальция. Среди хирургических методов наибольшее распространение получило протезирование кровоснабжающих сосудов и эндоваскулярная хирургия. По показаниям пациенту назначают ангиопластику, стентирование или шунтирование.

Прогноз при нестабильной стенокардии
При грамотном лечении можно добиться исчезновения признаков НС и перехода в стабильную форму. Грамотная и правильно подобранная тактика лечения поможет контролировать состояние сердечно-сосудистой системы и предупредить развитие более тяжелых форм болезни. Госпитализация показана всем больным вне зависимости от типа стенокардии. Стационарное лечение, даже если была выбрана медикаментозная терапия, позволяет врачам провести полноценное обследование и отслеживать ее эффективность.
После выписки из стационара пациент со стенокардией должен исключить все риски и негативные факторы, которые могут спровоцировать болезнь: следить за весом, давлением, отказаться от вредных привычек и заняться лечебной гимнастикой, а также сохранять позитивное настроение.
Высокоточную диагностику и современное качественное лечение под наблюдением опытных врачей вы найдете в «Чеховском сосудистом центре» Московской области. Мы специализируемся на лечении сердечно-сосудистых заболеваний с помощью классических и инновационных технологий.
Нестабильная стенокардия
Возникновение стенокардии обусловлено недостаточным кровоснабжением тканей миокарда. Если болевые ощущения возникают во время физической и эмоциональной нагрузки, речь идет о стабильной стенокардии. Нестабильная стенокардия сопровождается спонтанным появлением болей в груди, при этом приступ не купируется Нитроглицерином.
Диагноз нестабильная стенокардия является более опасным состоянием и чаще приводит к инфаркту миокарда.
Классификация
Выделяют 4 вида НС:
- первичная;
- прогрессирующая;
- постинфарктная – приступ возникает в течение первых 2-х дней после инфаркта;
- стенокардия Принцметала – сопровождается сужением сосудов в результате спазма, а не вследствие атеросклеротических изменений.
Выделяют 3 степени тяжести:
1 степень – симптоматика болезни наблюдается на протяжении последних 2 месяцев. Симптомы ярко выражены, возникают в состоянии покоя.
2 степень – подострая форма заболевания, стенокардия покоя в течение последнего месяца за исключением последних 48 часов;
3 степень – острая форма и стенокардия покоя в течение последних 2 дней.
Нестабильная стенокардия подразделяется в зависимости от провоцирующих факторов и имеющейся симптоматики на функциональные классы:
- 1 класс. Изначально боли возникают при высоких нагрузках, однако впоследствии для их появления достаточно минимального воздействия на организм. О ней говорят, когда первый приступ произошел более 2 месяцев назад. В состоянии покоя приступы могут не наблюдаться долгое время.
- 2 класс. Наблюдаются постоянные боли в состоянии покоя. после манифестации заболевании прошло более 2 месяцев.
- 3 класс. Стенокардия острой формы в состоянии покоя, возникшая в течение последних 2-х суток.
Классификация по группам происходит в зависимости от причин:
- Группа А. Заболевание вызвано причинами, не имеющими отношения к работе сердца: гипоксией, нарушениями эндокринной системы, острыми инфекционными поражениями.
- Группа В. Стенокардия становится следствием сердечных патологий.
- Группа С. Причина заключается в перенесенном инфаркте.
Причины и патогенез
По своей сути нестабильная стенокардия – следствие недостаточного кровоснабжения миокарда. Предшествуют приступу высокие физические или психо-эмоциональные нагрузки. В таких ситуациях возникает повышенная потребность миокарда в кислороде, из-за чего усиливается коронарный кровоток.
Проблема возникает, если наблюдается спазм или стеноз (сужение просвета) сосуда, и необходимый объем крови не поступает к миокарду. Определить дефицит кислорода можно по возникновению сильной боли.
Основной причиной, по которой развивается нестабильная стенокардия – ИБС. Ишемическая болезнь сердца связана с сужением просвета артерий из-за скопления жировых отложений.
В качестве провоцирующих факторов выступают:
- повышенный холестерин;
- лишний вес;
- высокое давление;
- возраст старше 45 лет;
- сахарный диабет;
- курение;
- чрезмерные физические нагрузки;
- злоупотребление спиртными напитками;
- обострение хронических форм заболеваний.
Клиническая картина
Главное указание на нестабильную стенокардию – боли в загрудинной области. Чаще – в левой части грудины. Наблюдается иррадация болевых ощущений в шею, нижнюю челюсть, лопатку (также левой половины туловища).
Боли носят жгучий характер, могут быть очень сильными. Если при стабильной стенокардии они локализуются четко за грудиной, то при нестабильной форме имеют обширный характер. Продолжительность приступа составляет не менее 30 минут.
Симптомы нестабильной стенокардии возникают не только при нагрузках, но и в состоянии покоя, даже во сне.
Характерным признаком является невозможность купирования приступа приемом Нитроглицерина.
К числу остальных симптомов относятся:
- тошнота;
- рвота;
- побледнение кожных покровов;
- гипергидроз;
- головные боли;
- боли в области эпигастрия;
- повышение или понижение кровяного давления;
- повышение температуры.
Нестабильная стенокардия Принцметала имеет специфические признаки:
- в основном диагностируется у молодых мужчин;
- появление болей не связано с физическими нагрузками;
- приступы чаще всего появляются в утреннее время;
- в лечении эффективны антагонисты кальция и нитраты.
Данная форма стенокардии (вазоспастическая) имеет крайне неблагоприятный прогноз.
Диагностика
Нестабильная стенокардия по своим проявлениям может напоминать другие патологии. Диагностика включает в себя несколько этапов.
Сначала специалист осматривает пациента и собирает информацию о характере болей, частоте и условиях ее возникновения, эффективности используемых для купирования приступов препаратов.
Для анализа крови при нестабильной стенокардии характерно повышение лейкоцитов. Также может быть обнаружен повышенный уровень тропонина Т. Как правило, его рост происходит в момент приступа, поэтому при повышенных показателях в иное время речь идет о серьезном риске инфаркта миокарда.
Из лабораторных исследований проводят также биохимический анализ крови.
Основной метод диагностики, который используется – ЭКГ. Кардиограмма позволяет обнаружить ишемию. Наиболее выражены они в момент приступа, однако могут сохраняться еще нескольких дней.
Так как ЭКГ не всегда является информативной, специалист назначается Холтер-мониторинг. При этой процедуре показатели будут сниматься в течение суток, что позволит выявить условия возникновения, продолжительность приступа.
На УЗИ видны специфические признаки нестабильной стенокардии. Патология проявляется нарушением подвижности участков миокарда, которые в недостаточной степени снабжаются кровью.
Ангиография сосудов позволяет выявить места их сужения.
Сцинтиграфия – необходима при проведении дифференциальной диагностики и позволяет отличить пораженные ишемией участки от некротизированных.
Лечение

Первая помощь при нестабильной стенокардии заключается в приеме Нитроглицерина и Аспирина. Аспирин необходим для предупреждения тромбообразования, Нитроглицерин расширяет сосуды. Одновременно с этим следует вызвать скорую.
Стационарное лечение нестабильной стенокардии проводится в кардиологическом или терапевтическом отделении. В тяжелых случаях пациента помещают в реанимацию или отделение интенсивной терапии.
При лечении нестабильной стенокардии ограничивается двигательная активность пациента – необходим постельный или полупостельный режим.
Симптомы и лечение нестабильной стенокардии должны определяться врачом. При медикаментозном лечении используют следующие категории препаратов:
- Внутривенное введение нитратов через капельницу.
- Гепарин. Проводится с мониторингом показателей свертываемости крови.
- Аспирин. Применяется в кишечнорастворимой форме (например, Кардиомагнил).
- Ингибиторы АПФ.
- Бета-блокаторы.
- Антагонисты кальция. Применяются для расширения коронарных сосудов (Верапамил, Циннаризин).
- Препараты для улучшения обменных процессов в миокарде (Предуктал).
- Статины. Снижают уровень холестерина, предупреждают формирование бляшек, прогрессирования уже имеющегося атеросклеротического поражения (Ловастатин).
Могут быть использованы методы хирургического вмешательства:
- аортокоронарное шунтирование;
- ангиопластика сосудов.
Осложнения
Нестабильная стенокардия – опасное состояние, которое может привести к развитию следующих последствий:
- инфаркт миокарда;
- отек легких;
- аритмии;
- фибрилляция желудочков, летальный исход.
Образ жизни при нестабильной стенокардии и профилактика
Рекомендации при нестабильной стенокардии следующие:
- Отказ от вредных привычек является обязательным. И сигареты, и алкоголь наносят непоправимый вред сосудам, провоцируя их сужение.
- Классической ситуацией является образ жизни, когда на человека воздействует множество негативных факторов, которые он сам в состоянии устранить. Это стрессы, чрезмерные рабочие нагрузки, недостаток сна, тяжелый физический труд. Необходимо организовать свою жизнь таким образом, чтобы организм успевал восстанавливаться, а в случае с нестабильной стенокардией – не напрягаться.
- Даже после устранения симптомов патологии высокие нагрузки приведут к повторному появлению болезни.
- Занятия спортом важны для всех, однако нельзя слишком усердствовать. После лечения нестабильной стенокардии необходимо найти хорошего специалиста по лечебной физкультуре, который составит программу занятий с учетом особенностей организма.
- Необходимо ограничить потребление жирной пищи, сладкого, копченостей. Независимо от того, имеется ли лишний вес, для людей, находящихся в группе риска по сердечно-сосудистым заболеваниям, предусмотрена диета.
- Людям, у которых часто наблюдается повышенное давление, сахар, холестерин, необходимо постоянно держать под контролем эти показатели. Регулярные визиты к специалисту и прием прописанных препаратов должны быть нормой.
При наличии факторов риска сердечно-сосудистых заболеваний необходимо заранее, до возникновения симптомов болезни, обратиться к специалисту. В ряде случаев врач рекомендует профилактический прием препаратов, например, Аспирина или Клопидогрела, чтобы избежать развития коронарных патологий.
Прогноз
Прогноз во многом зависит от своевременности выявления патологии, правильного лечения и соблюдения пациентом всех рекомендаций. Но и в этом случае 100% гарантии отсутствия осложнений дать нельзя – у пятой части пациентов развивается инфаркт миокарда.
Учитывая тяжесть возможных осложнений, заболевание проще предупредить. Нужно пройти обследование как можно раньше и при наличии факторов риска принять меры.
Нестабильная стенокардия — симптомы, диагностика, лечение, клинические рекомендации
Нестабильная стенокардия — опасное проявление ишемической болезни сердца (ИБС), характеризующееся повышенным риском формирования некроза миокарда и внезапного летального исхода. Пациенты жалуются на выраженную боль в груди, расстройство ритма сердцебиения, одышку и отеки. Диагностика проводится с помощью лабораторных и инструментальных исследований. Лечение преимущественно консервативное.

Подробнее о заболевании
Нестабильная стенокардия — распространенная причина обращения пациентов с ишемической болезнью сердца за врачебной помощью. Согласно современным клиническим рекомендациям, это нарушение совместно с очаговым инфарктом миокарда входит в список разновидностей острого коронарного синдрома. Это тяжелая патология с возможными жизнеугрожающими последствиями. Четверть случаев нестабильной стенокардии осложняется некрозом сердечной мышцы. В большинстве случаев инфаркт возникает в первую неделю с момента возникновения симптомов. Показатель смертности достигает 20-25%. Пациенту требуется неотложная врачебная помощь.
Причины нестабильной стенокардии
Прогрессирующее сужение просвета коронарных артерий — основная причина возникновения нестабильной стенокардии. Это последствие ишемической болезни сердца, при которой питающие орган артерии сужаются на фоне атеросклеротических изменений или других нарушений. Приступы недостаточного кровоснабжения миокарда сопровождаются давящей болью в груди и другими симптомами. Появляется риск разрушения (некроза) клеток сердца на фоне недостаточного поступления кислорода в орган.
Формирование атеросклеротических бляшек на стенках коронарных артерий — ключевой фактор риска нестабильной стенокардии. Процесс начинается с отложения липидов на эндотелиальной поверхности сосудистого русла. Уменьшается просвет артерии, из-за чего сердце получает недостаточное количество крови. Формирующаяся бляшка может разорваться с образованием тромба, способного переместиться в более узкую часть артериального русла и вызвать закупорку. Сосуды дополнительно сужаются под воздействием специальных химических соединений тромбоцитарного происхождения.
Симптомы
Существуют характерные клинические проявления нестабильной стенокардии. Умеренная или значительная болезненность с чувством сжимания и сдавливания сердца в груди продолжительностью от десяти до пятнадцати минут — основной признак. Боль может начинаться за грудиной и распространяться по ее левому краю в левую руку, плечевую область, лопатку и нижнечелюстную зону. Возникающий болевой синдром практически не устраняется с помощью нитроглицерина, показанного для применения при обычных приступах стенокардии. Пациенту необходимо принимать средство чаще обычного (и в больших дозах), а приступы возникают с меньшим промежутком.
Дополнительные симптомы:
- учащенное сердцебиение;
- чувство нарушенной работы сердечной мышцы (с перебоями);
- тревога, страх смерти;
- повышенное потоотделение;
- одышка и ощущение удушья.
Физическая нагрузка, психоэмоциональное напряжение, климатические изменения и употребление большого количества пищи провоцируют приступы болевого синдрома. При нестабильной стенокардии сила болезненности обычно напрямую не связана с выраженностью того или иного провоцирующего фактора. Кардиалгия может возникнуть в спокойном состоянии или при незначительном напряжении. Например, во время легкой прогулки.
Осложнения нестабильной стенокардии
Прогрессирование патологии зачастую приводит к формированию различных осложнений. Главное негативное последствие — инфаркт сердечной мышцы с повышенным риском внезапного летального исхода. У некоторых пациентов возникает нарушение сердечного ритма: патологическое учащение или замедление сердцебиения, экстрасистолия, нарушение проводимости импульса.
Частое возникновение приступов негативно влияет на состояние сердечной мышцы. Формируется хроническая сердечная недостаточность. Это тяжелое заболевание, приводящее к отеку легочной ткани и смерти пациента.
Диагностика
При появлении характерных симптомов пациент имеет право обратиться за неотложной врачебной помощью. Обследование проводят терапевты и кардиологи. Из-за неспецифических клинических проявлений физическое обследование считается малоинформативным. У пациентов болевой синдром может сопровождаться отечностью тканей, нарушением дыхания и слабостью. Врач собирает анамнез и обнаруживает разные формы предрасположенности к нестабильной стенокардии. Проводимые исследования необходимы для исключения инфаркта и уточнения причины патологии.
- Инструментальные и лабораторные диагностические процедуры:
Электрокардиография. С помощью регистрации электрической активности сердца врач обнаруживает признаки ишемии. Результаты ЭКГ сравнивают с предыдущими показаниями. - Анализы. Исследование крови указывает на воспалительный процесс. Это повышение количества лейкоцитов, увеличение скорости оседания эритроцитов. Биохимическое исследование показывает дополнительные признаки патологии.
- Эхокардиография. Ультразвуковая визуализация сердца необходима для определения размера его камер и оценки состояния клапанов. Врач обнаруживает осложнения ишемической болезни сердца.
- Коронарография — оценка выраженности сужения артериального русла и определение причины патологии с помощью рентгенологического обследования коронарных сосудов. По результатам процедуры врач обнаруживает атеросклероз, тромбоз и другие нарушения.
В ходе обследования важно исключить наличие других заболеваний с похожими клиническими проявлениями. Многие не связанные с сердцем болезни вызывают похожую на стенокардию загрудинную боль. Важно исключить перикардит, аневризму, тромбоэмболию легочной артерии и другие патологии.
Лечение нестабильной стенокардии
При появлении приступа следует вызвать бригаду скорой помощи. Медики на месте проводят первичную диагностику и госпитализируют пациента в больницу. В стационаре терапевт или кардиолог проводят дополнительные обследования и составляют схему лечения. Обязательно подбирается лечебная диета, исключающая избыточное содержание соли в продуктах. Требуется постоянный постельный режим. Исключаются физические и психоэмоциональные нагрузки. Подобранные лечебные мероприятия направлены на предотвращение инфаркта миокарда и других осложнений нестабильной стенокардии. Успешная терапия приводит к полному выздоровлению в течение 14 суток.
Клинические рекомендации
Согласно современным представлениям, при нестабильной стенокардии рекомендуется применять следующие препараты:
- антиангинальные;
- тромболитические;
- гиполипидемические.
Если медикаментозная терапия не помогает и обнаруживается значительная область ишемии с быстрым прогрессированием, проводится экстренное восстановление кровотока (реваскуляризация). В зависимости от результатов диагностики врач выполняет транслюминарную коронарную ангиопластику или коронарное шунтирование. Эти процедуры восстанавливают кровоснабжение сердечной мышцы.

 Кому следует проводить холтеровское мониторирование ЭКГ?
Кому следует проводить холтеровское мониторирование ЭКГ? В каких случаях следует проводить ЭхоКГ у больных с ИБС?
В каких случаях следует проводить ЭхоКГ у больных с ИБС? Общие принципы
Общие принципы
